Аппендицит симптомы у детей 3 лет: Признаки аппендицита у детей — как определить?
Острый аппендицит у детей — клиника «Добробут»
Клиническое течение острого аппендицита у детей более тяжелое, чем у взрослых. Острый аппендицит сложно диагностировать, после него быстрее развиваются осложнения. Поэтому при первых болях в животе необходимо обращаться к врачу. Об особенностях возникновения острого аппендицита у детей, симптомах и лечении заболевания в статье врача детского хирурга высшей категории МС «Добробут» Высоцкого Игоря Анатольевича.
Что родителям важно знать об остром аппендиците у детей?
Острый аппендицит – это воспаление червеобразного отростка слепой кишки (аппендикса). Это самое распространенное заболевание у детей, требующее неотложной хирургической помощи. Острым аппендицитом могут страдать дети всех возрастов. Довольно редко заболевание встречается у малышей до года благодаря анатомо-физиологическим особенностям строения аппендикса и характеру питания (жидкая пища). Чаще всего заболевание диагностируется в возрасте 8-12 лет.
Клиническая картина острого аппендицита у детей зависит от индивидуальной реакции организма, анатомических особенностей расположения аппендикса и возраста ребенка. Диагностировать аппендицит у малышей достаточно сложно, особенно в раннем возрасте. Это объясняется тем, что детки еще не могут четко сформулировать свои жалобы, понятно выразить свою реакцию при осмотре и манипуляциях врача. Поэтому важно, чтобы врач-хирург досконально владел методикой обследования, имел достаточный опыт диагностики и лечения заболевания, а также мог наладить доверительный контакт с ребенком.
Основные признаки острого аппендицита: на что обратить внимание?
- Вас должно насторожить изменение общего состояния ребенка. Он может стать вялым, у него может наблюдаться сонливость и снижение аппетита. Ребенок, особенно в раннем возрасте, напротив, может быть беспокойным.
- Основным признаком острого аппендицита являются боли в животе. Они могут возникать как в проекции аппендикса, так и в околопупочной области (у младшей возрастной группы).
 Ребенок также может жаловаться на боль в подреберной области справа, поясничной, проекции мочевого пузыря и других, в зависимости от расположения отростка и развития осложнений.
Ребенок также может жаловаться на боль в подреберной области справа, поясничной, проекции мочевого пузыря и других, в зависимости от расположения отростка и развития осложнений. - Повышается температура тела от 37С до 38-40С (у детей раннего возраста и при развитии осложнений).
- Рвота (как однократная, так и многократная у детей младшего возраста) также может служить признаком острого аппендицита.
- Обратите внимание на задержку стула либо его разжижение. Заболевание может проявиться таким симптомом при тазовом расположении аппендикса.
- При перечисленных выше симптомах у ребенка напряжены мышцы живота.
7. Острый аппендицит проявляет себя увеличением количества лейкоцитов в крови.
Лечение острого аппендицита
Острый аппендицит у детей лечится только оперативно. Решение об операции принимается после дополнительного обследования ребенка, а самой операции предшествует предоперационная подготовка.
Известны открытые (классические) и лапароскопические (малоинвазивные) методики выполнения операций.
Как проходит восстановление после операции?
Период восстановления длится 1-2 месяца и зависит от выбранного метода хирургического лечения, формы острого аппендицита и выраженности осложнений. В послеоперационный период возможно применение антибактериальной, дезинтоксикационной, обезболивающей физиотерапии. Для предотвращения осложнений в период реабилитации рекомендуется ограничивать физическую нагрузку, соблюдать диету с постепенным ее расширением. После антибактериальной терапии назначается прием пробиотиков, а при деструктивных формах заболеваниях проводится профилактика спайкообразования.
Важно знать!
Не давайте ребенку обезболивающие препараты при любых болях в животе. Возможно применение спазмолитика (но-шпа, риабал и т.д.). Если же спазмолитик не принес облегчения состояния, и боли в животе не проходят в течение часа, необходимо тут же показать ребенка специалисту – педиатру либо детскому хирургу.
Возможно применение спазмолитика (но-шпа, риабал и т.д.). Если же спазмолитик не принес облегчения состояния, и боли в животе не проходят в течение часа, необходимо тут же показать ребенка специалисту – педиатру либо детскому хирургу.
Чтобы записаться на прием к врачу, свяжитесь с контакт-центром МС «Добробут»: 044 495 2 888 или 097 495 2 888.
Статью подготовил детский врач-хирург высшей категории Высоцкий Игорь Анатольевич.
Аппендицит у ребенка: краткое руководство для родителей
04.03.2021 12:15Аппендицит у ребенка: краткое руководство для родителей. О первых симптомах, диагностике и необходимости своевременного оперативного лечения рассказывает Евгений Михайлович Петров — детский хирург, врач высшей категории, заведующий детским хирургическим отделением №1 Ивано-Матренинской детской клинической больницы. Острый аппендицит — одно из наиболее частых заболеваний брюшной полости у детей, которое требует хирургического лечения. Основной симптом аппендицита — боли в животе постоянного характера. |
Клинические проявления заболевания разнообразны: у детей постарше, которые уже могут дать оценку характеру своей боли, симптоматика более определенная, у младших — клиника не такая четкая, заболевание может сопровождаться повышением температуры до высоких цифр, общим недомоганием, рвотой и жидким стулом. Кроме того, и анатомическое расположение червеобразного отростка в организме ребенка может быть разным, что также влияет на симптомы аппендицита, которые в ряде случаев могут «симулировать» различные соматические или инфекционные заболевания.
— Обычно шесть часов непрерывной боли в животе позволяют хирургу поставить диагноз аппендицит. К этому времени в червеобразном отростке уже появляются изменения, которые могут быть видны на УЗИ, — рассказывает Евгений Михайлович. — УЗИ в данном случае — достаточно информативный метод исследования, с его помощью диагноз аппендицита в нашей больнице подтверждается в 70% случаев.
— УЗИ в данном случае — достаточно информативный метод исследования, с его помощью диагноз аппендицита в нашей больнице подтверждается в 70% случаев.
— Чем младше ребенок, тем сложнее поставить диагноз. Но если малыш долго плачет и беспокоится при дотрагивании до живота, то обязательно нужна консультация хирурга для исключения аппендицита, — уверен Евгений Михайлович. — Это тот случай, когда лучше подумать о заболевании и исключить его, чем избрать выжидательную тактику.
Известны случаи, когда родители, желая помочь своему ребенку избавиться от боли в животе, самостоятельно давали ему антибиотики, обезболивающие препараты, снижали температуру, что приводило к «смазыванию» клиники аппендицита и как следствие — позднему обращению за медицинской помощью.
— От принятия любых таблеток нужно воздержаться — как минимум, до тех пор, пока не исключен острый аппендицит, — советует Евгений Михайлович.
Лечение аппендицита может быть только хирургическим, оперировать его нужно в ранние сроки, в идеале — в первые 12 часов от начала заболевания. Чем позднее ребенок поступает в стационар, тем хуже результат лечения и прогноз для выздоровления: сроки лечения осложненного аппендицита — перитонита — дольше в несколько раз. Такие пациенты после операции могут длительно находиться в отделении реанимации. Кроме того, в этом случае требуется проведение массивной антибактериальной терапии, что не очень полезно для детского организма.
Чем позднее ребенок поступает в стационар, тем хуже результат лечения и прогноз для выздоровления: сроки лечения осложненного аппендицита — перитонита — дольше в несколько раз. Такие пациенты после операции могут длительно находиться в отделении реанимации. Кроме того, в этом случае требуется проведение массивной антибактериальной терапии, что не очень полезно для детского организма.
Особенно это важно для девочек — после перенесенного в детстве перитонита уже во взрослом возрасте возможно развитие вторичного бесплодия: спаечный процесс может затрагивать органы малого таза.
— В нашей больнице ежегодно выполняется более 400 аппендэктомий, — рассказывает Евгений Михайлович. — Большая часть детей поступает в ранние сроки от начала заболевания, что позволяет прооперировать ребенка вовремя, рано выписать и достигнуть быстрого и полного выздоровления. Примерно 15% пациентов с аппендицитом поступают поздно, уже с перитонитом. В основном это дети из пригородов Иркутска и отдаленных районов Иркутской области, но встречаются среди них и городские пациенты.
В Ивано-Матренинской больнице пациентам с аппендицитом проводят преимущественно лапароскопическую аппендэктомию — это операция без больших разрезов, через 3 прокола в брюшной стенке. Такой способ лечения возможно использовать даже при некоторых случаях перитонита.
— Главный успех в лечении аппендицита — это ранее его выявление и своевременное лечение, — подводит итог Евгений Михайлович.
8 симптомов аппендицита у ребенка
Боль в животе у ребенка может быть вызвана множеством причин, даже обычный запор проявляется болевыми ощущениями. Однако аппендицит это очень опасно и все родители должны знать, при каких признаках нужно срочно вызывать скорую.
fotoliya
Причины аппендицита
В былые времен бытовало представление о том, что воспаление аппендикса может произойти из-за его засорения, например – косточками от ягод, скорлупой семечек, кожицей орехов и т. д. Однако достоверного подтверждения связи между «засорением» отростка и его воспалением исследователи не обнаружили.
д. Однако достоверного подтверждения связи между «засорением» отростка и его воспалением исследователи не обнаружили.
На сегодняшний день существует несколько теорий, которыми медики пытаются объяснить причину воспалительного процесса, например:
Закупорка в месте соединения аппендикса и слепой кишки, отростком которой он и является. Чаще всего к такой закупорке приводит образование каловых камней, которые, в свою очередь, могут образовываться при частых запорах.
Некоторые медики считают, что у детей аппендикс может воспалиться в силу своей избыточной подвижности и наличии перегибов
Механическое воздействие, например сильный удар в живот так же может стать причиной аппендицита.
Спровоцировать воспаление может несбалансированное питание, избыток белковой пищи и большое количество углеводов при недостаточном поступлении клетчатки.
Фото: ИД Бурда
Симптомы аппендицита у ребенка
1. В первую очередь это конечно боль в животе. Не смотря на то, что сам аппендикс расположен с правой стороны, нарастающая боль может появиться в верхней части живота или в области пупа.
Не смотря на то, что сам аппендикс расположен с правой стороны, нарастающая боль может появиться в верхней части живота или в области пупа.
2. Постепенно боль опускается и концентрируется в правой нижней области живота – это состояние называют острым аппендицитом. Бывают ситуации, когда боль «отдает» в правое подреберье, бок, спину.
3. Боль усиливается если надавить в правом нижнем квандранте живота и резко отпустить.
4. Боль усиливается, если ребенок пытается втянуть живот или поднять правую ногу. Локализация боли в этих случаях, как правило, в правой нижней части живота.
5. Ребенок отказывается от еды, становится вялым, ему хочется лежать, появляется характерная для бактериальной инфекции бледность кожных покровов.
6. Одновременно с нарастанием боли может появиться тошнота и даже рвота, но она, как правило, носит разовый характер.
7. Температура тела поднимается до 37,5-38 градусов. Повышение температуры начинается уже после того, как боль локализовалась в области аппендикса. У деток младше 5-летнего возраста может подниматься выше 48 градусов.
Повышение температуры начинается уже после того, как боль локализовалась в области аппендикса. У деток младше 5-летнего возраста может подниматься выше 48 градусов.
8. У детей характерным признаком аппендицита является нарушения мочеиспускания (частые позывы не всегда продуктивные). Это происходит из-за того, что воспаленный отросток раздражает мочевой пузырь ребенка.
(фото: Fotolia)
Что делать и чего не делать родителям
- Сколько бы литературы вы не прочитали, самостоятельно поставить диагноз ребенку вы не сможете, да это и не нужно. Ваша задача, заподозрив острый аппендицит у ребенка как можно скорее обратиться за медицинской помощью, в идеале – вызвать «Скорую помощь», описав все проявившиеся признаки.
- Вызывайте врачей даже если боль начала стихать. Это может быть очень опасным симптомом развития болезни.
- У медиков существует достаточно большое количество механических приемов, при помощи которых они могут определить воспаление аппендикса, в этом случае единственный вариант – операция по его удалению.

- На аппендицит может указать измененный состав крови: повышенный уровень лейкоцитов, увеличение скорости оседания эритроцитов (СОЭ), однако такие изменения произойдут при любом остром воспалительном процессе.
- До приезда врачей уложите ребенка в постель, пусть лежит так, как ему удобно. Скорее всего, он захочет пожать колени к животу – эта поза так же характерна для аппендицита.
- Не кормите и не поите ребенка, не давайте обезболивающие препараты, поскольку это может усложнить диагностику.
- Ни в коем случае не прикладывайте грелки и любое тепло к животу, таким образом можно только ускорить и без того скоротечный у детей процесс развития воспаления.
- Подготовьте сумку для поездки в больницу, вы отправитесь туда вместе с ребенком и, скорее всего, останетесь с ним.
(фото: Burda Media)
Как проходит операция
Апендэктомия считается не сложной операцией, а если учесть насколько часто она встречается в медицинской практике, хирурги имеют большой практический опыт. Процедуру у детей проводят под общей анестезией, длится операция около одного часа и менее. В современной хирургии возможна малоинвазивная лапароскопическая операция, когда вместо полостного разреза хирург делает всего несколько маленьких проколов и вводит через них специальное хирургическое оборудование и миниатюрную камеру.
Процедуру у детей проводят под общей анестезией, длится операция около одного часа и менее. В современной хирургии возможна малоинвазивная лапароскопическая операция, когда вместо полостного разреза хирург делает всего несколько маленьких проколов и вводит через них специальное хирургическое оборудование и миниатюрную камеру.
ЧИТАЙТЕ ЕЩЕ:
5 «нельзя» при болях в животе
У ребенка болит живот — симптомы переедания
Мнение редакции может не совпадать с мнением автора статьи.
Использование фото: П.4 ст.21 ЗУ «Об авторских и смежных правах — «Воспроизведение с целью освещения текущих событий средствами фотографии или кинематографии, публичное сообщение или сообщение произведений, увиденных или услышанных во время таких событий, в объеме, оправданном информационной целью.»
Аппендицит у детей | Кедры-Синай
Не то, что вы ищете?Что такое аппендицит у детей?
Аппендицит — это болезненный отек и инфекция червеобразного отростка. Это неотложная медицинская помощь. Аппендикс может лопнуть или разорваться. Это серьезно и может привести к еще большему заражению. Если не лечить, это может быть фатальным.
Это неотложная медицинская помощь. Аппендикс может лопнуть или разорваться. Это серьезно и может привести к еще большему заражению. Если не лечить, это может быть фатальным.
Аппендикс представляет собой тонкую трубку в форме пальца, которая соединяется с толстой кишкой.Он находится в нижней правой части живота (живот). Специалисты точно не знают, какую роль играет аппендикс в организме. Это не жизненно важный орган. Удаление не вредно.
Операция по удалению аппендикса называется аппендэктомией. Это наиболее распространенный вид неотложной хирургии у детей. Большинство детей выздоравливают без долгосрочных проблем.
Что вызывает аппендицит у ребенка?
Аппендицит возникает, когда внутренняя часть аппендикса чем-то блокируется, вызывая инфекцию.Закупорка может быть вызвана носовой или ротовой жидкостью, называемой слизью. Это также может произойти из-за стула или паразитов. Или блокировка может быть вызвана изгибом или искривлением самого аппендикса.
Затем аппендикс становится болезненным, воспаленным или опухшим. Это связано с тем, что микробы (бактерии) в аппендиксе начинают быстро увеличиваться. По мере того, как отек и болезненность усиливаются, кровоснабжение аппендикса прекращается.
Все части тела нуждаются в правильном объеме кровотока, чтобы оставаться здоровыми.Когда кровоток уменьшается, аппендикс начинает умирать. Аппендикс лопнет или разорвется, когда в его стенках появятся отверстия. Эти отверстия позволяют стулу, слизи и другим веществам просачиваться внутрь живота или живота. При разрыве аппендикса в брюшной полости может возникнуть серьезная инфекция, называемая перитонитом. Если не лечить, это может быть фатальным.
Какие дети подвержены риску аппендицита?
Большинство случаев аппендицита происходит в возрасте от 10 до 30 лет.Дети с муковисцидозом могут иметь больший риск. Наличие семейной истории аппендицита также может увеличить риск развития этого заболевания у ребенка.
Какие симптомы аппендицита у ребенка?
Симптомы у каждого ребенка могут различаться. Ниже приведены некоторые общие симптомы аппендицита.
Боль в животе является наиболее частым симптомом. Эта боль:
- Может начинаться в области вокруг пупка и двигаться к нижней правой части живота.Или это может начаться в нижней правой части живота.
- Часто ухудшается с течением времени
- Может ухудшиться, когда ребенок двигается, делает глубокие вдохи, прикасается к нему, кашляет и чихает
- Может ощущаться по всему животу, если аппендикс лопается
Другие распространенные симптомы включают:
- Расстройство желудка (тошнота) и рвота
- Потеря аппетита
- Лихорадка и озноб
- Изменения в поведении
- Проблемы с опорожнением кишечника (запор)
- Жидкий стул (диарея)
- Вздутие живота у детей младшего возраста
Как диагностируется аппендицит у ребенка?
Лечащий врач вашего ребенка соберет историю болезни и проведет медицинский осмотр. Поставщик также может заказать тесты, в том числе:
Поставщик также может заказать тесты, в том числе:
- УЗИ брюшной полости. Этот визуализирующий тест использует высокочастотные звуковые волны и компьютер для создания изображений кровеносных сосудов, тканей и органов. Он используется для наблюдения за работой внутренних органов.
- Компьютерная томография. Этот визуализирующий тест использует как рентгеновские лучи, так и компьютерные технологии для получения подробных изображений любой части тела. Это включает в себя кости, мышцы, жир и органы. Он более детальный, чем общий рентген.
Другие тесты могут включать:
- Анализы крови. Эти тесты проверяют наличие инфекций и воспалений. Они также могут увидеть, есть ли какие-либо проблемы с другими органами брюшной полости, такими как печень или поджелудочная железа.
- Анализ мочи. Этот тест может определить наличие инфекции мочевого пузыря или почек, которая может иметь некоторые из тех же симптомов, что и аппендицит.

Симптомы аппендицита могут выглядеть как другие проблемы со здоровьем. Всегда обращайтесь к лечащему врачу вашего ребенка для постановки диагноза.
Как лечится аппендицит у ребенка?
Лечение будет зависеть от симптомов, возраста и общего состояния здоровья вашего ребенка. Аппендицит требует неотложной медицинской помощи. Вполне вероятно, что аппендикс лопнет и вызовет серьезную смертельную инфекцию. По этой причине лечащий врач вашего ребенка, скорее всего, посоветует вашему ребенку сделать операцию по удалению аппендикса. Вашему ребенку могут быть введены антибиотики и жидкости внутривенно до начала операции.
Хирургия является наиболее распространенным методом лечения аппендицита.Но для некоторых детей поставщик медицинских услуг может назначить антибиотики вместо хирургического вмешательства.
Приложение можно удалить двумя способами:
- Открытая или традиционная хирургия. Вашему ребенку делают анестезию.
 Разрез или надрез делается в нижней правой части живота. Хирург находит аппендикс и удаляет его. Если аппендикс лопнул, может быть установлена небольшая трубка или шунт для оттока гноя и других жидкостей из живота. Шунт будет удален через несколько дней, когда хирург почувствует, что инфекция исчезла.
Разрез или надрез делается в нижней правой части живота. Хирург находит аппендикс и удаляет его. Если аппендикс лопнул, может быть установлена небольшая трубка или шунт для оттока гноя и других жидкостей из живота. Шунт будет удален через несколько дней, когда хирург почувствует, что инфекция исчезла. - Лапароскопическая хирургия. Вашему ребенку делают анестезию. Этот метод использует несколько небольших разрезов и камеру, называемую лапароскопом, чтобы заглянуть внутрь живота. Хирургические инструменты вводятся через один или несколько небольших разрезов. Лапароскоп вводят через другой разрез. Этот способ обычно не делают, если аппендикс уже лопнул.
Интервальная аппендэктомия
Иногда аппендикс лопается, и может образоваться скопление инфицированной жидкости или гноя (абсцесс).Если это произойдет, и ваш ребенок стабилен, врач может порекомендовать не удалять аппендикс сразу. Вместо этого врач может захотеть сначала вылечить инфекцию и слить инфицированную жидкость из абсцесса. Приложение будет удалено позже. Эта отсроченная операция называется интервальной аппендэктомией.
Приложение будет удалено позже. Эта отсроченная операция называется интервальной аппендэктомией.
Для интервальной аппендэктомии вашему ребенку может быть сначала назначено внутривенное введение антибиотиков. Их вводят через внутривенную трубку, называемую линией PICC, или через периферически вставленный центральный катетер. Это делается в течение примерно 10-14 дней.Кроме того, для дренирования абсцесса врач может использовать КТ или изображения под ультразвуковым контролем. Как только инфекция и воспаление исчезнут, вашему ребенку сделают операцию по удалению аппендикса примерно через 6–8 недель.
После операции
Ребенок, у которого разорвался аппендикс, должен оставаться в больнице дольше, чем ребенок, у которого аппендикс был удален до того, как он разорвался. Некоторым детям нужно будет принимать антибиотики перорально в течение определенного периода времени после того, как они отправятся домой.
После операции вашему ребенку не разрешат есть и пить в течение определенного периода времени. Это позволяет кишечнику зажить. В течение этого времени жидкости будут вводиться внутривенно в кровоток. Вашему ребенку также будут назначены антибиотики и лекарства для облегчения боли при внутривенном введении.
Это позволяет кишечнику зажить. В течение этого времени жидкости будут вводиться внутривенно в кровоток. Вашему ребенку также будут назначены антибиотики и лекарства для облегчения боли при внутривенном введении.
В какой-то момент ваш ребенок сможет пить прозрачные жидкости, такие как вода, спортивные напитки или яблочный сок. Он или она постепенно перейдет на твердую пищу.
После выписки вашего ребенка из больницы медицинский работник, скорее всего, ограничит его деятельность. Ваш ребенок не должен поднимать тяжести или заниматься контактными видами спорта в течение нескольких недель после операции.Если дренаж все еще на месте, когда ваш ребенок идет домой, он или она не должны принимать ванну или плавать, пока дренаж не будет удален.
Вам будет выписан рецепт на обезболивающее, которое ребенок сможет принимать дома. Некоторые обезболивающие могут вызвать у ребенка запор, поэтому узнайте у своего поставщика медицинских услуг или фармацевта о любых побочных эффектах. Движение после операции, а не лежание в постели, может помочь предотвратить запор. Употребление фруктовых соков также может помочь. Как только ваш ребенок снова сможет есть твердую пищу, употребление фруктов, цельнозерновых хлопьев, хлеба и овощей также может помочь остановить запор.
Движение после операции, а не лежание в постели, может помочь предотвратить запор. Употребление фруктовых соков также может помочь. Как только ваш ребенок снова сможет есть твердую пищу, употребление фруктов, цельнозерновых хлопьев, хлеба и овощей также может помочь остановить запор.
У большинства детей, которым удалили аппендикс, не будет долгосрочных проблем.
Какие осложнения аппендицита у ребенка?
Раздраженный аппендикс может быстро превратиться в инфицированный и разорванный аппендикс. Это может произойти через несколько часов. Разрыв аппендикса – неотложная ситуация. Если не лечить, это может привести к летальному исходу. Когда аппендикс разрывается, микробы (бактерии) заражают органы внутри брюшной полости. Это вызывает бактериальную инфекцию, называемую перитонитом.Бактериальная инфекция может распространяться очень быстро. Это может быть трудно лечить, если диагностика задерживается.Когда мне следует позвонить лечащему врачу моего ребенка?
Инфицированный аппендикс может лопнуть или разорваться. Это чрезвычайная ситуация, которая может привести к летальному исходу. Если вы подозреваете, что у вашего ребенка аппендицит, немедленно позвоните своему врачу или обратитесь в отделение неотложной помощи.
Это чрезвычайная ситуация, которая может привести к летальному исходу. Если вы подозреваете, что у вашего ребенка аппендицит, немедленно позвоните своему врачу или обратитесь в отделение неотложной помощи.Основные положения об аппендиците у детей
- Аппендицит — это болезненный отек и инфекция червеобразного отростка.Это неотложная медицинская помощь.
- Аппендикс может лопнуть или разорваться, что приведет к дальнейшему заражению. Если не лечить, это может быть фатальным.
- Медицинские работники, скорее всего, порекомендуют удалить аппендикс у ребенка.
- Аппендэктомия является наиболее распространенным методом неотложной хирургии у детей.
- Большинство детей выздоравливают без долгосрочных проблем.
Следующие шаги
Советы, которые помогут вам получить максимальную отдачу от визита к поставщику медицинских услуг вашего ребенка:
- Знайте причину визита и то, что вы хотите, чтобы произошло.

- Перед посещением запишите вопросы, на которые вы хотите получить ответы.
- При посещении запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые ваш поставщик дает вам для вашего ребенка.
- Знайте, почему назначено новое лекарство или лечение и как оно поможет вашему ребенку. Также знайте, каковы побочные эффекты.
- Спросите, можно ли лечить состояние вашего ребенка другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок не примет лекарство или не пройдет анализ или процедуру.
- Если у вашего ребенка запланирована повторная встреча, запишите дату, время и цель этой встречи.
- Знайте, как вы можете связаться с врачом вашего ребенка в нерабочее время. Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
Острая боль в животе у детей
1. Лёнинг-Бауке V,
Свидсински А.
Запор как причина острой боли в животе у детей. J Педиатр .
2007;151(6):666–669….
Лёнинг-Бауке V,
Свидсински А.
Запор как причина острой боли в животе у детей. J Педиатр .
2007;151(6):666–669….
2. Фарион К.Дж., Михаловски В, Рубин С, Уилк С, Коррелл Р, Габури И. Проспективная оценка системы MET-AP, обеспечивающей планы сортировки при острой педиатрической боли в животе. Int J Med Inform . 2008;77(3):208–218.
3. О’Ши Дж. С., епископ М.Е., Аларио А.Дж., Купер Дж. М.Диагностика аппендицита у детей с острой болью в животе. Педиатрическая неотложная помощь . 1988;4(3):172–176.
4. Рейнольдс С.Л., Джефф Дм. Диагностика болей в животе в педиатрическом отделении неотложной помощи. Педиатрическая неотложная помощь . 1992;8(3):126–128.
5. Цалкидис А,
Гардикис С,
Кассимос Д,
и другие.
Острый живот у детей по экстраабдоминальным причинам.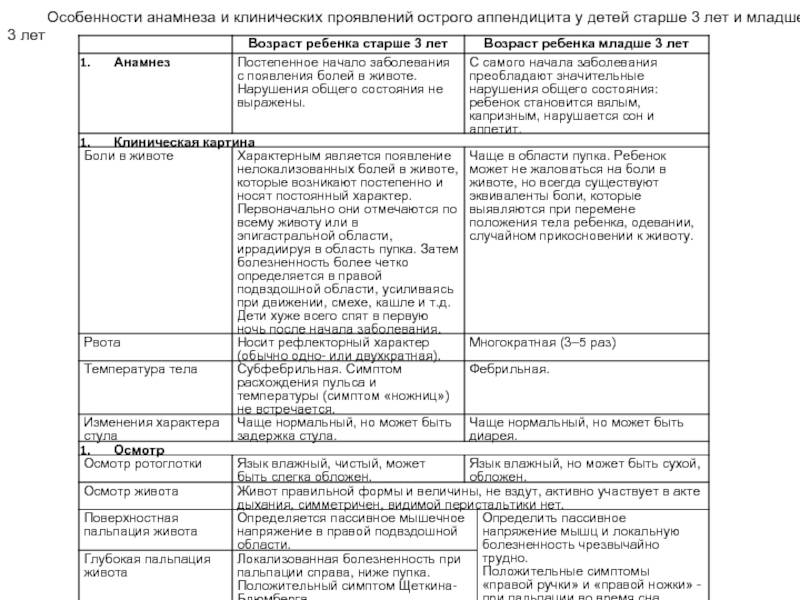 Pediatr Int .2008;50(3):315–318.
Pediatr Int .2008;50(3):315–318.
6. Леунг А.К., Сигалет ДЛ. Острая боль в животе у детей. Семейный врач . 2003;67(11):2321–2326.
7. Монтгомери Д.Ф., Хорманн, доктор медицины. Острая боль в животе: задача для практикующего врача. J Pediatr Health Care . 1998;12(3):157–159.
8. Карсон Л., Льюис Д, Цоу М, и другие. Абдоминальная мигрень: недостаточно диагностированная причина рецидивирующих болей в животе у детей. Головная боль . 2011;51(5):707–712.
9. Сингх С.Дж., Крокер ГД, Манглик П, и другие. Болезнь Гиршпрунга: опыт Австралийского отделения педиатрического надзора. Pediatr Surg Int . 2003;19(4):247–250.
10. Каппельман М.Д.,
Рифас-Шиман С.Л.,
Клейнман К,
и другие.
Распространенность и географическое распространение болезни Крона и язвенного колита в США. Клин Гастроэнтерол Гепатол .
2007;5(12):1424–1429.
Клин Гастроэнтерол Гепатол .
2007;5(12):1424–1429.
11. Госайн А, Блейкли М, Боулден Т, и другие. Инфаркт сальника: предоперационная диагностика и лапароскопическое лечение у детей. J Laparoendosc Adv Surg Tech A . 2010;20(9):777–780.
12. Сайто Дж.М. Помимо аппендицита: оценка и хирургическое лечение острой боли в животе у детей. Curr Opin Pediatr . 2012;24(3):357–364.
13. Штромайер Ю., Ходсон Э.М., Уиллис Н.С., Вебстер AC, Крейг Дж.С. Антибиотики при остром пиелонефрите у детей. Кокрановская система базы данных, версия . 2014;(7):CD003772.
14. Шейх Н, Мороне NE, Бост Дж. Э., Фаррелл МХ. Распространенность инфекции мочевыводящих путей в детском возрасте: метаанализ. Pediatr Infect Dis J . 2008;27(4):302–308.
15. Уайтинг П.,
Вествуд М,
Ватт я,
Купер Дж,
Кляйнен Дж. Экспресс-тесты и методы сбора мочи для диагностики инфекций мочевыводящих путей (ИМП) у детей в возрасте до пяти лет: систематический обзор. BMC Pediatr .
2005;5(1):4.
Экспресс-тесты и методы сбора мочи для диагностики инфекций мочевыводящих путей (ИМП) у детей в возрасте до пяти лет: систематический обзор. BMC Pediatr .
2005;5(1):4.
16. Банди Д.Г., Байерли Дж.С., Лайлс Э.А., Перрин Э.М., Кацнельсон Дж, Рис ХЭ. У этого ребенка аппендицит? ЯМА . 2007;298(4):438–451.
17. Шейх Н, Мороне NE, Лопес Дж, и другие.Есть ли у этого ребенка инфекция мочевыводящих путей? ЯМА . 2007;298(24):2895–2904.
18. Кван К.Ю., Нагер АЛ. Диагностика детского аппендицита: полезность лабораторных маркеров. Am J Emerg Med . 2010;28(9):1009–1015.
19. Этубло С,
Ревер М,
Бруэ Д,
и другие.
Переход от мешка к катетеру для сбора мочи у детей, не приученных к туалету, с подозрением на инфекцию мочевыводящих путей: парное сравнение посевов мочи. J Педиатр . 2009;154(6):803–806.
2009;154(6):803–806.
20. Макгилливрей Д., Мок Е, Малруни Э., Крамер МС. Прямое сравнение: анализ мочи с помощью мешка «чистая порция» и катетерный анализ мочи в диагностике инфекций мочевыводящих путей у детей раннего возраста. J Педиатр . 2005;147(4):451–456.
21. Белый Б. Диагностика и лечение инфекций мочевыводящих путей у детей. Семейный врач . 2011;83(4):409–415.
22.Мильоретти Д.Л., Джонсон Э, Уильямс А, и другие. Использование компьютерной томографии в педиатрии и связанное с этим радиационное воздействие и предполагаемый риск развития рака. JAMA Pediatr . 2013;167(8):700–707.
23. Yarmish GM, Smith MP, Rosen MP, et al. Американский колледж радиологии. Критерии соответствия ACR. Боль в правом подреберье. http://www.acr.org/~/media/ACR/Documents/AppCriteria/Diagnostic/RightUpperQuadrantPain.pdf. По состоянию на 23 января 2016 г.
24. Бхосале П.Р., Джавитт М.С., Атри М. и др. Критерии соответствия ACR. Острая тазовая боль в репродуктивном возрасте. [Опубликовано до печати 19 ноября 2015 г.]. Вопрос об УЗИ. По состоянию на 23 января 2016 г.
25. Karmazyn B, Coley BD, Binkovitz LA, et al. Американский колледж радиологии. Критерии соответствия ACR. Инфекция мочевыводящих путей — ребенок.http://www.acr.org/~/media/ACR/Documents/AppCriteria/Diagnostic/UrinaryTractInfectionChild.pdf. По состоянию на 23 января 2016 г.
26. Smith MP, Katz DS, Rosen MP, et al. Американский колледж радиологии. Критерии соответствия ACR. Боль в правом подреберье — подозрение на аппендицит. http://www.acr.org/~/media/7425a3e08975451eab571a316db4ca1b.pdf. По состоянию на 23 января 2016 г.
27. Хейс Р. Боль в животе: общие стратегии визуализации. Евро Радиол . 2004; 14 (дополнение 4): L123–L137.
28. Шах С.
Актуальная информация о распространенных желудочно-кишечных неотложных состояниях. Emerg Med Clin North Am .
2013;31(3):775–793.
Emerg Med Clin North Am .
2013;31(3):775–793.
29. Мендес Д., Кавинесс AC, Ма Л, Масиас СС. Диагностическая точность рентгенограммы брюшной полости с признаками и симптомами инвагинации. Am J Emerg Med . 2012;30(3):426–431.
30. Миттал МК, Даян П.С., Масиас К.Г., и другие.; Совместный исследовательский комитет педиатрической неотложной медицины Американской академии педиатрии.Эффективность УЗИ в диагностике аппендицита у детей в многоцентровой когорте. Академия скорой медицинской помощи . 2013;20(7):697–702.
31. Бачур Р.Г.,
Даян П.С.,
Баджаж Л,
и другие.;
Совместный исследовательский комитет педиатрической неотложной медицины Американской академии педиатрии.
Влияние продолжительности боли в животе на точность диагностической визуализации при педиатрическом аппендиците. Энн Эмерг Мед . 2012;60(5):582–590.e3.
2012;60(5):582–590.e3.
32. Джонсон А.К., Филиппи К.Г., Эндрюс Т, и другие. Ультрабыстрая 3-Т МРТ в обследовании детей с острой болью внизу живота для выявления аппендицита. AJR Am J Рентгенол . 2012;198(6):1424–1430.
33. Карти Х.М. Педиатрические неотложные состояния: нетравматические неотложные состояния органов брюшной полости. Евро Радиол . 2002;12(12):2835–2848.
34. Зеленый R, Буллох Б, Кабани А, Хэнкок Б.Дж., Тененбейн М.Раннее обезболивание у детей с острой болью в животе. Педиатрия . 2005;116(4):978–983.
35. Ранджи С.Р., Голдман Л.Е., Симел ДЛ, Шоджания КГ. Влияют ли опиаты на клиническую оценку пациентов с острой болью в животе? ЯМА . 2006;296(14):1764–1774.
36. Шарвуд Л.Н.,
Бабл ФЭ.
Эффективность и эффект опиоидной анальгезии при недифференцированной боли в животе у детей: обзор четырех исследований. Педиатр Анест .
2009;19(5):445–451.
Педиатр Анест .
2009;19(5):445–451.
37. Торенвлит Б.Р., Баккер РФ, грипп HC, Меркус Дж.В., Хэмминг Дж. Ф., Бреслау П.Дж. Стандартная амбулаторная повторная оценка пациентов, не госпитализированных после обследования в отделении неотложной помощи по поводу острой боли в животе. Мир J Surg . 2010;34(3):480–486.
38. Торенвлит Б, Веллекоп А, Баккер Р, и другие. Клиническая дифференциация острого аппендицита и острого мезентериального лимфаденита у детей. Eur J Pediatr Surg . 2011;21(2):120–123.
39. Эбелл М.Х., Шинхолсер Дж. Каковы наиболее клинически полезные пороговые значения шкалы Альварадо и оценки детского аппендицита? Систематический обзор. Энн Эмерг Мед . 2014;64(4):365–372.e2.
40. Харбанда А.Б.,
Тейлор Г.А.,
Фишман С.Дж.,
Бачур РГ.
Правило клинического принятия решения для выявления детей с низким риском аппендицита. Педиатрия .
2005;116(3):709–716.
Педиатрия .
2005;116(3):709–716.
41. Перец ВК, Стэнфилл АБ, Перл РХ. Диагностика и лечение детского аппендицита, инвагинации и дивертикула Меккеля. Surg Clin North Am . 2012;92(3):505–526, vii.
42. Аппельбаум Х, Авраам С, Чой-Розен Дж, Аккерман М. Ключевые клинические предикторы в ранней диагностике перекрута придатков у детей. J Pediatr Adolesc Gynecol . 2013;26(3):167–170.
43.Американский колледж акушеров и гинекологов. Практический бюллетень ACOG №. 94. Медикаментозное ведение внематочной беременности. Акушерство Гинекол . 2008;111(6):1479–1485.
44. Бюллетени Комитета по практике — Гинекология. Бюллетень практики Американского колледжа акушеров и гинекологов №. 150. Ранняя потеря беременности. Акушерство Гинекол . 2015;125(5):1258–1267.
Аппендицит у детей: основы и особенности
\n3.
 1 Распределение АВО и других клинически значимых групп крови \n
1 Распределение АВО и других клинически значимых групп крови \n Мембрана эритроцитов человека является сложной и содержит ряд клинически значимых антигенов групп крови, наиболее важными из которых являются антигены групп крови АВО и резус. Помимо систем групп крови АВО и резус, по состоянию на ноябрь 2014 г. было идентифицировано 34 другие системы групп крови [7]. Помимо антигенов групп крови АВО и резус серологически идентифицировано 364 других антигена эритроцитов.Клиническая значимость системы групп крови зависит от распределения антигенов системы групп крови в популяции, способности антител системы групп крови вызывать гемолитическую трансфузионную реакцию (ГТР) и гемолитическую болезнь плода и новорожденного (ГБН). [8]. Система групп крови АВО является одной из наиболее клинически значимых систем групп крови [9]. Впервые он был обнаружен Карлом Ландштейнером в 1901 году [10]. Система групп крови АВО имеет три основных антигена (А, В и Н).Существуют четыре основные группы АВО (A, B, AB и O). Система групп крови ABO основана на антигенах A и B, встречающихся по отдельности как A или B, удвоении как AB или отсутствии обоих как O. Люди, у которых отсутствуют антигены A или B на их эритроцитах, имеют групповые специфические антитела в их сыворотке или плазме. Первоначально считалось, что антитела системы представляют собой преимущественно IgM, встречающиеся в природе, но теперь известно, что они возникают в первые годы жизни в результате сенсибилизации к ABO-подобному антигену и веществам окружающей среды, которые встречаются в природе, таким как бактерии, вирусы и продукты питания.Доказательства показали, что эти антитела отсутствуют при рождении и что животные, содержащиеся в стерильном помещении с рождения, не вырабатывают эти антитела. Система групп крови АВО важна в трансфузионной медицине, ГБПН и трансплантации органов. Переливание несовместимой по системе АВО единицы может вызвать тяжелую ГТР. Точно так же иммунный ответ может возникнуть после трансплантации органов, несовместимых по системе ABO.
Система групп крови ABO основана на антигенах A и B, встречающихся по отдельности как A или B, удвоении как AB или отсутствии обоих как O. Люди, у которых отсутствуют антигены A или B на их эритроцитах, имеют групповые специфические антитела в их сыворотке или плазме. Первоначально считалось, что антитела системы представляют собой преимущественно IgM, встречающиеся в природе, но теперь известно, что они возникают в первые годы жизни в результате сенсибилизации к ABO-подобному антигену и веществам окружающей среды, которые встречаются в природе, таким как бактерии, вирусы и продукты питания.Доказательства показали, что эти антитела отсутствуют при рождении и что животные, содержащиеся в стерильном помещении с рождения, не вырабатывают эти антитела. Система групп крови АВО важна в трансфузионной медицине, ГБПН и трансплантации органов. Переливание несовместимой по системе АВО единицы может вызвать тяжелую ГТР. Точно так же иммунный ответ может возникнуть после трансплантации органов, несовместимых по системе ABO. Несовместимость групп крови АВО между матерью и ребенком обычно не вызывает ГБПН, поскольку антитела системы групп крови АВО обычно относятся к типу IgM с большой молекулярной массой и не проникают через плаценту.Однако матери, которые ранее были сенсибилизированы (предыдущее несовместимое переливание крови и беременность), потенциально могут иметь антитела IgG ABO, которые потенциально могут вызывать ABO HDFN. Распределение групп крови ABO варьируется в зависимости от населения в мире. Существуют также различия в распределении групп крови внутри человеческих субпопуляций.
Несовместимость групп крови АВО между матерью и ребенком обычно не вызывает ГБПН, поскольку антитела системы групп крови АВО обычно относятся к типу IgM с большой молекулярной массой и не проникают через плаценту.Однако матери, которые ранее были сенсибилизированы (предыдущее несовместимое переливание крови и беременность), потенциально могут иметь антитела IgG ABO, которые потенциально могут вызывать ABO HDFN. Распределение групп крови ABO варьируется в зависимости от населения в мире. Существуют также различия в распределении групп крови внутри человеческих субпопуляций.
Нигерия — очень разнообразная страна с точки зрения этнической принадлежности. Частота генов групп крови АВО и Rh существенно различается в пределах шести геополитических зон Нигерии [11, 12, 13, 14, 15, 16, 17, 18].Предыдущие исследования в большинстве районов Нигерии показывают, что распределение групп крови по системе ABO находится в порядке O > A > B > AB [19]. Исследования из США, Мавритании, Марокко, Камеруна, Туниса, Эфиопии и Ирана показали тот же порядок (O > A > B > AB) [20, 21, 22, 23, 24, 25, 26]. Однако исследование на Мадагаскаре и в Гвинее показало противоположную тенденцию (O > B > A > AB) [27, 28]. Это наблюдение в Нигерии также расходится с отчетами из Индии и Бангладеш, где самая высокая распространенность B, за которой следует O, а наименьшая — AB (B > O > A > AB) [29, 30].В отчетах из Турции и Колумбии указан порядок A > O > B > AB [31, 32].
Однако исследование на Мадагаскаре и в Гвинее показало противоположную тенденцию (O > B > A > AB) [27, 28]. Это наблюдение в Нигерии также расходится с отчетами из Индии и Бангладеш, где самая высокая распространенность B, за которой следует O, а наименьшая — AB (B > O > A > AB) [29, 30].В отчетах из Турции и Колумбии указан порядок A > O > B > AB [31, 32].
Многорасовое/этническое исследование в Соединенных Штатах показало, что группа крови O является наиболее распространенной (46,6%), причем доля белых неиспаноязычных, латиноамериканских, черных неиспаноязычных, азиатских и североамериканских индейцев составляет 45,5%. , 56,5, 50,2, 39,8 и 54,6 соответственно [21]. Другие исследования, проведенные в Турции, Мавритании, Иране, Эфиопии, Колумбии, Камеруне, Бангладеш, Мадагаскаре, Марокко, Гвинее и Северной Индии, показали различное процентное соотношение групп крови ABO и Rh [20, 21, 22, 23, 25, 26, 27, 28, 29, 30, 31, 32].
\n Фенотипическое распределение Rh(D) в Нигерии варьируется от одной части страны к другой; Квара (4,5%) [17], штат Плато Джос (4,32) [14], FCT (4,3) [33], Минна (3,3%0) [11], Лагос (3,0, 6, 6,86%) [16, 34 , 35], Огун (6,65 и 2,9%) [36, 37], Осун (6,3%) [38], Ойо (3,3, 6,68, 4,8, 5,89%) [12, 14, 18, 39], Экити (4,3 %) [40], Аква Ибом (5,7 %) [41], Байелса (2 %) [42], Дельта (1,8 %) [43], Бенин (6,0 %) [13], Реки (3,2, 7, 8,3 %) [44, 45, 46], Кано (5,2%) [47], Сокото (1,55%) [14], Замфара (1. 2%) [48], Энугу (4,49%) [14], Абиа (5,3%) [49], Эбони (4,2%) [50], Борно (1,92%) [14], Адамава (4,6%) [51 ], Йобе (4,6%) [52]. Распространенность резус-отрицательности варьируется от одной зоны к другой; 4,4, 3,1, 6,0, 4,3, 3,9 и 3,1% соответственно для юго-восточной, северо-восточной, южной, южной, юго-западной, северно-центральной и северо-западной зоны соответственно.
2%) [48], Энугу (4,49%) [14], Абиа (5,3%) [49], Эбони (4,2%) [50], Борно (1,92%) [14], Адамава (4,6%) [51 ], Йобе (4,6%) [52]. Распространенность резус-отрицательности варьируется от одной зоны к другой; 4,4, 3,1, 6,0, 4,3, 3,9 и 3,1% соответственно для юго-восточной, северо-восточной, южной, южной, юго-западной, северно-центральной и северо-западной зоны соответственно.
Общая средняя распространенность резус-отрицательности составляет 5,1%. Распространение Rh(D) в Нигерии согласуется с другими частями мира [20, 23, 25, 26, 27, 28, 30, 31].Было обнаружено, что у чернокожих реже встречается резус-D-отрицательный фенотип (3–5%) [34, 42, 44] по сравнению с общей европеоидной популяцией (15%) [21, 53]. Низкая распространенность Rh(D)- в Нигерии и других развивающихся странах важна и является скрытым благословением, поскольку такие клинические ситуации, как фетоматеринское кровотечение во время беременности, могут возникать из-за резус-несовместимости и HDFN. В Нигерии и многих из этих развивающихся стран RAADP и другие стратегии профилактики, связанные с анти-D HDFN, не реализуются. В таблице 1 показана распространенность резус-группы D среди нигерийцев по зонам.
В таблице 1 показана распространенность резус-группы D среди нигерийцев по зонам.
| Зона Нигерии | \nПроцент резус-отрицательного статуса | \nПроцент резус-отрицательного статуса | \n
|---|---|---|
| Юго-Восток | \n4,4 | \n95,6 | \n
| Юг-Юг | \n6 \n | 6 9 3 9 90 3 6 9 n |
| Юго-Запад | \n4.3 | \ N95.7 | \ N
| North-East | \ N3.1 | \ N96.9 | \ N
| North-West | \ N3.1 | \ N Таблица 1. зоны. \n




 Ребенок также может жаловаться на боль в подреберной области справа, поясничной, проекции мочевого пузыря и других, в зависимости от расположения отростка и развития осложнений.
Ребенок также может жаловаться на боль в подреберной области справа, поясничной, проекции мочевого пузыря и других, в зависимости от расположения отростка и развития осложнений.


 Разрез или надрез делается в нижней правой части живота. Хирург находит аппендикс и удаляет его. Если аппендикс лопнул, может быть установлена небольшая трубка или шунт для оттока гноя и других жидкостей из живота. Шунт будет удален через несколько дней, когда хирург почувствует, что инфекция исчезла.
Разрез или надрез делается в нижней правой части живота. Хирург находит аппендикс и удаляет его. Если аппендикс лопнул, может быть установлена небольшая трубка или шунт для оттока гноя и других жидкостей из живота. Шунт будет удален через несколько дней, когда хирург почувствует, что инфекция исчезла.
 В развитых странах всем беременным женщинам и небеременным женщинам детородного возраста переливают Келл-отрицательную кровь. Кроме того, пациентам с другими антителами переливают Келл-отрицательные и эритроциты, также лишенные антигена, к которому специфичны их аллоантитела.Это делается для того, чтобы предотвратить потенциальное развитие у них антител против Kell. Келл-сенсибилизация является третьей наиболее частой причиной ГБПН после Rh и ABO. Было показано, что Anti-Kell вызывает тяжелую анемию плода, подавляя синтез эритроцитов плода [55]. Анемия, связанная с HDFN, при HDFN, связанной с Anti-Kell, обусловлена способностью анти-K подавлять выработку эритроцитов плодом [56]. В отличие от Rh и ABO, антигены Kell экспрессируются на поверхности предшественников эритроцитов, а анти-K способствуют иммунодеструкции Kell-позитивных эритроидных ранних клеток-предшественников макрофагами в печени плода, а не только зрелыми эритроцитами плода [55].В Нигерии проведено несколько исследований распространенности болезни Келл.
В развитых странах всем беременным женщинам и небеременным женщинам детородного возраста переливают Келл-отрицательную кровь. Кроме того, пациентам с другими антителами переливают Келл-отрицательные и эритроциты, также лишенные антигена, к которому специфичны их аллоантитела.Это делается для того, чтобы предотвратить потенциальное развитие у них антител против Kell. Келл-сенсибилизация является третьей наиболее частой причиной ГБПН после Rh и ABO. Было показано, что Anti-Kell вызывает тяжелую анемию плода, подавляя синтез эритроцитов плода [55]. Анемия, связанная с HDFN, при HDFN, связанной с Anti-Kell, обусловлена способностью анти-K подавлять выработку эритроцитов плодом [56]. В отличие от Rh и ABO, антигены Kell экспрессируются на поверхности предшественников эритроцитов, а анти-K способствуют иммунодеструкции Kell-позитивных эритроидных ранних клеток-предшественников макрофагами в печени плода, а не только зрелыми эритроцитами плода [55].В Нигерии проведено несколько исследований распространенности болезни Келл. Среди их когорты беременных женщин в Сокото, Северо-Западная Нигерия, Эрхабор и его коллеги [57] получили распространенность антигена Келла на уровне 2%. Точно так же Ugboma и Nwauche [58] в Порт-Харкорте исследовали распространенность антигена Kell среди своих пациентов и сообщили о распространенности антигена Kell на уровне 2%. Распространенность антигена Kell среди многонациональной когорты из 302 здоровых нигерийцев указывает на нулевую распространенность антигена K [59]. Расовые различия, по-видимому, существуют в распределении антигенов группы крови Kell [60, 61].Правительство Нигерии и правительства других африканских стран должны будут реализовать эту стратегию, чтобы уменьшить сенсибилизацию, связанную с Келлом, и влияние HDFN.
Среди их когорты беременных женщин в Сокото, Северо-Западная Нигерия, Эрхабор и его коллеги [57] получили распространенность антигена Келла на уровне 2%. Точно так же Ugboma и Nwauche [58] в Порт-Харкорте исследовали распространенность антигена Kell среди своих пациентов и сообщили о распространенности антигена Kell на уровне 2%. Распространенность антигена Kell среди многонациональной когорты из 302 здоровых нигерийцев указывает на нулевую распространенность антигена K [59]. Расовые различия, по-видимому, существуют в распределении антигенов группы крови Kell [60, 61].Правительство Нигерии и правительства других африканских стран должны будут реализовать эту стратегию, чтобы уменьшить сенсибилизацию, связанную с Келлом, и влияние HDFN. 7%. Антигены Даффи (анти Fya, анти Fyb) и Кидда (анти Jka анти Jkb) среди доноров не обнаружены. Из 162 беременных женщин, протестированных на статус антигенов Даффи, Fya, Fyb и Fya (a+b+) преобладали у 7 (4,3%), 9 (5,6%) и 1 (0,61%) соответственно [63]. Фенотипы группы крови по Кидду были определены среди беременных женщин в Сокото, Северо-Западная Нигерия [63]. Распределение антигенов Кидда среди исследованных субъектов показало распространенность Jka, Jkb и Jk(a+b+) 8 (4,9%), 13 (8,9%).0%) и 0 (0,0%) соответственно. Существует необходимость фенотипирования донорской крови на клинически значимые антигены эритроцитов. Существует также необходимость в рутинном скрининге всех беременных женщин на аллоантитела, чтобы облегчить выбор антиген-отрицательных единиц для тех с клинически значимыми аллоантителами, которым требуется переливание эритроцитарной массы. Это потенциально может оптимизировать акушерское ведение ГБПН.
7%. Антигены Даффи (анти Fya, анти Fyb) и Кидда (анти Jka анти Jkb) среди доноров не обнаружены. Из 162 беременных женщин, протестированных на статус антигенов Даффи, Fya, Fyb и Fya (a+b+) преобладали у 7 (4,3%), 9 (5,6%) и 1 (0,61%) соответственно [63]. Фенотипы группы крови по Кидду были определены среди беременных женщин в Сокото, Северо-Западная Нигерия [63]. Распределение антигенов Кидда среди исследованных субъектов показало распространенность Jka, Jkb и Jk(a+b+) 8 (4,9%), 13 (8,9%).0%) и 0 (0,0%) соответственно. Существует необходимость фенотипирования донорской крови на клинически значимые антигены эритроцитов. Существует также необходимость в рутинном скрининге всех беременных женщин на аллоантитела, чтобы облегчить выбор антиген-отрицательных единиц для тех с клинически значимыми аллоантителами, которым требуется переливание эритроцитарной массы. Это потенциально может оптимизировать акушерское ведение ГБПН. Распространенность Rh c составила 92%, а Rh e — 98,5% [64]. Частоты резус-антигенов и фенотипов групп крови этнических национальностей ибибио, эфик и ибо в муниципалитете Калабар, Нигерия, были определены с использованием стандартных серологических методов. Из 720 протестированных особей Калабара частоты резус-антигенов в пределах национальностей были c (100%), e (96,38%), D (96,38%), E (15,22%) и C (3,62%) для Ibibios. ; c (100%), e (95,60%), D (96,70%), E (21,98%) и C (0%) для Эфикс; и в (100%), д (94.29%), D (91,43%), E (28,57%) и C (2,86%) для ибо. Общая частота резус-антигенов у этих 720 человек была c (100%), e (95,56%), D (94,44%), E (18,89%) и C (2,78%). Сорок (5,56%) оказались D-, в то время как у всех был обнаружен с-антиген. Наиболее часто встречающимся фенотипом Rh был Dccee с частотой 73,61%. Альтернативный аллель С не проявлялся в гомозиготной форме (СС) в протестированной популяции [65]. Среди 374 беременных женщин, обследованных в Порт-Харкорте, Нигерия, частота резус-антигенов в популяции была D (89.
Распространенность Rh c составила 92%, а Rh e — 98,5% [64]. Частоты резус-антигенов и фенотипов групп крови этнических национальностей ибибио, эфик и ибо в муниципалитете Калабар, Нигерия, были определены с использованием стандартных серологических методов. Из 720 протестированных особей Калабара частоты резус-антигенов в пределах национальностей были c (100%), e (96,38%), D (96,38%), E (15,22%) и C (3,62%) для Ibibios. ; c (100%), e (95,60%), D (96,70%), E (21,98%) и C (0%) для Эфикс; и в (100%), д (94.29%), D (91,43%), E (28,57%) и C (2,86%) для ибо. Общая частота резус-антигенов у этих 720 человек была c (100%), e (95,56%), D (94,44%), E (18,89%) и C (2,78%). Сорок (5,56%) оказались D-, в то время как у всех был обнаружен с-антиген. Наиболее часто встречающимся фенотипом Rh был Dccee с частотой 73,61%. Альтернативный аллель С не проявлялся в гомозиготной форме (СС) в протестированной популяции [65]. Среди 374 беременных женщин, обследованных в Порт-Харкорте, Нигерия, частота резус-антигенов в популяции была D (89. 0%), в (82,0%), д (54,0%), В (24,3%), Е (20,1%). Частоты Rh-антитетических антигенов были DD/Dd (91,2%), Cc (19,5%), cc (84,5%), Ee (13,9%), ee (54,3%), CC (25,1%), EE (19,8%). ) и дд (10,4%). Семь (1,9%) оказались Rhnull, шестнадцать (4,3%) оказались D- или экзальтированными D. Фенотипы без реактивности RhD были -c- (2,9%), -Cc (0,3%), -C- ( 0,3%), -Ее (0,5%) и -Е- (0,3%) [66]. Была изучена многоэтническая когорта здоровых нигерийцев. Был определен антигенный статус этих лиц по резус-фактору.Установлено, что распространенность резус-антигенов в исследуемой когорте составила: D (92,7%), C (20,5%), c (97,7%), E (19,5%) и e (97,4%). Dce был наиболее распространенным резус-фенотипом (53,3%) [59]. Немногие страны Африки к югу от Сахары проводят систематическое тестирование на антигены C, c, E и e антигенов Rh и Kell-системы у донора и реципиента, тем самым подвергая перелитых пациентов риску развития антител, которые могут вызывать HTR и HDFN. Среди 651 донора крови, протестированного в Абиджане на антигены системы групп крови Rh, частоты антигенов D, c, e, C и E составили; 92.
0%), в (82,0%), д (54,0%), В (24,3%), Е (20,1%). Частоты Rh-антитетических антигенов были DD/Dd (91,2%), Cc (19,5%), cc (84,5%), Ee (13,9%), ee (54,3%), CC (25,1%), EE (19,8%). ) и дд (10,4%). Семь (1,9%) оказались Rhnull, шестнадцать (4,3%) оказались D- или экзальтированными D. Фенотипы без реактивности RhD были -c- (2,9%), -Cc (0,3%), -C- ( 0,3%), -Ее (0,5%) и -Е- (0,3%) [66]. Была изучена многоэтническая когорта здоровых нигерийцев. Был определен антигенный статус этих лиц по резус-фактору.Установлено, что распространенность резус-антигенов в исследуемой когорте составила: D (92,7%), C (20,5%), c (97,7%), E (19,5%) и e (97,4%). Dce был наиболее распространенным резус-фенотипом (53,3%) [59]. Немногие страны Африки к югу от Сахары проводят систематическое тестирование на антигены C, c, E и e антигенов Rh и Kell-системы у донора и реципиента, тем самым подвергая перелитых пациентов риску развития антител, которые могут вызывать HTR и HDFN. Среди 651 донора крови, протестированного в Абиджане на антигены системы групп крови Rh, частоты антигенов D, c, e, C и E составили; 92. 93, 99,85, 99,85, 21,97 и 13,82% соответственно. К-антиген обнаружен у 0,77% доноров [67].
93, 99,85, 99,85, 21,97 и 13,82% соответственно. К-антиген обнаружен у 0,77% доноров [67]. Но для детских хирургов текущие системы оценки, такие как оценка воспалительной реакции аппендицита (AIR) и оценка Альварадо, не являются удовлетворительными для маленьких детей (<3 лет) из-за атипичных симптомов и отказа от сотрудничества во время медицинского осмотра. Хирургическое решение основывается на клиническом опыте педиатра (5, 6).
Но для детских хирургов текущие системы оценки, такие как оценка воспалительной реакции аппендицита (AIR) и оценка Альварадо, не являются удовлетворительными для маленьких детей (<3 лет) из-за атипичных симптомов и отказа от сотрудничества во время медицинского осмотра. Хирургическое решение основывается на клиническом опыте педиатра (5, 6). По высокодостоверному содержанию в картах нами был разработан каталог, включающий пол, возраст, массу тела, время начала заболевания (от развития симптомов до госпитализации), температуру при поступлении, различные лабораторные показатели при поступлении, лечение и виды послеоперационной патологии. . Учитывая, что вес детей коррелирует с преждевременными родами и увеличивается с возрастом, мы рассчитали стандартное отклонение (СО) веса по возрасту для сравнения веса в разном возрасте на основе базы данных ВОЗ.
По высокодостоверному содержанию в картах нами был разработан каталог, включающий пол, возраст, массу тела, время начала заболевания (от развития симптомов до госпитализации), температуру при поступлении, различные лабораторные показатели при поступлении, лечение и виды послеоперационной патологии. . Учитывая, что вес детей коррелирует с преждевременными родами и увеличивается с возрастом, мы рассчитали стандартное отклонение (СО) веса по возрасту для сравнения веса в разном возрасте на основе базы данных ВОЗ. 1.1). Однофакторная логистическая регрессия была проведена для выявления потенциальных факторов риска для молодых пациентов (<3 лет) с АА. Затем с помощью многопараметрического логистического регрессионного анализа была построена прогностическая модель путем включения ранее выбранных признаков. Факторы риска рассматривались как отношение шансов (ОШ) с 95% доверительным интервалом (ДИ) и значением p . Все уровни статистической значимости были двусторонними. Все потенциальные предикторы были применены для разработки прогностической модели тяжести острого аппендицита с использованием исследуемой когорты.Для оценки калибровки номограммы строили калибровочные кривые. Для количественной оценки эффективности распознавания номограммы был измерен индекс соответствия Харрелла (C-индекс). Номограмма была подвергнута бутстрэп-валидации (1000 бутстреп-выборок) для расчета относительного скорректированного C-индекса. Был проведен анализ кривой принятия решения для определения клинической полезности номограммы путем количественной оценки чистых преимуществ при различных пороговых вероятностях у пациентов с АА (в возрасте до 3 лет).
1.1). Однофакторная логистическая регрессия была проведена для выявления потенциальных факторов риска для молодых пациентов (<3 лет) с АА. Затем с помощью многопараметрического логистического регрессионного анализа была построена прогностическая модель путем включения ранее выбранных признаков. Факторы риска рассматривались как отношение шансов (ОШ) с 95% доверительным интервалом (ДИ) и значением p . Все уровни статистической значимости были двусторонними. Все потенциальные предикторы были применены для разработки прогностической модели тяжести острого аппендицита с использованием исследуемой когорты.Для оценки калибровки номограммы строили калибровочные кривые. Для количественной оценки эффективности распознавания номограммы был измерен индекс соответствия Харрелла (C-индекс). Номограмма была подвергнута бутстрэп-валидации (1000 бутстреп-выборок) для расчета относительного скорректированного C-индекса. Был проведен анализ кривой принятия решения для определения клинической полезности номограммы путем количественной оценки чистых преимуществ при различных пороговых вероятностях у пациентов с АА (в возрасте до 3 лет). Чистая польза была рассчитана путем вычитания доли всех пациентов с ложноположительным результатом из доли пациентов с истинно положительным результатом и путем взвешивания относительного вреда отказа от вмешательства по сравнению с негативными последствиями ненужного вмешательства.
Чистая польза была рассчитана путем вычитания доли всех пациентов с ложноположительным результатом из доли пациентов с истинно положительным результатом и путем взвешивания относительного вреда отказа от вмешательства по сравнению с негативными последствиями ненужного вмешательства. Сравнение информации о поступлении между двумя группами.
Сравнение информации о поступлении между двумя группами. Следующее уравнение логистического регрессии было получено: логит ( p ) = -0.149 x 2199
Следующее уравнение логистического регрессии было получено: логит ( p ) = -0.149 x 2199  Номограмма тяжести аппендицита у детей раннего возраста. Влияющие эффекты факторов показаны в соответствующей шкале. Сумма всех баллов указывает на вероятность осложненного аппендицита, а большее количество баллов свидетельствует о более тяжелом течении аппендицита.
Номограмма тяжести аппендицита у детей раннего возраста. Влияющие эффекты факторов показаны в соответствующей шкале. Сумма всех баллов указывает на вероятность осложненного аппендицита, а большее количество баллов свидетельствует о более тяжелом течении аппендицита.
 К сожалению, частота ошибочных диагнозов неприемлема для детей младшего возраста, поскольку педиатры не могут добиться эффективного ответа (5, 6). Исследования воспалительной реакции показали, что дальнейшее лабораторное обследование может облегчить оценку тяжести (7). Клиницисты, особенно в первичных больницах, потребовали новой системы оценки для принятия своевременных решений.
К сожалению, частота ошибочных диагнозов неприемлема для детей младшего возраста, поскольку педиатры не могут добиться эффективного ответа (5, 6). Исследования воспалительной реакции показали, что дальнейшее лабораторное обследование может облегчить оценку тяжести (7). Клиницисты, особенно в первичных больницах, потребовали новой системы оценки для принятия своевременных решений. Более высокая прогностическая вероятность означает более тяжелый аппендицит и то, что педиатр должен чаще рассматривать вопрос об операции (8–10). Насколько нам известно, это первая система оценки, особенно для детей младшего возраста.
Более высокая прогностическая вероятность означает более тяжелый аппендицит и то, что педиатр должен чаще рассматривать вопрос об операции (8–10). Насколько нам известно, это первая система оценки, особенно для детей младшего возраста. Отсроченное лечение также может усилить бактериальную инвазию и повреждение кишечника (16). Интересно, что регрессионная модель включала общий билирубин, а не прямой и непрямой билирубин. Возможное объяснение заключается в том, что инфекция не только вызвала повреждение эритроцитов, но и повлияла на энтерогепатическую циркуляцию, поскольку местная воспалительная стимуляция вызывает кишечный паралич, что приводит к увеличению прямого билирубина (17, 18). Как ни странно, детский возраст не является фактором высокого риска.Мы оценили корреляцию между месяцами и каждым лабораторным показателем и обнаружили, что только количество нейтрофилов ( r = 0,2, p = 0,028) и соотношение нейтрофилов ( r = 0,551, p < 0,001) были статистически значимыми. . Детский возраст является основным фактором для метода операции (χ 2 = 12,44, p = 0,014). Количество нейтрофилов также было исключено, и, вероятно, причина в том, что показатели воспаления могут сильно колебаться у детей в возрасте 0–3 лет, поскольку количество нейтрофилов физиологически уменьшается с возрастом, что противоречит увеличению нейтрофилов при бактериальной инфекции.
Отсроченное лечение также может усилить бактериальную инвазию и повреждение кишечника (16). Интересно, что регрессионная модель включала общий билирубин, а не прямой и непрямой билирубин. Возможное объяснение заключается в том, что инфекция не только вызвала повреждение эритроцитов, но и повлияла на энтерогепатическую циркуляцию, поскольку местная воспалительная стимуляция вызывает кишечный паралич, что приводит к увеличению прямого билирубина (17, 18). Как ни странно, детский возраст не является фактором высокого риска.Мы оценили корреляцию между месяцами и каждым лабораторным показателем и обнаружили, что только количество нейтрофилов ( r = 0,2, p = 0,028) и соотношение нейтрофилов ( r = 0,551, p < 0,001) были статистически значимыми. . Детский возраст является основным фактором для метода операции (χ 2 = 12,44, p = 0,014). Количество нейтрофилов также было исключено, и, вероятно, причина в том, что показатели воспаления могут сильно колебаться у детей в возрасте 0–3 лет, поскольку количество нейтрофилов физиологически уменьшается с возрастом, что противоречит увеличению нейтрофилов при бактериальной инфекции. (19, 20).
(19, 20).
 frontiersin.org/articles/10.3389/fped.2021.763125/full#supplementary-material
frontiersin.org/articles/10.3389/fped.2021.763125/full#supplementary-material Энн Эмерг Мед. (2014) 64:365–72.е2. doi: 10.1016/j.annemergmed.2014.02.025
Энн Эмерг Мед. (2014) 64:365–72.е2. doi: 10.1016/j.annemergmed.2014.02.025 (2017) 52:1219–27. doi: 10.1016/j.jpedsurg.2017.04.005
(2017) 52:1219–27. doi: 10.1016/j.jpedsurg.2017.04.005 Ланцет. (2015) 386:1278–87. doi: 10.1016/S0140-6736(15)00275-5
Ланцет. (2015) 386:1278–87. doi: 10.1016/S0140-6736(15)00275-5 1152/physrev.00004.2019
1152/physrev.00004.2019 Clin Chem Lab Med. (2018) 56:1001–10. doi: 10.1515/cclm-2017-0858
Clin Chem Lab Med. (2018) 56:1001–10. doi: 10.1515/cclm-2017-0858 по декабрь 2007 г.
по декабрь 2007 г. Врач первичной медико-санитарной помощи, врач отделения неотложной помощи и молодые хирурги играют решающую роль в распознавании симптомов и признаков раннего аппендицита у детей дошкольного возраста.
Врач первичной медико-санитарной помощи, врач отделения неотложной помощи и молодые хирурги играют решающую роль в распознавании симптомов и признаков раннего аппендицита у детей дошкольного возраста. Это происходит, когда аппендикс закупоривается слизью, фекалиями или кишечными камнями (фекалит). Микробы из кишечника быстро растут в аппендиксе, проникают в стенку аппендикса и заставляют организм направлять гнойные клетки (воспаление) в аппендикс, чтобы остановить инфекцию. Затем аппендикс становится красным, опухшим и начинает болеть все сильнее. Мальчики склонны к развитию аппендицита чаще, чем девочки, но неизвестно почему.Не существует известного способа предотвратить аппендицит, но диета, богатая клетчаткой, может помочь предотвратить его. Аппендицит может развиться в любом возрасте, но чаще развивается у детей в возрасте 10 лет и старше.
Это происходит, когда аппендикс закупоривается слизью, фекалиями или кишечными камнями (фекалит). Микробы из кишечника быстро растут в аппендиксе, проникают в стенку аппендикса и заставляют организм направлять гнойные клетки (воспаление) в аппендикс, чтобы остановить инфекцию. Затем аппендикс становится красным, опухшим и начинает болеть все сильнее. Мальчики склонны к развитию аппендицита чаще, чем девочки, но неизвестно почему.Не существует известного способа предотвратить аппендицит, но диета, богатая клетчаткой, может помочь предотвратить его. Аппендицит может развиться в любом возрасте, но чаще развивается у детей в возрасте 10 лет и старше. Чтобы помочь выяснить, что вызывает боль, ваш врач может:
Чтобы помочь выяснить, что вызывает боль, ваш врач может:
 Это позволит убедиться, что инструмент задает правильные вопросы для вас.
Это позволит убедиться, что инструмент задает правильные вопросы для вас.

 Это может не относиться к вам. Но спрашивая об этом всех, мы помогаем людям получить помощь, в которой они нуждаются.
Это может не относиться к вам. Но спрашивая об этом всех, мы помогаем людям получить помощь, в которой они нуждаются.
 Сильное потоотделение означает, что пот стекает с ребенка или пропитывает его или ее одежду.
Сильное потоотделение означает, что пот стекает с ребенка или пропитывает его или ее одежду.






 К ним относятся:
К ним относятся: Если в стуле или подгузнике всего несколько капель, вам может потребоваться сообщить об этом своему врачу сегодня, чтобы обсудить ваши симптомы. Черный стул может означать, что у вас есть кровь в пищеварительном тракте, которая может потребовать немедленного лечения или может пройти сама по себе.
Если в стуле или подгузнике всего несколько капель, вам может потребоваться сообщить об этом своему врачу сегодня, чтобы обсудить ваши симптомы. Черный стул может означать, что у вас есть кровь в пищеварительном тракте, которая может потребовать немедленного лечения или может пройти сама по себе. Некоторые примеры для детей:
Некоторые примеры для детей: ° F (37,3° C) и ниже
° F (37,3° C) и ниже При диабете даже незначительное заболевание может вызвать проблемы.
При диабете даже незначительное заболевание может вызвать проблемы. Проблема может усугубиться без медицинской помощи.
Проблема может усугубиться без медицинской помощи.