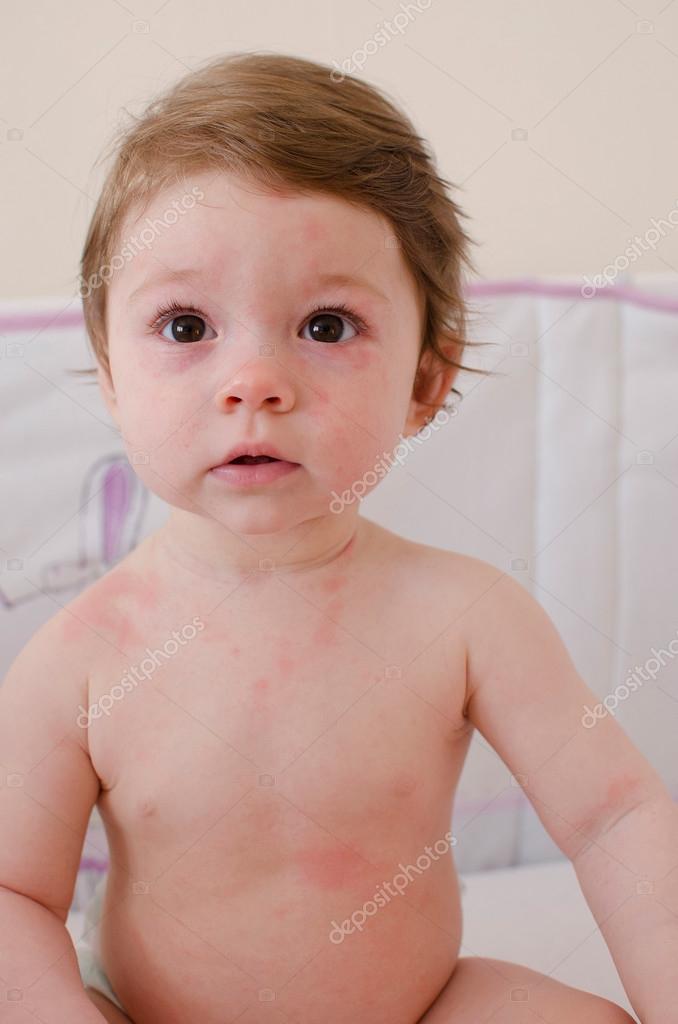
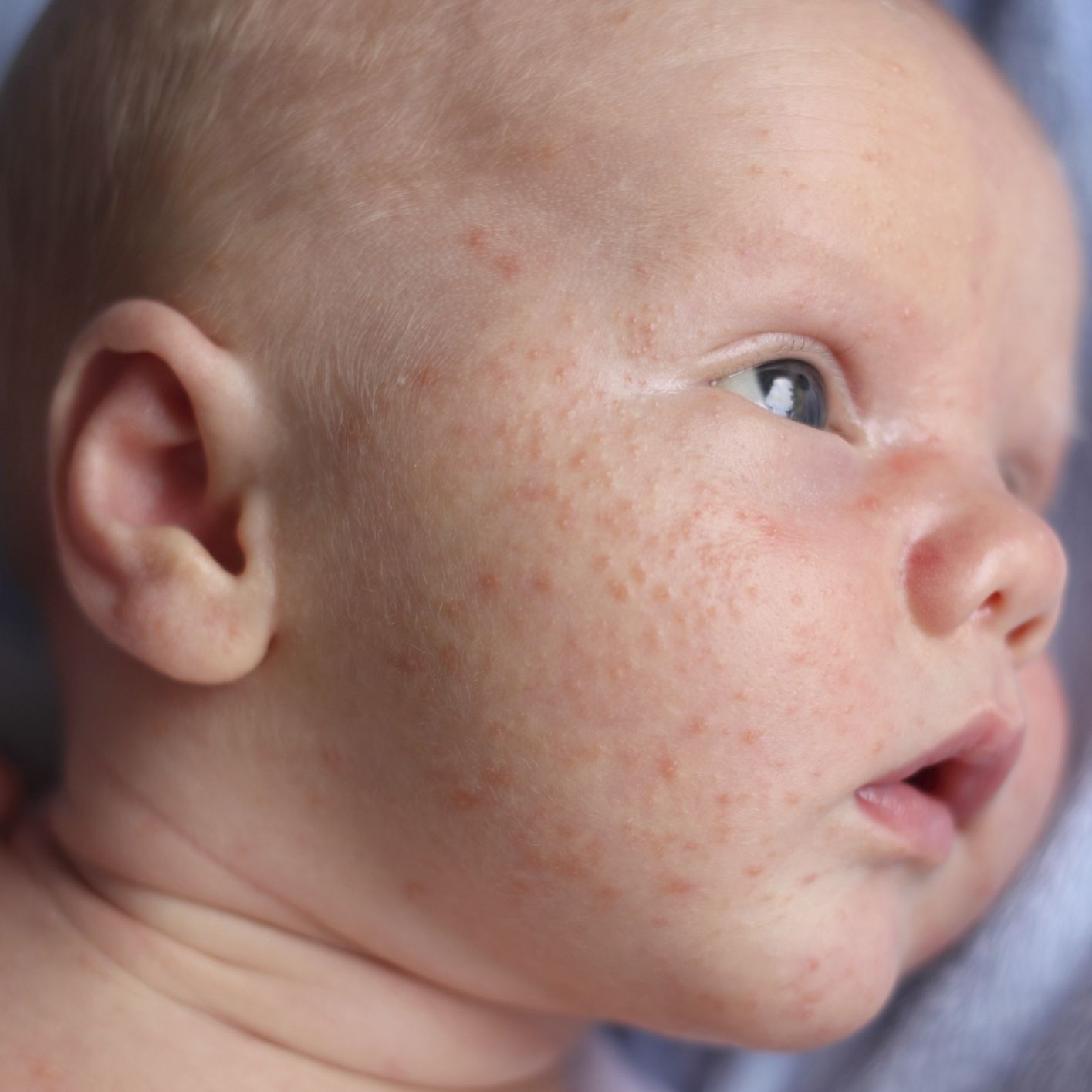
Вирусная розеола: Как лечить внезапную экзантему у ребенка – важная информация для родителей
Что такое розеола и как ее лечить? Отвечает дерматолог.
Сегодня в рубрике #leo_expert общаемся с дерматологом Ириной Мельниковой про загадочный и таинственный недуг — розеолу розовую.
Розеолу медики называют по-разному: шестая болезнь, внезапная экзантема, псевдокраснуха. Вызывает заболевание герпетический вирус шестого типа (Herpes virus 6). Его носителями чаще всего являются взрослые члены семьи, которые даже не подозревают об этом.
Единственное проявление у людей взрослых — синдром хронической усталости.
Детскую розеолу (псевдокраснуху) важно правильно диагностировать, поскольку симптомы заболевания схожи с аллергической реакцией или ОРВИ. У больного повышается температура тела, появляются признаки интоксикации и кожные высыпания.
После появления на свет детский организм получает антитела от матери, но к 4 месяцам их количество уменьшается. Ребенок становится восприимчивым по отношению к различным инфекциям и окружающим негативным факторам.
В 3-х летнем возрасте иммунная система детского организма крепнет и может противостоять вирусным патологиям, предупреждая обострение заболеваний.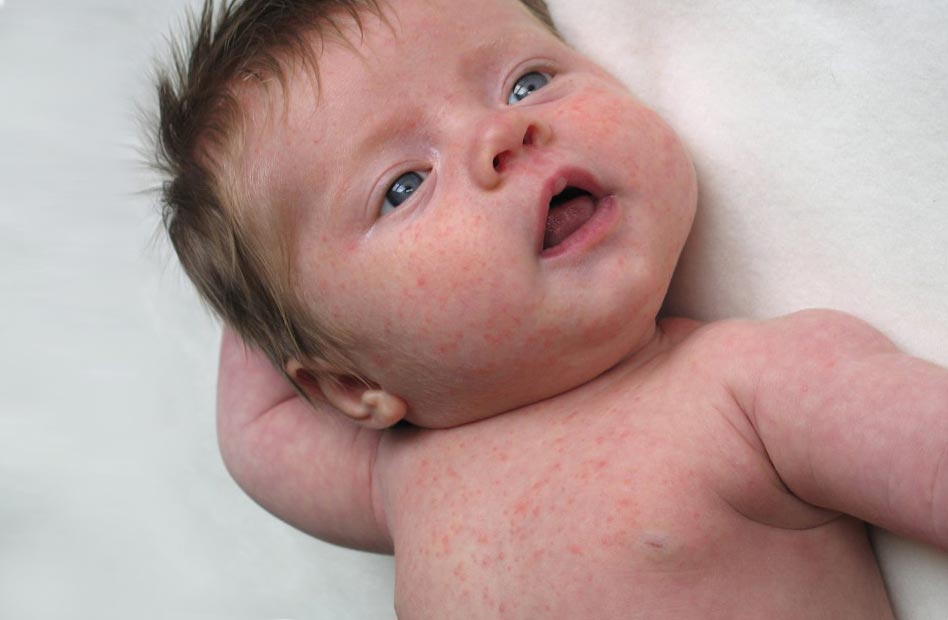
Сначала у ребенка появляются признаки ОРВИ, симптомы довольно типичны: резкий подъем высокой температуры (выше 39 градусов), может быть небольшой насморк, головная боль. Налицо все симптомы интоксикации — ломота в теле, порой у детей случается диарея или рвота на фоне высокой температуры. Через 3-5 дней состояние малыша стабилизируется, температура падает. И как только родители успокаиваются и радуются излечению, появляется странная розовая сыпь по всему телу и постепенно распространяется на конечности и лицо.
Сыпь не чешется и не зудит, в диаметре имеет размер 3-5 мм, иногда по краям розовое пятнышко может быть окружено белой каймой.
Сыпь, которая в наибольшем количестве сконцентрирована на животе, спине малыша, пропадает так же таинственно, как появилась, строго на шестые сутки после появления.
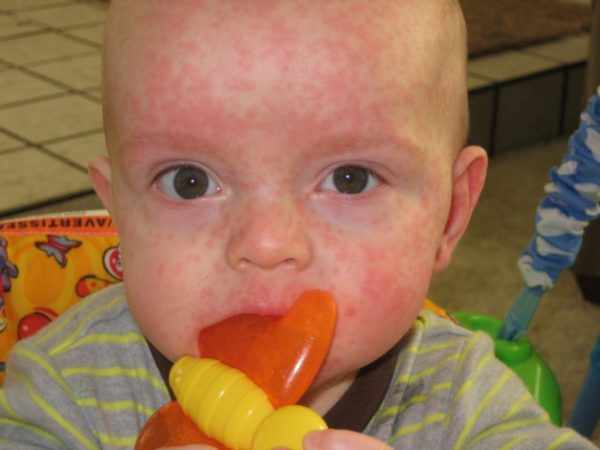 Заболеть розеолой вторично невозможно, так как к ней вырабатывается стойкий пожизненный иммунитет. Самый «пик заболевания» приходится на возраст — 9-12 месяцев.
Заболеть розеолой вторично невозможно, так как к ней вырабатывается стойкий пожизненный иммунитет. Самый «пик заболевания» приходится на возраст — 9-12 месяцев.Заразным малыш с розеолой считается в течение острого периода, то есть еще до появления кожных проявлений заболевания. На этот период лучше оградить его от общения с другими детьми. После появления сыпи больной уже не считается опасным, ему можно гулять и контактировать с другими детьми.
Как бы тяжело ни текла детская розеола, она совершенно безопасна. Лечение детской розеолы включает в себя постельный режим, обильное питье и лекарства для снижения температуры. На высыпания нет необходимости наносить какие либо лечебные средства. Главной целью постановки диагноза является исключение более тяжелых заболеваний.

Подавляющее большинство детей самостоятельно полностью выздоравливают от детской розеолы в течение недели с момента появления лихорадки.
Будьте здоровы!
Памятка для родителей по вирусным заболеваниям
Памятка для родителей.
Корь–вирусная инфекция, для которой характерна очень высокая восприимчивость. Если человек не болел корью или не был привит от этой инфекции, то после контакта с больным заражение происходит практически в 100% случаев. Вирус кори отличается очень высокой летучестью. Вирус может распространяться по вентиляционным трубам и шахтам лифтов – одновременно заболевают дети, проживающие на разных этажах дома.
Период от контакта с больным корью и до появления первых признаков болезни длится от 7 до 14 дней.
Заболевание начинается с выраженной головной боли, слабости, повышения температуры до 40 градусов С. Чуть позднее к этим симптомам присоединяются насморк, кашель и практически полное отсутствие аппетита.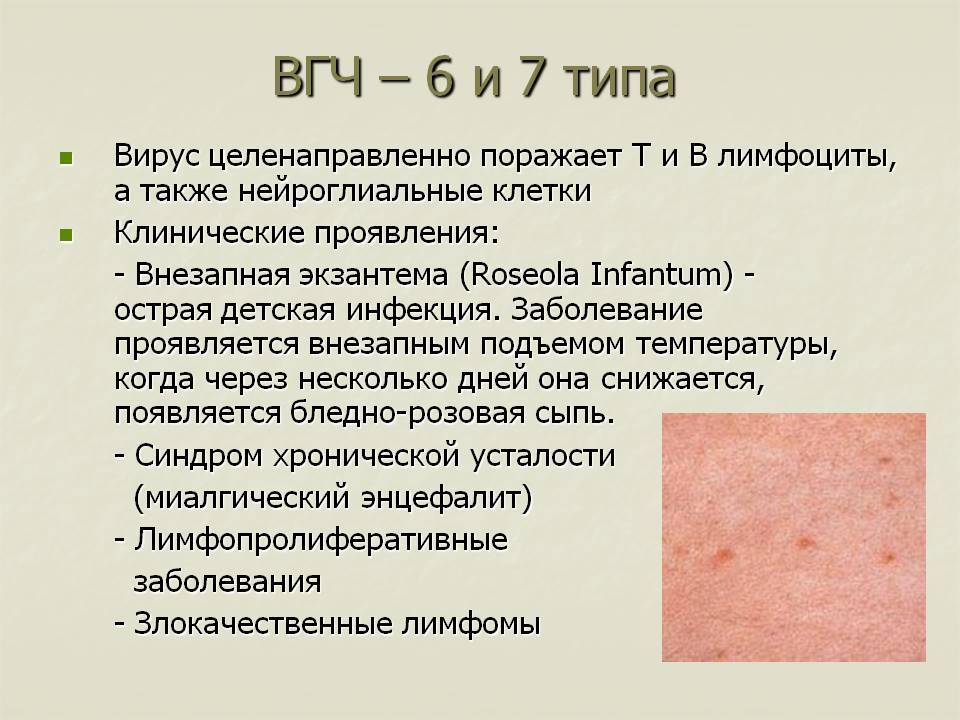
Очень характерно для кори появление конъюнктивита – воспаления слизистой оболочки глаз, которое проявляется светобоязнью, слезотечением, резким покраснением глаз, а в последующем – появлением гнойного отделяемого. Эти симптомы продолжаются от 2 до 4 дней.
На 4 день заболевания появляется сыпь, которая выглядит, как мелкие красные пятнышки различных размеров (от 1 до 3 мм в диаметре), со склонностью к слиянию. Сыпь возникает на лице и голове (особенно характерно появление ее за ушами) и распространяется по всему телу на протяжение 3 — 4 дней. Для кори очень характерно то, что сыпь оставляет после себя пигментацию (темные пятнышки, сохраняющиеся нескольких дней), которая исчезает в той же последовательности, как появляется сыпь.
При заболевании корью могут возникать довольно серьёзные осложнения. В их число входят воспаление легких (пневмония), воспаление среднего уха (отит), а иногда и такое грозное осложнение как энцефалит (воспаление мозга).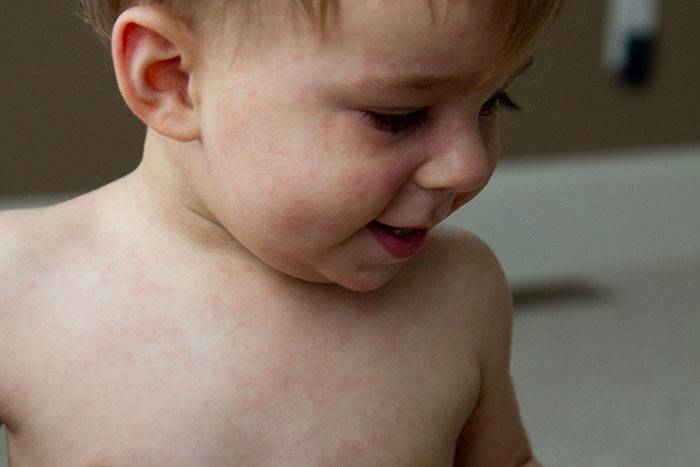
Необходимо помнить о том, что после перенесенной кори на протяжении достаточно продолжительного периода времени (до 2-х месяцев) отмечается угнетение иммунитета, поэтому ребенок может заболеть каким-либо простудным или вирусным заболеванием, поэтому нужно оберегать его от чрезмерных нагрузок, по возможности – от контакта с больными детьми.
Единственной надежной защитой от заболевания является вакцинация против кори, которая включена в Национальный календарь прививок.
Памятка для родителей.
Краснуха– это вирусная инфекция, распространяющаяся воздушно-капельным путем. Как правило, заболевают дети, длительно находящиеся водном помещении с ребенком, являющимся источником инфекции. Краснуха по своим проявлениям очень похожа на корь, но протекает значительно легче.
Период от контакта до появления первых признаков болезни длится от 14 до 21 дня.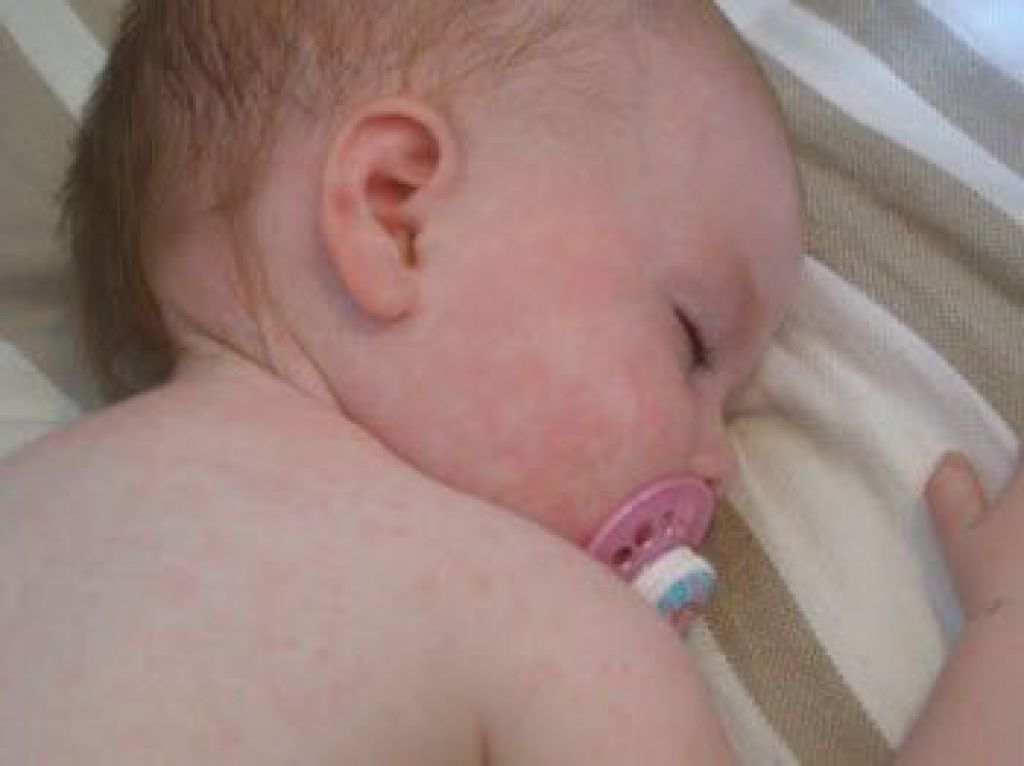
Начинается краснуха с увеличения затылочных лимфатических узлов иповышения температуры тела до 38 градусов С. Чуть позже присоединяется насморк, иногда и кашель. Через 2 – 3 дня после начала заболевания появляется сыпь. Для краснухи характерна сыпь мелкоточечная розовая, которая начинается с высыпаний на лице и распространяется по всему телу. Сыпь при краснухе, в отличии от кори, никогда не сливается, может наблюдаться небольшой зуд. Период высыпаний может быть от нескольких часов, в течение которых от сыпи не остается и следа, до 2 дней.
Лечение краснухи заключается в облегчении основных симптомов – борьбу с лихорадкой, если она есть, лечение насморка, отхаркивающие средства.
Осложнения после краснухи бывают редко.
После перенесенной краснухи также развивается иммунитет, повторное инфицирование происходит крайне редко, но может иметь место.
Поэтому очень важно получить прививку против краснухи, которая,как и прививка против кори, внесена в Национальный календарь прививок.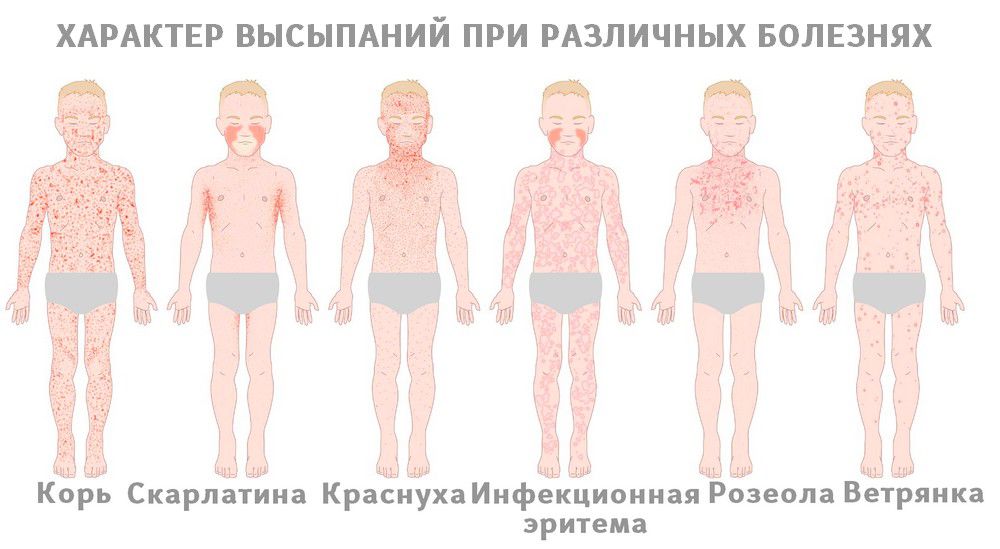
Памятка для родителей.
Эпидемический паротит (свинка)– детская вирусная инфекция, характеризующаяся острым воспалением в слюнных железах.
Инфицирование происходит воздушно-капельным путем. Восприимчивость к этому заболеванию составляет около 50-60% (то есть 50 – 60 % бывших в контакте и не болевших и не привитых заболевает).
От момента контакта с больным свинкой до начала заболевания может пройти 11 – 23 дня.
Свинка начинается с повышения температуры тела до39 градусов С и выраженной боли в области уха или под ним, усиливающейся при глотании или жевании. Одновременно усиливается слюноотделение. Достаточно быстро нарастает отек в области верхней части шеи и щеки, прикосновение к этому месту вызывает у ребенка выраженную боль. Неприятные симптомы проходят в течение трех-четырех дней: снижается температура тела, уменьшается отек, проходит боль.
Однако достаточно часто эпидемический паротит заканчивается
 Перенесенный панкреатит в некоторых случаях приводит ксахарному диабету. Воспаление половых желез (яичек) чаще случается у мальчиков. Это существенно осложняет течение заболевания, а в некоторых случаях может закончитьсябесплодием.В особенно тяжелых случаях свинка может осложниться вируснымменингитом(воспалением мозговой оболочки), который протекает тяжело.
Перенесенный панкреатит в некоторых случаях приводит ксахарному диабету. Воспаление половых желез (яичек) чаще случается у мальчиков. Это существенно осложняет течение заболевания, а в некоторых случаях может закончитьсябесплодием.В особенно тяжелых случаях свинка может осложниться вируснымменингитом(воспалением мозговой оболочки), который протекает тяжело.После перенесенного заболевания формируется стойкий иммунитет, но осложнения могут привести к инвалидности.
Единственной надежной защитой от заболевания являетсявакцинация против эпидемического паротита, которая внесена в Национальный календарь прививок.
Памятка для родителей.
Ветряная оспа (ветрянка)–типичная детская инфекция. Болеют в основном дети раннего возраста или дошкольники. Восприимчивость к возбудителю ветряной оспы (вирус, вызывающий ветряную оспу относится к герпес-вирусам) тоже достаточно высока. Около 80% контактных лиц, не болевших ранее, заболевают ветрянкой.
Около 80% контактных лиц, не болевших ранее, заболевают ветрянкой.
От момента контакта с больным ветряной оспой до появления первых признаков болезни проходит от14 до 21 дня.
Заболевание начинаетсяс появления сыпи. Обычно это одно или два красноватых пятнышка, похожих на укус комара. Располагаться эти элементы сыпи могут на любой части тела, но чаще всего впервые они появляются на животе или лице. Обычно сыпь распространяется очень быстро – новые элементы появляются каждые несколько минут или часов. Красноватые пятнышки, которые вначале выглядят как комариные укусы, на следующий день приобретают вид пузырьков, наполненных прозрачным содержимым. Пузырьки эти очень сильно зудят. Сыпь распространяется по всему телу, на конечности, на волосистую часть головы. В тяжелых случаях элементы сыпи есть и на слизистых оболочках – во рту, носу, на конъюнктиве склер, половых органах, кишечнике. К концу первого дня заболевания ухудшается общее самочувствие, повышается температура тела (до 40 градусов С и выше). Тяжесть состояния зависит от количества высыпаний. Если элементы сыпи есть на слизистых оболочках глотки, носа и на конъюнктиве склер, то развивается фарингит, ринит и конъюнктивит вследствие присоединения бактериальной инфекции. Пузырьки через день-два вскрываются с образованием язвочек, которые покрываются корочками. Головная боль, плохое самочувствие, повышенная температура сохраняются до тех пор, пока появляются новые высыпания. Обычно это происходит от 3 до 5 дней. В течение 5-7 дней после последних подсыпаний сыпь проходит.
Тяжесть состояния зависит от количества высыпаний. Если элементы сыпи есть на слизистых оболочках глотки, носа и на конъюнктиве склер, то развивается фарингит, ринит и конъюнктивит вследствие присоединения бактериальной инфекции. Пузырьки через день-два вскрываются с образованием язвочек, которые покрываются корочками. Головная боль, плохое самочувствие, повышенная температура сохраняются до тех пор, пока появляются новые высыпания. Обычно это происходит от 3 до 5 дней. В течение 5-7 дней после последних подсыпаний сыпь проходит.
Лечениеветрянки заключается в уменьшении зуда, интоксикации и профилактике бактериальных осложнений. Элементы сыпи необходимо смазывать антисептическими растворами (как правило, это водный раствор зеленки или марганца). Обработка красящими антисептиками препятствует бактериальному инфицированию высыпаний, позволяет отследить динамику появления высыпаний. Необходимо следить за гигиеной полости рта и носа, глаз – можно полоскать рот раствором календулы, слизистые носа и рта также нужно обрабатывать растворами антисептиков.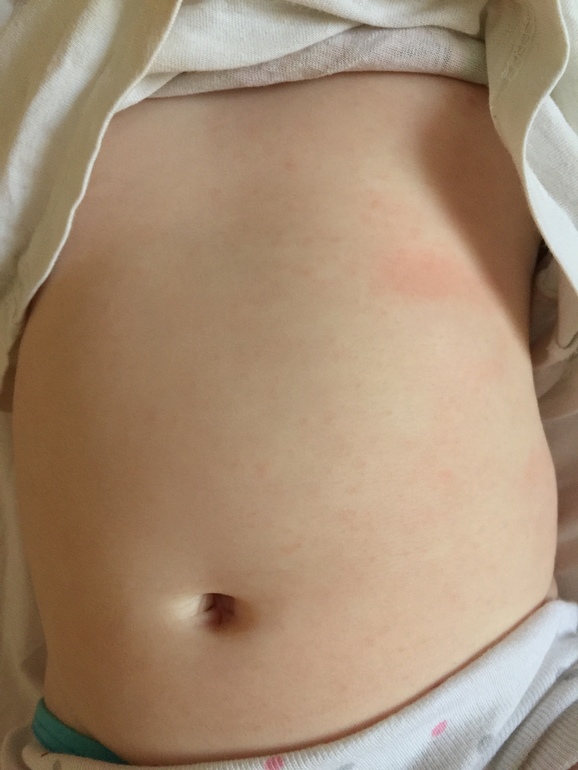
К осложнениям ветряной оспыотносятся миокардит – воспаление сердечной мышцы, менингит и менингоэнцефалит (воспаление мозговых оболочек, вещества мозга), воспаление почек (нефрит). К счастью, осложнения эти достаточно редки. После ветряной оспы, также как и после всех детский инфекций, развивается иммунитет. Повторное заражение бывает, но очень редко.
Памятка дляродителей.
Скарлатина– единственная из детских инфекций, вызываемая не вирусами, а бактериями (стрептококком группы А). Это острое заболевание, передающееся воздушно-капельным путем. Также возможно заражение через предметы обихода (игрушки, посуду). Болеют дети раннего и дошкольного возраста. Наиболее опасны в отношении инфицирования больные в первые два – три дня заболевания.
Скарлатина начинаетсяочень остро с повышения температуры тела до 39 градусов С, рвоты,головной боли. Наиболеехарактерным симптомомскарлатины являетсяангина, при которой слизистая зева имеет ярко-красный цвет, выражена отечность.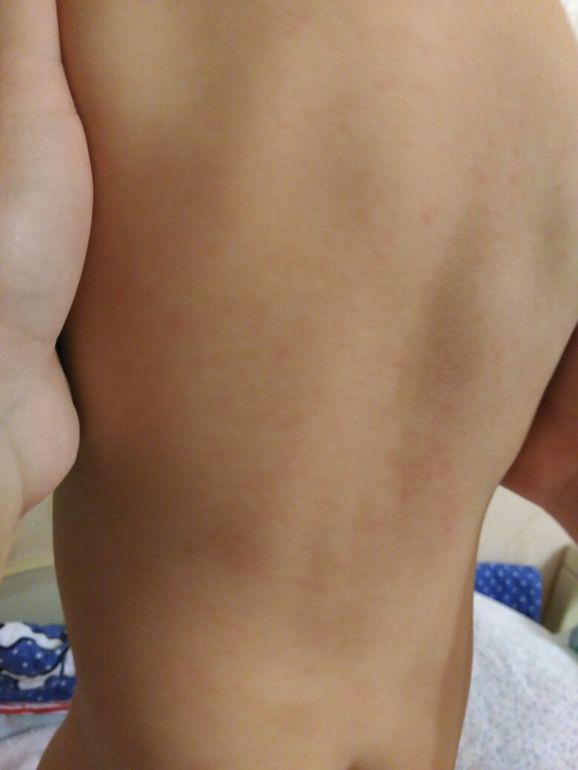 Больной отмечает резкую боль при глотании. Может быть беловатый налет на языке и миндалинах. Язык впоследствии приобретает очень характерный вид (“малиновый”) — ярко розовый и крупно зернистый.
Больной отмечает резкую боль при глотании. Может быть беловатый налет на языке и миндалинах. Язык впоследствии приобретает очень характерный вид (“малиновый”) — ярко розовый и крупно зернистый.
К концу первого началу второго дня болезни появляетсявторойхарактерный симптом скарлатины – сыпь. Она появляется сразу на нескольких участках тела, наиболее густо располагаясь в складках (локтевых, паховых). Ее отличительной особенностью является то, что ярко-красная мелкоточечная скарлатинозная сыпь расположена на красном фоне, что создает впечатление общей сливной красноты. При надавливании на кожу остаетсябелая полоска. Сыпь может быть распространена по всему телу, но всегда остаетсячистым(белым) участок кожи между верхней губой и носом, а также подбородок. Зуд гораздо менее выражен, чем при ветряной оспе.
Сыпь держится до 2 до 5 дней. Несколько дольше сохраняются проявления ангины (до 7 – 9 дней).
Лечение скарлатины обычно проводят сприменением антибиотиков, так как возбудитель скарлатины – микроб, который можно удалить с помощью антибиотиков истрогого соблюдения постельного режима.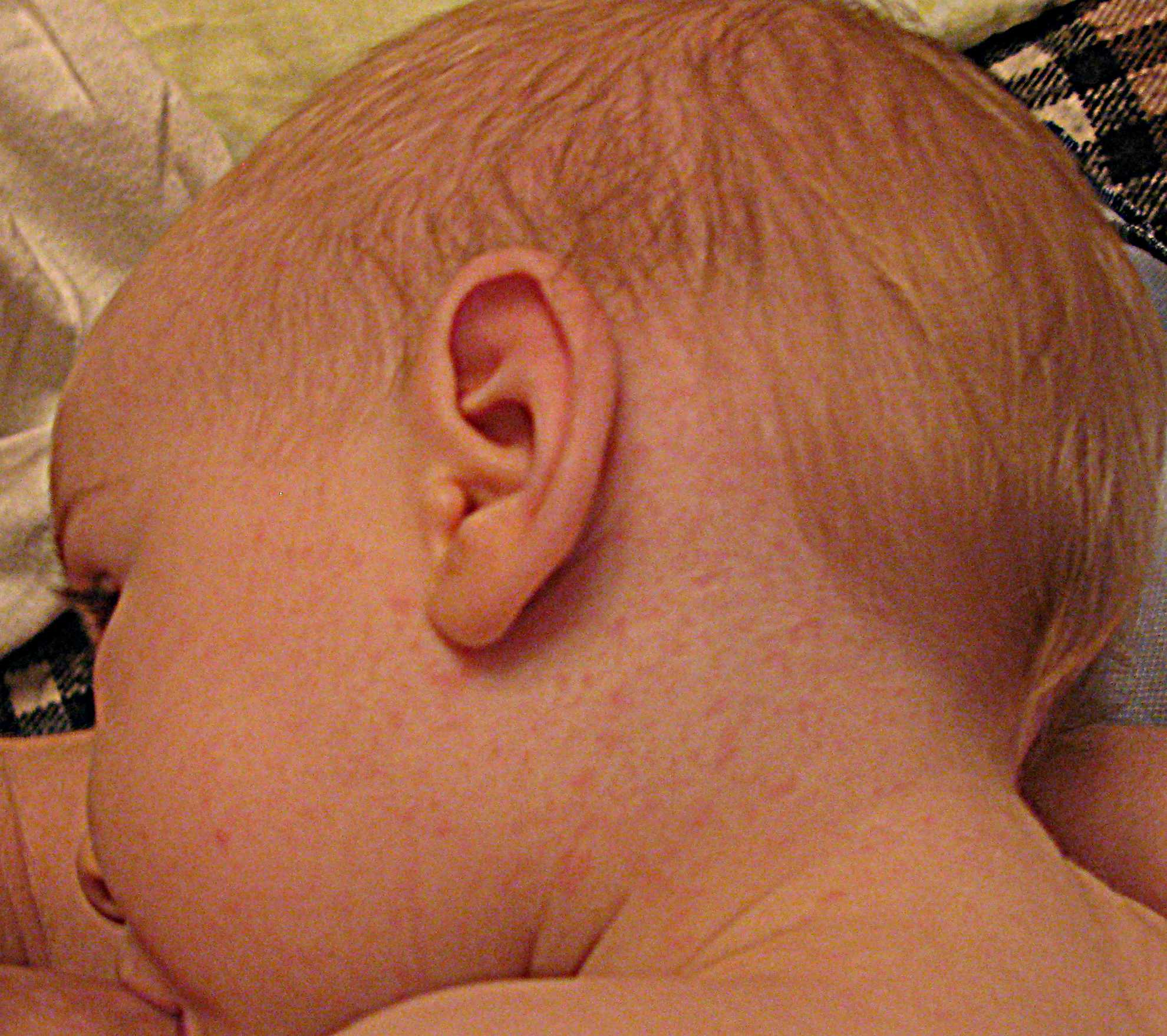 Также очень важно местное лечение ангины и проведение дезинтоксикации (выведения из организма токсинов, которые образуются в процессе жизнедеятельности микроорганизмов – для этого дают обильное питье). Показаны витамины, жаропонижающие средства. Скарлатина также имеет достаточносерьезные осложнения. До применения антибиотиков скарлатина часто заканчивалась развитием ревматизмас формированием приобретенных пороков сердца или заболеваний почек. В настоящее время, при условии грамотно назначенного лечения и тщательного соблюдения рекомендаций, такие осложнения редки.
Также очень важно местное лечение ангины и проведение дезинтоксикации (выведения из организма токсинов, которые образуются в процессе жизнедеятельности микроорганизмов – для этого дают обильное питье). Показаны витамины, жаропонижающие средства. Скарлатина также имеет достаточносерьезные осложнения. До применения антибиотиков скарлатина часто заканчивалась развитием ревматизмас формированием приобретенных пороков сердца или заболеваний почек. В настоящее время, при условии грамотно назначенного лечения и тщательного соблюдения рекомендаций, такие осложнения редки.
Скарлатиной болеют практически исключительно дети потому, что с возрастом человек приобретает устойчивость к стрептококкам. Переболевшие также приобретают стойкий иммунитет.
Памятка для родителей.
Коклюш–острое инфекционное заболевание, которое характеризуется длительным течением. Отличительный признак болезни – спазматический кашель.
Механизм передачи инфекции воздушно – капельный. Особенностью коклюша является высокая восприимчивость к нему детей, начиная с первых дней жизни.
Особенностью коклюша является высокая восприимчивость к нему детей, начиная с первых дней жизни.
С момента контакта с больным коклюшем до появления первых признаков болезни проходитот 3 до 15 дней. Особенностью коклюшаявляется постепенное нарастание кашля в течение 2 – 3 недель после его появления.
Типичные признаки коклюша:
- · упорный усиливающийся кашель, постепенно переходящий в приступы спазматического кашля (серия кашлевых толчков, быстро следующая друг за другом на одном выдохе) с судорожным вдохом, сопровождающимся свистящим протяжным звуком. У грудных детей такой кашель может привести к остановке дыхания. Приступы кашля усиливаются ночью и заканчиваются выделением небольшого количества вязкой мокроты, иногда рвотой;
- · одутловатость лица, кровоизлияния в склеры;
- · язвочка на уздечке языка (вследствие её травмирования о края зубов, так как во время приступа кашля язык до предела высовывается наружу, кончик его загибается кверху).

Коклюш нередко осложняется бронхитами, отитом, пневмонией, выпадениями прямой кишки, пупочной и паховой грыжами.
После перенесенного коклюша длительное время (несколько месяцев) могут возвращаться приступы кашля, особенно, если ребенок простудится или при физической нагрузке.
Единственной надежной профилактикой против коклюшаявляется вакцинацияАКДС — вакциной, которая включена в Национальный календарь прививок. Опасения родителей, связанные с угрозой вредного воздействия вакцины, необоснованны. Качество АКДС – вакцины по своим свойствам не уступает вакцинам, выпускаемым в других странах.
Памятка для родителей.
Острые кишечные инфекции-это большая группа заболеваний, которые протекают с более или менее похожими симптомами, но вызываться могут огромным количеством возбудителей: бактериями, вирусами, простейшими микроорганизмами.
Летом количество кишечных инфекций у детей неминуемо растет.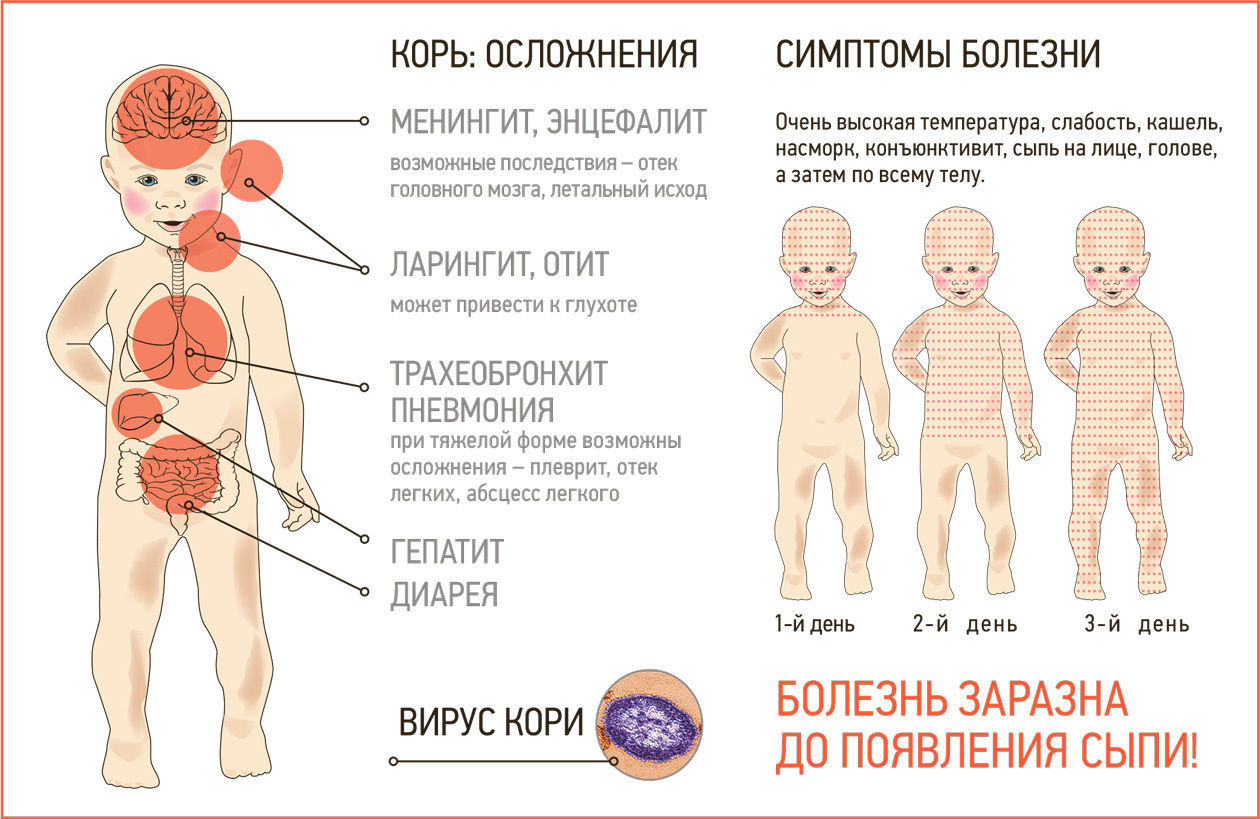 Причин этому несколько.
Причин этому несколько.
Во-первых, летом в пищу употребляется большое количество сырых овощей, фруктов и ягод, на немытой поверхности которых обитает огромное количество микробов, в т. ч. потенциально опасных.
Во-вторых, летом дети много времени проводят на улице, и не всегда даже их родители вспоминают, чтоеда чистыми руками — обязательное правило.
Третья причина: летом, попадая в продукты питания (молочные продукты, мясо, рыбу, бульоны), некоторые болезнетворные микроорганизмы размножаются с огромной скоростью и быстро достигают того количества, которое с успехом прорывает защитные барьеры желудочно-кишечного тракта.
От момента внедрения возбудителяв желудочно-кишечный тракт до начала заболевания может пройти от нескольких часов до 7 дней.
Заболевание начинаетсяс повышения температуры тела, недомогания, слабости, вялости. Аппетит резко снижен, быстро присоединяется тошнота, рвота. Стул жидкий, частый с примесями. Следствием потери жидкости является сухость слизистых оболочек и кожи, черты лица заостряются, ребенок теряет в массе, мало мочится. Выражение лица страдальческое. Если у вашего ребенка появились вышеперечисленные признаки болезни – немедленно вызывайте врача.Самолечение недопустимо.
Стул жидкий, частый с примесями. Следствием потери жидкости является сухость слизистых оболочек и кожи, черты лица заостряются, ребенок теряет в массе, мало мочится. Выражение лица страдальческое. Если у вашего ребенка появились вышеперечисленные признаки болезни – немедленно вызывайте врача.Самолечение недопустимо.
Профилактика кишечных инфекцийтребует неукоснительного соблюдения общегигиенических мер в быту, при приготовлении пищи и во время еды.
В летнее время все пищевые продукты следует закрывать от мух. Готовая пища должна храниться в холодильнике: при низкой температуре, даже в случае попадания в пищу микробов, они не смогут размножаться. К заболеванию может привести и неразборчивость при покупке продуктов, употребляемых в пищу без термической обработки — с рук, вне рынков, где они не проходят санитарный контроль. При купании в открытых водоемах ни в коем случае нельзя допускать заглатывания воды. Если едите на пляже, протрите руки хотя бы специальными влажными салфетками.
И помните, что личный пример родителей — лучший способ обучения ребенка.
Памятка для родителей.
Туберкулез— хроническое инфекционное заболевание, вызываемое микобактериями туберкулеза человеческого ,поражающими в большей мере органы дыхания, а также все органы и системы организма.
Источником инфекцииявляются больные туберкулезом люди. Наиболее распространенным является воздушный путь заражения. Факторами передачи служат носоглоточная слизь, мокрота и пыль, содержащиебактерии.
Размножение бактерий туберкулеза в организме ребенка ведет к значительным функциональным расстройствам с явлениями интоксикации: появляется раздражительность или, наоборот, заторможенность, быстрая утомляемость, головная боль, потливость.Температура тела повышается до 37.2 — 37.3о, нарушаются сон и аппетит. При длительном течении болезни ребенок худеет, кожа становится бледной, отмечается склонность к воспалительным заболеваниям.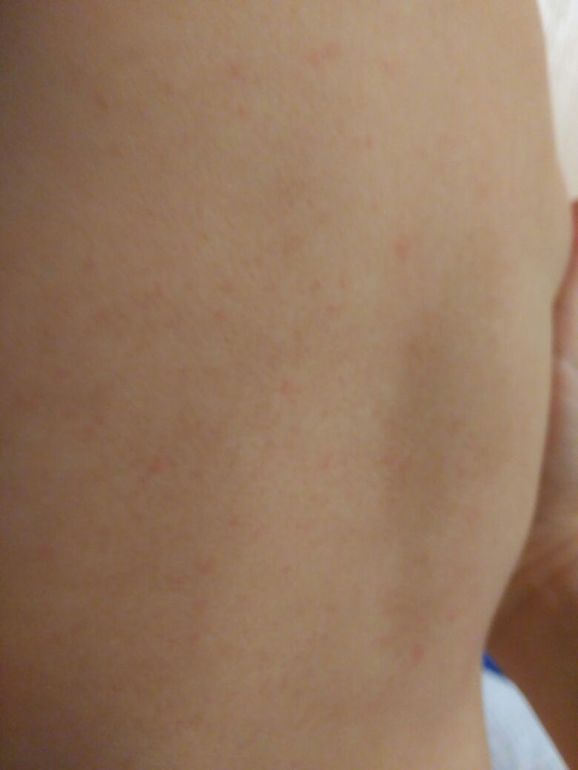 Для детей типична реакция со стороны лимфатических узлов: они увеличиваются в размерах, становятся плотными. При отсутствии лечения возможен переход болезни в более тяжелые формы.
Для детей типична реакция со стороны лимфатических узлов: они увеличиваются в размерах, становятся плотными. При отсутствии лечения возможен переход болезни в более тяжелые формы.
Для диагностикитуберкулезной интоксикации важное значение имеет определение инфицированности с помощьютуберкулиновых проб, а для детей с 12 лет — ещё и с помощьюфлюорографии.
Для профилактики туберкулеза очень важно: вести здоровый образ жизни, строго соблюдать санитарно — гигиенические правила: мыть руки перед едой, не употреблять в пищу немытые овощи и фрукты, а также молочные продукты, не прошедшие санитарный контроль, полноценно питаться, заниматься спортом, обращать внимание на изменения в состоянии здоровья.
Важным моментом для предупреждения туберкулеза является ежегодная постановка пробы Манту, которая дает положительный результат при проникновении патогенных бактерий в организм ребенка.
Сыпь после лихорадки у детей.
 Лечение сыпи у детей.
Лечение сыпи у детей.Лихорадка – это не болезнь, а признак того, что иммунная система организма борется с инфекцией. Организм повышает свою температуру, чтобы бороться с вторгшимися бактериями или вирусами.
Дети в возрасте 1-3 года, часто болеют, потому что:
- их иммунная система еще не полностью совершенна
- они постоянно контактируют с большим количеством вирусов, особенно в школьном и дошкольных учреждениях
- они часто берут грязные руки или другие сторонние предметы в рот
Какие самые частые заболевания у детей, которые сопровождаются сыпью после лихорадки?
Несколько распространенных детских заболеваний могут сопровождаться сыпью после лихорадки. Большинство из них имеют благоприятное течение, но некоторые требуют медицинского лечения, поэтому важно обсудить эти симптомы с врачом.
Детская розеола или шестая болезнь
Детская розеола, которая также называется розеола или шестая болезнь, является вирусной инфекцией.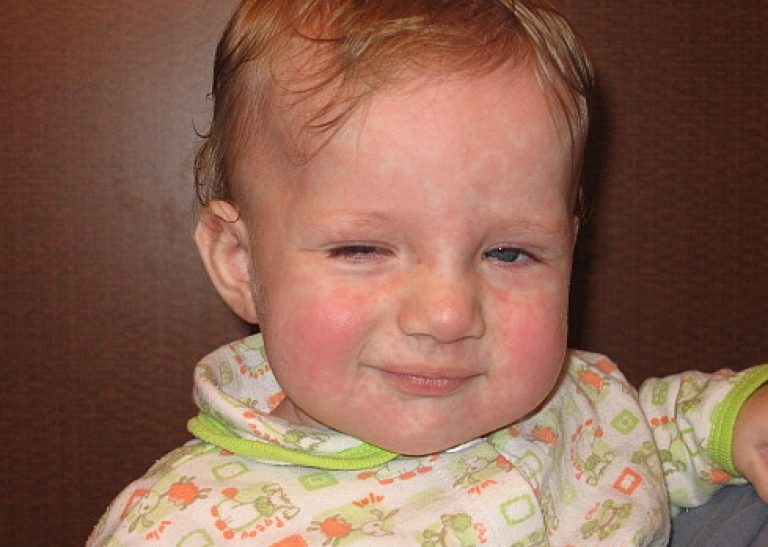 Младенцы и малыши передают вирус через слюну, кашель и чихание.
Младенцы и малыши передают вирус через слюну, кашель и чихание.
Розеола может быть причиной внезапной высокой лихорадки 38-39° С, которая длится 3-6 дней. Большинство детей активны и не имеют никаких других признаков и симптомов на этом этапе болезни, но у некоторых детей могут наблюдаться:
- снижение аппетита и отказ от еды
- отек глаз или конъюнктивит
- кашель
- насморк
- расстройство стула
- увеличение лимфатических узлов
- сонливость или раздражительность.
Как правило, температура тела нормализируется на третий-четвертый день болезни. После этого появляется сыпь.
В большинстве случаев сыпь при розеоле:
- состоит из небольших розовых пятен, шириной около 2-5 мм (мм)
- может быть слегка поднята или плоская
- начинается на теле и может распространяться на руки, шею и лицо
- не зудит, не болит
- исчезает при нажатии
- самостоятельно проходит через 1-2 дня
Инкубационный период для розеолы составляет 7-14 дней, а это означает, что симптомы могут появляться до 1-2 недель после заражения.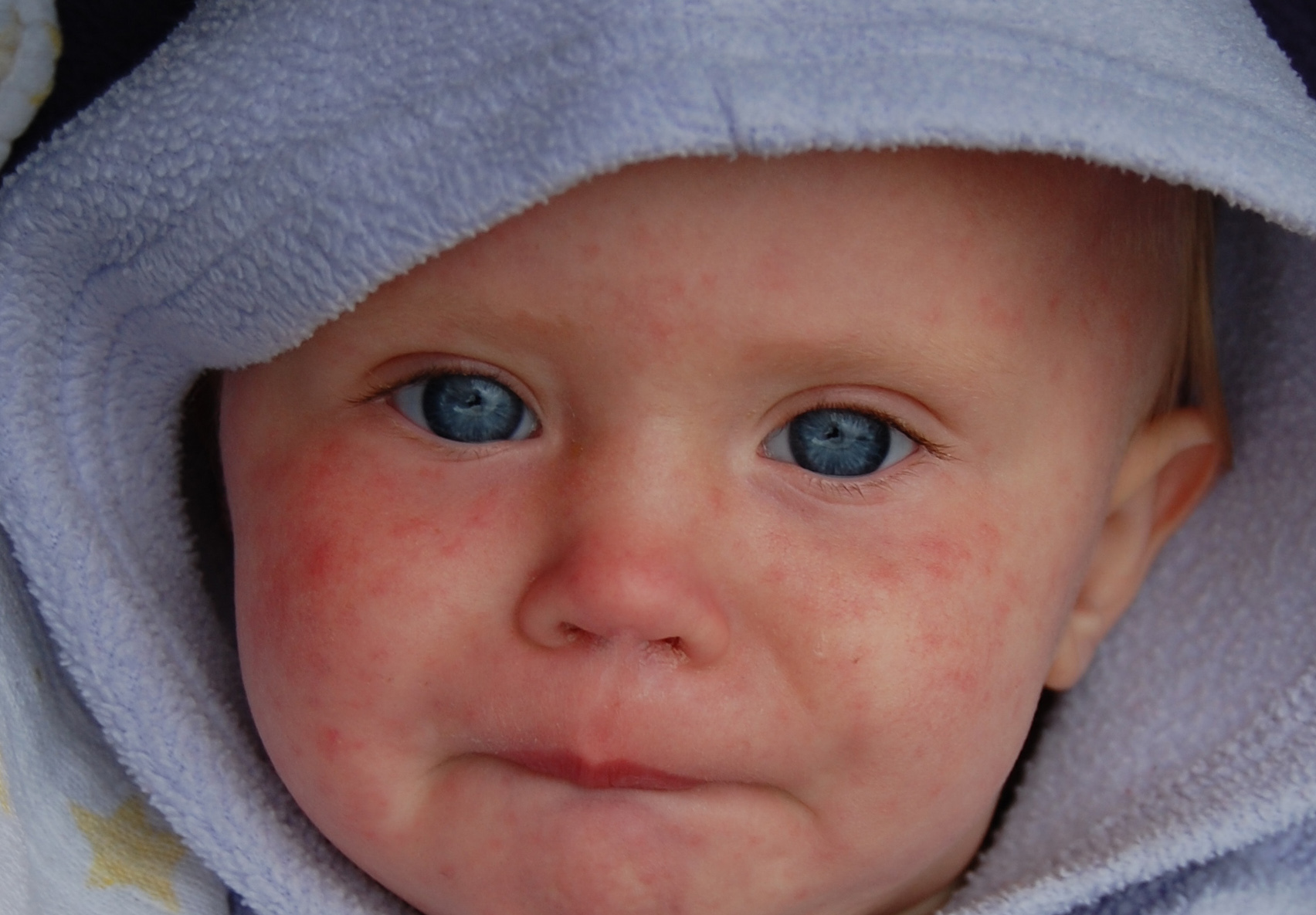 Для лечения применяются жаропонижающие препараты и большое количество жидкости. Антибиотики при розеоле не применяются.
Для лечения применяются жаропонижающие препараты и большое количество жидкости. Антибиотики при розеоле не применяются.
Вирус, который вызывает розеолу, обладает нейротропным действием, поэтому дети часто становятся раздражительными, плаксивыми и сонливыми.
Скарлатина
Скарлатина – это высококонтагиозное заболевание, которое передается от человека к человеку.
Скарлатина возникает в результате заражения бактериями Streptococcus группы A. Этот тип бактерий может также вызвать инфекции ротоглотки и специфические кожные инфекции, такие как импетиго.
Зараженные дети могут выделять бактерии через:
- кашель и чихание
- совместное питание или напитки
- касание инфицированных участков кожи больного человека
Симптомы скарлатины могут включать:
- повышение температуры тела до 38 и выше
- красную сыпь, которая начинается на шее, подмышках или области паха и распространяется по всему телу
- красное «пылающее» горло, боль в горле
- белый налет на языке
- покраснение в складках кожи, например, под руками и внутри локтей и внутренних бедер
- головную боль
- ломоту в теле
- тошноту, боль в животе или рвоту
Сыпь при скарлатине грубая, кожа на ощупь становится, как наждачная бумага. Обычно она появляется через 1-2 дня после начала лихорадки, но может появиться и на 7 день.
Обычно она появляется через 1-2 дня после начала лихорадки, но может появиться и на 7 день.
Область вокруг рта обычно остается бледной, даже если остальная часть лица выглядит красной. После того, как сыпь исчезла, кожа может шелушиться.
Ребенок с симптомами скарлатины должен как можно скорее обратиться к врачу. В редких случаях инфекции стрептококков группы А могут вызывать серьезные осложнения, такие как проблемы с сердцем или почками.
В большинстве случаев при скарлатине назначаются антибиотики.
Болезнь рука-нога-рот
Болезнь рука-нога-рот распространена у детей в возрасте до 5 лет. Несколько разных вирусов могут вызвать эту болезнь, но чаще всего это энтеровирусные инфекции, например, вирус Коксаки и дети могут инфицироваться через:
- слюну
- кашель и чихание
- жидкость из пузырьков
Болезнь рука-нога-рот часто начинается с лихорадки, но также может проявляться болью в горле, отсутствием аппетита и недомоганием.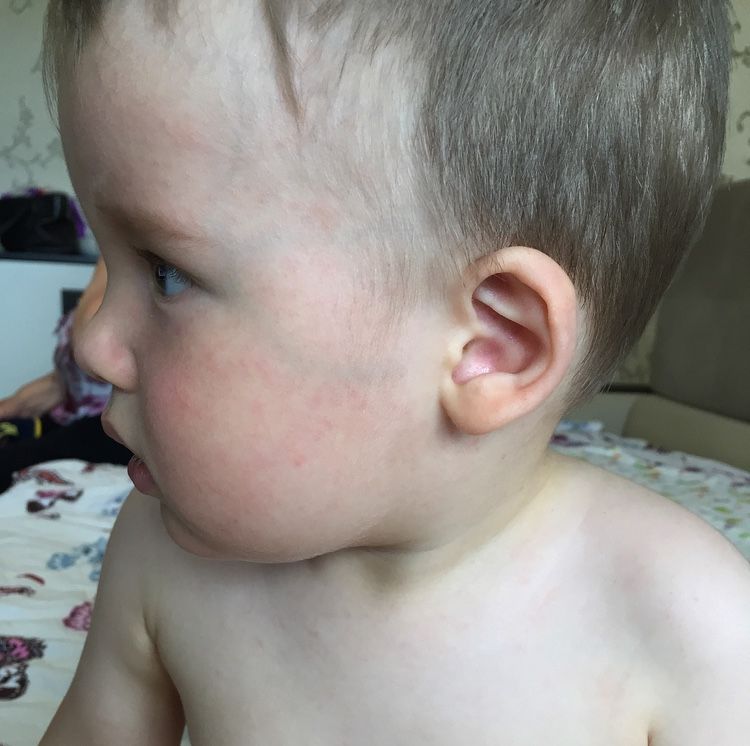
Примерно через 1-2 дня после начала заболевания могут появиться язвы и сыпь.
К характерным признакам сыпи относятся:
- язвы на слизистой рта, которые изначально маленькие, но превращаются в болезненные пузыри
- плоские, красные пятна на ладонях или подошвах
- плоские, красные пятна или пузыри на ягодицах или в паху
Хотя большинство случаев сыпи при энтеровирусных инфекциях разрешаются самостоятельно, язвы могут быть болезненными. Если ребенок не может есть или пить, существует риск обезвоживания. Дети, которые не едят или пьют, вялые и сонливые, должны быть немедленно осмотрены врачом.
Пятая болезнь
Пятая болезнь, или инфекционная эритема, представляет собой вирусную инфекцию, которая обычно встречается у детей первых 3х лет жизни. Парвовирус B19 – это вирус, который передается воздушно-капельным путем при чихании или кашле.
Симптомы пятой болезни могут включать:
- лихорадку
- головную боль
- насморк
Для данного заболевания характерным признаком является покраснение щек.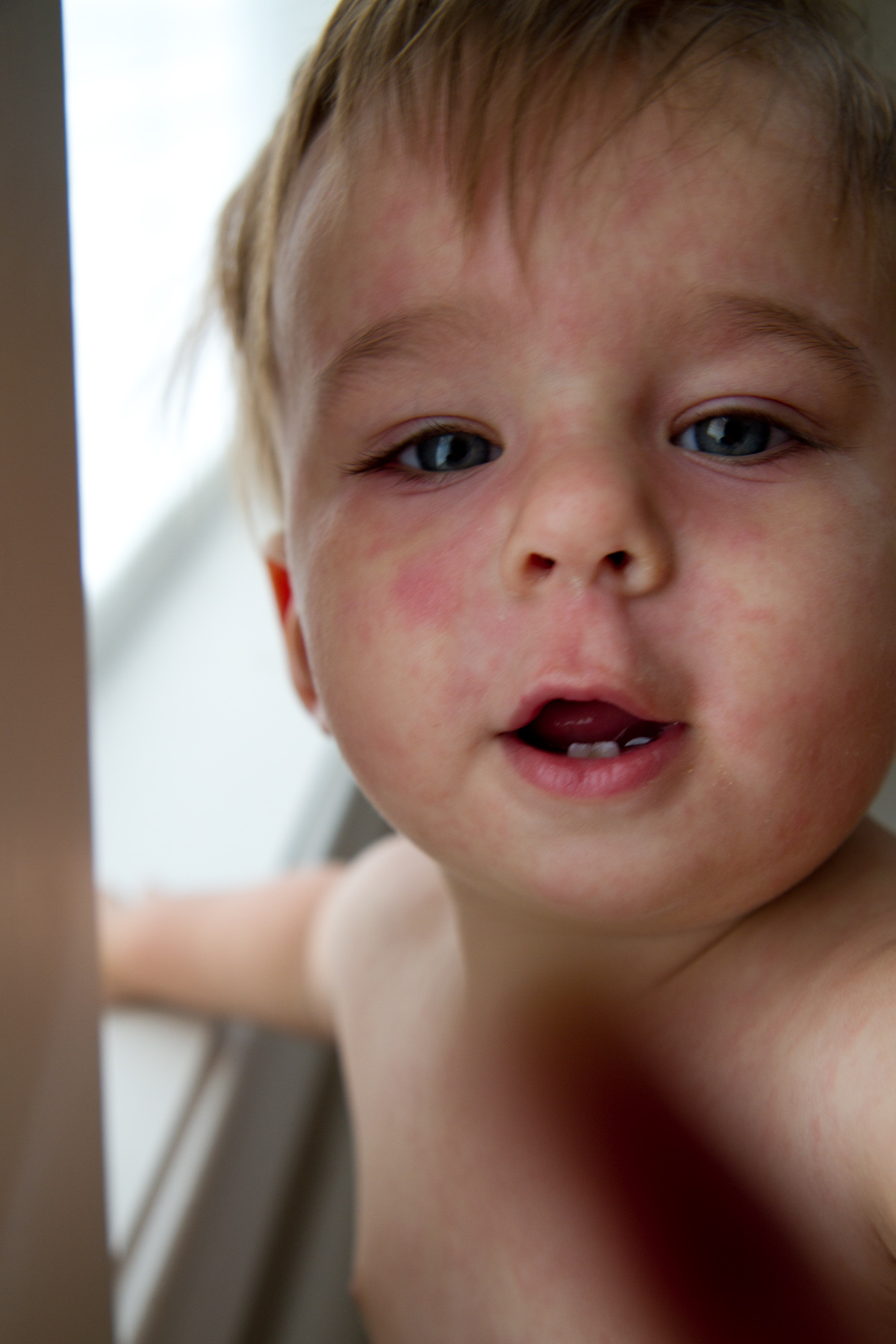 У небольшого процента детей можно увидеть красную, пятнистую сыпь на груди, ягодицах, руках и ногах через несколько дней после того, как покраснеют щеки.
У небольшого процента детей можно увидеть красную, пятнистую сыпь на груди, ягодицах, руках и ногах через несколько дней после того, как покраснеют щеки.
Сыпь может вызвать зуд, имеет тенденцию образовывать кружевной узор и может продолжаться несколько недель.
Пятая болезнь проходит у большинства детей бесследно. Однако у детей и взрослых с ослабленной иммунной системой могут развиваться осложнения.
Поскольку это вирусное заболевание, антибиотики не эффективны. Большое количество жидкости, покой и жаропонижающие препараты являются методами лечения с доказанной эффективностью.
Как лечить заболевания, которые сопровождаются сыпью после лихорадки?
При предоставлении лекарства ребенку:
- обязательно проконсультируйтесь с доктором
- всегда внимательно следуйте инструкциям на упаковке
- не превышайте максимальную возрастную дозу препарата
Поощряйте ребенка пить достаточное количество жидкости.
В большинстве случаев ребенок выздоровеет без каких-либо осложнений. Однако важно внимательно следить за симптомами.
Однако важно внимательно следить за симптомами.
Если симптомы ухудшаются или не исчезают – не откладывайте визит к педиатру или семейному врачу
Внезапная экзантема — причины, симптомы, диагностика и лечение
Внезапная экзантема – острое инфекционное заболевание детей раннего возраста, вызываемое вирусом герпеса 6 и 7 типа, протекающее с температурной реакцией и кожными высыпаниями. При внезапной экзантеме последовательно появляются фебрильная температура, затем – папулезная сыпь на коже туловища, лица и конечностей. Специфическими методами диагностики внезапной экзантемы являются ПЦР выявление ВГЧ-6 и ИФА титров IgM и IgG. Лечение внезапной экзантемы, главным образом, симптоматическое (жаропонижающие средства), возможно назначение противовирусных препаратов.
Общие сведения
Внезапная экзантема (псевдокраснуха, розеола, трехдневная лихорадка, шестая болезнь) – детская вирусная инфекция, характеризующаяся высокой лихорадкой и пятнистой сыпью на коже. Внезапная экзантема поражает около 30% детей раннего возраста (от 6 месяцев до 3-х лет). В большинстве случаев внезапная экзантема развивается у ребенка в возрасте от 9 месяцев до 1 года; реже до 5 месяцев. Предполагается, что заболевание передается воздушно-капельным и контактным путем. Пик распространения инфекции приходится на осень и зиму; девочки и мальчики болеют одинаково. Внезапная экзантема переносится детьми однократно, после чего у переболевших вырабатывается устойчивый иммунитет.
Внезапная экзантема поражает около 30% детей раннего возраста (от 6 месяцев до 3-х лет). В большинстве случаев внезапная экзантема развивается у ребенка в возрасте от 9 месяцев до 1 года; реже до 5 месяцев. Предполагается, что заболевание передается воздушно-капельным и контактным путем. Пик распространения инфекции приходится на осень и зиму; девочки и мальчики болеют одинаково. Внезапная экзантема переносится детьми однократно, после чего у переболевших вырабатывается устойчивый иммунитет.
Внезапная экзантема
Причины внезапной экзантемы
Этиологическими агентами, вызывающими внезапную экзантему, являются вирусы герпеса человека типа 6 и 7 (HHV-6 и HHV-7). Среди этих двух типов HHV6 обладает большей патогенностью и считается основным возбудителем внезапной экзантемы; HHV7 выступает вторым возбудителем (кофактором).
HHV-6 и HHV-7 принадлежат к семейству Herpesviridae, роду Roseolovirus. Наибольшей тропностью вирусы обладают к T-лимфоцитам, моноцитам, макрофагам, астроцитам, древовидным клеткам, ткани эпителия и др.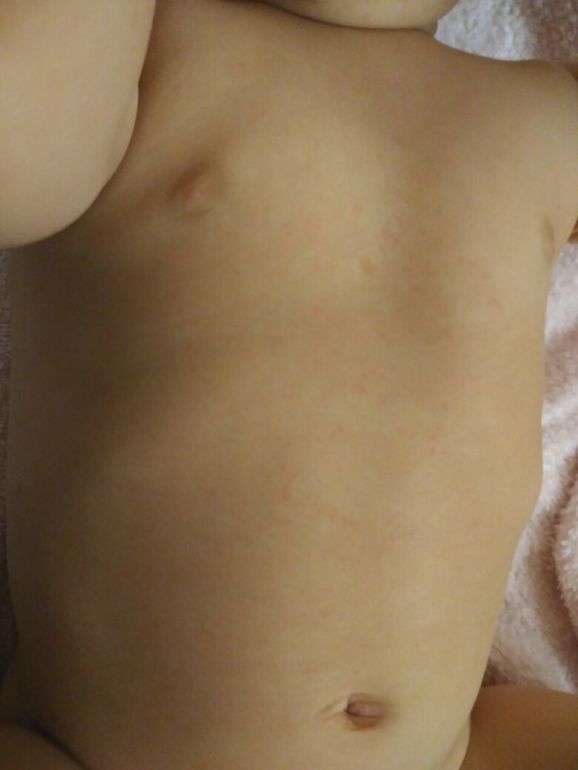 Попадая в организм, возбудители стимулируют продукцию цитокинов (интерлейкина-1b и фактора некроза опухоли-α), реагируют с клеточными и циркулирующими иммунными комплексами, вызывая появление внезапной экзантемы.
Попадая в организм, возбудители стимулируют продукцию цитокинов (интерлейкина-1b и фактора некроза опухоли-α), реагируют с клеточными и циркулирующими иммунными комплексами, вызывая появление внезапной экзантемы.
У подростков и взрослых с HHV-6 связано бессимптомное течение мочевой инфекции. Кроме этого, реактивация латентно персистирующего в ЦНС вируса может вызывать развитие менингоэнцефалита и миелита. По имеющимся сведениям, HHV-6 является «виновником» доброкачественных (лимфаденопатия) и злокачественных (лимфома) лимфопролиферативных заболеваний. С HHV-7 некоторые авторы связывают синдром хронической усталости.
Симптомы внезапной экзантемы
Инкубационный период при внезапной экзантеме составляет от 5 до 15 суток. Заболевание начинается с внезапного повышения температуры тела до высоких значений (39-40,5°С). Период лихорадки длится в течение 3-х суток, сопровождаясь выраженным интоксикационным синдромом (слабостью, апатией, отсутствием аппетита, тошнотой).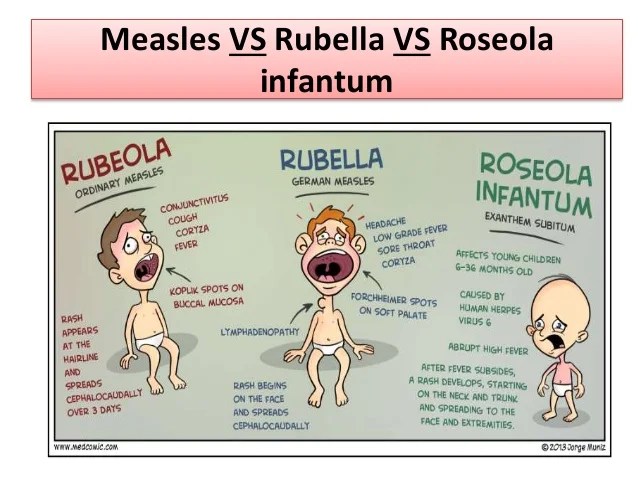
Характерно, что при внезапной экзантеме, несмотря на такую высокую температуру, в большинстве случаев отсутствуют катаральные явления (насморк, кашель). Сравнительно редко, у младших детей возникает диарея, заложенность носа, увеличение шейных лимфатических узлов, отечность век, гиперемия зева, мелкая сыпь на мягком небе и язычке. У грудных детей иногда отмечается пульсация родничка.
Температура тела несколько снижается в утреннее время; на фоне приема антипиретиков дети чувствуют себя удовлетворительно. Поскольку внезапная экзантема по срокам совпадает с прорезыванием зубов, повышенную температуру родители часто объясняют именно этим фактом. Иногда при резком повышении температуры до 40°С и выше развиваются фебрильные судороги: при внезапной экзантеме они встречаются у 5-35% детей в возрасте от 18 месяцев до 3-х лет. Фебрильные судороги, как правило, не опасны и проходят самостоятельно; они не связаны с повреждением нервной системы.
Критическое снижение температуры при внезапной экзантеме происходит на 4-е сутки. Нормализация температуры создает ложное впечатление полного выздоровления ребенка, однако практически одновременно с этим на всем теле появляется точечная или мелкопятнистая розовая сыпь. Высыпания вначале появляются на спине и животе, затем быстро распространяются на грудь, лицо и конечности. Элементы сыпи при внезапной экзантеме имеют розеолезный, макулезный или макулопапулезный характер; розовую окраску, диаметр до 1-5 мм; при надавливании они бледнеют, не имеют тенденции к слиянию и не зудят. Сыпь, сопровождающая внезапную экзантему, не заразна. В период высыпаний общее самочувствие ребенка не страдает. Кожные проявления бесследно исчезают через 2-4 дня. В некоторых случаях внезапная экзантема может протекать без сыпи, только с лихорадочным периодом.
Нормализация температуры создает ложное впечатление полного выздоровления ребенка, однако практически одновременно с этим на всем теле появляется точечная или мелкопятнистая розовая сыпь. Высыпания вначале появляются на спине и животе, затем быстро распространяются на грудь, лицо и конечности. Элементы сыпи при внезапной экзантеме имеют розеолезный, макулезный или макулопапулезный характер; розовую окраску, диаметр до 1-5 мм; при надавливании они бледнеют, не имеют тенденции к слиянию и не зудят. Сыпь, сопровождающая внезапную экзантему, не заразна. В период высыпаний общее самочувствие ребенка не страдает. Кожные проявления бесследно исчезают через 2-4 дня. В некоторых случаях внезапная экзантема может протекать без сыпи, только с лихорадочным периодом.
Осложнения при внезапной экзантеме развиваются довольно редко и, главным образом, у детей со сниженным иммунитетом. Описаны случаи развития острого миокардита, менингоэнцефалита, краниального полиневрита, реактивного гепатита, инвагинации кишечника, постинфекционной астении. Замечено, что после перенесенной внезапной экзантемы, у детей может отмечаться ускоренный рост аденоидов, частые простудные заболевания.
Замечено, что после перенесенной внезапной экзантемы, у детей может отмечаться ускоренный рост аденоидов, частые простудные заболевания.
Диагностика внезапной экзантемы
Несмотря на большую распространенность, диагноз внезапной экзантемы своевременно устанавливается крайне редко. Этому способствует быстротечность заболевания: пока ведется диагностический поиск, симптомы инфекции, как правило, исчезают самостоятельно. Тем не менее, дети с высокой лихорадкой или сыпью должны быть непременно осмотрены педиатром и детским инфекционистом.
В физикальном обследовании ведущая роль принадлежит изучению элементов сыпи. Для внезапной экзантемы характерно наличие мелких розовых пятен, исчезающих при диаскопии, а также папул диаметром 1-5 мм. При боковом освещении заметно, что элементы сыпи слегка возвышаются над поверхностью кожи.
В общем анализе крови обнаруживается лейкопения, относительный лимфоцитоз, эозинопения, гранулоцитопения (иногда агранулоцитоз). Для выявления вируса используется метод ПЦР. Для определения активного вируса в крови применяется культуральный метод. У переболевших внезапной экзантемой детей с помощью ИФА в крови выявляются IgG и IgM к HHV-6 и HHV-7.
Для выявления вируса используется метод ПЦР. Для определения активного вируса в крови применяется культуральный метод. У переболевших внезапной экзантемой детей с помощью ИФА в крови выявляются IgG и IgM к HHV-6 и HHV-7.
В случае развития осложнений внезапной экзантемы необходимы консультация детского невролога, детского кардиолога, детского гастроэнтеролога и дополнительные инструментальные исследования (ЭЭГ, ЭКГ, УЗИ брюшной полости и др.).
При внезапной экзантеме дифференциальная диагностика должна осуществляться с лихорадкой неизвестной этиологии, краснухой, корью, скарлатиной, инфекционной эритемой, энтеровирусными инфекциями, аллергической сыпью, лекарственной токсидермией, пневмонией, пиелонефритом, отитом.
Лечение внезапной экзантемы
Контагиозность вируса не является высокой, тем не менее, дети с внезапной экзантемой должны быть изолированы от сверстников до исключения других инфекционных заболеваний и исчезновения симптомов.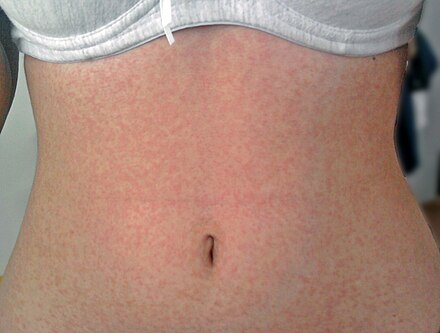
В комнате, где находится больной с внезапной экзантемой, проводятся ежедневная влажная уборка и проветривания каждые 30 минут. В лихорадочном периоде ребенок должен получать обильное питье (чаи, компоты и морсы). Прогулки разрешаются после нормализации температуры.
Специфического лечения внезапной экзантемы не существует. Если дети плохо переносят высокую температуру, показан прием жаропонижающих препаратов (парацетамола или ибупрофена). По назначению детского врача при внезапной экзантеме могут быть использованы противовирусные и антигистаминные препараты.
Прогноз и профилактика внезапной экзантемы
В большинстве случаев течение внезапной экзантемы доброкачественное. Обычно заболевание заканчивается полным восстановлением здоровья. Однократно перенесенная инфекция обусловливает формирование постоянного иммунитета.
Вакцинопрофилактики внезапной экзантемы не существует. Основные профилактические мероприятия сводятся к изоляции заболевшего ребенка и предупреждению осложнений.
Высыпания на коже у детей
Ребенок до года без сыпи — скорее мечты, чем реальность.
А уж кто придумал фразу: «нежная, как кожа младенца», тот и младенца-то наверно в глаза не видел.
При рождении ребенок попадает из стерильных условий в мир, полный бактерий, грибов и прочих микроорганизмов.
Для многих из них кожа — будущий дом. И начинается «борьба за трон».
И пока эта борьба в разгаре — на коже новорожденных появляются разнообразные высыпания.
Акне новорожденных.
Эритема новорожденных.
И др.
Это норма. Нужно время.
Но вот малыш подрос, но проблема сыпей не уходит.
Что это? Куда идти?
1️⃣ Сыпь + температура.
Это к педиатру. Скорее всего это так называемые вирусные экзантемы.
Розеола. Скарлатина. Ветрянка. Крапивница. Тораколатеральная экзантема. И др.
По сути, это побочный эффект борьбы иммунной системы с вирусом.
Требует осмотра врача и, возможно, симптоматического лечения.
📛 Важно, чтобы сыпь на фоне температуры исчезала при надавливании! Для этого нужно взять стакан или прозрачную линейку, надавить на сыпь и посмотреть сквозь стекло. Сыпь исчезла — хорошо. Если нет — срочно вызываем скорую. Возможно это геморрагическая сыпь при менингите.
2️⃣ Сыпь чешется. Температуры нет.
В этой ситуации нужно подумать об аллергии.
Аллергические сыпи:
— Атопический дерматит;
— крапивница;
— контактный аллергический дерматит;
— аллергия на лекарства, прививки и др.
Если сыпь не чешется, то вероятность, что это аллергия, минимальна.
Если сыпь днём почти не чешется, зато ночью зуд усиливается в разы — думаем о чесотке. Встречается очень часто.
3️⃣ Во всех остальных ситуациях, когда сыпь без температуры, и нет зуда — идём к дерматологу.
Конечно, это очень условное деление.
В медицине не бывает все 100%
Но в большинстве случаев, следуя этому алгоритму, вы попадете именно к тому врачу, к которому вам нужно.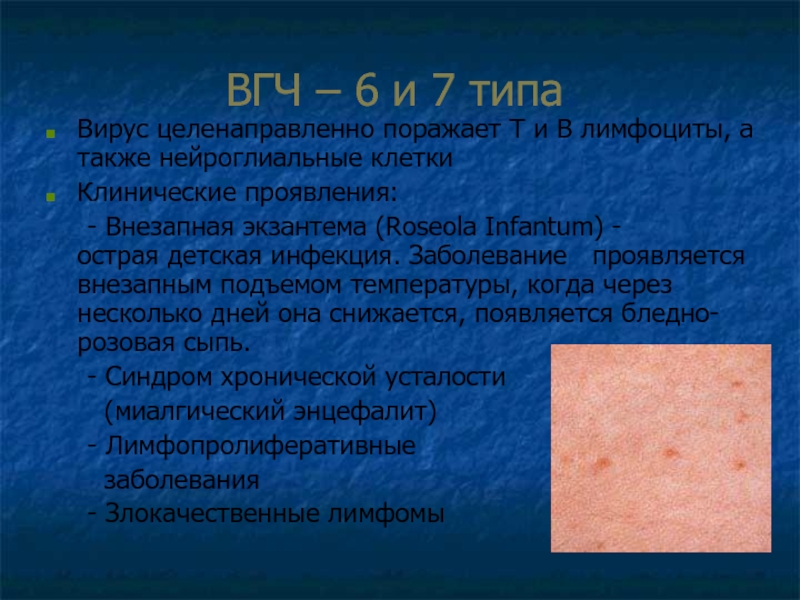
Детские болезни с сыпью. Прививки и оценка иммунитета
Большинство детских инфекций сопровождается различными высыпаниями. Сыпь – это общая реакция организма на токсическое воздействие возбудителя и продуктов его жизнедеятельности, а у ребёнка ускорен обмен веществ, широкие сосуды и хорошая циркуляция крови.
Детскими болезнями лучше всего переболеть в детстве. Во-первых, так формируется иммунитет ребёнка и защита от перенесенных инфекций в дальнейшем. Во-вторых, во взрослом возрасте детские болезни протекают значительно тяжелее, а многие из них особенно опасны в период беременности.
Все инфекции отличаются высокой заразностью, течением с повышением температуры и признаками простуды. Зачастую отличить их друг от друга позволяют характерные признаки сыпи. Рассмотрим основные детские болезни и их отличительные черты:
Корь
Недавно считалось, что корь побеждена, но в последнее время всё чаще возникают её вспышки.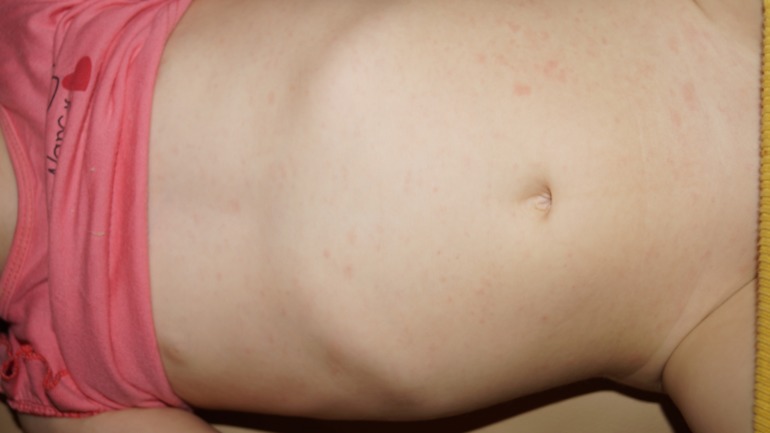 Это связано с отказом от обязательных профилактических прививок. На самом деле корь – тяжелое заболевание, особенно в подростковом и взрослом возрасте. Протекает с осложнениями: воспаление легких, отит, нередки поражения почек, печени и головного мозга. Может привести к глухоте и слепоте. Сыпь при кори пятнисто-папулезная (папулы – небольшие возвышения на коже), появляется на 3-й день болезни, начинается за ушами и на лице и проявляется этапно сверху вниз, может иметь разные размеры (полиморфная). Перед появлением высыпаний можно заметить белые точки на слизистой ротоглотки, напоминающие манную крупу, с красным ободком, их называют пятна Филатова-Коплика.
Это связано с отказом от обязательных профилактических прививок. На самом деле корь – тяжелое заболевание, особенно в подростковом и взрослом возрасте. Протекает с осложнениями: воспаление легких, отит, нередки поражения почек, печени и головного мозга. Может привести к глухоте и слепоте. Сыпь при кори пятнисто-папулезная (папулы – небольшие возвышения на коже), появляется на 3-й день болезни, начинается за ушами и на лице и проявляется этапно сверху вниз, может иметь разные размеры (полиморфная). Перед появлением высыпаний можно заметить белые точки на слизистой ротоглотки, напоминающие манную крупу, с красным ободком, их называют пятна Филатова-Коплика.
Ветряная оспа
Вызывается вирусом герпеса III типа. Большинство детей заболевают в возрасте от 2 до 7 лет, в более старшем возрасте переносится тяжелее. Всем известно, что сыпь при ветрянке в виде пузырьков (везикулезная). Начинается она с волосистой части головы, распространяясь по всему телу. Сначала появляются пятна, которые последовательно превращаются в папулы и зудящие пузырьки с прозрачным содержимым, оставляя после себя корочки.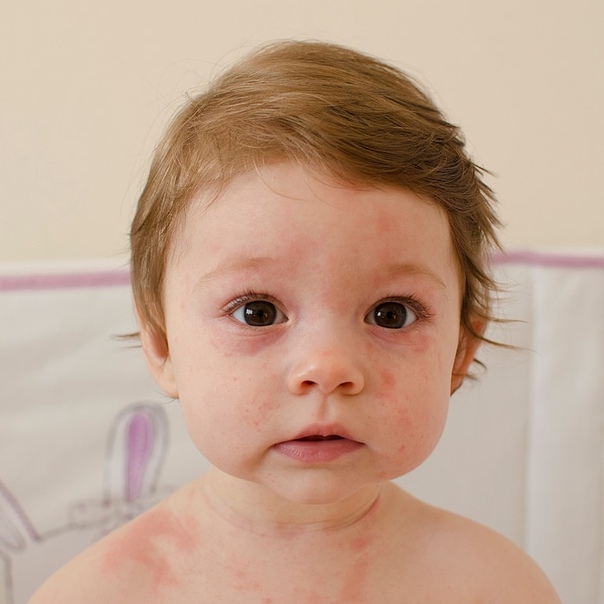 Все эти элементы можно одновременно наблюдать на теле ребенка. У взрослых инфекция может протекать по типу опоясывающего лишая.
Все эти элементы можно одновременно наблюдать на теле ребенка. У взрослых инфекция может протекать по типу опоясывающего лишая.
Краснуха
Очень заразна, часто протекает легко как у детей, так и у взрослых, поэтому может остаться незамеченной. Особую опасность имеет при беременности, так как может привести к формированию аномалий развития плода на сроке до 12 недель. Типичные проявления: увеличение затылочных и заднешейных лимфоузлов, сыпь мелкая пятнистая, без боли и зуда.
Скарлатина
Вызывается бета-гемолитическим стрептококком группы А. Проявляется ангиной и типичной мелкоточечной сыпью на фоне выраженного покраснения кожи. Больше всего элементов сыпи в области сгибательных поверхностей и они склонны к слиянию. Свободным от сыпи всегда остаётся носогубный треугольник. Ещё один признак – ярко-красный язык.
Инфекционная эритема
Вызывается парвовирусом В19. У детей широко распространена, протекает легко, с признаками простуды, возможна головная боль. Отличительный признак – яркое покраснение щёк, поэтому парвовирусная инфекция больше известна как «болезнь пощечины». Опасна в первом триместре беременности.
Отличительный признак – яркое покраснение щёк, поэтому парвовирусная инфекция больше известна как «болезнь пощечины». Опасна в первом триместре беременности.
Розеола
Вызывается вирусом герпеса VI типа. В основном болеют дети до 5 лет. Заболевание редко распознается, т.к. в первые 3 дня резко поднимается температура до 39-40градусов, на 4-й день она снижается до нормальных цифр без признаков простуды, и появляется сыпь, напоминающая краснуху. Мало кто догадывается, что это проявления одного заболевания. У взрослых вызывает синдром хронической усталости.
Мы разобрали типичные проявления сыпи. Но в последнее время редко встречается классическое течение заболевания. Кроме того, высыпания могут быть при других инфекциях: вызванной вирусом Эпштейна-Барр, цитомегаловирусом, при иерсиниозе, вирусных гепатитах и так далее. Самая правильная позиция родителя в случае появления сыпи у ребёнка – вызвать врача на дом или скорую помощь для исключения тяжелых, жизнеугрожающих инфекций, например, менингококковой.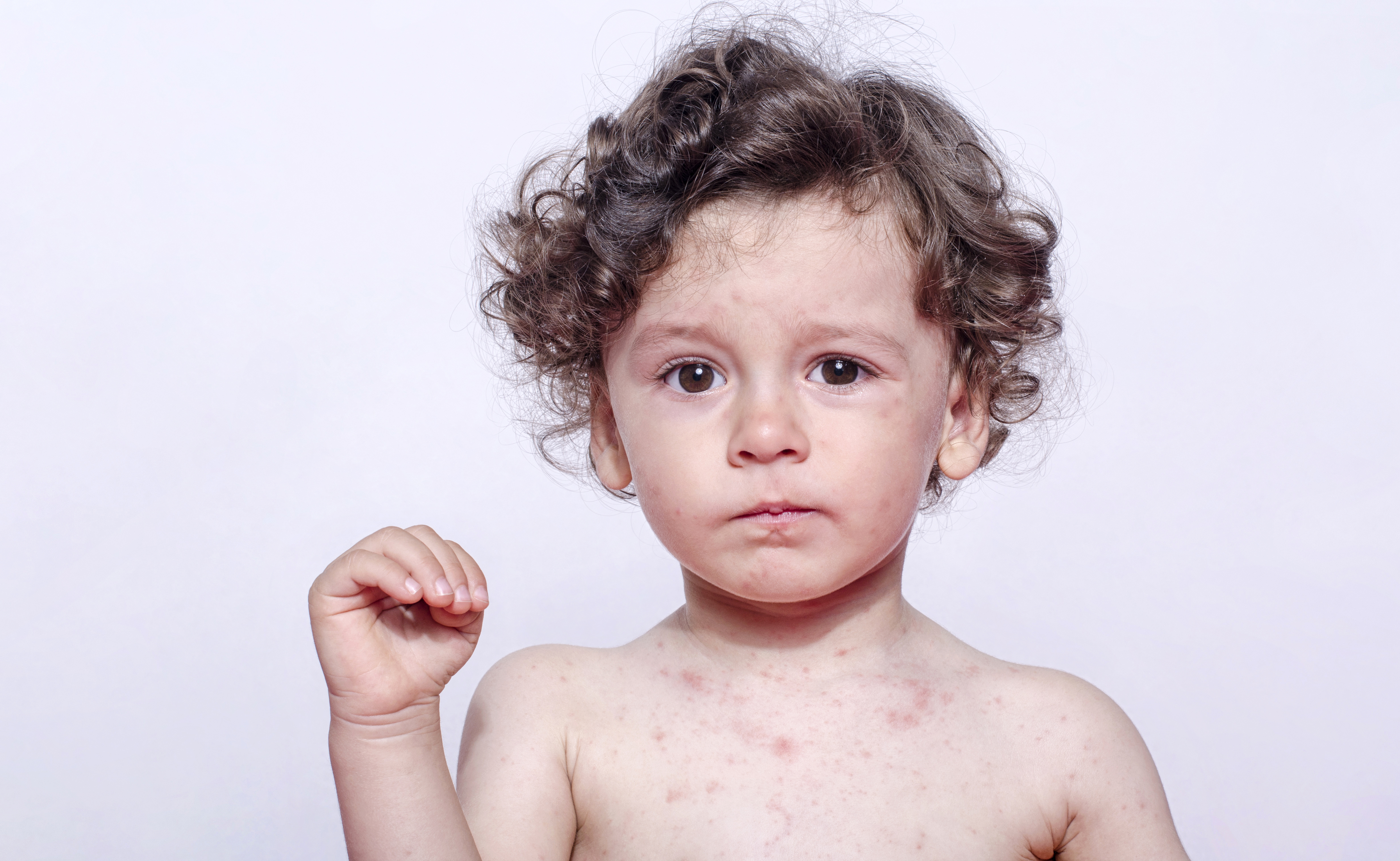
Для чего нужны прививки?
Прививка против кори является обязательной и входит в Национальный календарь прививок. Существуют вакцины от ветряной оспы и краснухи, в отношении последней обсуждается её обязательное применение для девочек.
Как узнать, есть ли иммунитет к детским инфекциям?
С этой целью определяются антитела – иммуноглобулины класса G (IgG). Это белки иммунной системы, которые появляются в организме при попадании возбудителя в организм и сохраняются очень долгое время или пожизненно. Их выявление свидетельствует о хорошем иммунитете и защите от повторного заражения.
Но следует помнить, что IgG могут определяться при текущем заболевании. Если есть клиника, тогда одновременно определяются IgM и IgA, а также выявление возбудителя методом ПЦР.
Лаборатория KDL предлагает определить иммунитет к следующим инфекциям:
Кому показано определение иммунитета к детским инфекциям в первую очередь?
- Против кори – всем.
 Если IgG не определяются, следовательно, защиты нет и рекомендована ревакцинация для того, чтобы избежать заражения.
Если IgG не определяются, следовательно, защиты нет и рекомендована ревакцинация для того, чтобы избежать заражения. - При планировании беременности – если иммунитета нет, показана прививка для формирования защиты против инфекций, способных вызвать внутриутробное поражение плода (краснуха, парвовирус В19)
- В начале беременности (первые 12 недель). Заражение инфекциями в этот период наиболее опасно, поскольку происходит закладка всех органов и тканей малыша). Если IgG обнаружены, то риска заражения нет.
Обследуйтесь с лабораторией KDL своевременно и будьте здоровы!
Поделиться статьей:
Остались вопросы?Вирус герпеса 6 типа (определение ДНК) (вирусная нагрузка)
Вирус герпеса 6 типа, называемый ещё HHV-6 – инфекция, не менее распространённая в мире, чем вирусы герпеса 1 и 2 типов.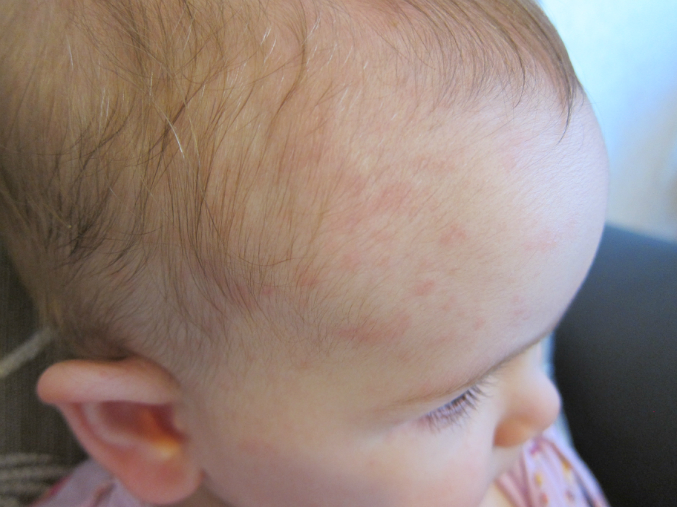 Вирус имеет 2 подтипа – А и В, подтип В является основной причиной внезапной экзантемы (детской розеолы), одной из детских инфекций, протекающей с высокой температурой и сыпью.
Вирус имеет 2 подтипа – А и В, подтип В является основной причиной внезапной экзантемы (детской розеолы), одной из детских инфекций, протекающей с высокой температурой и сыпью.
Для вируса герпеса 6 типа характерны те же особенности, как для других типов герпесвируса: пожизненное и часто бессимптомное носительство. Отличительной особенностью этого вируса является выраженное проявление у детей. Сегодня учёные считают, что наиболее часто этот вирус передаётся через слюну, и потому маленькие дети инфицируются этим вирусом почти с первых дней контакта с матерью или другими людьми, являющимися переносчиками вируса.
Однако в первые несколько месяцев жизни заражение ребёнка вирусом герпеса 6 типа не приводит ни к каким последствиям: переданный от матери врождённый иммунитет уверенно подавляет вирусные частицы. Только в том случае, если этого вируса у матери нет, а ребёнок заражается от другого человека, типичные симптомы герпеса 6 типа могут возникнуть у младенца уже с первых месяцев жизни.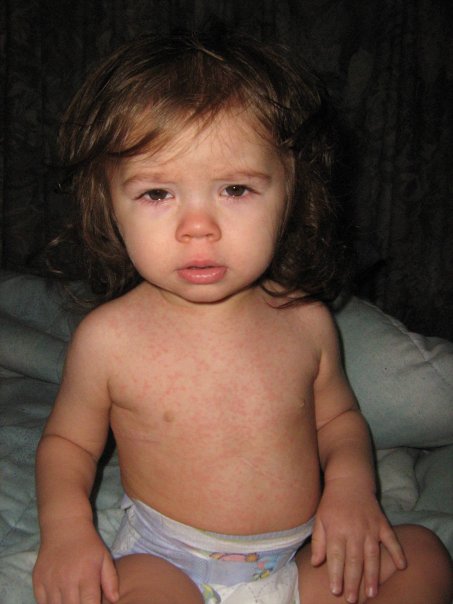 Обычно же герпесом дети переболевают в возрасте от 4 до 13 месяцев. Если вирус герпеса 6 типа попадает во взрослый организм впервые, он вызывает примерно те же симптомы, что и у детей: лихорадку и высыпания на коже.
Обычно же герпесом дети переболевают в возрасте от 4 до 13 месяцев. Если вирус герпеса 6 типа попадает во взрослый организм впервые, он вызывает примерно те же симптомы, что и у детей: лихорадку и высыпания на коже.
Основной путь передачи вируса герпеса 6 типа – контактный. Редко регистрируется передача вируса от матери ребёнку непосредственно во время родов. В результате проведенных исследований выяснилось, что у 2% рожениц вирус герпеса присутствует в вагинальном секрете, а ещё у 1% – в крови в пуповине. Не удивительно, что при родах герпес легко может попасть в организм ребёнка через микротравмы и царапины.
Главным симптомом заболевания, вызываемого вирусом герпеса 6 типа, являются обширные мелкие высыпания на коже у ребёнка, которые часто именуют детской розеолой. По всему телу ребёнка распространяются небольшие высыпания, немного приподнятые над кожей и обычно не вызывающие зуда.
Всегда за несколько дней до появления высыпаний у ребёнка наблюдается повышение температуры, характерное для лихорадки. Однако даже при такой температуре тела ребёнок сохраняет активность. Высокая температура держится в течение 4-5 дней, после чего резко падает и ребёнка обсыпает.
Однако даже при такой температуре тела ребёнок сохраняет активность. Высокая температура держится в течение 4-5 дней, после чего резко падает и ребёнка обсыпает.
Случается, что болезнь протекает без высыпаний
Если же высыпания у ребёнка появились, то держатся они на коже недолго: в некоторых случаях они проходят уже через несколько часов, иногда же могут сохраняться в течение нескольких дней. Параллельно с ними у ребёнка пропадает аппетит, он становится малоподвижным и раздражительным, иногда у него происходит увеличение лимфатических узлов.
Более серьёзными проявлениями первичного заражения герпесом 6 типа являются:
- менингоэнцефалиты
- миокардит
- фульминантный гепатит
- тромбоцитопеническая пурпупа
- мононуклеозоподобный синдром
- различные пневмонии.
Очень важно помнить, что сам герпес зачастую проявляется в качестве спутника других заболеваний.
Диагностика инфекции, вызванной основывается вирусом герпеса 6 типа, основана на определении ДНК вируса и определении антител класса G. В популяции взрослых людей IgG антитела к данному вирусу выявляются у 70 — 90% людей. IgG-антитела появляются на 7-й день лихорадки, достигая максимума через 2 — 3 недели, далее их концентрация снижается, но определяются они на протяжении всей жизни. При рождении в крови детей могут обнаруживаться материнские IgG-антитела, титр которых снижается к 5 месяцам.
После перенесения в детстве заболевания, вызванного вирусом герпеса типа 6, организм вырабатывает пожизненный иммунитет, и у взрослых HHV-6 сам по себе никак не проявляется. Несмотря на то, что он достаточно часто переживает рецидив, когда с помощью анализа крови можно определить его наличие в организме, у людей с нормальным иммунитетом такие рецидивы происходят бессимптомно.
ВыявлВыявление ДНК с помощью ПЦР в режиме «реал-тайм» возможно уже с первых дней заболевания. Исследуют соскоб эпителиальных клеток с задней стенки глотки или кровь. При реактивации инфекции обнаружение ДНК случит диагностическим подтверждающим маркером.
Исследуют соскоб эпителиальных клеток с задней стенки глотки или кровь. При реактивации инфекции обнаружение ДНК случит диагностическим подтверждающим маркером.
Показания к исследованию:
- Дифференциальная диагностика детских инфекций, сопровождающихся лихорадкой и пятнисто-папулезной сыпью
- Увеличение лимфатических узлов, сопровождающееся лихорадкой
- Часто болеющие дети (более 3 раз в год)
- Снижение иммунитета
- Обследование до и после трансплантации тканей и органов
Необходимо воздержаться от приема пищи в течение 2-3 часов.
Симптомы, причины, лечение и профилактика
Обзор
Что такое розеола?
Младенческая розеола — вирусное заболевание, поражающее в основном младенцев и детей младшего возраста. У инфицированных детей обычно наблюдается высокая температура, за которой следует развитие сыпи.
Кто может заболеть розеолой?
Заразиться розеолой может любой, но в основном вирус поражает детей в возрасте от 6 месяцев до 3 лет. Вирус заразен еще до появления сыпи и может передаваться через слюну или другие респираторные капли, когда инфицированный ребенок кашляет, чихает или разговаривает.После того, как у вас была розеола, ваша иммунная система формирует защиту от нее. По этой причине большинство людей вряд ли заразятся дважды.
Симптомы и причины
Что вызывает розеолу?
Розеола также называется шестой болезнью, потому что чаще всего ее вызывает вирус герпеса человека (ВГЧ) 6-го типа. Реже это может быть вызвано HHV типа 7 или другим вирусом.
Каковы симптомы розеолы?
Симптомы розеолы появляются примерно через десять дней после заражения.Первым признаком болезни является высокая температура (часто выше 103° F или 39,5° C). Эта лихорадка может длиться от трех до семи дней. Как только лихорадка проходит, на животе часто появляется сыпь, которая может распространяться на спину, шею и руки. Он состоит из розовых или красных пятен, не зудит и не болит. Сыпь может исчезнуть через несколько часов, но может оставаться заметной в течение одного-двух дней.
Он состоит из розовых или красных пятен, не зудит и не болит. Сыпь может исчезнуть через несколько часов, но может оставаться заметной в течение одного-двух дней.
У детей с розеолой также могут развиться симптомы простуды или гриппа, в том числе:
Как долго заразна розеола?
После того, как температура вашего ребенка нормализуется в течение 24 часов, ваш ребенок больше не заразен (даже если сыпь все еще присутствует).Нормальная температура колеблется между 97,5° F и 99,5° F (35,4° C и 37,5° C). Лихорадка – это температура 100,4° F (38° C) или выше.
Можно ли болеть розеолой и не знать об этом?
Вполне возможно, что ваш ребенок (или вы в детстве) заразился вирусом, вызывающим розеолу, не подозревая об этом. Дети болеют лихорадкой по многим причинам. Если у вашего ребенка нет розеолезной сыпи (у двух третей детей ее нет), вы можете списать лихорадку на какое-то другое заболевание и никогда не узнать, что у вашего ребенка была розеола.
Диагностика и тесты
Как диагностируется розеола?
Ваш лечащий врач может диагностировать розеолу на основании симптомов вашего ребенка.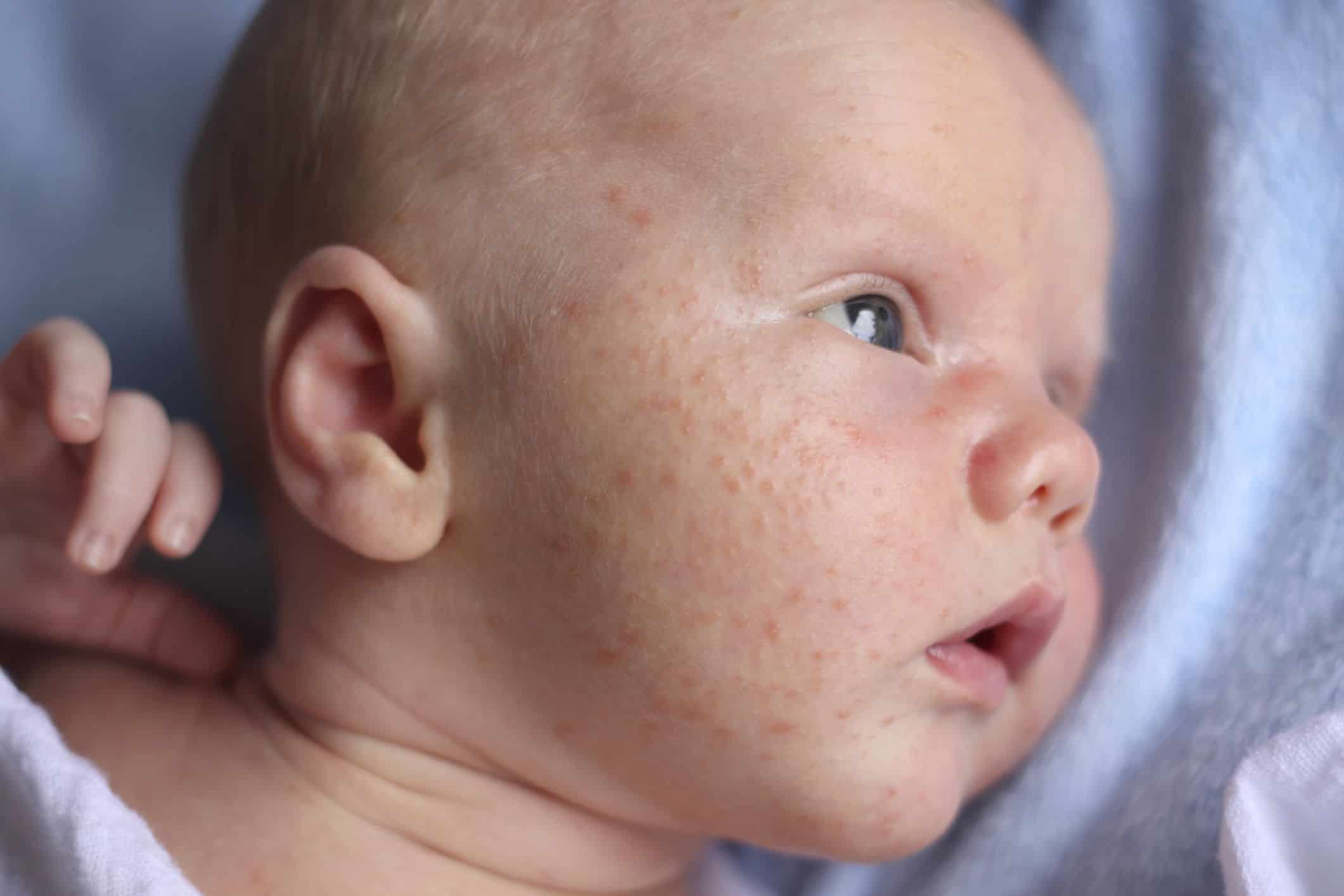
Управление и лечение
Как лечить розеолу?
Симптомы розеолы обычно исчезают сами по себе примерно через неделю по мере прохождения вируса. Ваш лечащий врач может порекомендовать дать ребенку ацетаминофен или ибупрофен для снижения температуры. Вам не нужно лечить сыпь, потому что она не зудит и не вызывает боли.Детям с ослабленной иммунной системой могут потребоваться противовирусные препараты.
Когда следует вызвать врача?
Вам следует позвонить своему лечащему врачу, если у вашего ребенка:
- Затрудненное дыхание, кашель или другие признаки пневмонии.
- Лихорадка 102 ° F (38,9 ° C) или выше в течение более 24 часов без каких-либо других симптомов.
- Приступ.
- Зудящая или болезненная сыпь.
- Тошнота, рвота или диарея.
- Признаки обезвоживания, такие как темная моча и сильная усталость.
Какие вопросы я должен задать своему врачу?
Если у вашего ребенка розеола, вы можете обратиться к своему лечащему врачу:
- Как долго мой ребенок будет заразен?
- Как долго мой ребенок должен оставаться дома, не посещая детский сад или школу?
- Какие шаги я могу предпринять, чтобы другие дети или братья и сестры не заразились?
- Что я могу сделать, чтобы моему ребенку было удобнее?
- Должен ли я уведомить детский сад или школу о болезни моего ребенка?
- Как долго продлится лихорадка? Как долго будет держаться сыпь?
Профилактика
Как я могу предотвратить розеолу?
Вакцины для профилактики розеолы не существует.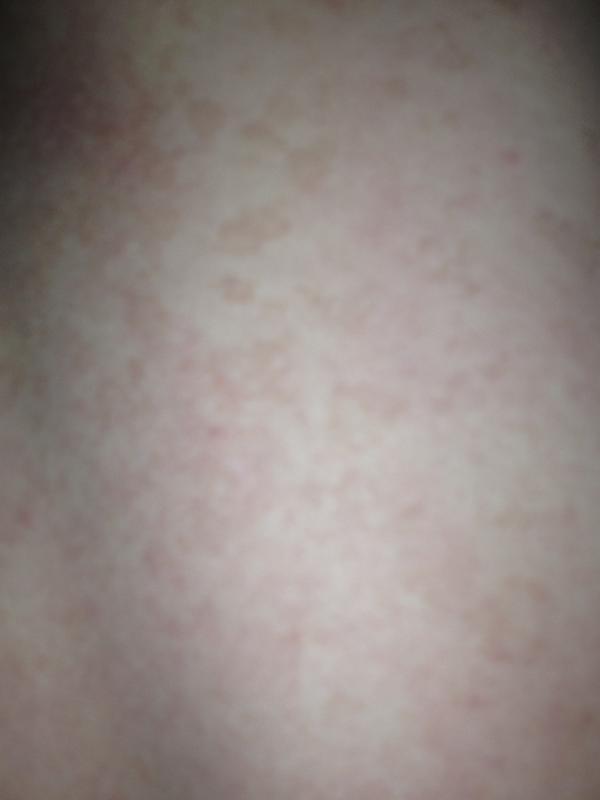 Хорошая гигиена — лучший способ уберечь других от заражения вирусом. Вы можете снизить риск заражения с помощью:
Хорошая гигиена — лучший способ уберечь других от заражения вирусом. Вы можете снизить риск заражения с помощью:
- Избегайте тесного контакта с инфицированным человеком.
- Кашель и чихание в сгиб локтя.
- Часто мыть руки и использовать дезинфицирующие средства для рук.
Перспективы/прогноз
Каков прогноз (перспективы) для людей с розеолой?
Большинство детей выздоравливают от розеолы без каких-либо долгосрочных проблем со здоровьем.Дети с ослабленной иммунной системой из-за рака, аутоиммунных заболеваний или других состояний могут подвергаться риску пневмонии или других осложнений. После заражения у детей вырабатывается иммунитет к вирусу, поэтому маловероятно, что они заразятся снова.
Около 10–15% детей с розеолой испытывают фебрильные судороги, вызванные высокой температурой. Фебрильные судороги обычно длятся менее 15 минут. Их может быть страшно наблюдать, но обычно они не вредны. Эти припадки не являются признаком эпилепсии.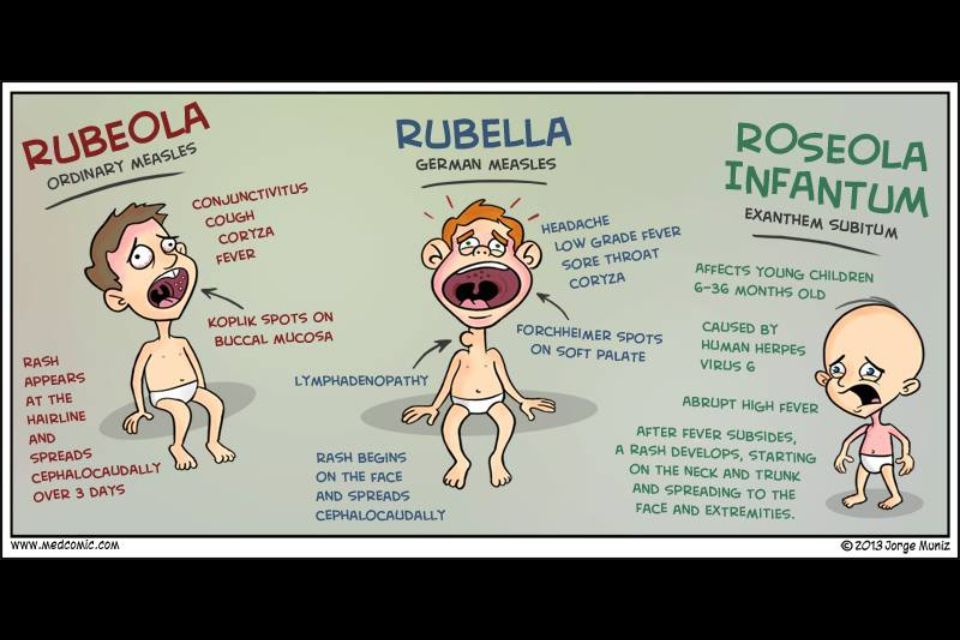
Записка из Кливлендской клиники
Розеола — чрезвычайно распространенный детский вирус, который редко вызывает серьезные проблемы. Симптомы обычно улучшаются при простом домашнем лечении. Вам следует обратиться к своему лечащему врачу, если у вашего ребенка фебрильные судороги, даже если эти судороги обычно не вызывают беспокойства. К сожалению, к моменту появления симптомов ваш ребенок может неосознанно заразить других. Как только вы узнаете, что ваш ребенок болен вирусом, вы должны принять надлежащие меры гигиены и держать своего ребенка подальше от других детей, чтобы остановить распространение вируса.
Симптомы, причины, лечение и профилактика
Обзор
Что такое розеола?
Младенческая розеола — вирусное заболевание, поражающее в основном младенцев и детей младшего возраста. У инфицированных детей обычно наблюдается высокая температура, за которой следует развитие сыпи.
Кто может заболеть розеолой?
Заразиться розеолой может любой, но в основном вирус поражает детей в возрасте от 6 месяцев до 3 лет. Вирус заразен еще до появления сыпи и может передаваться через слюну или другие респираторные капли, когда инфицированный ребенок кашляет, чихает или разговаривает.После того, как у вас была розеола, ваша иммунная система формирует защиту от нее. По этой причине большинство людей вряд ли заразятся дважды.
Вирус заразен еще до появления сыпи и может передаваться через слюну или другие респираторные капли, когда инфицированный ребенок кашляет, чихает или разговаривает.После того, как у вас была розеола, ваша иммунная система формирует защиту от нее. По этой причине большинство людей вряд ли заразятся дважды.
Симптомы и причины
Что вызывает розеолу?
Розеола также называется шестой болезнью, потому что чаще всего ее вызывает вирус герпеса человека (ВГЧ) 6-го типа. Реже это может быть вызвано HHV типа 7 или другим вирусом.
Каковы симптомы розеолы?
Симптомы розеолы появляются примерно через десять дней после заражения.Первым признаком болезни является высокая температура (часто выше 103° F или 39,5° C). Эта лихорадка может длиться от трех до семи дней. Как только лихорадка проходит, на животе часто появляется сыпь, которая может распространяться на спину, шею и руки. Он состоит из розовых или красных пятен, не зудит и не болит. Сыпь может исчезнуть через несколько часов, но может оставаться заметной в течение одного-двух дней.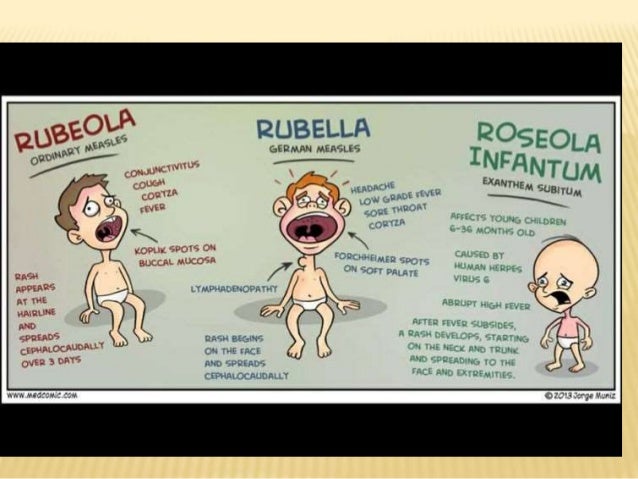
У детей с розеолой также могут развиться симптомы простуды или гриппа, в том числе:
Как долго заразна розеола?
После того, как температура вашего ребенка нормализуется в течение 24 часов, ваш ребенок больше не заразен (даже если сыпь все еще присутствует).Нормальная температура колеблется между 97,5° F и 99,5° F (35,4° C и 37,5° C). Лихорадка – это температура 100,4° F (38° C) или выше.
Можно ли болеть розеолой и не знать об этом?
Вполне возможно, что ваш ребенок (или вы в детстве) заразился вирусом, вызывающим розеолу, не подозревая об этом. Дети болеют лихорадкой по многим причинам. Если у вашего ребенка нет розеолезной сыпи (у двух третей детей ее нет), вы можете списать лихорадку на какое-то другое заболевание и никогда не узнать, что у вашего ребенка была розеола.
Диагностика и тесты
Как диагностируется розеола?
Ваш лечащий врач может диагностировать розеолу на основании симптомов вашего ребенка.
Управление и лечение
Как лечить розеолу?
Симптомы розеолы обычно исчезают сами по себе примерно через неделю по мере прохождения вируса. Ваш лечащий врач может порекомендовать дать ребенку ацетаминофен или ибупрофен для снижения температуры. Вам не нужно лечить сыпь, потому что она не зудит и не вызывает боли.Детям с ослабленной иммунной системой могут потребоваться противовирусные препараты.
Когда следует вызвать врача?
Вам следует позвонить своему лечащему врачу, если у вашего ребенка:
- Затрудненное дыхание, кашель или другие признаки пневмонии.
- Лихорадка 102 ° F (38,9 ° C) или выше в течение более 24 часов без каких-либо других симптомов.
- Приступ.
- Зудящая или болезненная сыпь.
- Тошнота, рвота или диарея.
- Признаки обезвоживания, такие как темная моча и сильная усталость.
Какие вопросы я должен задать своему врачу?
Если у вашего ребенка розеола, вы можете обратиться к своему лечащему врачу:
- Как долго мой ребенок будет заразен?
- Как долго мой ребенок должен оставаться дома, не посещая детский сад или школу?
- Какие шаги я могу предпринять, чтобы другие дети или братья и сестры не заразились?
- Что я могу сделать, чтобы моему ребенку было удобнее?
- Должен ли я уведомить детский сад или школу о болезни моего ребенка?
- Как долго продлится лихорадка? Как долго будет держаться сыпь?
Профилактика
Как я могу предотвратить розеолу?
Вакцины для профилактики розеолы не существует. Хорошая гигиена — лучший способ уберечь других от заражения вирусом. Вы можете снизить риск заражения с помощью:
Хорошая гигиена — лучший способ уберечь других от заражения вирусом. Вы можете снизить риск заражения с помощью:
- Избегайте тесного контакта с инфицированным человеком.
- Кашель и чихание в сгиб локтя.
- Часто мыть руки и использовать дезинфицирующие средства для рук.
Перспективы/прогноз
Каков прогноз (перспективы) для людей с розеолой?
Большинство детей выздоравливают от розеолы без каких-либо долгосрочных проблем со здоровьем.Дети с ослабленной иммунной системой из-за рака, аутоиммунных заболеваний или других состояний могут подвергаться риску пневмонии или других осложнений. После заражения у детей вырабатывается иммунитет к вирусу, поэтому маловероятно, что они заразятся снова.
Около 10–15% детей с розеолой испытывают фебрильные судороги, вызванные высокой температурой. Фебрильные судороги обычно длятся менее 15 минут. Их может быть страшно наблюдать, но обычно они не вредны. Эти припадки не являются признаком эпилепсии.
Записка из Кливлендской клиники
Розеола — чрезвычайно распространенный детский вирус, который редко вызывает серьезные проблемы. Симптомы обычно улучшаются при простом домашнем лечении. Вам следует обратиться к своему лечащему врачу, если у вашего ребенка фебрильные судороги, даже если эти судороги обычно не вызывают беспокойства. К сожалению, к моменту появления симптомов ваш ребенок может неосознанно заразить других. Как только вы узнаете, что ваш ребенок болен вирусом, вы должны принять надлежащие меры гигиены и держать своего ребенка подальше от других детей, чтобы остановить распространение вируса.
Симптомы, причины, лечение и профилактика
Обзор
Что такое розеола?
Младенческая розеола — вирусное заболевание, поражающее в основном младенцев и детей младшего возраста. У инфицированных детей обычно наблюдается высокая температура, за которой следует развитие сыпи.
Кто может заболеть розеолой?
Заразиться розеолой может любой, но в основном вирус поражает детей в возрасте от 6 месяцев до 3 лет.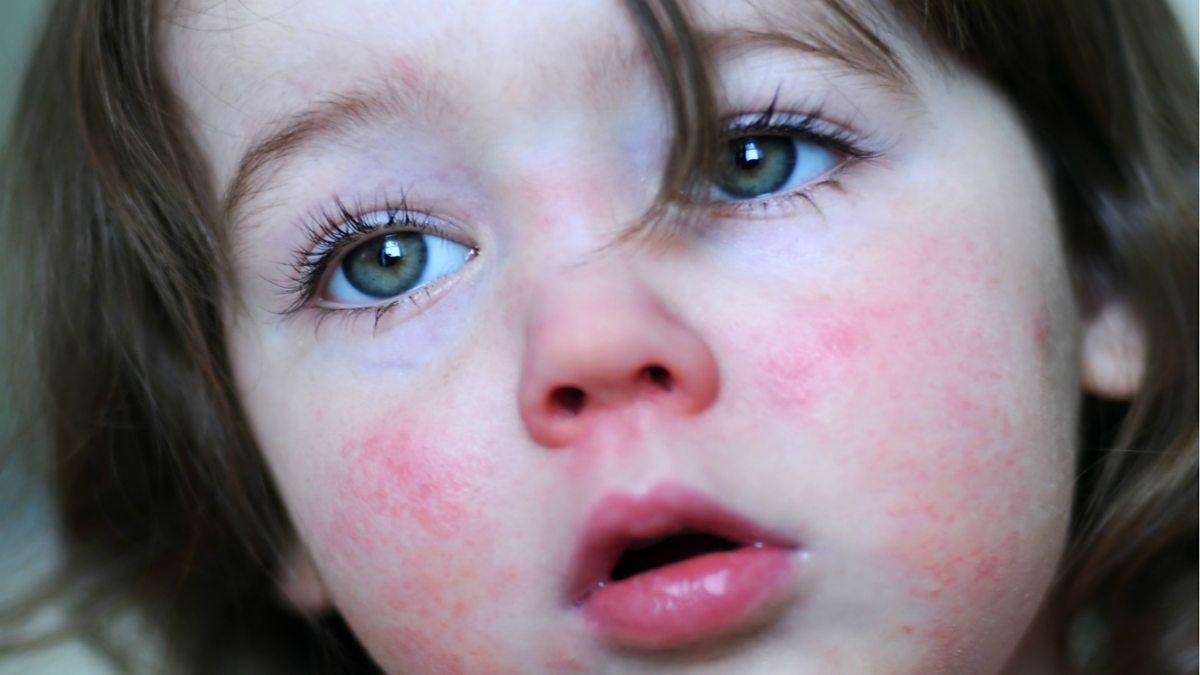 Вирус заразен еще до появления сыпи и может передаваться через слюну или другие респираторные капли, когда инфицированный ребенок кашляет, чихает или разговаривает.После того, как у вас была розеола, ваша иммунная система формирует защиту от нее. По этой причине большинство людей вряд ли заразятся дважды.
Вирус заразен еще до появления сыпи и может передаваться через слюну или другие респираторные капли, когда инфицированный ребенок кашляет, чихает или разговаривает.После того, как у вас была розеола, ваша иммунная система формирует защиту от нее. По этой причине большинство людей вряд ли заразятся дважды.
Симптомы и причины
Что вызывает розеолу?
Розеола также называется шестой болезнью, потому что чаще всего ее вызывает вирус герпеса человека (ВГЧ) 6-го типа. Реже это может быть вызвано HHV типа 7 или другим вирусом.
Каковы симптомы розеолы?
Симптомы розеолы появляются примерно через десять дней после заражения.Первым признаком болезни является высокая температура (часто выше 103° F или 39,5° C). Эта лихорадка может длиться от трех до семи дней. Как только лихорадка проходит, на животе часто появляется сыпь, которая может распространяться на спину, шею и руки. Он состоит из розовых или красных пятен, не зудит и не болит. Сыпь может исчезнуть через несколько часов, но может оставаться заметной в течение одного-двух дней.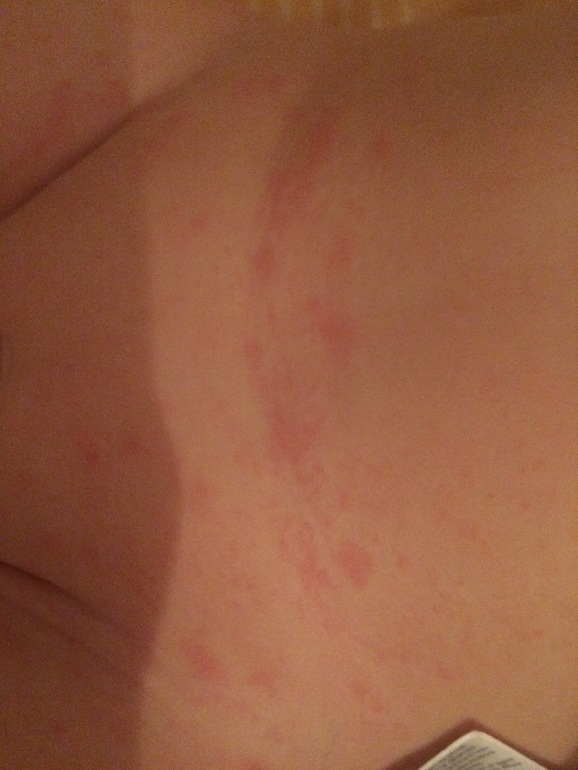
У детей с розеолой также могут развиться симптомы простуды или гриппа, в том числе:
Как долго заразна розеола?
После того, как температура вашего ребенка нормализуется в течение 24 часов, ваш ребенок больше не заразен (даже если сыпь все еще присутствует).Нормальная температура колеблется между 97,5° F и 99,5° F (35,4° C и 37,5° C). Лихорадка – это температура 100,4° F (38° C) или выше.
Можно ли болеть розеолой и не знать об этом?
Вполне возможно, что ваш ребенок (или вы в детстве) заразился вирусом, вызывающим розеолу, не подозревая об этом. Дети болеют лихорадкой по многим причинам. Если у вашего ребенка нет розеолезной сыпи (у двух третей детей ее нет), вы можете списать лихорадку на какое-то другое заболевание и никогда не узнать, что у вашего ребенка была розеола.
Диагностика и тесты
Как диагностируется розеола?
Ваш лечащий врач может диагностировать розеолу на основании симптомов вашего ребенка.
Управление и лечение
Как лечить розеолу?
Симптомы розеолы обычно исчезают сами по себе примерно через неделю по мере прохождения вируса. Ваш лечащий врач может порекомендовать дать ребенку ацетаминофен или ибупрофен для снижения температуры. Вам не нужно лечить сыпь, потому что она не зудит и не вызывает боли.Детям с ослабленной иммунной системой могут потребоваться противовирусные препараты.
Когда следует вызвать врача?
Вам следует позвонить своему лечащему врачу, если у вашего ребенка:
- Затрудненное дыхание, кашель или другие признаки пневмонии.
- Лихорадка 102 ° F (38,9 ° C) или выше в течение более 24 часов без каких-либо других симптомов.
- Приступ.
- Зудящая или болезненная сыпь.
- Тошнота, рвота или диарея.
- Признаки обезвоживания, такие как темная моча и сильная усталость.
Какие вопросы я должен задать своему врачу?
Если у вашего ребенка розеола, вы можете обратиться к своему лечащему врачу:
- Как долго мой ребенок будет заразен?
- Как долго мой ребенок должен оставаться дома, не посещая детский сад или школу?
- Какие шаги я могу предпринять, чтобы другие дети или братья и сестры не заразились?
- Что я могу сделать, чтобы моему ребенку было удобнее?
- Должен ли я уведомить детский сад или школу о болезни моего ребенка?
- Как долго продлится лихорадка? Как долго будет держаться сыпь?
Профилактика
Как я могу предотвратить розеолу?
Вакцины для профилактики розеолы не существует. Хорошая гигиена — лучший способ уберечь других от заражения вирусом. Вы можете снизить риск заражения с помощью:
Хорошая гигиена — лучший способ уберечь других от заражения вирусом. Вы можете снизить риск заражения с помощью:
- Избегайте тесного контакта с инфицированным человеком.
- Кашель и чихание в сгиб локтя.
- Часто мыть руки и использовать дезинфицирующие средства для рук.
Перспективы/прогноз
Каков прогноз (перспективы) для людей с розеолой?
Большинство детей выздоравливают от розеолы без каких-либо долгосрочных проблем со здоровьем.Дети с ослабленной иммунной системой из-за рака, аутоиммунных заболеваний или других состояний могут подвергаться риску пневмонии или других осложнений. После заражения у детей вырабатывается иммунитет к вирусу, поэтому маловероятно, что они заразятся снова.
Около 10–15% детей с розеолой испытывают фебрильные судороги, вызванные высокой температурой. Фебрильные судороги обычно длятся менее 15 минут. Их может быть страшно наблюдать, но обычно они не вредны. Эти припадки не являются признаком эпилепсии.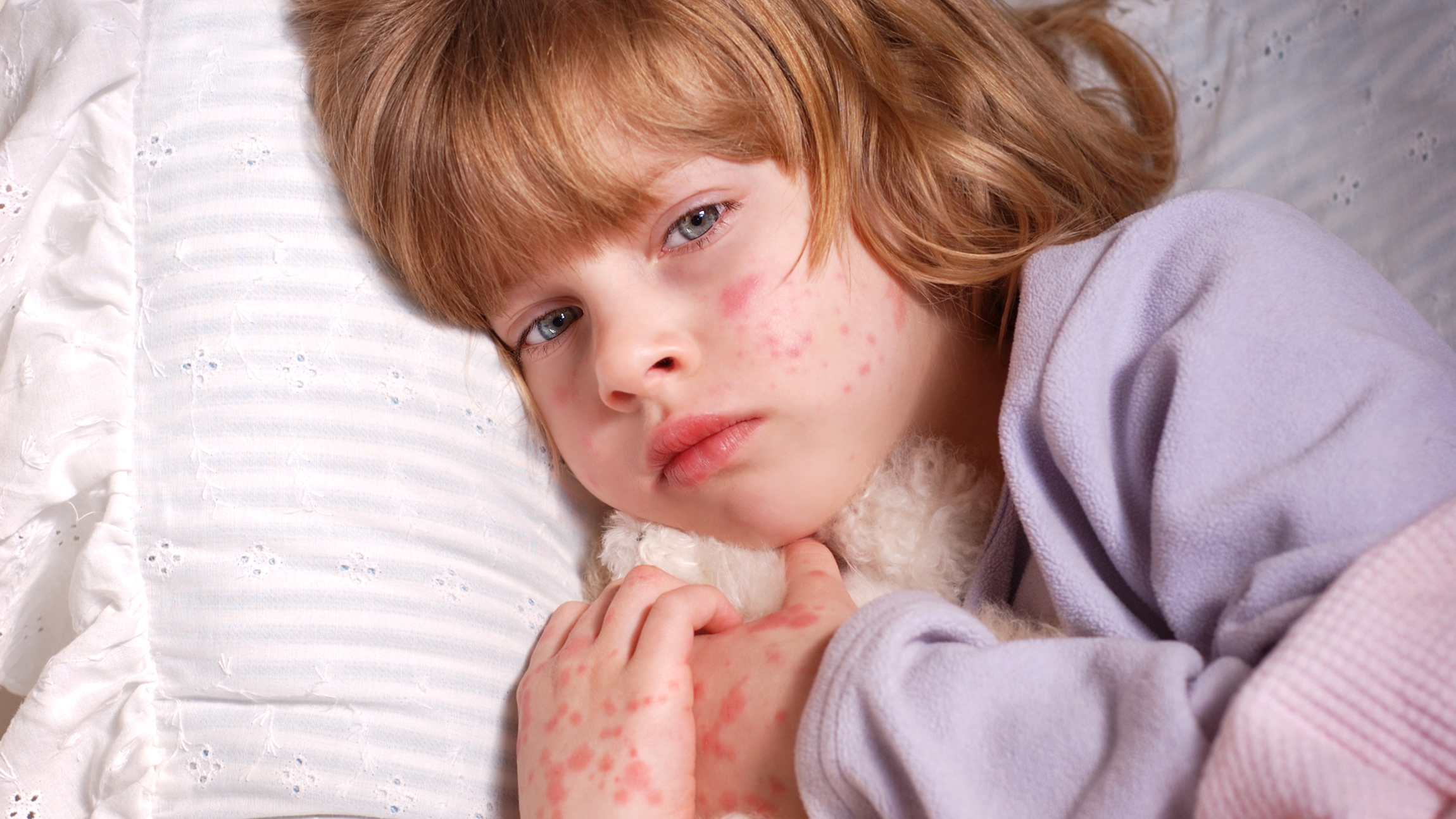
Записка из Кливлендской клиники
Розеола — чрезвычайно распространенный детский вирус, который редко вызывает серьезные проблемы. Симптомы обычно улучшаются при простом домашнем лечении. Вам следует обратиться к своему лечащему врачу, если у вашего ребенка фебрильные судороги, даже если эти судороги обычно не вызывают беспокойства. К сожалению, к моменту появления симптомов ваш ребенок может неосознанно заразить других. Как только вы узнаете, что ваш ребенок болен вирусом, вы должны принять надлежащие меры гигиены и держать своего ребенка подальше от других детей, чтобы остановить распространение вируса.
Причины, симптомы и лечение — DermNet
Автор: Ванесса Нган, штатный писатель, 2002 г. Обновлено достопочтенным профессором Амандой Окли, сентябрь 2015 г.
Что такое розеола?
Розеола — это заболевание, вызываемое вирусом герпеса человека типа 6B (HHV-6B) и, возможно, типа 7 (HHV-7). Эти вирусы герпеса были идентифицированы только в последние годы, и мы все еще изучаем весь спектр вызываемых ими заболеваний.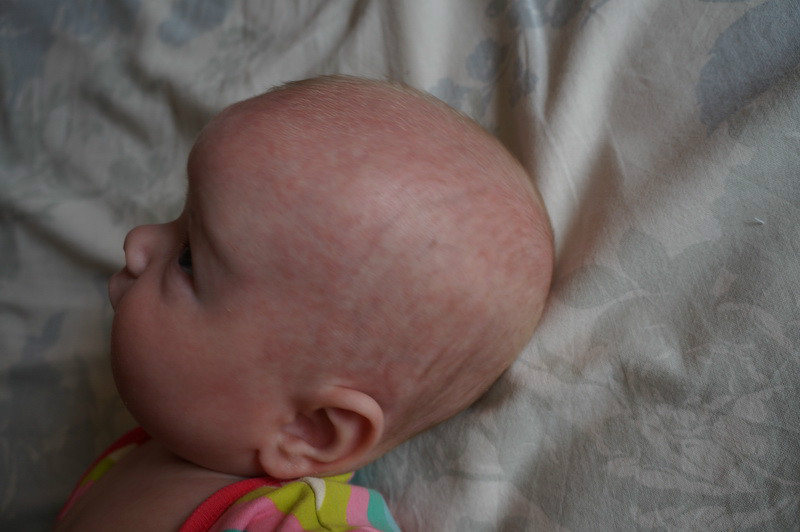
Розеола характеризуется высокой лихорадкой, продолжающейся 3–5 дней, насморком, раздражительностью и утомляемостью.По мере снижения температуры на лице и теле может появиться сыпь (экзантема).
Розеола также известна под названиями roseola infantum и exanthem subitum.
Розеола
Посмотреть больше изображений розеолы.
Кто болеет розеолой?
Розеола чаще всего наблюдается у детей в возрасте от 6 месяцев до трех лет. Большинство детей (86%) заболевают розеолой в возрасте до 1 года. Розеола редко встречается у взрослых, поскольку заражение в детстве, вероятно, дает пожизненный иммунитет к этой болезни.Известно, что повторные атаки происходят, но не являются обычным явлением.
Как распространяется розеола?
Розеола передается от человека к человеку через слюну бессимптомных членов семьи. Инкубационный период розеолы составляет примерно 9–10 дней после заражения.
Каковы признаки и симптомы розеолы?
Во многих случаях розеолы ребенок выглядит здоровым с незначительными признаками или симптомами или без них.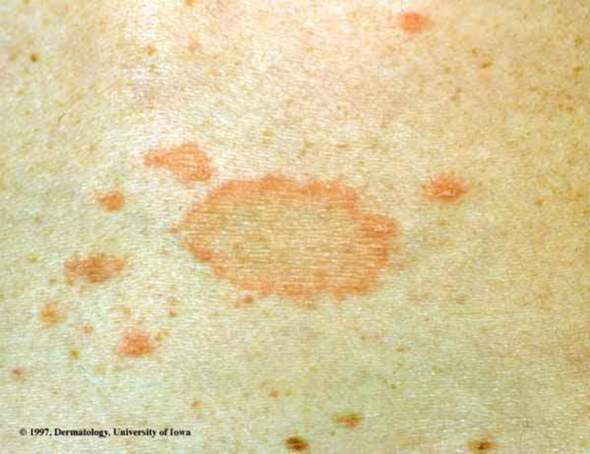 Типичные случаи характеризуются следующим:
Типичные случаи характеризуются следующим:
- Высокая лихорадка (часто до 40°С) в течение 3–5 дней
- Симптомы со стороны верхних дыхательных путей, такие как боль в горле, кашель, насморк или заложенность носа
- Раздражительность и усталость
- Сыпь появляется примерно на 3-5 день, когда лихорадка спадает.
- Обычно небольшие розово-розовые или красные выпуклые пятна (диаметром 2–5 мм), которые бледнеют (становятся белыми) при прикосновении
- Некоторые пятна могут быть окружены более светлым ореолом бледной кожи
- В основном поражает туловище и редко распространяется на шею, лицо, руки и ноги
- Подобные пятна возникают на мягком небе и язычке (пятна Нагаямы)
- Без зуда, безболезненно и без волдырей
- Может исчезнуть в течение нескольких часов или сохраняться до двух дней
В некоторых случаях ребенок может быть инфицирован вирусом, но у него никогда не появится сыпь.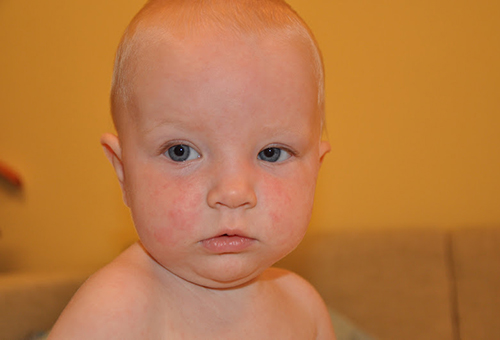 Реже сыпь может появиться без предшествующей лихорадки. В большинстве случаев, особенно при низкой температуре, ребенок чувствует себя хорошо. Примерно у 5–15% детей раннего возраста высокая температура может вызвать фебрильные судороги.
Реже сыпь может появиться без предшествующей лихорадки. В большинстве случаев, особенно при низкой температуре, ребенок чувствует себя хорошо. Примерно у 5–15% детей раннего возраста высокая температура может вызвать фебрильные судороги.
Как диагностируется розеола?
Поскольку розеола обычно протекает легко и проходит самостоятельно, диагноз обычно основывается исключительно на характерном анамнезе и результатах физического осмотра.
Некоторые лаборатории могут подтвердить инфекцию HHV-6 с помощью серологии или полимеразной цепной реакции (ПЦР).
Что такое лечение розеолы?
Специфического лечения розеолы не существует. Заболевание обычно протекает легко и самокупируется. Отдых, поддержание потребления жидкости и парацетамол при лихорадке — это все, что обычно требуется. Сыпь не требует лечения, так как она не зудит, не болит и исчезает спонтанно.
Каковы осложнения розеолы?
Осложнения при розеоле у большинства детей возникают редко.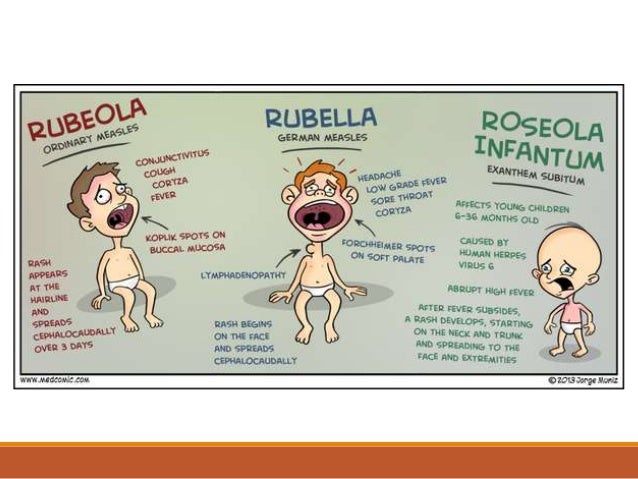 Наиболее частым осложнением являются фебрильные судороги/судороги, которые могут возникать у 5–15% детей.Они вызваны высокой лихорадкой розеолы и могут вызывать тревогу при первом появлении. Признаки фебрильных судорог включают:
Наиболее частым осложнением являются фебрильные судороги/судороги, которые могут возникать у 5–15% детей.Они вызваны высокой лихорадкой розеолы и могут вызывать тревогу при первом появлении. Признаки фебрильных судорог включают:
- Потеря сознания
- Подергивания или подергивания рук, ног или лица в течение 2–3 минут
- Мокрые или грязные штаны у ребенка без сознания, приученного к туалету
- Раздражительность
Эти припадки кратковременны и не опасны. Тем не менее, вы должны показать своего ребенка врачу, если это произойдет.
Острый энцефалит, гепатит, миокардит, гемофагоцитарный синдром и инфекционное мононуклеозоподобное заболевание возникают очень редко.
Реактивация HHV-6 у пациентов с подавленным иммунитетом или в сочетании с синдромом гиперчувствительности к лекарственным средствам приводит к лихорадке, сыпи, пневмонии, гепатиту, угнетению функции костного мозга и энцефалиту.
Информация о здоровье детей : Детская розеола
Детская розеола — это распространенная легкая вирусная инфекция, которая может вызывать температуру и сыпь у младенцев и детей младшего возраста. Его вызывает вирус из группы герпеса, но он не вызывает других герпесных инфекций, таких как герпес. В прошлом розеолу иногда называли «детской корью».
Его вызывает вирус из группы герпеса, но он не вызывает других герпесных инфекций, таких как герпес. В прошлом розеолу иногда называли «детской корью».
Розеола обычно длится около четырех дней и почти никогда не требует лечения. Большинство симптомов настолько легкие, что родители даже не осознают, что их ребенок заражен вирусом.
Розеола обычно поражает детей в возрасте от шести месяцев до двух лет, и 95 процентов детей заражаются ею в возрасте до двух лет.Розеола заразна до появления симптомов, поэтому трудно предотвратить ее распространение среди других.
Признаки и симптомы
Если у вашего ребенка розеола, у него может быть внезапная высокая температура, которая обычно держится от трех до пяти дней. Иногда, когда температура вашего ребенка нормализуется, может появиться выпуклая красная сыпь. Появляется на теле и распространяется на руки и ноги; это редко можно увидеть на лице. Сыпь обычно держится в течение двух дней и становится белой (бледной) при надавливании.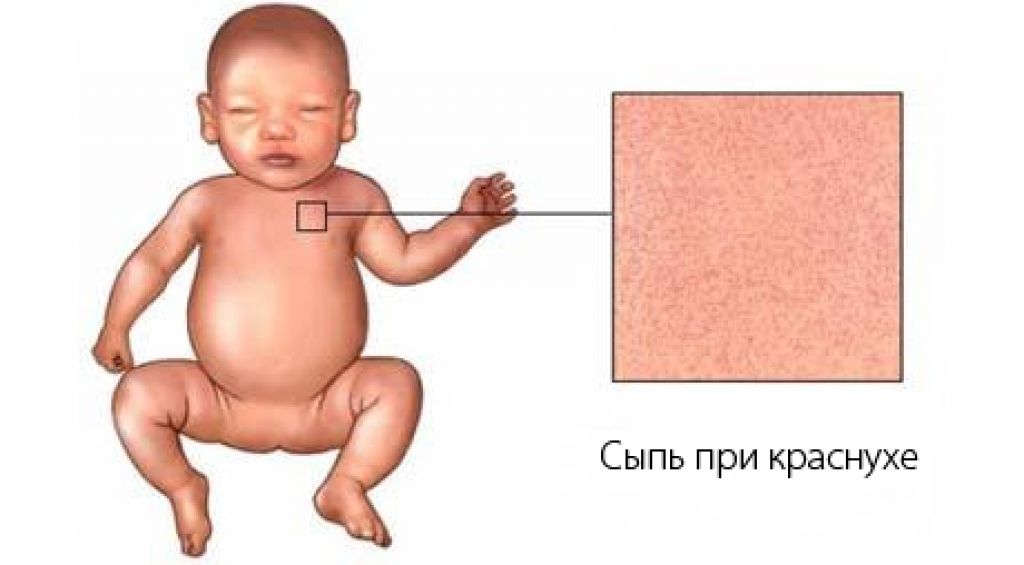
У некоторых детей высокая температура, но нет сыпи. В редких случаях резкие скачки температуры могут привести к фебрильным судорогам (припадкам или припадкам). Родителям неприятно видеть это, но обычно это несерьезно. См. наш информационный бюллетень Фебрильные судороги.
Как распространяется розеола?
Розеола заразна, то есть может передаваться от одного человека к другому. Он распространяется жидкостями, которые кашляют или чихают в воздух.
Дети с розеолой могут распространять инфекцию до появления лихорадки и/или сыпи.Как только у вашего ребенка появляются симптомы, они перестают быть заразными.
Не существует известного способа предотвращения распространения розеолы и вакцины. Тщательная гигиена рук — лучший способ уменьшить распространение вируса.
Уход на дому
В большинстве случаев розеола не требует профессионального лечения.
- Парацетамол можно использовать, если у вашего ребенка высокая температура и он кажется неудобным или раздражительным.
 См. наш информационный бюллетень Обезболивание для детей.
См. наш информационный бюллетень Обезболивание для детей. - Предлагайте ребенку много жидкости (воды, грудного молока или смеси), чтобы он не обезвоживался во время лихорадки.
- Антибиотики не назначаются, потому что антибиотики не лечат вирусы.
Когда обратиться к врачу
Вам следует обратиться к врачу общей практики, если ваш ребенок:
- вялый (очень сонный, с трудом просыпается)
- меньше мокрых подгузников, чем обычно
- у вашего ребенка лихорадка, которая не проходит через 48 часов
- есть судороги (припадки), которые длятся менее пяти минут
Вам следует немедленно вызвать скорую помощь, если:
- у вашего ребенка судороги, которые длятся более пяти минут
- ваш ребенок не просыпается после судорог
Если у вашего ребенка плохое самочувствие с лихорадкой и кожной сыпью (небольшие ярко-красные пятна или пурпурные пятна или необъяснимые кровоподтеки), которые не приобретают цвет кожи (бледнеют) при нажатии на них, это может быть признаком менингококковой инфекции (см. информационный бюллетень «Менингококковая инфекция»).
информационный бюллетень «Менингококковая инфекция»).
Ключевые моменты, которые следует помнить
- Розеола — очень распространенная легкая инфекция, обычно поражающая детей в возрасте от шести месяцев до двух лет.
- Розеола может вызвать внезапную высокую температуру, за которой следует приподнятая красная сыпь, которая держится несколько дней.
- Давайте ребенку много жидкости, чтобы предотвратить обезвоживание, и парацетамол может помочь вашему ребенку чувствовать себя более комфортно.
- Розеола заразна, но только до появления симптомов.
Для получения дополнительной информации
Общие вопросы, которые задают нашим врачам
Должен ли я оставить своего ребенка дома из детского сада, если у него розеола?
Дети с розеолой заразны только до появления у них симптомов, поэтому, как только вы узнаете, что у них розеола, они больше не смогут передавать вирус другим детям. Если ваш ребенок чувствует себя достаточно хорошо, потому что его симптомы очень легкие, можно отправить его в детский сад. Если у нее жар и она плохо себя чувствует, лучше оставить ее дома, чтобы она могла отдохнуть и восстановиться.
Если ваш ребенок чувствует себя достаточно хорошо, потому что его симптомы очень легкие, можно отправить его в детский сад. Если у нее жар и она плохо себя чувствует, лучше оставить ее дома, чтобы она могла отдохнуть и восстановиться.
Могут ли взрослые заразиться розеолой от ребенка?
Розеола редко поражает взрослых, поэтому врачи считают, что приступ розеолы в детстве может обеспечить стойкий иммунитет к вирусу. К двухлетнему возрасту 95 процентов людей инфицированы розеолой.Возможна повторная инфекция, но это очень редко.
Нужно ли мне наносить какие-либо кремы на сыпь у моего ребенка?
Нет. Высыпания, вызванные розеолой, не доставят ребенку никакого дискомфорта и пройдут сами по себе.
Разработан отделениями педиатрии и дерматологии Королевской детской больницы. Мы признательны за вклад потребителей RCH и опекунов.
Рассмотрено в августе 2020 г.
Kids Health Info поддерживается Фондом Королевской детской больницы. Чтобы сделать пожертвование, посетите www.rchfoundation.org.au.
Чтобы сделать пожертвование, посетите www.rchfoundation.org.au.
Розеола | Детская больница CS Mott
Обзор темы
Что такое розеола?
Розеола (roseola infantum) — легкое заболевание, вызываемое вирусом. Как правило, это безвредно и чаще всего встречается у детей в возрасте от 6 месяцев до 2 лет. Редко встречается после 4 лет.
Что вызывает розеолу?
Розеола вызывается двумя распространенными вирусами. Вирусы принадлежат к семейству вирусов герпеса, но они не вызывают герпес или генитальные инфекции, которые могут вызывать вирусы простого герпеса.Они распространяются через крошечные капли жидкости из носа и горла инфицированных людей, когда они смеются, разговаривают, чихают или кашляют. Розеола в основном распространяется от инфицированных людей, у которых нет симптомов.
Если у вашего ребенка розеола, держите его или ее дома до тех пор, пока в течение 24 часов не будет жара и он или она не почувствует себя лучше.
Каковы симптомы?
Розеола часто начинается с внезапной высокой температуры [от 103°F (39,4°C) до 105°F (40,6°C)], которая длится от 2 до 3 дней, хотя может продолжаться до 8 дней.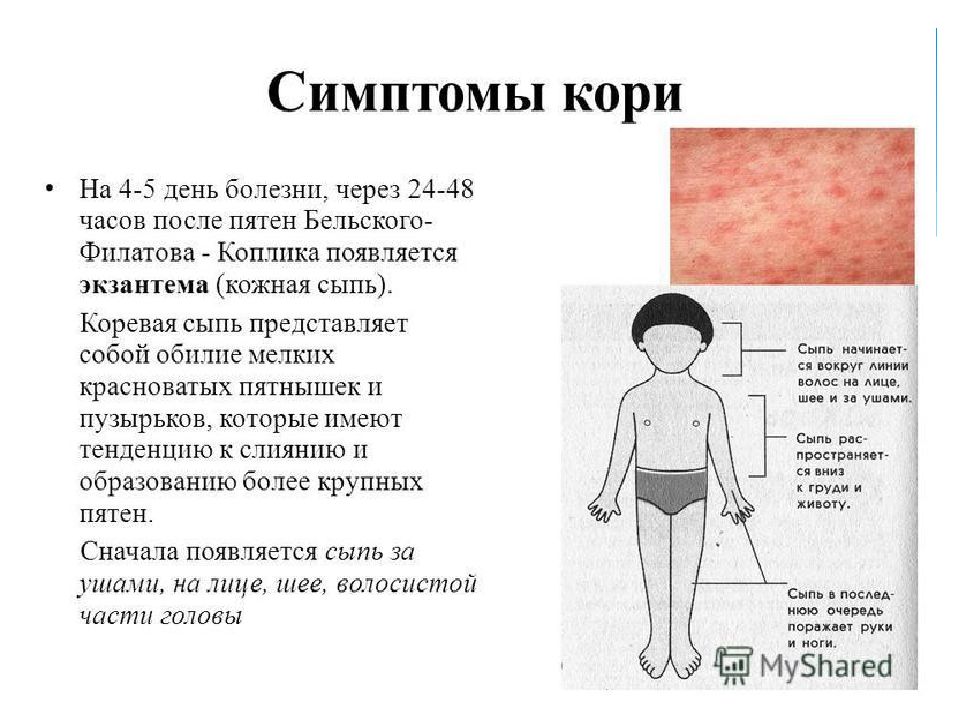 Быстрое повышение температуры может быть первым признаком розеолы и часто происходит до того, как вы поймете, что у вашего ребенка жар. Лихорадка заканчивается внезапно.
Быстрое повышение температуры может быть первым признаком розеолы и часто происходит до того, как вы поймете, что у вашего ребенка жар. Лихорадка заканчивается внезапно.
После окончания лихорадки может появиться розово-розовая сыпь в основном на туловище (туловище), шее и руках. Сыпь не зудит и может длиться от 1 до 2 дней.
В редких случаях возникают боль в горле, животе, рвота и диарея.
Ребенок с розеолой может казаться суетливым или раздражительным, у него может быть сниженный аппетит, но большинство детей ведут себя почти нормально.
Как диагностируется розеола?
Розеола диагностируется на основании истории болезни и физического осмотра. Врач часто знает, что это розеола, если у вашего ребенка была лихорадка, а теперь у него отчетливая сыпь.
Как лечится?
С розеолой можно бороться с помощью ацетаминофена (например, тайленола) или ибупрофена (например, адвила или мотрина). Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.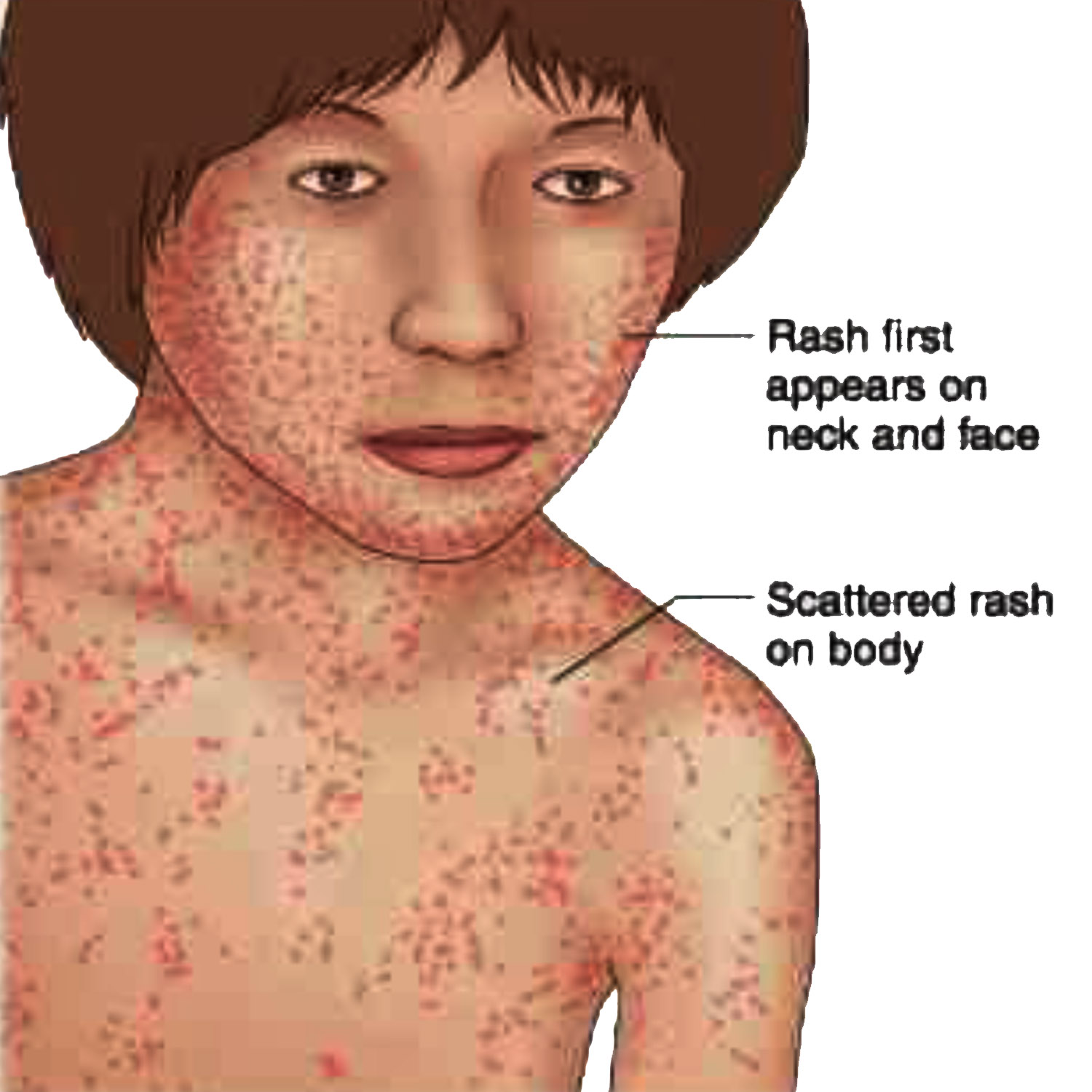 Если вы даете ребенку лекарство, следуйте советам врача о том, какое количество давать.Не давайте аспирин лицам моложе 20 лет из-за риска развития синдрома Рея.
Если вы даете ребенку лекарство, следуйте советам врача о том, какое количество давать.Не давайте аспирин лицам моложе 20 лет из-за риска развития синдрома Рея.
Розеолярная сыпь исчезнет без лечения.
Стоит ли волноваться, если у вашего ребенка розеола?
Розеола обычно представляет собой безвредную вирусную инфекцию. Как и любая болезнь, которая может вызвать лихорадку, она может вызвать лихорадочные судороги, которые представляют собой неконтролируемые мышечные спазмы и отсутствие реакции, которые длятся от 1 до 3 минут. Приступ лихорадки вызван быстрым повышением температуры за короткий промежуток времени.После того, как лихорадка достигла высокой температуры, риск приступа, вероятно, исчез.
Обратитесь к врачу, если:
- Сыпь у вашего ребенка ухудшается.
- Симптомы (такие как лихорадка, общее недомогание или признаки инфекции) тяжелые или ухудшаются.
- Симптомы становятся настолько неприятными, что ваш ребенок не может их терпеть.

- Новая сыпь продолжается более 1 недели.
- Ранее диагностированная сыпь сохраняется дольше 4 недель или протекает не так, как ожидалось.
- Симптомы у вашего ребенка становятся более серьезными или более частыми.
Розеола (детская розеола или шестая болезнь)
Розеола — распространенное вирусное заболевание, поражающее младенцев и детей младшего возраста, обычно в возрасте от шести месяцев до трех лет. В Новой Зеландии примерно 75% детей заражаются розеолой к возрасту двух лет и почти все дети к моменту поступления в детский сад.
Розеола, также известная как детская розеола или шестая болезнь, обычно представляет собой легкое заболевание, вызывающее лихорадку и кожную сыпь.Лечение обычно включает облегчение симптомов, пока болезнь протекает.
Причины
Розеола передается от человека к человеку через дыхательные жидкости и слюну или при прямом контакте с инфицированными людьми или предметами.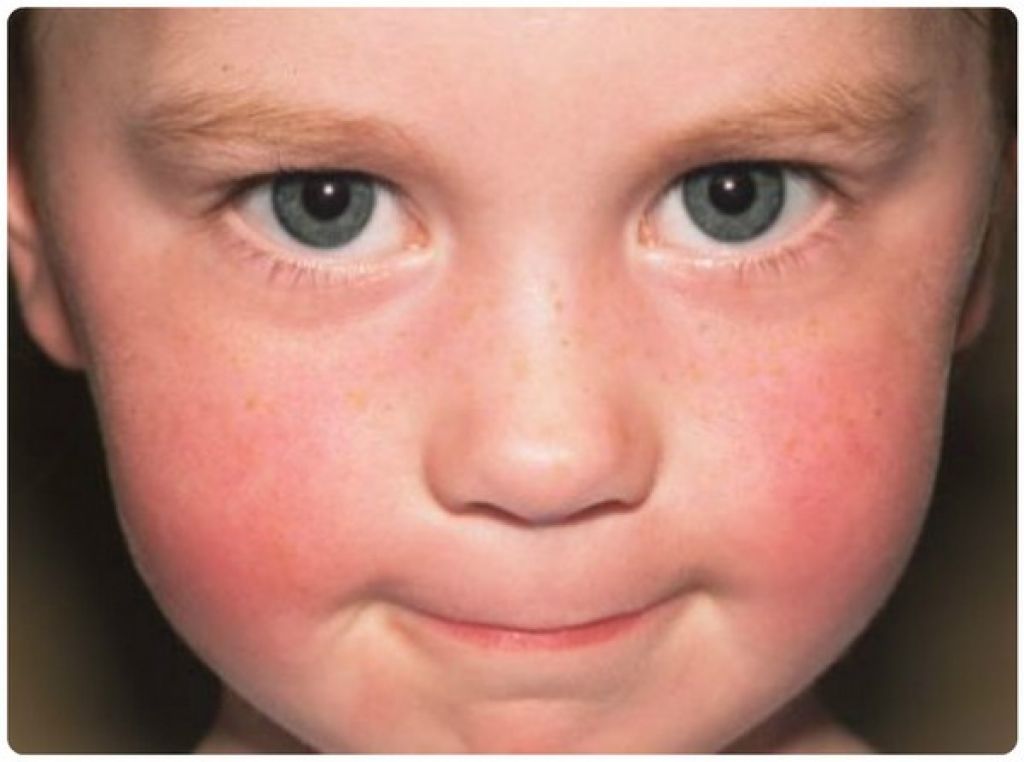 Он обычно распространяется при кашле и чихании.
Он обычно распространяется при кашле и чихании.
После заражения вирусом инкубационный период (время до появления симптомов) составляет 9–10 дней. Точно неизвестно, как долго человек заразен после заражения вирусом.Они могут быть заразными, даже если нет сыпи.
В отличие от других быстро распространяющихся детских вирусных заболеваний, таких как ветряная оспа, розеола обычно не приводит к вспышкам заболевания среди населения.
Тщательное и регулярное мытье и сушка рук поможет уменьшить распространение вируса, равно как и отказ от совместного использования принадлежностей для еды и питья.
Розеола редко встречается у взрослых, что позволяет предположить, что заражение в детстве обеспечивает пожизненный иммунитет к заболеванию.
Признаки и симптомы
Первым симптомом розеолы обычно является высокая температура (до 40ºC). Лихорадка длится от трех до пяти дней. Часто это единственный заметный симптом, хотя у некоторых детей может быть боль в горле и/или насморк.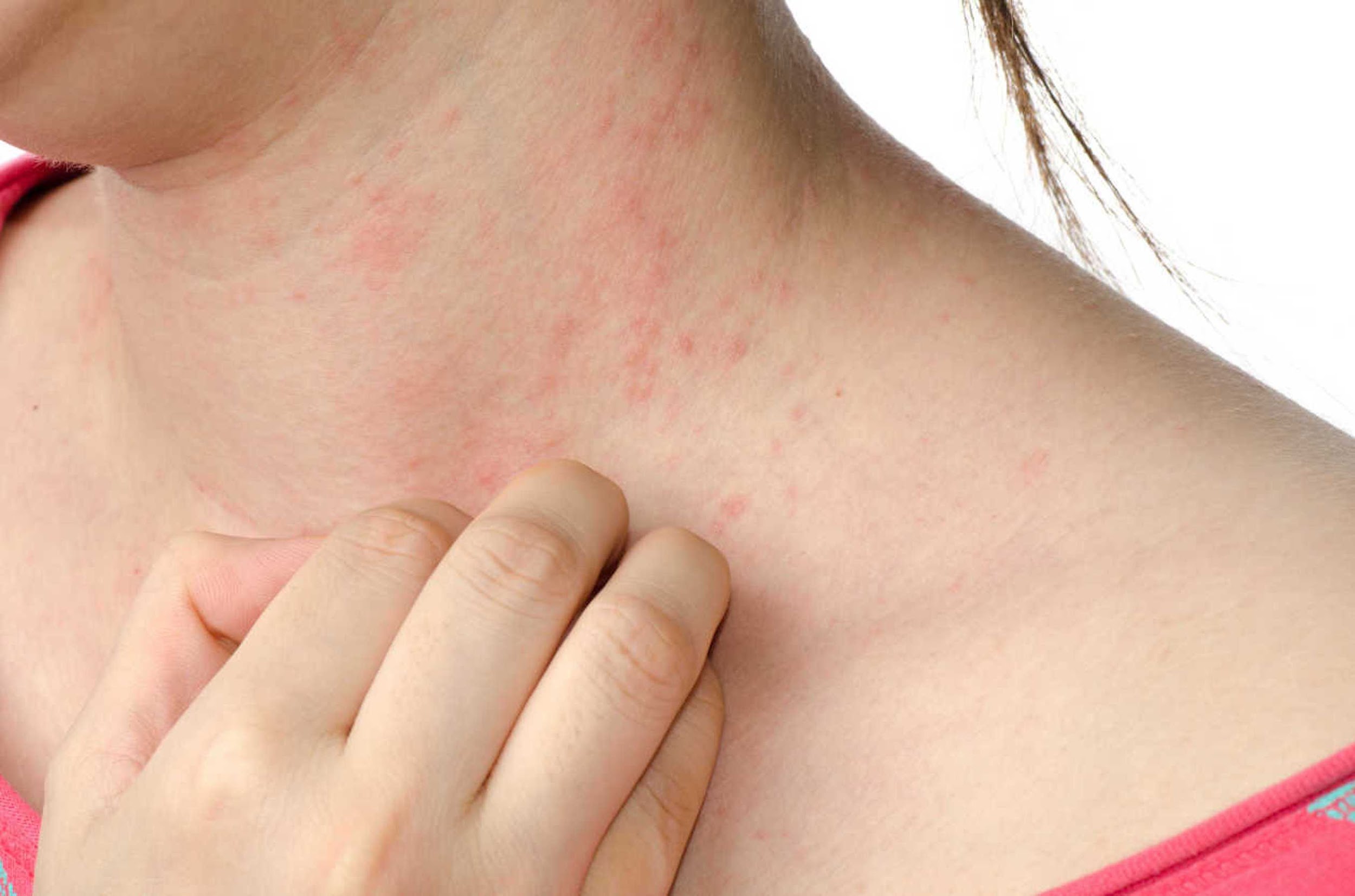 Они также могут быть уставшими и раздражительными.
Они также могут быть уставшими и раздражительными.
Примерно через пять дней лихорадка начинает спадать и на теле появляется сыпь. Сыпь обычно начинается на груди, спине и животе, затем распространяется на руки и шею. Обычно он имеет плоские розовато-красные пятна или пятна (хотя иногда они могут быть приподняты), обычно не вызывает зуда или дискомфорта.Сыпь держится около 2–3 дней, а затем исчезает. Можно заразиться розеолой, но при этом признаки и симптомы будут слишком слабыми, чтобы их можно было заметить.
Диагностика и лечение
Диагноз обычно основывается на симптомах человека. Анализ крови может подтвердить диагноз, но его обычно не делают при подозрении на розеолу.
В большинстве случаев розеолы требуется только поддерживающее лечение. Поскольку это состояние вызвано вирусом, антибиотики не помогут в борьбе с ним.Противовирусных препаратов для лечения розеолы не существует. Поддерживающее лечение включает:
- Парацетамол для снижения температуры
- Остальное
- Теплые ванны для высоких температур
- Адекватное потребление жидкости.

Осложнения
Розеола обычно не вызывает осложнений. Однако у некоторых младенцев могут возникать судороги (фебрильные судороги), если их температура становится очень высокой. Связанные с лихорадкой судороги у здоровых в остальном маленьких детей обычно кратковременны и редко причиняют вред; тем не менее, они все равно должны быть осмотрены врачом.
В редких случаях заболевание может вызвать увеличение лимфатических узлов, печени и селезенки. Очень редко может возникнуть воспаление головного мозга (энцефалит).
Розеола вызывает особую озабоченность у людей с ослабленной иммунной системой, например у тех, кто недавно получил трансплантацию костного мозга или органов. У них более высокий риск развития потенциально серьезных осложнений инфекции, таких как пневмония или энцефалит.
Дополнительная информация и поддержка
Для получения дополнительной информации и поддержки в отношении розеолы обращайтесь к своему семейному врачу, практикующей медсестре или по телефону:
PlunketLine
Бесплатный телефон: 0800 933 922 (круглосуточно, 7 дней в неделю)
Healthline
Бесплатный телефон: 0800 611 116 (круглосуточно, 7 дней в неделю)
Ссылки
Горман, К.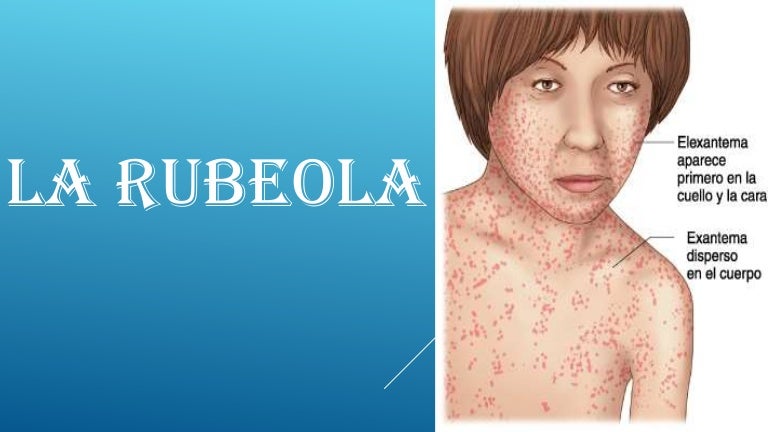 Р. (2018). Младенческая розеола (веб-страница). Лекарства и болезни Medscape. Нью-Йорк, штат Нью-Йорк: ООО WebMD. https://emedicine.medscape.com/article/1133023-overview [Проверено: 19.08.20]
Р. (2018). Младенческая розеола (веб-страница). Лекарства и болезни Medscape. Нью-Йорк, штат Нью-Йорк: ООО WebMD. https://emedicine.medscape.com/article/1133023-overview [Проверено: 19.08.20]
Клиника Мэйо (2020). Розеола (веб-страница). Рочестер, Миннесота: Фонд медицинского образования и исследований Мэйо. https://www.mayoclinic.org/diseases-conditions/roseola/symptoms-causes/syc-20377283 [Проверено: 19.08.20]
Нган, В., Окли, А. (2015). Розеола (веб-страница). Гамильтон: DermNet, Новая Зеландия. https://www.dermnetnz.org/topics/roseola/ [Проверено: 19.08.20]
О’Тул, М.Т. (ред.) (2017). Детская розеола. Словарь Мосби по медицине, сестринскому делу и медицинским профессиям (10-е изд.). Сент-Луис, Мичиган: Эльзевир.
Последнее рассмотрение: август 2020 г.
.
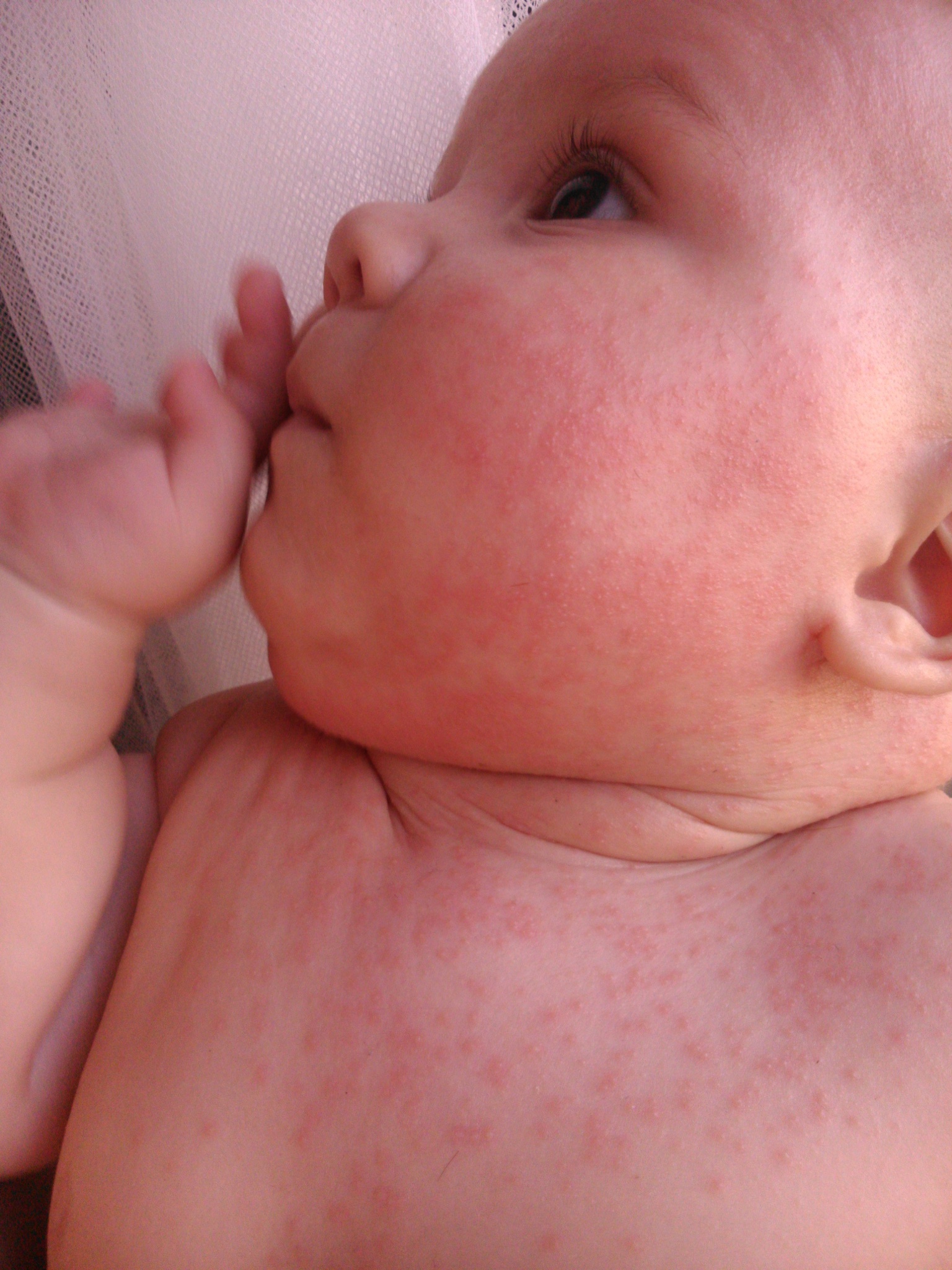




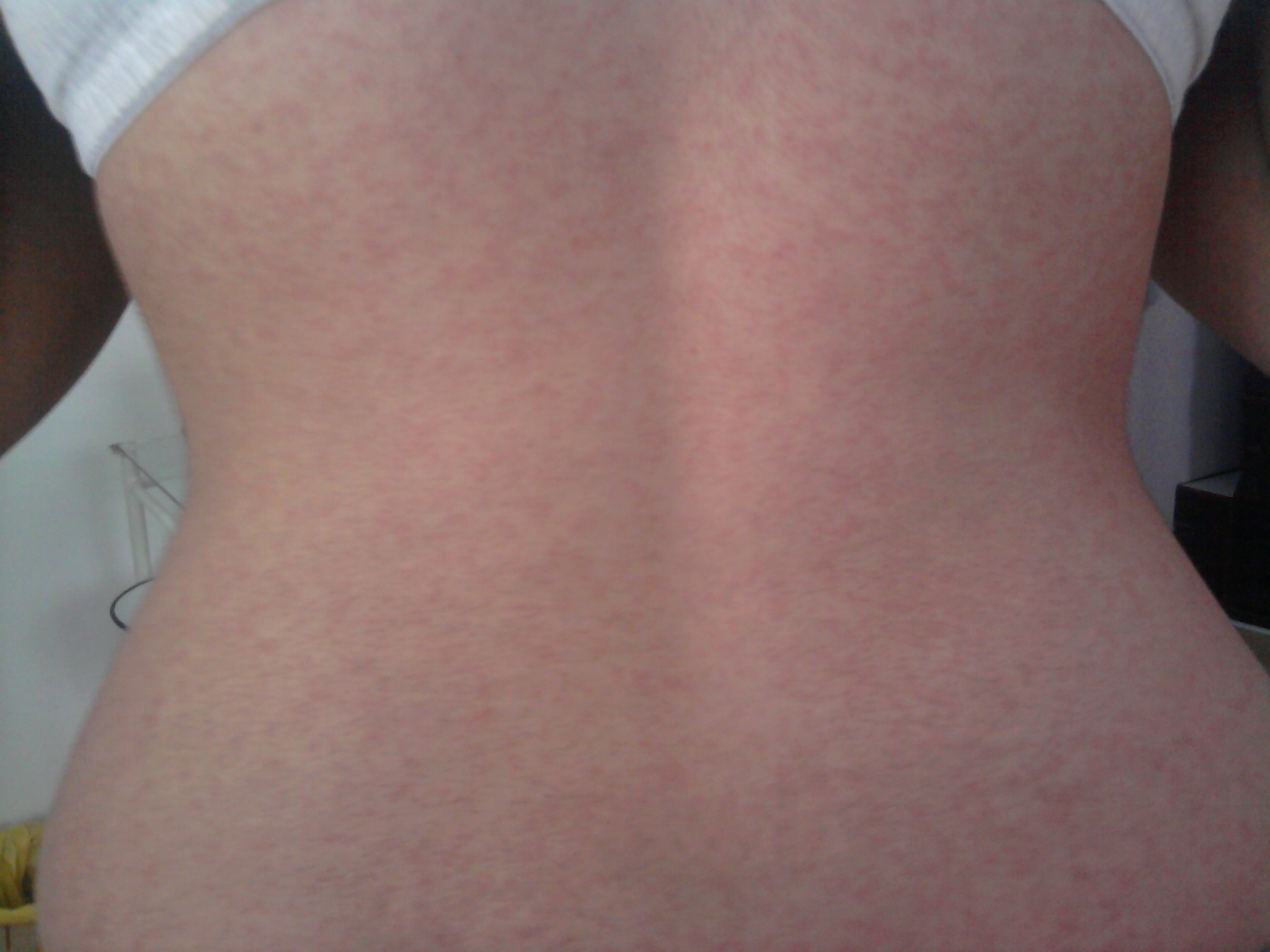
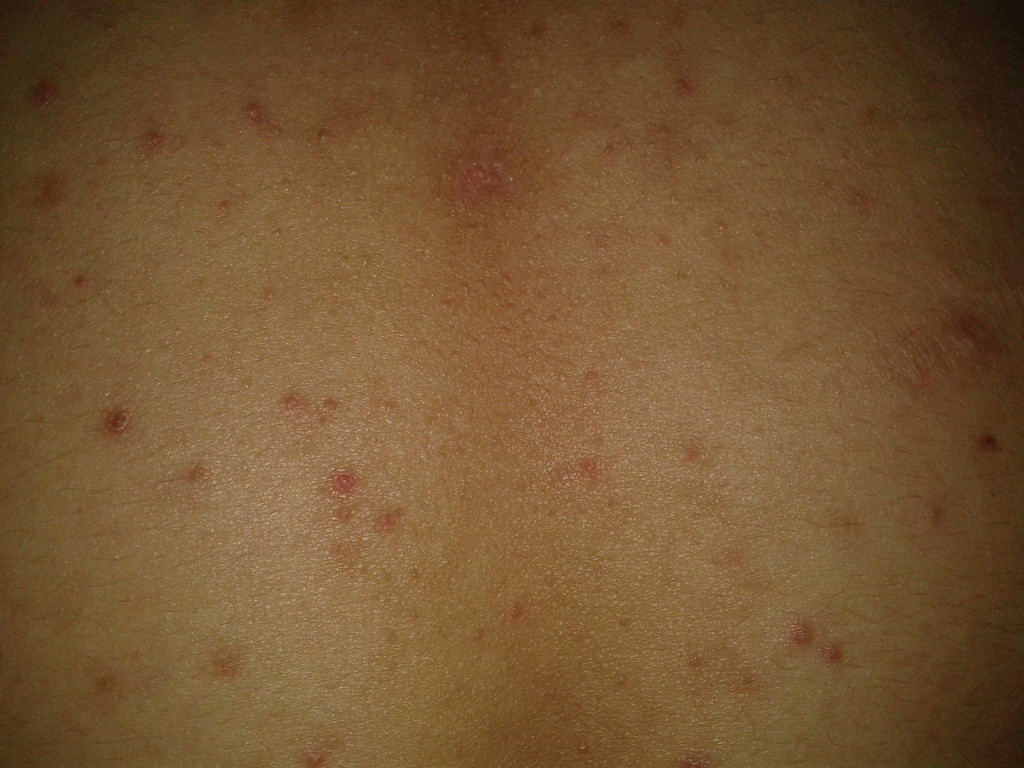 Если IgG не определяются, следовательно, защиты нет и рекомендована ревакцинация для того, чтобы избежать заражения.
Если IgG не определяются, следовательно, защиты нет и рекомендована ревакцинация для того, чтобы избежать заражения. См. наш информационный бюллетень Обезболивание для детей.
См. наш информационный бюллетень Обезболивание для детей.