Ротоинфекция у детей симптомы: Ротавирусная инфекция у детей грудного возраста, дошкольного возраста и у взрослых. Симптомы, диагностика и лечение ротавирусной инфекции :: Polismed.com
Коронавирус у детей: симптомы, как протекает, дети до года
Коронавирусная инфекция у детей имеет свои особенности. Дети заболевают реже, чаще переносят ковид в легкой форме. У них менее выражены клинические проявления (каждый четвертый переносит инфекцию бессимптомно), реже требуется госпитализация (у 10%). Это не исключает случаев тяжелого и крайне тяжелого течения болезни.
Каковы риски заболеть
Заразиться ковидом ребенок может в любом возрасте. Выше риски при тесных контактах с больными взрослыми внутри семьи. На долю детей приходится примерно 10% всех случаев инфицирования и 2% клинически проявляющихся случаев.
Низкая заболеваемость может объясняться:
- более сохранной слизистой верхних дыхательных путей, через которые вирус внедряется в организм,
- меньшим количеством рецепторов АСE2 в эпителии носа, которые связываются с вирусом, что снижает вирусную нагрузку,
- незрелостью иммунной системы,
- меньшим количеством сопутствующих болезней.

Педиатры отмечают, что коронавирус у лиц с бронхиальной астмой чаще течет бессимптомно или легко. Это может быть связано как с меньшим числом рецепторов АСЕ2, так и с приемом ингаляционных глюкоккортикостероидов, тормозящих воспаление и излишнюю активность иммунитета.
Типичное начало и проявления
Скрытый период от заражения до первых проявлений у ребенка обычно занимает 2-10 дней (чаще от 2 до 4 суток).
- После этого чаще всего появляется:
- лихорадка (до 38, у трети до 39),
- мышечные, суставные и головные боли,
- слабость, утомляемость,
- слизистое отделяемое из носа, его заложенность,
- сухой кашель (см. особенности кашля при ковиде у ребенка),
- потеря вкуса и обоняния также встречаются, но дети реже, чем взрослые, жалуются на это.
- Могут появляться кожные сыпи (кровоизлияния в виде звездочек, пятен, бугорки или волдыри), отечность и высыпания на пальцах.

- Встречается кишечная маска ковида — первые признаки коронавируса у ребенка по типу гастроэнтероколита. Такой вариант характерен для детей в первые 2 года жизни:
- Тяжелые формы чаще настигают детей до года и подростков старше 15 лет. Также они часто встречаются при сопутствующих хронических заболеваниях:
- эндокринных патологиях,
- системных воспалительных заболеваниях,
- болезнях крови,
- врожденных пороках сердца,
- лор-органов,
- бронхо-легочной дисплазии,
- генетических заболеваниях (к примеру, Муковисцидоз, см видео ниже)
- иммунодефицитных состояниях, в том числе вызванные терапией, угнетающей иммунитет,
- нарушениях питания, проявляющихся как ожирением, так и гипотрофией.
Варианты того, как протекает коронавирус у ребенка:
Поскольку ПЦР-тесты на ковид часто дают ложноотрицательные результаты, для точной диагностики можно сдать анализ на антитела.
Степени тяжести
Бессимптомное течение — нет проявлений, нет изменений на КТ.
Легкая форма:
- температура <38,5,
- слабость,
- боли в мышцах,
- сухой кашель,
- боль в горле при глотании,
- заложенность носа или тошнота,
- рвота, понос, боли в животе
- или кожные высыпания.
Среднетяжелая:
- температура >38,5,
- непродуктивный сухой кашель,
- пневмония (КТ 1-2 легких при ковиде — до 50% поражений),
- одышка только при нагрузке или крике и плаче (см. одышка при ковиде),
- насыщение крови кислородом 95% -94%,
- нет явной одышки.
Тяжелая: признаки ОРВИ или кишечное расстройство в течение недели прогрессируют, к ним присоединяется дыхательная недостаточность (одышка и синюшность лица), сатурация <93%, КТ3-4.
Крайняя степень тяжести:
- мультисистемный воспалительный синдром,
- цитокиновый шторм,
- синдром Кавасаки (системный васкулит),
- острый респираторный дистресс-синдром,
- ДВС-синдром.
Что такое мультисистемный воспалительный синдром
У детей это тяжелое состояние является аналогом цитокинового шторма у взрослых. Также оно описывается, как синдром Кавасаки, к которому присоединяется токсический шок. Это системный васкулит с полиорганной недостаточностью на фоне неконтролируемой массивной активации иммунной системы ребенка. Чаще всего он развивается в поздние сроки болезни. При этом ПЦР-тест на ковид не всегда положителен, но всегда регистрируется высокий титр иммуноглобулинов класса G.
Основные проявления синдрома — лихорадка выше 38 дольше суток в сочетании с признаками поражения 2 органов или систем:
- желудочно-кишечными — тошнота, рвота пищей, боль за грудиной при глотании, боли в животе, жидкий стул с примесью крови,
- респираторными — кашель сухой или с мокротой, одышка, в том числе в покое, синюшность кожи, втяжение межреберных промежутков,
- кардиологическими — боль в области сердца или за грудиной, синюшность кожи, отеки, одышка,
- почечными — острая почечная недостаточность с падением выделения мочи,
- кожными — пятнистая, пятнисто-бугорковая сыпь на фоне отечности ладоней и стоп, возможно в сочетании с увеличением лимфоузлов, конъюнктивитом,
- неврологическими — возбудимость, судороги, менингеальные симптомы, угнетенное сознание.

- самые грозные осложнения — это сепсис, септический шок, полиорганная недостаточность.
В анализах крови при синдроме обнаруживают: повышение С-реактивного белка (СРБ), фибриногена, прокальцитонина, D-димера, ферритина, лактатдегидрогеназы, нейтрофилов, падение лимфоцитов, ускорение СОЭ (см. изменения анализа крови при коронавирусе).
Без адекватного своевременного лечения в условиях ОРИТ исходом может быть сепсис и смерть.
Новорожденные, грудные дети
Нет доказательств, что ребенок может заразиться внутриутробно. На сегодня все случаи ковида у новорожденных — приобретенные.
Симптомы коронавируса у грудных детей:
- неустойчивость температуры,
- учащенное стонущее дыхание,
- раздувание крыльев носа,
- участие мышц груди в дыхании,
- эпизоды остановки дыхания,
- кашель,
- ускоренное сердцебиение,
Также могут присоединиться:
Когда ребенка госпитализируют
Принимает решение об отправке ребенка в стационар врач.
Признаки коронавируса у детей, направляемых в больницу:
| Показатели: | до года | от года до 5 лет | старше 5 лет |
| Частота дыханий за минуту | >50 | >40 | >30 |
| Учащение сердцебиений | >140 | >130 | >120 |
- температура >38 держится 5 дней и более (см. температура при ковиде),
- частота дыханий у детей до года > 50, от года до 5 лет — > 40, старше 5 лет -> 30 за минуту,
- одышка при беспокойстве ребенка или в покое (участие вспомогательных грудных мышц в дыхании, втяжение межреберных промежутков, раздувание крыльев носа),
- стонущее дыхание,
- эпизоды остановки дыхания,
- хрипы, слышные на расстоянии,
- синюшность конечностей или лица,
- сатурация <95%,
- учащение сердцебиений у детей до года > 140, от 1 до 5 лет — > 130, старше 5 лет — > 120 в минуту,
- сыпь в виде кровоизлияний в кожу,
- судороги,
- тяжелое фоновое заболевание (обострение хронических),
- угнетение сознания,
- отсутствие положительной динамики или ухудшение к 5 -тым суткам
- невозможность изоляции при проживании с лицами из групп риска или отсутствие условий для лечении на дому.

В ОРИТ (реанимация) переводится всего лишь 2% госпитализированных, так как тяжелые формы заболевания встречаются не часто. В случаях необходимости кислородотерапия ведется через маску без интубации трахеи.
Терапия
Не зависимо от того, как протекает коронавирус, лечение должен назначать врач после очного осмотра.
После выздоровления ребенка не следует переохлаждать, подвергать воздействию ультрафиолета. Необходимы: щадящий режим физических нагрузок, полноценное питание.
инкубационный период кишечной инфекции у детей и взрослых, ротавирусный грипп, через сколько дней после заражения проявляется, лечение, выздоровление
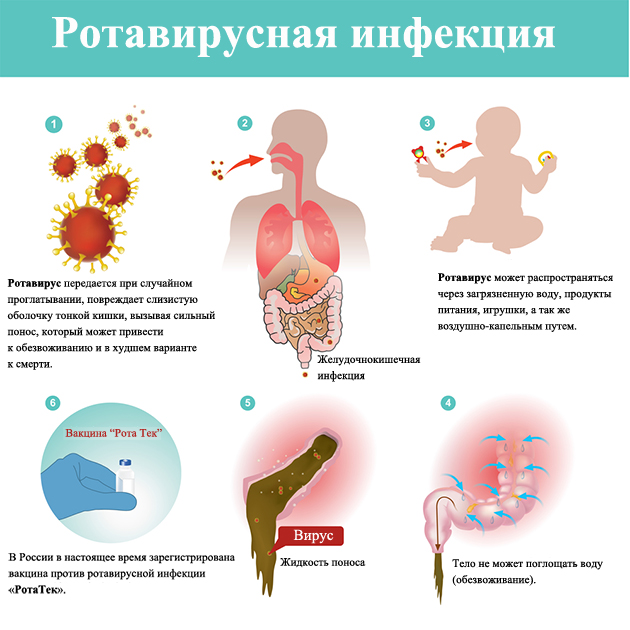
Инкубационный период ротавируса — время от момента внедрения инфекционного возбудителя в организм до появления выраженных симптомов. Заражение взрослых и детей происходит при употреблении загрязненных продуктов питания или воды, в результате попадания слюны вирусоносителя.
Заражение взрослых и детей происходит при употреблении загрязненных продуктов питания или воды, в результате попадания слюны вирусоносителя.
Способы и источники заражения
Ротавирус — представитель обширного семейства Reoviridae. Его отличительные особенности — двунитевая РНК и наличие 11 фрагментов, окруженных трехслойной белковой оболочкой.
Этот капсид настолько прочный, что ротавирус без проблем выдерживает замораживание в течение нескольких месяцев. А вот высокие температуры он переносит плохо — быстро разрушается за несколько минут при кипячении.
Этим и объясняются вспышки эпидемий в холодное время года: поздней осенью, ранней весной и зимой. Летом они выявляются крайне редко и преимущественно в местах большого скопления людей. Заразиться можно при посещении пляжа, кафе, парка аттракционов. Происходит все в считаные секунды: стоит одному возбудителю ротавирусной инфекции попасть на слизистые рта, как он начинает быстрое продвижение к тонкому кишечнику.
Справка. Ротавирусную инфекцию в обиходе часто называют кишечным или желудочным гриппом. Но известная респираторная инфекция не имеет ничего общего с поражением вирусами кишечника. Ученые объясняют такое название частым одновременным развитием заразных болезней в периоды межсезонья.
Пути передачи инфекции
Самый быстрый и «надежный» способ передачи ротавирусов — алиментарный. После их проникновения в кишечник через несколько часов они в огромном количестве обнаруживаются в каловых массах.
Если больной человек не моет руки после посещения туалета, он представляет собой угрозу для окружающих. Инфицированный оставляет ротавирусы на всех поверхностях, до которых дотрагивается. В мельчайших частицах кала содержится столько вирусов, чтобы заразились все члены семьи.
В медицине выделяют и другие пути передачи:
- Бытовой. Всем родителям дошкольников и детей старшего возраста хорошо известно: стоит в коллективе появиться зараженному ребенку, как спустя несколько часов почти все будут инфицированы.
 Ротавирусы через оставленную слюну быстро внедряются в детский организм;
Ротавирусы через оставленную слюну быстро внедряются в детский организм; - Воздушно-капельный. Источником в этом случае также становится слюна. Инфицированный человек выделяет ее в окружающее пространство при кашле или чихании. Стоит ей попасть на лицо рядом стоящего человека, и через 2-3 часа вирусы уже активно размножаются в его кишечнике.
Можно сделать вывод, что надежно уберечь себя и своего ребенка от ротавирусов невозможно. Достаточно одного контакта с инфицированным человеком в транспорте или кафе, чтобы к вечеру болезнь проявилась характерными симптомами.
Инкубационный период
Период инкубации ротавирусов в исключительных случаях составляет более недели. Он начинается с проникновения инфекционных возбудителей в желудок взрослого или ребенка.
Прочная белковая оболочка надежно защищает их от соляной кислоты, вырабатываемой железами слизистой. Поэтому вирусы беспрепятственно достигают тонкого кишечника.
Через 1-2 часа инкубационного периода запускаются основные патологические процессы:
- поражаются клетки ворсинок, выстилающих кишечник и отвечающих за поглощение питательных веществ;
- отмечается массовая гибель энтероцитов, структурно и функционально изменяется эпителий.
Развивается мальабсорбция — потеря одного или многих питательных веществ, поступающих в пищеварительный тракт, из-за их недостаточного всасывания в тонкой кишке. На этом этапе инкубационный период заканчивается, возникают выраженные симптомы ротавирусной инфекции.
Интересное по теме:
Кому и когда можно делать прививку от ротавируса
В чем главная опасность ротавирусной инфекции
Какие анализы сдавать на ротавирусную инфекцию
Длительность у взрослых
На вопрос о том, сколько длится инкубационный период у взрослого человека с хорошим состоянием здоровья, врачи отвечают неоднозначно: от трех до пяти дней. Его продолжительность составляет от одного до трех дней при наличии хронических заболеваний, особенно желудочно-кишечного тракта.
Его продолжительность составляет от одного до трех дней при наличии хронических заболеваний, особенно желудочно-кишечного тракта.
В медицинской литературе описаны случаи, когда на фоне приема иммуномодуляторов и противовирусных лекарств первые симптомы появлялись через 10 дней.
У детей
У новорожденных и детей до трех месяцев ротавирусная инфекция диагностируется крайне редко. А все из-за того, что в их кровеносном русле циркулируют антитела матери. Но при их отсутствии болезнь развивается очень быстро: инкубационный период длится около 12 часов. У грудничков и дошкольников его продолжительность варьируется от 12 часов до трех дней в зависимости от состояния иммунной системы.
Скрытый период
Скрытым периодом называется временной промежуток от момента воздействия патогенного агента на организм до появления первых признаков болезни. В это время ротавирусы начинают проникать в клетки ворсинок тонкого кишечника.
Они вырабатывают особые ферменты, которые быстро растворяют ткани для внедрения вирионов в глубоко расположенные ткани. Длительность скрытого периода — от нескольких часов до семи дней.
Через сколько дней проявляется
Инфекция проявляется у маленьких детей в первые сутки после заражения. Дети постарше и взрослые субъективно ощущают, что с ними не все в порядке. Но объективных причин для тревоги нет — какие-либо симптомы отсутствуют. И только через 2-5 дней патология проявляется сильнейшей диареей.
Первые симптомы
В редких случаях ротавирусная инфекция проявляется постепенно. В конце инкубационного периода состояние взрослого и ребенка значительно ухудшается.
В это время наблюдаются первые признаки развивающейся острой кишечной инфекции:
- ноющие редкие боли в нижней части живота;
- его вздутие, урчание, бурление;
- бледность кожи;
- повышенное потоотделение.

У детей симптомы более выражены, напоминают признаки респираторных инфекций. Температура пока поднимается ненамного, не превышает субфебрильных значений — держится в пределах 37,1—38°C. Ребенок вялый, избегает активных игр. Он начинает отказываться от еды, в том числе от ранее любимых продуктов.
Внимание! У грудничков на завершающем этапе инкубационного периода кишечник опорожняется существенно чаще, но пока отсутствуют специфические признаки энтероколита, характерные для ротавирусной инфекции.
Этапы развития болезни
По завершении инкубационного периода начинается активная фаза заболевания. Ее длительность зависит от возраста, состояния иммунитета, подтипа внедрившегося ротавируса. На этой стадии у 95% инфицированных самочувствие значительно ухудшается. И только 5% зараженных относительно легко переносят болезнь, ощущая слабое недомогание, поэтому лечение не требуется.
Внимание! Несмотря на то, что человек выглядит здоровым, он с первого дня способен инфицировать окружающих.
Ротавирусы уже содержатся в его слюне и каловых массах, а их заразность высока.
Активная фаза
Водянистый стул до 15 раз в день — специфический признак активной фазы. Он сопровождается сильными, острыми болями в животе. Снижается объем выделяемой мочи из-за обезвоживания организма. Она становится темной, мутной, густой, появляется резкий запах.
Какие еще симптомы характерны для этой стадии ротавирусной инфекции:
- падение артериального давления, урежение частоты сердцебиений;
- подъем температуры несколько раз в течение дня до 40°C;
- слабость, сонливость, головные боли и головокружения.
Возможно появление признаков поражения дыхательных путей: покашливание, чихание, сухость и першение в горле. В тяжелых случаях возникают судороги.
Читайте также:
Как выбрать лекарство от ротавируса
Как отличить ротавирус от отравления
Сколько болеют
Нередко ротавирусы попадают в организм в период обострения респираторных, кишечных или урогенитальных болезней. Они сохраняются в организме до 10 дней. Большую часть этого времени человек страдает от диареи и высокой температуры. При крепком иммунитете болезнь длится от трех до пяти суток.
Они сохраняются в организме до 10 дней. Большую часть этого времени человек страдает от диареи и высокой температуры. При крепком иммунитете болезнь длится от трех до пяти суток.
Дети
Острые симптомы кишечной патологии у подростков отмечаются на протяжении 5-7 дней. Их иммунитет достаточно крепок, полноценно функционирует желудочно-кишечный тракт. Но это не относится к детям с острыми или хроническими заболеваниями печени, почек, расстройствами кроветворения и эндокринными нарушениями. У них продолжительность болезненного состояния составляет до 15 дней.
Взрослые
Активная фаза у взрослых длится около трех дней. В этот период симптомы наиболее интенсивны, организм истощается от обезвоживания и нехватки питательных веществ. Затем число позывов к опорожнению кишечника сокращается. Начинают восстанавливаться пищеварение и перистальтика.
Как долго заразен ротавирус
Дети остаются заразными после инфекции около двух недель, поэтому они находятся дома. Если патология выявляется в детском коллективе (садике или школе), вводится карантин. Он считается оконченным через 14 дней с момента последнего случая болезни. Организм взрослого очищается от вирусов примерно за 10 дней после выздоровления.
Если патология выявляется в детском коллективе (садике или школе), вводится карантин. Он считается оконченным через 14 дней с момента последнего случая болезни. Организм взрослого очищается от вирусов примерно за 10 дней после выздоровления.
Сколько длится период поправки
На этапе выздоровления присутствуют слабость, быстрая утомляемость, сонливость. Человек ощущает себя разбитым даже после полноценного сна ночью или продолжительного дневного отдыха еще в течение 3-4 дней. Но затем он быстро идет на поправку — спустя 1-2 дня возвращается аппетит, повышается работоспособность.
Интересно! Детский организм восстанавливается быстрее взрослого.
Можно ли заразиться повторно
Доктор Комаровский рекомендует родителям не паниковать при постановке ребенку диагноза «ротавирусная инфекция». Иммунитет укрепится, и при следующем заражении малыш перенесет ее легче.
Следует предпринимать лишь стандартные меры профилактики: мыть овощи и фрукты, во время эпидемий избегать людных мест. Главное — помнить, что пожизненный иммунитет к ротавирусам не вырабатывается.
Главное — помнить, что пожизненный иммунитет к ротавирусам не вырабатывается.
Заключение
Насколько тяжело будет протекать патология у взрослого или ребенка — предсказать сложно. Все зависит от работы иммунной системы и общего состояния здоровья человека. Но своевременно проведенное лечение позволит избежать развития тяжелых осложнений.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Инкубационный период ротавируса у детей и взрослых
Ротавирусная инфекция – острое заболевание, вызываемое РНК-ротавирусом. Проявляется оно обезвоживанием и кишечным расстройством. Инкубационный период ротавируса характерен для инфекционных заболеваний.
Инкубационный период ротавируса характерен для инфекционных заболеваний.
Во время инкубационного периода человек может даже не замечать признаков болезни и чувствовать себя абсолютно здоровым. Но в это время он уже представляет угрозу для окружающих людей и заражает их.
Чаще всего заражение происходит контактно-бытовым путем в детских и медицинских учреждениях. Дети познают окружающий мир, а иммунитет у них слабый. Поэтому они с легкостью могут заразиться ротавирусом через игрушки и предметы интерьера.
Реже заражение происходит воздушно-капельным путем от больного к здоровому человеку. Второй способ заражения чаще всего случается у взрослых людей.
Инкубационный период ротавирусной инфекции
Многие люди путают понятие инкубации вируса с фазой активного развития болезни.
У детей и взрослых этот период проходит по-разному. Длится инкубационный период ротавируса у взрослых от 15 часов до 1 недели. У детей он еще более длительный.
В начале развития болезнь проходит бессимптомно, но по мере ее развития проявляется острая симптоматика.
- На следующие сутки после заражения появляются боли в желудке, тошнота и рвота. Также может наблюдаться увеличение лимфоузлов.
- Стул не меняется по консистенции, но приобретает неприятный запах. Поражение органов пищеварения часто вводит в заблуждение самого пациента, поэтому и ротавирус принимают за пищевое расстройство.
Во время инкубационного периода больной заражает всех окружающих людей. От инфекции защищены только люди с хорошим и крепким иммунитетом.
Проявление первых симптомов считается завершением инкубации. Короткий инкубационный период считается плохим признаком. Чем меньше он длится, тем тяжелее болезнь будет протекать.
Заразен ли ротавирус в инкубационный период?
На этот вопрос ответ положительный потому что к концу периода зараженный человек представляет угрозу для окружающих. Установлено, что дети остаются заразными более длительное время, чем взрослые.
Что делать при ротавирусной инфекцииЭтапы развития болезни
В медицине инкубационный период ротавируса принято разделять на 3 этапа:
- проникновение вируса в организм человека;
- размножение;
- распространение.

Первый этап имеет еще название скрытый период. В этот период вирус попадает в организм человека и незнакомую для него среду. На него оказывают влияние желудочный сок и пищеварительные ферменты, из-за чего его количество может сокращаться.
Ротовирус адаптируется к организму и находит возможности для размножения и распространения. Внешних признаков болезни в этот период наблюдаться не будет. Выявить болезнь на данном этапе можно только иммуносерологическим методом.
Второй этап инкубационного периода длится от 3-х до 5-7-ми дней. Он начинается с момента попадания вируса в ворсинки кишечника, где для него обеспечены благоприятные условия. Происходит активное деление вирусных клеток и стремительное увеличение их количества.
По достижению большого числа вирусов начинается третья стадия инкубационного периода, на которой происходит поражение большой части кишечника. На данной стадии у пациентов начинают проявляться первые симптомы и происходит обострение болезни.
Чаще всего ротавирусная инфекция проявляется характерными симптомами для инфекционных заболеваний:
- общей слабостью;
- тошнотой;
- мышечной и головной болью;
- незначительным повышением температуры тела;
- отсутствием аппетита.
В человеческом организме первыми на пути инфекции встречаются слизистые оболочки ротовой и носовой полости. Поэтому пациент может жаловаться на боль в горле и насморк, что иногда усложняет диагностику болезни и ротавирус принимают за респираторное заболевание. От длительности последней стадии зависит время поправки и восстановления.
Разгар заболевания характеризуется наличием множества симптомов:
- интоксикацией;
- лихорадкой;
- резким повышением температуры до 39°С, которое длится около 2-х дней;
- рвотой;
- дисфункцией кишечника, которая проявляется метеоризмом и болями в животе. Стул становится жидким, а постепенно пенистым, слизистым и с резким запахом. Цвет меняется от светлого к желто-зеленому.

Диарея может быть легкой формы (до 4 раз в сутки) и тяжелой, когда достигает более 20 раз в стуки. Боль может быть разной, но в большинстве случаев появляется в верхней части брюшной полости в области желудка. В тяжелых случаях наблюдаются судороги и гемодинамические расстройства.
Как и при любых заболеваниях ротовирусную инфекцию нужно начинать лечить как можно раньше. Поэтому не стоит дожидаться обострения болезни, а предпринимать меры сразу же при появлении первых симптомов. Для предотвращения интоксикации пациентам назначают сорбенты. В тяжелых случаях пациентам внутривенно вводят глюкозу с коллоидными растворами. Очень эффективными в этот период будет применение противовирусных препаратов.
Мнение доктора Комаровского
Многие мамы в вопросе здоровья детей привыкли доверять доктору Евгению Комаровскому. Известный педиатр подчеркивает, что в отличие от гриппа и других штаммов ротавирус обитает не на слизистых тканях носоглотки, а в тонком кишечнике. Также Е. Комаровский отмечает, что вирус достаточно заразен и имеет множество модификаций. Высокая устойчивость возбудителя к низким и высоким температурам, воздуху и солнечным лучам усложняет борьбу с ним.
Также Е. Комаровский отмечает, что вирус достаточно заразен и имеет множество модификаций. Высокая устойчивость возбудителя к низким и высоким температурам, воздуху и солнечным лучам усложняет борьбу с ним.
Ребенок остается заразным с момента заражения и до окончания восстановительного периода. Доктор рекомендует ограничить контакт ребенка с другими людьми до его полнейшего выздоровления.
Комаровский отмечает, что даже чистоплотность и соблюдение всех правил гигиены не могут защитить ребенка от заражения ротавирусом – достаточно вспомнить как передается данное заболевание. У новорожденных малышей до полугода есть надежная защита от вирусов в виде материнского иммунитета, а потом они попадают в группу повышенного риска заражения ротовирусной инфекцией.
Само по себе заболевание не смертельное, но случается, что последствия после него приводят к летальному исходу. Поэтому врач настоятельно рекомендует родителям внимательно следить за здоровьем своих деток и немедленно обращаться за профессиональной медицинской помощью при проявлении первых симптомов болезни.
Что делать при обезвожживании
По мнению Евгения Комаровского большинство кишечных расстройств и диареи связано с ротовирусной инфекцией. Основная причина летального исхода заключается в обезвоживании организма. Поэтому так важно не допустить критической потери влаги организмом. У маленьких детей обезвоживание наступает раньше, чем у более старших детей. Груднички наиболее тяжело переносят болезнь. Для детей с недостаточным весом ротавирус представляет наибольшую угрозу для жизни. Тяжелыми и опасными осложнениями ротавируса являются пневмония и нарушения нервной системы.
Определить обезвоживание можно по следующим симптомам:
- слизистая языка становится сухой:
- прекратилось потовыделение;
- ребенок не справляет нужду длительное время.
В тех случаях, когда ребенок не может самостоятельно пить достаточное количество жидкости, ему вводят воду внутривенно. При отсутствии обезвоживания родители смогут лечить малыша самостоятельно. Главное терапевтическое мероприятие при этом заболевании заключается в обильном питье.
При отсутствии обезвоживания родители смогут лечить малыша самостоятельно. Главное терапевтическое мероприятие при этом заболевании заключается в обильном питье.
Поить ребенка нужно часто и много. Употребляемая жидкость должна быть комнатной температуры для быстрого всасывания в стенки тонкого кишечника. Маленьких пациентов кладут на бок для того чтобы рвотные массы не перекрыли дыхательные пути. Давать жаропонижающие средства следует только тогда, когда температура превышает 38,5°С.
На форумах можно встретить отзывы многих мамочек, которые лично столкнулись с данной проблемой. Многие из них строго следовали рекомендациям доктора Комаровского и успешно справлялись с болезнью.
Грипп у детей — симптомы, причины, лечение, профилактика
Грипп, также известный как «грипп», представляет собой инфекцию дыхательной системы, вызываемую вирусом гриппа. Вирусная инфекция поражает дыхательные пути в легких. Вспышка гриппа происходит ежегодно с ноября по апрель. Приступ гриппа у детей в основном наблюдается в зимние месяцы. Обычно вирус гриппа остается активным менее недели. Однако у некоторых детей проблема может стать довольно серьезной, и может потребоваться госпитализация.Грипп, если не лечить вовремя и должным образом, также может привести к пневмонии.
Обычно вирус гриппа остается активным менее недели. Однако у некоторых детей проблема может стать довольно серьезной, и может потребоваться госпитализация.Грипп, если не лечить вовремя и должным образом, также может привести к пневмонии.
Вирусы гриппа — основная причина гриппа. Есть три вида вирусов, вызывающих грипп у детей. Это следующие два типа вирусов:
1. Грипп типа A и B
Это два распространенных вида вирусов, которые почти каждый год приводят к массовым заболеваниям в зимний период. Эти вирусы чрезвычайно заразны и могут очень быстро передаваться от одного человека к другому.Проблема с этими разновидностями вирусов в том, что они очень часто мутируют. В результате защита от одного вируса может не защитить вас от гриппа. Каждый год рождаются новые виды вирусов, и люди подвергаются воздействию тех же. Вакцинация может обеспечить частичную, но не полную защиту от вируса гриппа типа A и B.
2. Грипп типа C
Этот вид вируса гриппа вызывает очень легкие респираторные заболевания. На самом деле, при таком гриппе может вообще не быть выраженных симптомов.По сравнению с вирусом гриппа типа A и B, этот вирус не оказывает никакого воздействия.
На самом деле, при таком гриппе может вообще не быть выраженных симптомов.По сравнению с вирусом гриппа типа A и B, этот вирус не оказывает никакого воздействия.
Кашель и чихание — наиболее распространенные пути передачи вируса гриппа от одного ребенка к другому. Иногда эти вирусы также имеют тенденцию жить на различных поверхностях в течение короткого периода времени. Некоторые из областей и поверхностей, которые следует упомянуть в этой связи, — это игрушки, книги, ручки, карандаши, клавиатуры, дверные ручки, телефоны и так далее. Вирус также может передаваться при совместном использовании питьевой воды из одной бутылки или стакана, а также через общую посуду, которая используется для сервировки и приема пищи.Дети также могут заразиться вирусом гриппа, прикоснувшись к предметам, к которым уже прикасался человек, страдающий гриппом. Инфекция распространяется, когда ребенок прикладывает ту же инфицированную руку к глазам, рту или носу.
Симптомы гриппа у детей начинают проявляться через 24 часа после заражения. Самое заразное время — до этих 24 часов, даже когда симптомы полностью присутствуют. Риск передачи вируса прекращается почти через 7 дней после заражения.Дети более подвержены этим инфекциям, так как они часто касаются рта, глаз и носа.
Самое заразное время — до этих 24 часов, даже когда симптомы полностью присутствуют. Риск передачи вируса прекращается почти через 7 дней после заражения.Дети более подвержены этим инфекциям, так как они часто касаются рта, глаз и носа.
Симптомы гриппа у детей
Большинство из нас склонны путать признаки и симптомы i
Признаки и симптомы неходжкинской лимфомы у детей
Детская неходжкинская лимфома (НХЛ) может вызывать множество различных признаков и симптомов в зависимости от того, где она находится в организме. Общие симптомы включают:
- Увеличенные лимфатические узлы (видны или ощущаются как комочки под кожей)
- Вздутие живота (живота)
- Чувство сытости после небольшого количества еды
- Одышка или кашель
- Лихорадка
- Похудание
- Ночные поты
- Усталость (чувство сильной усталости)
Увеличенные лимфатические узлы
Неходжкинская лимфома может разрастаться в лимфатических узлах под кожей (по бокам шеи, в области подмышек, над ключицей или в области паха). Увеличенные узлы часто видны или ощущаются как комки под кожей и обычно не вызывают боли. Часто их первыми замечают ребенок, родитель или врач.
Увеличенные узлы часто видны или ощущаются как комки под кожей и обычно не вызывают боли. Часто их первыми замечают ребенок, родитель или врач.
Увеличение лимфатических узлов у детей чаще вызывается инфекциями, чем НХЛ. Лимфатические узлы, которые увеличиваются в ответ на инфекцию, называются реактивными узлами или гиперпластическими узлами и часто болезненны на ощупь.
Лимфома брюшной полости (живота)
Лимфома, растущая внутри брюшной полости, может вызывать опухание и болезненность.Также может быть скопление жидкости, которое вызывает еще больший отек.
Лимфома иногда может увеличивать селезенку и заставлять ее давить на живот. Это может вызвать чувство сытости у ребенка после того, как он съел небольшое количество пищи.
Когда лимфома вызывает отек кишечника, это может привести к блокировке дефекации, что может вызвать боль в животе, тошноту и рвоту.
Лимфома также может блокировать выход мочи из почек.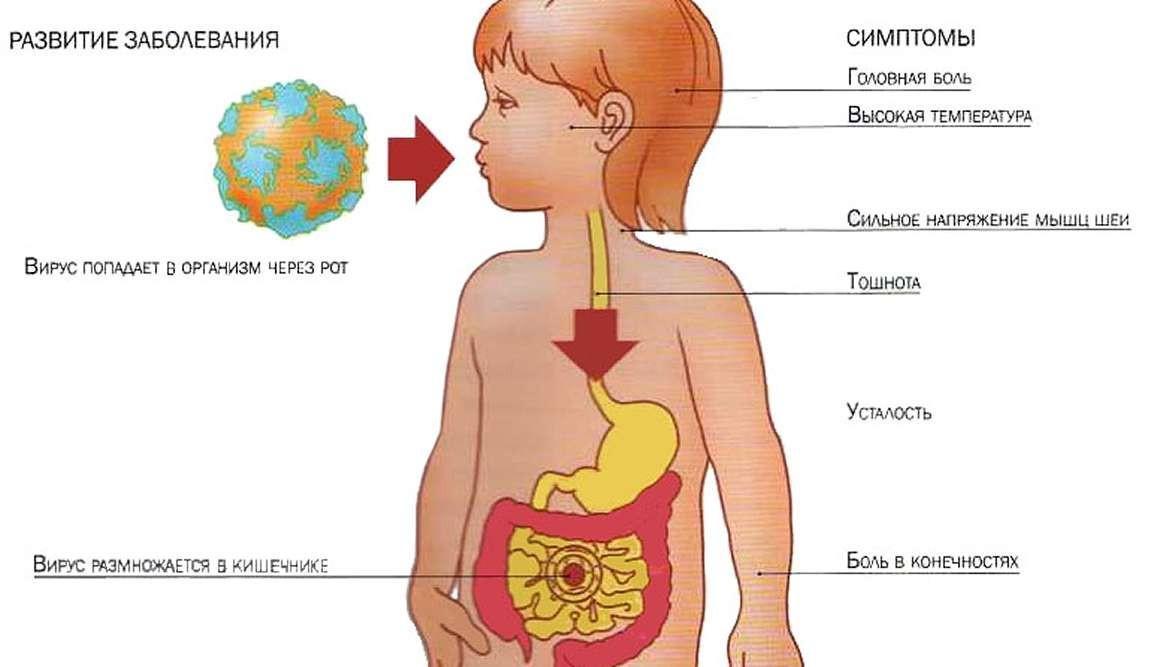 Это может привести к снижению диуреза, усталости, потере аппетита, тошноте или отекам рук или ног.
Это может привести к снижению диуреза, усталости, потере аппетита, тошноте или отекам рук или ног.
Лимфома грудной клетки
Когда лимфома начинается в вилочковой железе (небольшой орган в середине грудной клетки) или в лимфатических узлах грудной клетки, она может давить на соседнюю трахею (трахею). Это может привести к кашлю, одышке и затрудненному дыханию.
Верхняя полая вена (SVC) — это большая вена, по которой кровь от головы и рук переносится к сердцу. Он проходит рядом с тимусом и лимфатическими узлами внутри грудной клетки. Лимфомы в этой области могут давить на ВПВ, в результате чего кровь снова попадает в вены.Это может привести к отеку лица, шеи, рук и верхней части груди (иногда с синевато-красным цветом кожи). Это также может вызвать проблемы с дыханием, а также головные боли, головокружение и изменение сознания, если оно влияет на мозг. Это состояние, известное как синдром SVC , может быть опасным для жизни, поэтому его необходимо лечить немедленно.
Лимфома головного и спинного мозга
Некоторые типы лимфомы могут распространяться на область вокруг головного и спинного мозга.Это может вызвать такие проблемы, как головная боль, тошнота, изменение зрения, онемение лица и проблемы с разговором.
Лимфома кожи
Некоторые лимфомы могут поражать саму кожу. Они могут вызвать зудящие, красные или фиолетовые комочки или узелки под кожей.
Общие симптомы лимфомы (симптомы B)
НХЛ не только вызывает симптомы в той части тела, где начинается, но и может вызывать общие симптомы, такие как:
- Лихорадка и озноб
- Потливость (особенно ночью)
- Необъяснимая потеря веса
Говоря о лимфоме, врачи иногда называют эти симптомы B.Симптомы B часто обнаруживаются при более быстро растущих лимфомах.
Другие симптомы могут быть вызваны низким количеством клеток крови. Показатели крови могут стать низкими, если лимфома распространяется на костный мозг и вытесняет нормальные здоровые клетки, из которых образуются новые клетки крови. Это может привести к таким проблемам, как:
Показатели крови могут стать низкими, если лимфома распространяется на костный мозг и вытесняет нормальные здоровые клетки, из которых образуются новые клетки крови. Это может привести к таким проблемам, как:
- Тяжелые или частые инфекции (из-за низкого уровня лейкоцитов)
- Легкие синяки или кровотечения (из-за низкого количества тромбоцитов)
- Усталость и бледность кожи (из-за низкого количества эритроцитов; анемия)
Многие из вышеперечисленных признаков и симптомов, скорее всего, вызваны чем-то другим, а не лимфомой, например инфекцией.Тем не менее, если у вашего ребенка есть какие-либо из этих симптомов, проконсультируйтесь с врачом, чтобы найти причину и при необходимости лечить.
Признаки травмы у детей
Мы знаем, что после тревожного события или трагической утраты в жизни детей родители и учителя сделают все возможное, чтобы помочь детям справиться со своим горем и тревогой здоровым образом. Мы дали несколько советов, как лучше всего вовлечь детей в спокойный и поддерживающий диалог об их чувствах — это, конечно, нелегко, но это может иметь большое значение для детей.
Тем не менее, некоторые дети подвергаются большему риску, чем другие, страдают от долговременных последствий неприятного события, в том числе те, кто потерял близких друзей или одноклассников, и те, кто, возможно, узнал о событии или потере особенно эмоционально и расстраивающе. .
То, как ребенок переживает событие и как с ним справляются окружающие, влияет на то, насколько травматичным оно может быть, отмечает психолог Института детского разума доктор Джерри Бубрик. Когда семьи случайно узнают новости, родители могут быть застигнуты врасплох и реагировать очень эмоционально, что может повлиять на детей.Освещение по телевидению и шокирующие заголовки газет также могут усилить воздействие тревожного события или потери.
Поэтому, даже когда вы пытаетесь успокоить и утешить детей, важно распознавать признаки нездоровой адаптации, которые указывают на необходимость посещения профессионала. В крайних случаях у детей может развиться посттравматическое стрессовое расстройство, но даже менее выраженные симптомы посттравматического стресса могут помешать жизни и счастью ребенка. Вот некоторые признаки, на которые следует обратить внимание, и о чем следует помнить.
Вот некоторые признаки, на которые следует обратить внимание, и о чем следует помнить.
Нормальное горе
«Все скорбят в разном темпе», — говорит доктор Бубрик, и немедленная реакция — или ее отсутствие — на самом деле не является показателем того, как ребенок справится с потерей. «Если кажется, что ребенок сейчас хорошо справляется, позже у него может быть плохая реакция», — говорит он.
«Или это может быть просто признаком того, что они с этим справляются». Поэтому, хотя мы хотим максимально помочь нашим детям сразу после события, стойкая и болезненная реакция обычно не проявляется до 3 или 6 месяцев спустя.
Повышенное внимание к смерти и безопасности
Одним из распространенных признаков посттравматического стрессового расстройства или реакции, подобной посттравматическому стрессу, является то, что доктор Бубрик называет «чрезмерным вниманием к смертности или смерти». И хотя некоторые дети становятся очень болезненными и очаровываются смертью, у других разовьется одержимость собственной безопасностью и безопасностью своих близких. В случае пожара или другого бедствия их мысли могут с тревожной регулярностью возвращаться к возможности пожара в их собственном доме, землетрясения или наводнения там, где они живут.
В случае пожара или другого бедствия их мысли могут с тревожной регулярностью возвращаться к возможности пожара в их собственном доме, землетрясения или наводнения там, где они живут.
Проблемы со сном, едой, гневом и вниманием
Некоторые симптомы травм у детей (и взрослых) очень похожи на депрессию, включая слишком много или слишком мало сна, потерю аппетита или переедание, необъяснимую раздражительность и гнев , а также проблемы с сосредоточением внимания на проектах, учебе и разговоре. Иногда симптомы больше напоминают тревожное расстройство — навязчивое или всепроникающее беспокойство, трудности с разлукой с родителями.
Триггеры
Спустя год после трагического события мы склонны оглядываться назад, подводить итоги и увековечивать память тех, чьи жизни были потеряны.Но, как отмечает доктор Бубрик, есть и другие годовщины, связанные с жизнями детей, которые могут иметь для них неожиданные последствия — например, дни рождения умерших друзей или одноклассников. Дети «могут быть в основном в порядке с настоящего момента, возможно, с некоторыми трудными периодами», — говорит он. «А потом, примерно в день рождения, у них могло появиться больше симптомов. Это спусковой крючок.
Дети «могут быть в основном в порядке с настоящего момента, возможно, с некоторыми трудными периодами», — говорит он. «А потом, примерно в день рождения, у них могло появиться больше симптомов. Это спусковой крючок.
Отказ от школы
Когда событие связано со школой, например потеря одноклассников или насилие в самой школе, нездоровая реакция может принять форму избегания школы.Как отмечает доктор Бубрик, школа — это «место, где больше всего будут напоминать о детских смертельных исходах». Хотя эпизоды депрессии, повышенной тревожности, проблем со сном и фиксации на несчастном случае могут быть временными, избегание школы — явный признак того, что что-то не так. «По большей части каждый испытает те или иные формы этих вещей, вместе или по частям», — говорит доктор Бубрик. «Но если со временем это действительно не улучшится и продолжится, это может привести к отказу от школы в целом. В этот момент мы точно знаем, что ребенку нужна помощь.”
Вы также должны знать, что стресс и травма могут проявляться по-разному у девочек и мальчиков. Хотя это ни в коем случае не окончательно, мальчики часто реагируют быстрее и проявляют больше раздражения и гнева, в то время как у девочек могут быть запоздалые реакции, более внутренние.
Хотя это ни в коем случае не окончательно, мальчики часто реагируют быстрее и проявляют больше раздражения и гнева, в то время как у девочек могут быть запоздалые реакции, более внутренние.
Подробнее:
Помощь детям справиться с травмой
Помощь детям справиться с горем
Роль учителя в случае трагедии
Коклюш: причины, симптомы и лечение
Коклюш, также известный как коклюш, является Чрезвычайно заразная респираторная инфекция, вызываемая бактериями Bordetella pertussis .
Сначала симптомы обычно схожи с симптомами простуды, вызванной вирусом, с лихорадкой, легким кашлем и насморком.
За этим следуют приступы кашля, затрудняющие дыхание. Кашель может длиться до 10 недель и более; вот почему коклюш также известен как 100-дневный кашель.
Приступы кашля могут быть настолько сильными, что человек может сломать кости, вызвать рвоту и быстро истощиться от кашля. Коклюш поражает людей любого возраста, но наибольшему риску подвержены дети.
По данным Центров по контролю и профилактике заболеваний (CDC), коклюш был одной из наиболее частых причин детской смертности в Соединенных Штатах в 1900-х годах. До 1940-х годов, когда вакцина стала доступной, ежегодно регистрировалось более 200 000 случаев коклюша.
Кроме того, коклюш по-прежнему является серьезной проблемой в развивающихся странах. Дети младше 12 месяцев могут испытывать легкий кашель, но бывают периоды, когда они не дышат.
Причина
Коклюш вызывается бактерией Bordetella pertussis — воздушно-капельным заболеванием, которое быстро распространяется через кашель и чихание инфицированного человека.
Предполагалось, что он присутствует и у диких животных, хотя это не было установлено. Однако коклюш наблюдается у приматов, особенно у диких горилл. Большинство зоопарков прививают своих животных от коклюша.
Стадии коклюша
Инкубационный период коклюша обычно составляет около 7-10 дней и проходит в три стадии.
Катаральная стадия
Эта начальная стадия характеризуется появлением насморка, чихания, легкой температуры и периодического кашля.
Эти симптомы похожи на простуду, и их легко игнорировать. Постепенно кашель переходит во вторую стадию. Лихорадка обычно легкая на протяжении всего заболевания.
Пароксизмальная стадия
Эта стадия характеризуется сильными приступами кашля с отчетливым коклюшом. Это этап, на котором диагностируется заболевание.Пациент имеет типичные приступы быстрого кашля из-за трудностей с удалением густой слизи из прохода, через который воздух попадает в легкие.
В конце всплеска или пароксизма усилие, используемое для вдоха, сопровождается характерным высоким возгласом, давшим ему свое название. На этой стадии приступ кашля часто сопровождается рвотой и утомляемостью.
Приступы на этой стадии чаще происходят ночью, в среднем 15 приступов за 24 часа. Приступы могут увеличиваться по частоте в течение первых 7-14 дней болезни, оставаться на том же уровне в течение 14-21 дней и уменьшаться по частоте.Эта стадия обычно длится 1-6 недель, но может сохраняться до 10 недель.
Стадия выздоровления
На этой стадии выздоровление происходит постепенно. Кашель становится менее приступообразным и в конечном итоге проходит через 2-3 недели.
Приступы кашля могут, однако, возобновиться через много месяцев с последующим респираторным заболеванием в течение многих месяцев после начала коклюша.
Признаки и симптомы коклюша
Симптомы коклюша включают;
- Приступы сильного кашля
- Цианоз (посинение кожи)
- Низкая температура
- Обезвоживание
- Проблемы с дыханием
Кто находится в группе риска?
Коклюш является наиболее распространенным и тяжелым заболеванием у маленьких детей.Симптомы менее выражены у подростков и взрослых, и иногда это даже не распознается как коклюш.
Женщины страдают больше, чем мужчины. Коклюш встречается в большинстве регионов мира, и его вспышки не зависят от смены сезонов.
По данным Всемирной организации здравоохранения (ВОЗ), ежегодно во всем мире регистрируется около 60 миллионов случаев коклюша, и примерно от 500 000 до 1 000 000 человек развиваются опасные для жизни осложнения.
Вакцина стала доступной с 1940-х годов, и это помогло снизить количество случаев коклюша.Однако это не совсем эффективно для предотвращения распространения болезни.
При эндемиях коклюша восприимчивость человека к этому заболеванию увеличивается с увеличением времени, прошедшего с момента последней иммунизации.
Диагноз
Диагностика коклюша основывается на истории болезни, а также на медицинских осмотрах, проводимых медицинским работником.
Образцы слизи будут взяты из носа и горла и будут проверены на наличие бактерий Bordetella pertussis.Для подтверждения диагноза также будут взяты анализы крови.
Лечение
Лечение коклюша включает назначение антибиотиков, которые избавляют от бактерий в горле пострадавших людей, обычно в течение трех-четырех дней.
К четвертому дню болезни перестанут быть заразными. Примером вводимого антибиотика является эритромицин, и его назначают регулярно, потому что он препятствует передаче другим людям.
Антибактериальная терапия также может быть назначена тем, кто, возможно, контактировал с пострадавшим, особенно детям.В случаях непереносимости эритромицина рекомендуется комбинация триметоприм-сульфаметоксазол.
В тяжелых случаях коклюша у младенцев их следует держать в темной и тихой комнате и как можно меньше беспокоить, чтобы не спровоцировать приступы сильного кашля.
За ними следует внимательно следить и уделять должное внимание потребностям в питании пострадавших младенцев. Пищу нужно давать небольшими порциями как можно чаще. Следует избегать сиропов от кашля и седативных средств.
Кроме того, в тяжелых случаях коклюша у детей рекомендуется госпитализация. Кислород может потребоваться в случаях цианоза
Осложнения
К серьезным осложнениям у младенцев относятся:
- Пневмония
- Поражение головного мозга
- Задержка или остановка дыхания (апноэ)
- Кровотечение в головном мозге
- Припадки или судороги
- Смерть
У подростков;
- Проблемы со сном
- Потеря контроля над мочевым пузырем
- Перелом ребра
- Пневмония
Профилактика
Самый надежный метод предотвращения коклюша — вакцинация.







 Ротавирусы через оставленную слюну быстро внедряются в детский организм;
Ротавирусы через оставленную слюну быстро внедряются в детский организм;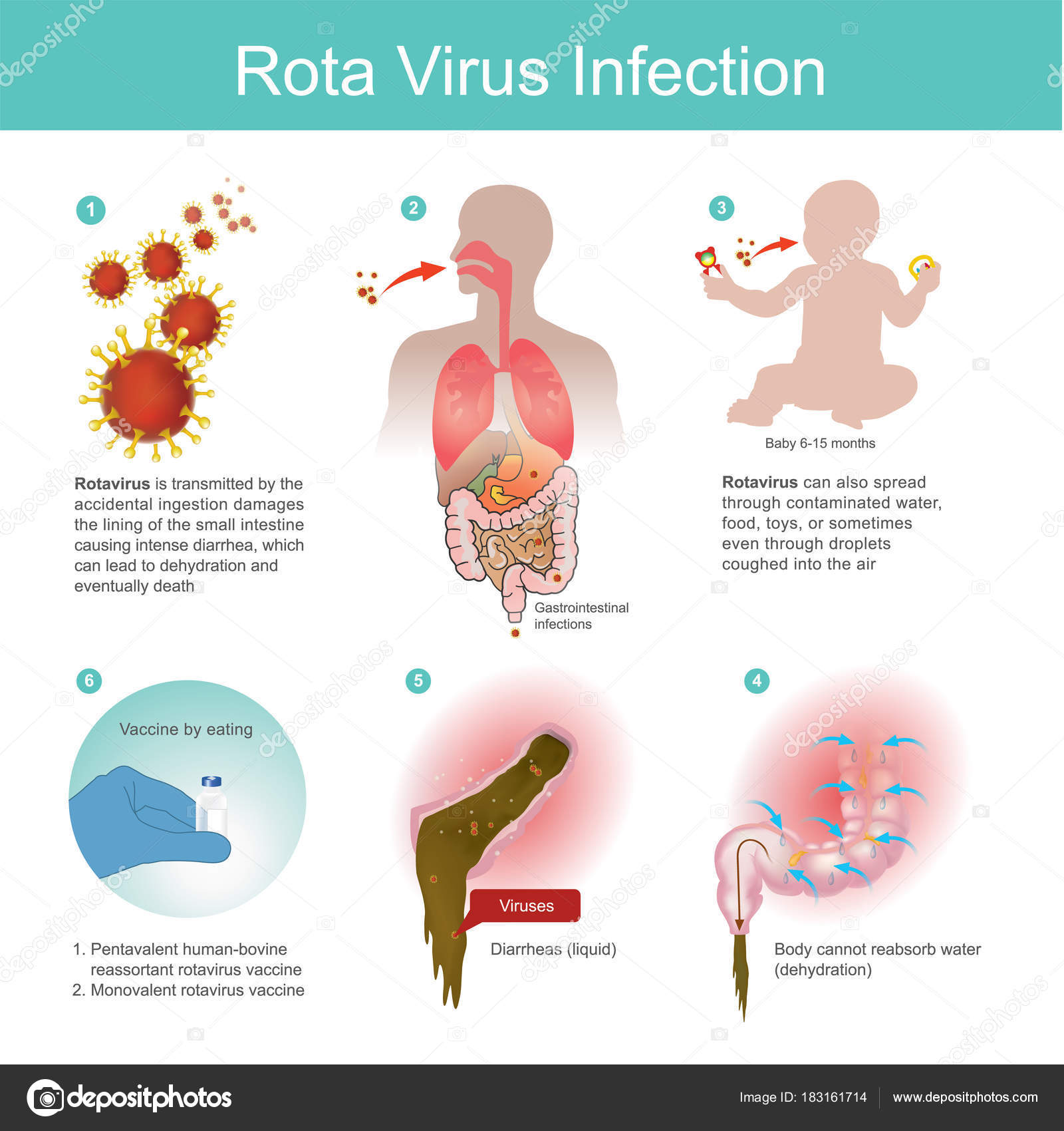
 Ротавирусы уже содержатся в его слюне и каловых массах, а их заразность высока.
Ротавирусы уже содержатся в его слюне и каловых массах, а их заразность высока.
