Гайморит симптомы у детей 6 лет: Гайморит у детей: симптомы, причины, лечение.
Чем опасен гайморит / Здоровье / Независимая газета
Инфекция из очага воспаления может распространиться по организму и вызвать тяжелые заболевания
При остром гайморите лечение направлено на то, чтобы снять отек пазух носа. Фото Depositphotos/PhotoXPress.ru
Гайморит – это воспаление верхнечелюстной придаточной пазухи носа. У человека их две – правая и левая. Они представляют собой небольшие пещерки, сообщающиеся с полостью носа. Кстати, еще одно название верхнечелюстной пазухи – гайморова в честь английского врача Гаймора, впервые описавшего в XVII веке симптомы ее воспаления.
Говоря о гайморите, следует отметить, что этот распространенный недуг чаще всего возникает у взрослых и детей в осенне-зимний период на фоне простудных заболеваний и гриппа. Причиной появления заболевания могут быть также кариозные зубы. Развитию недуга способствуют искривление носовой перегородки, наличие аденоидов, аллергический насморк.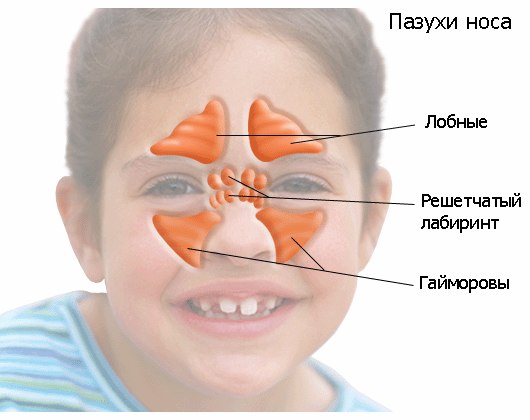
Различают острый и хронический гайморит. В первом случае воспалительный процесс вызывают проникшие в пазуху болезнетворные микробы, например стрептококки или стафилококки. Острый гайморит проявляется болью различной интенсивности (она может смещаться от пазухи в висок или на всю половину лица) и нарушением носового дыхания вследствие набухания слизистой оболочки и резкого сужения носовых ходов. Выделения из носа обычно односторонние: вначале – жидкие, затем – вязкие и гнойные, иногда, впрочем, они сразу бывают гнойными. К другим симптомам относятся озноб, повышение температуры, ухудшение общего самочувствия.
В случае затяжного течения острый гайморит может перейти в хронический. Чаще всего это происходит на фоне ослабления иммунитета. При этом в стадии ремиссии (стихания симптомов заболевания) выраженные признаки недуга нередко отсутствуют, и у больного развивается определенное привыкание к нарушениям функции носа. Однако достаточно человеку простудиться, чтобы возникло обострение хронического гайморита. Оно зачастую сопровождается не только заложенностью и выделениями из носа, но и повышением температуры, ухудшением самочувствия, появлением болезненной припухлости щеки и отека век, а также головной болью.
Оно зачастую сопровождается не только заложенностью и выделениями из носа, но и повышением температуры, ухудшением самочувствия, появлением болезненной припухлости щеки и отека век, а также головной болью.
Чем опасен гайморит. Инфекция из очага воспаления может распространиться по организму и вызвать тяжелые заболевания, например менингит (воспаление оболочек головного мозга) или неврит (воспаление) тройничного нерва, проявляющийся очень сильной болью. Чтобы предупредить возможные осложнения, необходимо при появлении первых симптомов недуга не заниматься самолечением, а незамедлительно обратиться к отоларингологу.
При остром гайморите лечение направлено на то, чтобы снять отек и обеспечить естественный отток слизи из пораженной пазухи. С этой целью используются сосудосуживающие капли, противовоспалительные и антиаллергические препараты. В борьбе с болезнью помогают промывание носа антисептическими растворами и физиотерапевтические процедуры. При необходимости врач назначает также антибактериальные препараты.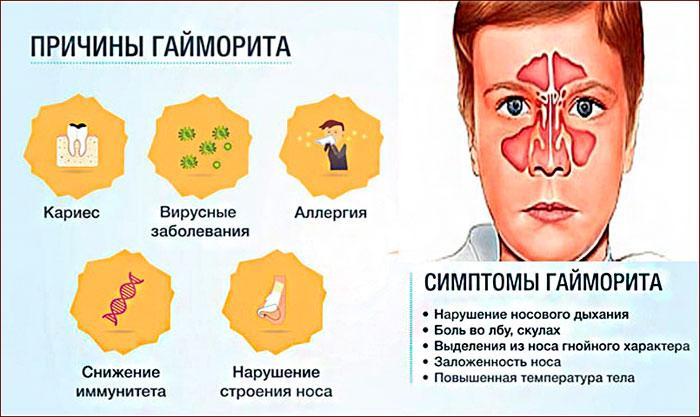
Для лечения гайморита в первую очередь применяются противоотечные средства, действие которых направлено на сужение кровеносных сосудов и сокращение притока крови в очаг воспаления. В результате уменьшается отек слизистой оболочки в носовых проходах и снижается заложенность носа. Если заболевание вызвано стрептококками, стафилококками или пневмококками, показана антибактериальная терапия. С этой целью применяются антибиотики, которые назначаются обычно при тяжелой форме гайморита, а при наличии у больного аллергии только после проведения специальных проб на чувствительность к ним организма.
Целебное действие при гайморите оказывает также массаж в области проекций придаточных пазух носа, способствующий устранению застойных явлений. Еще одна лечебная рекомендация касается увлажнения воздуха в комнате, где находится больной.
Лечение синусита у детей | Риномарис
Все статьиРиносинусит — это воспаление слизистой оболочки носа и околоносовых пазух (синусов). Для быстрого снятия симптомов и эффективного лечения риносинусита рекомендуется использовать сосудосуживающее средство нового поколения Риномарис®.
Синусит у детей — явление достаточно распространенное. Зачастую заболевание становится следствием обычного насморка. Синусит — это воспаление слизистой оболочки пазух носа.
Всего существует четыре вида этого заболевания: гайморит, этмоидит, фронтит и сфеноидит. При гайморите воспаляются гайморовы пазухи — особые полости, которые находятся в отделе верхней челюсти. Их формирование обычно заканчивается только к семилетнему возрасту. И из-за частых респираторных заболеваний маленькие дети подвергаются достаточно высокому риску развития именно такой разновидности острого синусита.
Их формирование обычно заканчивается только к семилетнему возрасту. И из-за частых респираторных заболеваний маленькие дети подвергаются достаточно высокому риску развития именно такой разновидности острого синусита.
Но особенно часто в детском возрасте (примерно в 80 % случаев) поражается решетчатая пазуха носа. Воспалительный процесс, который ее затрагивает, специалисты называют этмоидитом. Это название образовано от латинского слова ethmoidalis, что означает «решетчатый».
По мере формирования лобной пазухи у детей 6–7 лет может развиваться ее воспаление (фронтит). Спровоцировать это тяжелое осложнение может инфекция, проникающая через носовые ходы или попадающая в лобные пазухи вместе с током крови. Фронтит — это наиболее серьезный вид синусита, который часто переходит в хроническую стадию из-за недостаточного освобождения лобной пазухи от жидкости.
Сфеноидит представляет собой воспаление слизистой оболочки так называемой клиновидной пазухи и встречается достаточно редко.
Какие могут быть симптомы у синусита?
Синусит у детей обычно сопровождается головной болью, которая может усиливаться по утрам из-за скопления большого количества воспалительной слизи в пазухах носа, повышенной утомляемостью и слабостью. Иногда, если отек становится слишком сильным, отток выделений из носа может совсем прекратиться.
При синусите дети могут жаловаться на боль, которая появляется при надавливании на кожу над областью воспаленной пазухи. В некоторых случаях симптомы острого синусита можно спутать с зубной болью. При развитии воспаления температура тела редко превышает отметку в 38 градусов. Ребенок становится вялым и малоподвижным, может нарушаться нормальный сон и аппетит. При наклоне головы головная боль может усиливаться, иногда визуально наблюдается незначительная отечность в области лица. Однако чем младше ребенок, тем сложнее понять, что его что-то беспокоит. Иногда малыш и вовсе ни на что не жалуется, но заметить изменения в его поведении все же можно: обычно он быстро утомляется, становится более раздражительным.
Узнать больше
Еще одной особенностью синусита у детей является скрытое течение заболевания. Зачастую неправильное или, наоборот, избыточное лечение обычного насморка маскирует симптомы воспаления пазух носа. Из-за этого у ребенка может развиться хронический синусит, нередко приводящий к отиту (из-за распространения воспаления на область среднего уха).
Почему у ребенка может возникнуть синусит?
Основные причины возникновения синусита у детей — врожденные аномалии развития придаточных пазух носа и полипы в полости носа. Также развитие синусита может спровоцировать и аллергия, при этом симптомы аллергического синусита мало чем отличаются от признаков обычного синусита.
Благоприятные условия для размножения болезнетворных бактерий возникают из-за отека слизистой оболочки и нарушения нормальной работы пазух, а также из-за застоя слизи, которая становится благоприятной средой для размножения бактерий и усугубляет воспаление.
Как лечить синусит у детей?
Лечение синусита у детей должно проводиться комплексно и под строгим контролем врача. Самая важная задача — устранить отек слизистой оболочки полости носа. Для этого детям назначают сосудосуживающие препараты местного действия: капли и спреи. Последние считаются более эффективными, так как благодаря специальной насадке лекарство можно равномерно распределить по слизистой оболочке. Но важно не только снять отек, но и предупредить застой слизи в полости носа, ведь именно она создает благоприятные условия для размножения вредных бактерий и усугубления воспаления. При лечении синусита у детей хорошо зарекомендовал себя препарат Риномарис
Обычно для лечения синусита ребенку назначается противовоспалительная и антибактериальная терапия. Чаще всего лечение острого синусита у детей включает применение антибиотиков местного действия. Вместе с тем в более сложных случаях используются в форме таблеток или растворы для инъекций, которые может назначить только специалист.
Чаще всего лечение острого синусита у детей включает применение антибиотиков местного действия. Вместе с тем в более сложных случаях используются в форме таблеток или растворы для инъекций, которые может назначить только специалист.
При недостаточном оттоке воспалительной жидкости лечение включает промывание придаточных пазух антисептическими растворами, а в особо тяжелых случаях, при неэффективности консервативного лечения острого синусита, по назначению специалиста проводится хирургическое вмешательство.
Профилактика
Чтобы предотвратить развитие острого синусита, необходимо своевременно и правильно лечить первичное заболевание (грипп, кариес, ринит, искривление носовой перегородки). Также следует постоянно укреплять иммунитет, хотя бы один раз в год возить ребенка к морю или в местность с хвойной растительностью и регулярно промывать носоглотку морской водой (раствором морской соли), например, средством Аква Марис®.
записаться на лор-процедуру в Москве
Поставить правильный диагноз врачу помогает не только осмотр, но и другие методы исследования: клинический и биохимический анализ крови, УЗИ и рентген околоносовых пазух, риноскопия, МРТ и КТ пазух носа.
Лечение
Синусит, особенно в острой стадии, лечит врач, так как только он может подобрать грамотную терапию с учетом диагноза и общего состояния больного. Самолечение, как и отсутствие лечения в течение длительного времени, может лишь усугубить ситуацию и привести к различным осложнениям. Обычно врач подбирает комплексную терапию — комбинация из нескольких процедур позволяет эффективно и в максимально короткие сроки победить болезнь.
К наиболее популярным методам относят:
1. Медикаментозное лечение. Врач-отоларинголог в зависимости от возбудителя болезни и других параметров подбирает антибактериальные, противовирусные, противовоспалительные препараты и иммуностимуляторы, а если проблема вызвана аллергией, то также назначает антигистаминные препараты.
2. Капли (преимущественно сосудосуживающие) и растворы для промывания. Они облегчают дыхание, снимают отечность, позволяют вывести слизистые и гнойные выделения.
Они облегчают дыхание, снимают отечность, позволяют вывести слизистые и гнойные выделения.
3. Ингаляции. Они проводятся как в домашних условиях, так и в стационаре. Но в любом случае раствор подбирает врач.
4. Физиотерапия. Особенно эффективными являются электрофорез, УВЧ, УФО, магнитотерапия и некоторые другие процедуры. Они способны нормализовать иммунитет, обменные процессы, повысить эффективность медикаментозного лечения.
5. «Кукушка» или метод промывания по Проетцу. Эта процедура позволяет полностью очистить пазухи и избежать операции.
Лечение позволяет полностью уничтожить возбудителя болезни, снять нежелательные симптомы, нормализовать дыхание, обмен веществ, восстановить иммунитет, избежать осложнений и перехода болезни из острой в хроническую форму. Если эти методы оказались неэффективными, например, из-за несвоевременного обращения в клинику, показано хирургическое лечение.
Показания к применению метода Проетца
Метод промывания по Проетцу или «Кукушка» — лор-процедура, которая проводится для лечения большинства воспалительных заболеваний носа, а также аллергических ринитов. Она наиболее эффективна, когда по каким-то причинам (сильный отек, искривление носовой перегородки) отток скопившейся в пазухах жидкости затруднен. Проникновение лечебного раствора в полость носа, носоглотки обеспечит очищение этих структур от патологических элементов. Сделать процедуру «Кукушка» можно и при любом виде насморка.
Метод лечения синусита у взрослых
В Клинике реабилитации в Хамовниках используется системный подход к диагностике и лечению синусита. Мы используем множество современных методик, в число которых входят эндоскопическое исследование полости носа с использованием жесткого эндоскопа, магнитно-резонансная томография околоносовых пазух, физиотерапевтические процедуры и др.
Только поставив диагноз, мы назначаем лечение. Один из самых популярных способов — промывание полости носа и его воздухоносных пазух («Кукушка»). Несмотря на то, что процедура кажется простой, при очень сильной заложенности трудно, а иногда и невозможно промыть пазухи самостоятельно, поэтому проводить ее может только специалист в рамках стационара. Лучше начать лечение при первых же симптомах, как только появились выделения или заложенность.
Курс из 5-7 промываний — это надежный способ:
- избавиться от острого или хронического ринита без осложнений;
- избежать операции и антибактериальной терапии.
Как проводится процедура методом «Кукушка»?
1. Пациент находится в положении полусидя или лежа, а врач при помощи шприца начинает плавно и медленно вливать в одну ноздрю больного теплые антисептические препараты.
2. Одновременно с этим из другой ноздри при помощи вакуумного отсоса специалист удаляет вводимый раствор вместе со слизью и гноем. Сеанс длится не более 10 минут, затем процедура повторяется с другой ноздрей. На протяжении всего лечения больной на выдохе произносит «ку-ку»: благодаря этой особенности процедуры, давшей ей название, слизь не попадает в горло.
Одновременно с этим из другой ноздри при помощи вакуумного отсоса специалист удаляет вводимый раствор вместе со слизью и гноем. Сеанс длится не более 10 минут, затем процедура повторяется с другой ноздрей. На протяжении всего лечения больной на выдохе произносит «ку-ку»: благодаря этой особенности процедуры, давшей ей название, слизь не попадает в горло.
3. Инструмент, скорость вливания и состав раствора подбираются индивидуально, с учетом диагноза, общего состояния, переносимости различных препаратов и других данных.
4. После лечения рекомендуется не выходить на улицу еще 10-15 минут летом и около 30 минут зимой, чтобы остатки раствора полностью вытекли, а полноценное носовое дыхание восстановилось. Такая мера предосторожности позволяет избежать и переохлаждения, способного свести к нулю эффективность промывания.
5. Процедура безболезненная, но иногда больные отмечают определенный дискомфорт. Во время промывания у них могут покраснеть глаза, они могут начать постоянно чихать, чувствовать давление в области носа.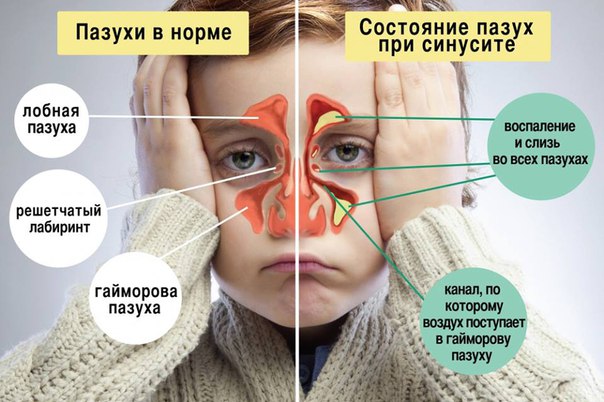 Эта реакция считается нормальной, но о ней нужно сообщить специалисту, выполняющему промывание.
Эта реакция считается нормальной, но о ней нужно сообщить специалисту, выполняющему промывание.
6. В нашей клинике вакуумное промывание полости носа и околоносовых пазух проводится опытными врачами на современном лор-комбайне производства Medstar (Корея).
Противопоказания к процедуре промывания носа «Кукушка»
1. Аллергия на используемые при промывании препараты.
2. Эпилепсия, психические расстройства.
3. Склонность к носовым кровотечениям, заболевания крови, связанные с ее низкой свертываемостью.
Точный список всех противопоказаний уточняет врач на приеме.
Промывание носа методом «Кукушка» в Клинике реабилитации в Хамовниках
Процедура «Кукушка» в Москве поводится во многих клиниках. Выбирайте ту, врачам которой вы доверяете. В Клинике реабилитации в Хамовниках работают профессионалы с большим опытом. Мы следим за развитием современных технологий, так как медицина никогда не стоит на месте, и наиболее эффективные методы лечения и аппараты используем в своей практике. Мы внимательно относимся к каждому пациенту, терапию подбираем только после тщательной диагностики, и редко ограничиваемся только одной методикой, так как лишь комплекс мер дает наиболее быстрый и качественный результат.
Мы следим за развитием современных технологий, так как медицина никогда не стоит на месте, и наиболее эффективные методы лечения и аппараты используем в своей практике. Мы внимательно относимся к каждому пациенту, терапию подбираем только после тщательной диагностики, и редко ограничиваемся только одной методикой, так как лишь комплекс мер дает наиболее быстрый и качественный результат.
Записаться на консультацию к отоларингологу можно непосредственно на нашем сайте или позвонив в нашу клинику. Наши специалисты всегда готовы подробно рассказать о методах лечения и ответить на ваши вопросы, например, как проводится процедура «Кукушка» при гайморите, цена лечения, длительность сеанса и др.
Как и чем лечить заболевания носа и горла?
Аськова Людмила Николаевна, врач оториноларинголог «Kлиники Современной Медицины», доктор медицинских наук, профессор.
1. Гайморит.
Симптомы. Как отличить от простого насморка? Чем опасен? Что будет, если не лечить? Как лечить? Профилактика. Причины возникновения.
Как отличить от простого насморка? Чем опасен? Что будет, если не лечить? Как лечить? Профилактика. Причины возникновения.
Гайморит — это воспаление слизистой оболочки верхнечелюстной пазухи носа, имеющей сообщение с полостью носа. Гайморит может быть острым или хроническим.
Острый гайморит чаще всего развивается как осложнение острого ринита (насморка), после перенесенных инфекционны болезней, a также вследствиe воспалительных заболеваний зубов (одонтогенный гайморит). Провоцирующим фактором может служить переохлаждение на фоне снижения защитных сил организма. От ринита (насморка) гайморит отличается: длительностью заболевания —насморк продолжается 6-8 дней, агайморит — до 1 месяца, наличием гнойны выделений, боли в области пораженной пазухи.
Хронический гайморит обычно является следствием перехода острого воспаления в хроническую форму. Этому могут способствовать утолщения слизистой оболочки носа, утолщение носовых раковин, искривления перегородки носа, закрывающее или суживающее выводное отверстие верхнечелюстнык пазух, недостаточное лечение острого гайморита.
Для острого гайморита характерны симптомы общей интоксикации: озноб, повышение температуры тела, плохое общее самочувствие, головная боль различной интенсивности. Помимо общин наблюдаются местные симптомы: боль в области щеки. По характеру боль интенсивная и постоянная, сопровождается ощущением распираний, усиливается при наклоне головы, кашле и чиканье. Иногда наблюдается светобоязнь и слезотечение. Нос заложен, наблюдается обильное отделяемое слизистого (катаральный гайморит), слизисто-гнойного, гнойного характера (гнойный гайморит). На стороне пораженной пазухи мох<ет снизиться обоняние. При вовлечении в процесс надкостницы отмечаются припухлость щеки и отек нижнего века.
Для хронического гайморита характерны общая слабость, недомогание, быстрая утомляемость, головная боль (чаще в вечернее время), заложенность носа, выделения. Обоняние может снижаться. Для вазомоторного и аллергического гайморита характерно волнообразное течение с периодическими ремиссиями. Клиническая картина обострения характеризуется теми же симптомами, что и при остром гайморите.
Клиническая картина обострения характеризуется теми же симптомами, что и при остром гайморите.
Лечение назначает врач оториноларинголог. Как правило, лечение проводится амбулаторно и состоит из курса фармакотерапии: нaзначаются aнтибиотики, сосудосуживаюцхие препараты, противоотечные средства. На завершающей стадии врач может нaзначить физиотерапевтические процедуры.
B случае одонтогенного гайморита требуется также лечение у стоматолога.
При тяжелом течении и наличии осложнений покaзана госпитaлизация.
Лечение гайморитa обязательно, т.к. это заболевание может вызвать серьезные внутричерепные, внутриглазничны е и бронха-легочньre осложнения: отек мозговых оболочек, менингит, отек клетчатки глазниц и век, бронхит, пневмония и др. осложнения.
2. Тонзиллит
Симптомы. Как лечить? Осложнения. Профилактика.
Тонзиллит – заболевание, которое характеризуется воспалением одного или нескольких лимфоидных образований глоточного кольца (чаще небных миндалин) и принадлежит к числу широко распространенных инфекция верхних дыхательных путей.
Тонзиллит бывает острым и хроническим. Острый тонзиллит известен под названием ангина. Наиболее значимым бактериальным возбудителем острого тонзиллита является гемолитический стрептококк группы А. Реже острый тонзиллит вызывают другие стрептококки, вирусы, пневмококки, грибы, микоплазмы и хламидии.
Возбудитель передается воздушно-капельным путем. Источниками инфекции являются больные и реже бессимптомные носители. Наибольшая заболеваемость отмечается в зимне-весенний период.
Инкубационный период при остром тонзиллите составляет от нескольких часов до 2-4 дней. Для этого заболевания характерно острое начало с повышенной температурой до 37.5 – 39°С, познаблевание или озноб головная боль, общее недомогание, боль в горле, усиливающаяся при глотании; нередки боли в мышцах и суставах, увеличение лимфатических узлов. У детей могут быть тошнота, рвота, боли в животе. Длительность периода заболевания (без лечения) составляет 5-7 дней. В дальнейшем при отсутствии осложнений основные клинические проявления болези (лихорадка, симптомы интоксикации, воспалительные изменения в миндалинах) быстро исчезают, нормализуется картина крови. Увеличение лимфоузлов может сохраняться до 10-12 дней.
В дальнейшем при отсутствии осложнений основные клинические проявления болези (лихорадка, симптомы интоксикации, воспалительные изменения в миндалинах) быстро исчезают, нормализуется картина крови. Увеличение лимфоузлов может сохраняться до 10-12 дней.
Под влиянием различных факторов (ослабленный организм, высоко патогенный возбудитель, неправильное лечение, отсутствие лечения, хронические заболевания) острый тонзиллит может перейти в хронический. Хронический тонзиллит характеризуется периодическими обострениями (после переохлаждения, эмоционального стресса и др. факторов). Хронический тонзиллит представляет собой очаг инфекции в организме. Он ослабляет организм и может способствовать распространению инфекции на другие органы (наиболее часто – почки, сердце, суставы).
Оториноларинголог может назначить консервативное или хирургическое лечение.
Консервативные метод – восстановление здоровья миндалин при помощи промывания, применения антибиотиков, физиотерапевтических процедур.
Хирургический метод – частичное удаление поврежденных тканей путем физического воздействия радиоволны, лазера, крио воздействия или полное удаление миндалин хирургическим путем.
3. Ларингиты, фарингиты
Ларингит – острое или хроническое воспаление слизистой оболочки гортани. Массовые вспышки наблюдают во время эпидемий вирусных инфекций – поздней осенью, зимой, ранней весной. Характерные симптомы ларингита – охриплость, саднение в горле, сухой кашель. Наиболее тяжело это заболевание протекает у детей первых лет жизни. Симптомы ларингита у детей: лающий кашель, затрудненное дыхание.
Лечение ларингита связано с устранением причин, вызывающих заболевание. Для полного покоя гортани в течении 5-7 дней больному рекомендуется не разговаривать. При ларингите нельзя курить, употреблять спиртные напитки. Необходимо также исключить острые приправы, пряности. Полезны теплое питье (молоко), полоскание горла отваров ромашки или шалфея, теплые щелочные ингаляции, ингаляции аэрозолей антибиотиков, тепло на шею, горячие ножные ванны, препараты против кашля.
Фарингит – воспаление слизистой оболочки глотки. Фарингит является одним из проявлений ОРВИ, то есть имеет вирусное происхождение. Иногда фарингит может быть вызван и бактериями – чаще всего стрептококк.
Проявление фарингита – першение в горле, боль в горле (постоянная, не только при глотании и при глотании слюны), кашель. В зависимости от того, какой возбудитель вызвал фарингит (вирус или бактерия) назначается и лечение, поскольку бактериальное воспаление надо лечить антибиотиками, которые подбирает врач, а вирусное лечится противовирусными препаратами.
Хронический фарингит бывает катаральным, гипертрофическим, атрофическим. Причины возникновения: частые воспаления горла и носа, нарушение обмена веществ, диабет, болезни кишечника, желудка, сердца, легких, печени и почек, вредные факторы в виде сухости воздуха, пыли, химических веществ, дыма, алкоголя, грибковое происхождение и т.п.
Лечение фарингита
Схема лечения фарингит определяется оториноларингологом на основании поставленного диагноза. Лечение фарингита зависит от формы фарингита (острая или хроническая). Оно может включаться в себя курс антибиотиков, ингаляций, физиотерапевтические процедуры, смазывание слизистой оболочки лекарственными препаратами и т.п.
Лечение фарингита зависит от формы фарингита (острая или хроническая). Оно может включаться в себя курс антибиотиков, ингаляций, физиотерапевтические процедуры, смазывание слизистой оболочки лекарственными препаратами и т.п.
Комментарии для «Самарской газеты», 11.02.2010
Как вылечиться от гайморита — Российская газета
В голове тяжесть и боль. Нос не дышит. Температура высокая. Слабость. Чем не простуда? Чем не грипп? Но это не грипп и не простуда.
Иногда таких больных терапевты направляют на консультацию к оториноларингологу — если замечают одутловатость лица, воспаленность, слезоточивость глаз. Оказывается, гайморит. Схожесть его с простудными заболеваниями скорее не по сути, а по форме. В самочувствии при гайморите есть нюансы, присущие только ему.
Гайморовы муки
«Универсальное», но не обязательное начало гайморита — зубная боль. Другие симптомы: чувство тяжести, давления, напряжения в области пазух, скул, висков. Постепенное распространение этого чувства на лицо (чаще на половину лица) и на всю голову. Интенсивность ощущений обычно нарастает к вечеру. Может меняться с изменением положения головы: если наклонить ее вперед — боль становится сильнее.
Постепенное распространение этого чувства на лицо (чаще на половину лица) и на всю голову. Интенсивность ощущений обычно нарастает к вечеру. Может меняться с изменением положения головы: если наклонить ее вперед — боль становится сильнее.
Обязательный признак гайморита — выделения из носа. Начаться они могут не сразу. Сначала перестает дышать одна ноздря или обе, но попеременно. Заложенность переходит в сильный насморк — часто односторонний. Он может быть с гноем, с неприятным запахом.
Обоняние снижается. Слезы текут. Яркий свет неприятен. Иногда краснеет или отекает одна из щек, а также нижнее веко. В некоторых случаях резко обостряется чувствительность какой-либо части лица.
«Рояль» в костях
Что стоит за таким плохим самочувствием? Все дело в пазухах носа. Помимо ходов, у нашего носа имеются еще и так называемые придаточные пазухи — подобия «пещерок» в костях черепа. Вообще-то природа их «выдолбила» для резонанса. Пазухи служат резонаторами голоса, примерно как корпус скрипки, рояля или уличной шарманки служит резонатором звука.
Всего пазух четыре пары. Сгруппированы они вокруг носовых ходов примерно как комнаты вокруг длинного коридора большой коммунальной квартиры. «Входы-выходы» этих «комнат» — крошечные, диаметром два-три миллиметра, соустья. «Впадают» они в носовые ходы. Именно через них в пазухи поступает воздух, удаляется слизь. Но бывает, соустья эти теряют проходимость. Тогда-то и начинаются неприятности.
Гайморит — неприятность в самой большой из пазух, гайморовой. Упрятана эта пазуха в костях лицевой части черепа, в непосредственной близости от верхней челюсти.
Зубы как причина
Сколько людей, столько может быть и нюансов в строении гайморовой пазухи. Она может, к примеру, уходить в заглазничную область. Для нас же существенно, что к пазухе могут прилегать корни зубов верхней челюсти.
— Корни могут даже в пазуху входить, — поясняет хирург-стоматолог Янис Цикарлис. — Когда такой зуб удаляют, пазуха становится «дырявой». А это прямой путь для возбудителей инфекции. То есть прямой путь к гаймориту. Поэтому хирурги при удалении таких зубов подобные лунки обязательно ушивают. Хотя при подобном расположении гайморовых пазух к гаймориту может привести любой непорядок с зубами (воспаление, киста).
То есть прямой путь к гаймориту. Поэтому хирурги при удалении таких зубов подобные лунки обязательно ушивают. Хотя при подобном расположении гайморовых пазух к гаймориту может привести любой непорядок с зубами (воспаление, киста).
Так что к зубам относитесь внимательно. Плановых диспансеризаций сейчас нет, но постарайтесь, найдите время хотя бы раз в полгода зайти на профилактический осмотр к стоматологу.
авторитетное мнение
Греть или прокалывать?
Магомет Магомедов,
профессор кафедры болезней уха, горла и носа Российского государственного медицинского университета:
Гайморит обычно развивается на фоне частых длительных насморков.
Мучают они преимущественно тех, у кого искривлена носовая перегородка, имеются иные анатомические «неправильности» в полости носа или склонность к аллергическим реакциям. В сочетании со сниженным иммунитетом «насморковая реакция» на переохлаждения, сквозняки, резкую смену погоды или климата обеспечена. А при насморке слизистая носа воспаляется и отекает.
А при насморке слизистая носа воспаляется и отекает.
Отек суживает и на какое-то время закрывает соединяющие гайморову пазуху с полостью носа соустья (их три). Слизь в пазухе оказывается запертой, бактерии активно размножаются. Это начало гайморита.
Приступать к лечению нужно сразу, как только насморк стал заметен. Популярный и проверенный метод — закапывание в нос сосудосуживающих средств. В норме они должны восстановить носовое дыхание за два-три дня. Если не восстановили, необходимо выяснить почему. Причем немедленно. Ведь если причина неприятностей — запертая пазуха, в ней наверняка уже нарастает воспаление. Пущенное на самотек, оно может перерасти в нагноение. А еще со времен Гиппократа известно: где гной, там разрез. То есть гной, коль уж он появился, удалять нужно физически.
Прокол. Давний и проверенный метод удалять гной из пазух и доставлять туда лекарство — пункция (прокол). Бытует мнение: один раз «прокололся» — так всю жизнь и будешь гной эвакуировать шприцами. Но это мнение бытует в среде пациентов, а не врачей.
Но это мнение бытует в среде пациентов, а не врачей.
Альтернатива проколу. У метода есть альтернативы, в частности различные отсасывающие устройства. Они, как и шприц, позволяют удалять гной и вводить в полость лекарства. Но у методов этих, как и у пункции, есть плюсы и есть минусы. И что хорошо одному больному, совсем не подходит другому.
Самая сильная альтернатива проколу — антибиотики широкого спектра действия. Их, конечно же, выписывает врач. Так что при насморке с визитом к нему не тяните.
Радикальное вмешательство — эффективный способ покончить с гайморитом раз и навсегда. Слово «радикальный» обычно наводит на мысль о хирургии. Но сегодняшняя хирургия в этой области (как и во многих) — щадящая.
Если на насморк не обращать внимания. Гайморова пазуха соседствует с верхней челюстью, мозгом и глазами. От глазной орбиты ее отделяет тонкая (тоньше миллиметра) костная стенка. Нелеченое или неправильно леченное воспаление пазухи может «перекинуться к соседям».
рецепты
Своими силами
Как не допустить развития гайморита, если вы оказались вдали от врачей? Есть несколько простых рецептов.
Лук с маслом
Репчатый лук растереть в кашицу. Смешать в равных долях с растительным маслом. Завернуть смесь в две маленькие марлевые турунды и поместить в носовые ходы на 4 часа.
Начинать лечение при первых признаках насморка, проводить ежевечерне в течение недели.
Хрен с лимоном
Треть стакана свеженатертого хрена смешать с соком двух-трех лимонов. Принимать по половине чайной ложки через 20 — 25 минут после завтрака в течение трех месяцев. Лечение необходимо проводить весной и осенью, не дожидаясь обострения.
Медовые соты
В течение 15 минут жевать кусочки медовых сот. «Трапезу» повторять 5 — 6 раз в день.
Руки лечат
В течение двух-трех минут постукивать по собственной переносице большой фалангой большого пальца. Начать манипуляцию при первых признаках болезни. Повторять каждые полчаса.
Начать манипуляцию при первых признаках болезни. Повторять каждые полчаса.
Длительность «лечения» — пять-семь дней.
Картошка в мундире
Отварить картофель в мундире, слить воду. Дышать паром остывающего картофеля. Эффективность процедуры будет выше, если накинуть на голову махровое полотенце так, чтобы оно не давало пару идти мимо лица.
Прогревания
Самостоятельные прогревания и ингаляции хороши только тем, у кого диагноз «гайморит» никогда не стоял и нет на него ни малейшего подозрения.
В этом случае их можно применять параллельно с сосудосуживающими средствами в самые первые дни развития насморка. Больным гайморитом прогревания тоже могут быть полезны, но если есть уверенность, что пазуха не заперта и в ней не нарастает гнойное воспаление. А судить об этом может только врач — после обследования.
Прополис
В кипящую воду влить половину чайной ложки спиртовой настойки прополиса.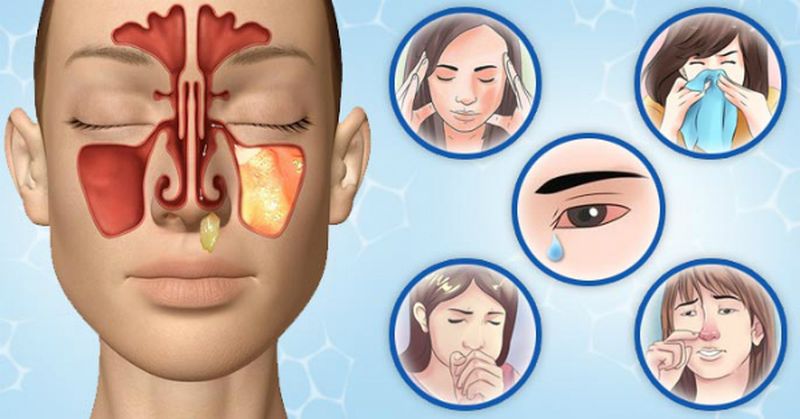 Вдыхать пар, предварительно укутавшись.
Вдыхать пар, предварительно укутавшись.
Куриные яйца
Сварить вкрутую два куриных яйца. Завернуть каждое в салфетку и приложить к области гайморовых пазух. Держать до полного остывания.
Такое лечение нужно проводить перед сном.
Лечение двухстороннего гайморита у ребенка
Рейтинг статьиДата публикации: 2016-06-27
Дата обновления: 2020-03-31
Воспаление гайморовых пазух встречается у малышей в возрасте 4 лет и старше (до 4 лет ввиду особенностей строения пазух и их небольшого размера болезнь диагностируют очень редко). Двусторонняя форма болезни протекает тяжелее, чем односторонняя, поскольку очаг инфекции возникает сразу с обеих сторон. В этой статье мы рассмотрим, как проявляется двухсторонний гайморит у ребенка, лечение, симптомы заболевания и причины, вызывающие это заболевание.
Причины и симптомы заболевания
Главной причиной возникновения данного недуга являются бактерии или вирусная инфекция, в результате жизнедеятельности которых в гайморовых пазухах скапливается гной. Вредные микроорганизмы попадают в них вследствие не долеченных гриппа, ОРВИ, ОРЗ, кори, скарлатины и других инфекционных заболеваний, а также при кариесе, стоматите и аденоидах. Статистика показывает, что в 5% случаев детские простудные заболевания приводят к воспалению гайморовых пазух.
Распознать заболевание у малыша будет нетрудно, так как симптомы ярко выражены и проявляются сразу:
- повышенная температура тела;
- заложены оба носовых прохода, затруднено дыхание;
- слизистые массы, выделяемые из носа имеют цвет от прозрачного до зеленоватого;
- болевые ощущения в области щек, боль при наклоне головы, боль в ухе;
- потеря аппетита, обоняния;
- слабость, вялость, малыш капризничает.
При наличии хотя бы нескольких симптомов нужно не медлить и обратиться к ЛОР врачу. Несвоевременное обращение к специалисту чревато серьезными, подчас даже опасными осложнениями, такими как гнойный отит, гнойный менингит или менингоэнцефалит.
Несвоевременное обращение к специалисту чревато серьезными, подчас даже опасными осложнениями, такими как гнойный отит, гнойный менингит или менингоэнцефалит.
Виды гайморита у детей
Выделяют острую и хроническую форму болезни. При острой форме все симптомы заболевания ярко выражены и причиняют малышу огромный дискомфорт. Если вовремя не принять меры, болезнь может перейти в хроническую форму: симптомы становятся слабее, но болезнь не отступает длительное время. На время состояние организма улучшается, но через определенный период возникает обострение и так по кругу. Такой «круговорот» сильно изматывает маленького пациента и снижает его иммунитет.
По характеру воспалительного процесса можно выделить катаральную и гнойную форму заболевания. Отличие катаральной формы — полное отсутствие гноя в пазухах, но болезнь протекает остро.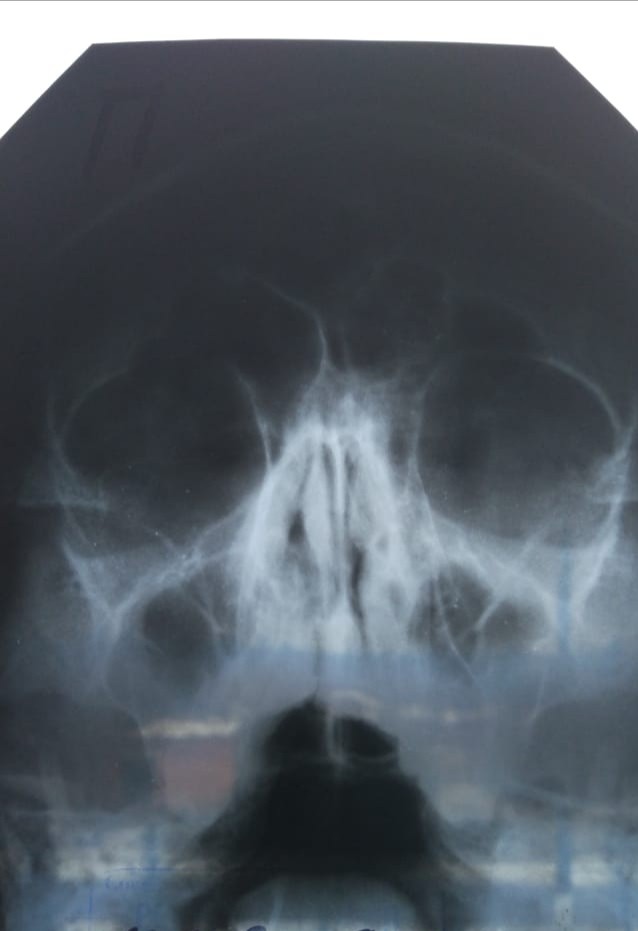 При гнойной форме из носа выделяются гнойные массы.
При гнойной форме из носа выделяются гнойные массы.
Двусторонний гайморит — как лечить?
Если поставлен диагноз «двусторонний гайморит у ребенка», лечение можно проводить амбулаторно и в домашних условиях (стационар для детей в крайних случаях), но обязательно под контролем ЛОР-врача. Необходимо точно соблюдать график посещения оториноларинголога и выполнять все его предписания. В «ЛОР клинике доктора Зайцева» применяются консервативные методы лечения двухсторонней формы: антибиотики для уничтожения инфекции назначаются по строгим показаниям, противоотёчные и сосудосуживающие препараты для снятия заложенности носа, обезболивающие средства для снятия болевого синдрома, промывания пазух и физиопроцедуры, закрепляющие противовоспалительный эффект.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Промывание пазух лучше проводить под руководством опытного врача-оториноларинголога: неверные и неумелые манипуляции могут привести к попаданию антисептика в ухо и вызвать отит. Промывание пазух носит имя американского врача-оториноларинголога Артура Проетца, который впервые применил эту методику. Но в народе больше прижилось название «кукушка». Суть метода: пациенту в одну ноздрю вливают антисептический раствор, при этом одновременно из другой вытягивая патогенное содержимое под давлением из пазух в специальный медицинский отсасыватель. Во время процедуры нужно произносить «ку-ку, ку-ку», чтобы раствор случайно не попал в глотку и маленький пациент не поперхнулся. Эта манипуляция безопасна для малышей и существенно облегчает состояние больного.
Промывание пазух носит имя американского врача-оториноларинголога Артура Проетца, который впервые применил эту методику. Но в народе больше прижилось название «кукушка». Суть метода: пациенту в одну ноздрю вливают антисептический раствор, при этом одновременно из другой вытягивая патогенное содержимое под давлением из пазух в специальный медицинский отсасыватель. Во время процедуры нужно произносить «ку-ку, ку-ку», чтобы раствор случайно не попал в глотку и маленький пациент не поперхнулся. Эта манипуляция безопасна для малышей и существенно облегчает состояние больного.
Когда консервативных методов недостаточно, врач предложит сделать прокол пазухи, чтобы очистить ее содержимое и поместить внутрь антисептик — эта мера применяется редко, но в условиях нашей клиники процедура для малыша пройдет практически безболезненно и быстро.
Альтернативой прокола является процедура с использованием ЯМИК-катетера. Под местной анестезией катетер, имеющий два баллона, вводится в ноздрю. Оба баллона раздувают: задний в носоглотке, передний в ноздре. Носовая полость оказывается закрытой. С помощью шприца из полости выкачивается воздух. Создаваемый вакуум приоткрывает пазухи, и их гнойное содержимое отсасывается в шприц. У данного метода есть как свои преимущества, так и недостатки. Разумеется, обо всех них на приеме расскажет наш ЛОР-врач и поможет определиться, какой метод будет более эффективным и комфортным.
Оба баллона раздувают: задний в носоглотке, передний в ноздре. Носовая полость оказывается закрытой. С помощью шприца из полости выкачивается воздух. Создаваемый вакуум приоткрывает пазухи, и их гнойное содержимое отсасывается в шприц. У данного метода есть как свои преимущества, так и недостатки. Разумеется, обо всех них на приеме расскажет наш ЛОР-врач и поможет определиться, какой метод будет более эффективным и комфортным.
В любом случае лечение гайморита у ребенка любой формы, в том числе двухсторонней, нужно проводить комплексно, используя как медикаментозные средства, так и физиологические процедуры. Если маленькому пациенту стало заметно лучше, бросать рекомендованный врачом курс лечения не следует. Нужно доделать все процедуры и закрепить положительный лечебный эффект.
При своевременном обращении к специалистам нашей клиники, при соблюдении всех рекомендаций вылечить двустороннюю форму заболевания не составит труда.
Пожалуйста звоните, будем рады вам помочь!
Всегда Ваш, Доктор Зайцев.
симптомы, диагностика, лечение — медцентр Аксис (Зеленоград)
В лицевой части скелета в лобной области околоносовых придаточных пазух иногда развивается воспаление слизистой — в медицине это заболевание носит название фронтальный синусит или фронтит. Возникает оно вследствие того, что пазухи выполняют функцию барьера, защищая организм от проникновения через нос инфекции, чем берут на себя большую воздухоносную нагрузку. При определенных условиях в этой части носа начинает развиваться воспалительный процесс.
Причины возникновения фронтита
Болезнь развивается вследствие врожденных факторов либо из-за длительного протекания сопутствующих заболеваний. Источниками развивающейся патологии являются бактериальные, вирусные, грибковые инфекции.
Предвестником и провоцирующим фактором недуга часто бывает:
- Скарлатина
- Грипп
- Корь
- Ринит
- ОРВИ
- Краснуха
- Аденовирусы.

Глубокие причины фронтита медицина видит:
- В длительных инфекционных и аллергических насморках
- В не проходящих стафилококковых, стрептококковых инфекциях хронического характера в области ротоглотки
- В нарушениях функционирования иммунной системы.
Среди наследственных и приобретенных факторов способствовать развитию заболевания могут особенности строения и формы лобной пазухи, а также:
- Гипертрофия миндалин
- Разрастание аденоидов
- Искривление носовой перегородки
- Травмы носа в области пазух
Симптомы фронтита
“Если у Вас наблюдаются схожие симптомы, советуем записаться на прием к врачу. Также вы можете записаться по телефону: +7 (499) 214-00-00
Первыми признаками получившей развитие патологии является утренняя боль в лобной зоне и затруднение носового дыхания. При прогрессировании болезни проявляют себя следующие симптомы фронтита:
- Появляются всевозможные разновидности боли, которая усиливается и приобретает острый характер: при наклонах, при надавливании либо постукивании лба.

- Появляется боль в глазах, в голове, слезоточивость.
- Из носа выделяется серозная слизь, которая со временем приобретает гнойный вид.
- Появляется отечность вокруг глаз и в зоне лба.
При перетекании болезни в хроническую стадию симптомы фронтита становятся менее выраженными, но у гнойного секрета, выделяемого из пазух, появляется запах, слизистые носа отекают и приобретают красный окрас.
Диагностика заболевания
В первую очередь врач ориентируется на визуальные признаки и жалобы пациента. Для подтверждения диагноза назначается ряд диагностических процедур:
Диагностика фронтита дополняется анализами крови, посевом из носа на предмет наличия флоры, чувствительной к антибиотикам.
Виды заболевания
Патология, вызванная воспалением околоносовых пазух, может иметь различные стадии развития: острую форму и хронический фронтит, который является следствием осложнений, появляющихся из-за отсутствия или недостаточности лечения. Постоянная заложенность носа, болевые ощущения в области лба — повод обратиться к врачу, чтобы точно диагностировать характер и стадию заболевания.
Постоянная заложенность носа, болевые ощущения в области лба — повод обратиться к врачу, чтобы точно диагностировать характер и стадию заболевания.
Хронический фронтит
Симптомы заболевания становятся менее выраженными и периодически обостряются. Осложнением может стать распространение воспаления на надкостницу, область головного мозга. К общим признакам патологии добавляется чрезмерная утомляемость. Анатомические врожденные дефекты также могут быть причинами фронтита хронической стадии. Своевременное лечение начальной формы болезни поможет избежать многих осложнений.
Острый фронтит
В силу того, что лобная пазуха формируется с 5-6 лет и приобретает стабильные размеры примерно к годам 12-14, то фронтит у детей в дошкольном возрасте не возникает. Однако уже в начале формирования пазухи при определенных условиях у пятилетних малышей может появиться воспаление в околоносовой области, и протекает оно в острой форме.
Причинами раннего появления болезни являются травмы носа и инфекции, которые приводят к нагноению. Болезнь протекает с аналогичными симптомами, как у взрослых, так и у детей, вот только детский организм больше подвергается общей интоксикации. В остальном фронтит у взрослых протекает примерно также, как и у детей.
Болезнь протекает с аналогичными симптомами, как у взрослых, так и у детей, вот только детский организм больше подвергается общей интоксикации. В остальном фронтит у взрослых протекает примерно также, как и у детей.
Лечение фронтита
При появлении первых признаков затяжного насморка, который проявляется серозными выделениями, следует пройти квалифицированное диагностирование, так как острый фронтит достаточно быстро переходит в хроническую форму.
Лечить недуг на начальной стадии можно промыванием носа. При обращении к врачу назначается консервативное лечение.
Метод и схему лечения фронтита врач определяет исходя из состояния больного. После того как поставлен диагноз, проведено обследование, ЛОР может назначить постельный режим и довольно большой спектр процедур.
Антибиотики при фронтите часто назначают внутримышечно, в особенности, если болезнь перешла в тяжелую форму. В основном, это препараты широкого спектра действия. При получении результатов посева, назначаемого при обследовании пациента, схему приема антибиотиков уточняют и корректируют.
Хронический фронтит часто приходится лечить оперативным путем. Применяется эндоскопический метод хирургического вмешательства.
Детский синусит
Пазухи вашего ребенка не будут полностью развиты до 20 лет. Хотя верхнечелюстные (за щекой) и решетчатые (между глазами) пазухи есть при рождении. В отличие от взрослых, детский синусит сложно диагностировать, потому что симптомы могут быть незаметными, а причины сложными.
Как узнать, что у моего ребенка синусит?
Следующие симптомы могут указывать на инфекцию носовых пазух у вашего ребенка:
- «простуда» продолжительностью более 10–14 дней, иногда с субфебрильной температурой
- толстый желто-зеленый носовой дренаж
- Постназальное выделение, иногда проявляющееся или проявляющееся как боль в горле, кашель, неприятный запах изо рта, тошнота и / или рвота
- головная боль, обычно у детей от шести лет и старше
- раздражительность или утомляемость
- опухоль вокруг глаз
Дети младшего возраста имеют незрелую иммунную систему и более подвержены инфекциям носа, пазух и ушей, особенно в первые несколько лет жизни. Чаще всего они вызваны вирусными инфекциями (простудными заболеваниями) и могут усугубляться аллергией. Однако, если ваш ребенок болеет дольше обычной недели или десяти дней, вероятна серьезная инфекция носовых пазух.
Чаще всего они вызваны вирусными инфекциями (простудными заболеваниями) и могут усугубляться аллергией. Однако, если ваш ребенок болеет дольше обычной недели или десяти дней, вероятна серьезная инфекция носовых пазух.
Вы можете снизить риск инфекций носовых пазух для вашего ребенка, уменьшив воздействие известных экологических аллергий и загрязняющих веществ, таких как табачный дым, сократив его / ее время на дневном уходе и вылечив кислотный рефлюкс желудка.
Как доктор лечит синусит?
Острый синусит: большинство детей очень хорошо поддаются лечению антибиотиками.Для кратковременного облегчения заложенности носа также могут быть назначены назальные деконгестанты или местные назальные спреи. Солевой раствор (соленая вода) в носу или мягкий спрей могут быть полезны для разжижения секрета и улучшения функции слизистой оболочки.
Если у вашего ребенка острый синусит, симптомы улучшатся в течение первых нескольких дней. Даже если состояние вашего ребенка резко улучшится в течение первой недели лечения, важно продолжать терапию до тех пор, пока не будут приняты все антибиотики. Ваш врач может решить лечить вашего ребенка дополнительными лекарствами, если у него / нее аллергия или другие состояния, которые усугубляют инфекцию носовых пазух.
Ваш врач может решить лечить вашего ребенка дополнительными лекарствами, если у него / нее аллергия или другие состояния, которые усугубляют инфекцию носовых пазух.
Хронический синусит: Если ваш ребенок страдает одним или несколькими симптомами синусита в течение как минимум двенадцати недель, у него может быть хронический синусит. Хронический синусит или повторяющиеся эпизоды острого синусита, число которых превышает четыре-шесть в год, являются показателями того, что вам следует обратиться за консультацией к специалисту по лечению ушей, носа и горла (ЛОР). ЛОР может порекомендовать медикаментозное или хирургическое лечение носовых пазух.
Диагностика синусита: если ваш ребенок осмотрит ЛОР-специалиста, врач осмотрит его / ее уши, нос и горло.Тщательный сбор анамнеза и обследование обычно позволяют поставить правильный диагноз. Иногда во время посещения офиса будут использоваться специальные инструменты, чтобы заглянуть в нос. Рентген, называемый компьютерной томографией, может помочь определить, как сформированы носовые пазухи вашего ребенка, где возникла закупорка, а также надежность диагноза синусита.
Когда необходимо хирургическое вмешательство при синусите?
Операция предназначена для небольшого процента детей с тяжелыми или стойкими симптомами синусита, несмотря на медикаментозное лечение.Используя инструмент, называемый эндоскопом, ЛОР-хирург открывает естественные дренажные пути пазух вашего ребенка и делает узкие проходы шире. Это также позволяет проводить культивирование, чтобы антибиотики могли быть направлены именно против инфекции носовых пазух вашего ребенка. Открытие носовых пазух и обеспечение циркуляции воздуха обычно приводит к уменьшению количества и тяжести инфекций носовых пазух.
Также ваш врач может посоветовать удаление лимфоидной ткани из-за носа в рамках лечения синусита.Хотя лимфоидная ткань напрямую не блокирует носовые пазухи, инфекция лимфоидной ткани, называемая аденоидитом, или закупорка задней части носа, может вызывать многие симптомы, похожие на синусит, а именно насморк, заложенность носа и т. -носливость, неприятный запах изо рта, кашель и головная боль.
Сводка
Синусит у детей отличается от синусита у взрослых. У детей чаще наблюдается кашель, неприятный запах изо рта, капризность, упадок сил и припухлость вокруг глаз вместе с густой желто-зеленой каплей из носа или носа.После того, как диагноз синусита поставлен, в большинстве случаев детей успешно лечат антибиотиками. Если медикаментозное лечение не помогает, хирургическое лечение может быть использовано как безопасный и эффективный метод лечения заболеваний носовых пазух у детей.
AAP выпускает Руководство по диагностике и лечению острого бактериального синусита у детей в возрасте от 1 до 18 лет — Практические рекомендации
Приблизительно от 6% до 7% детей с респираторными симптомами страдают острым синуситом.В этом практическом руководстве Американской академии педиатрии (AAP), обновляющем руководство 2001 г., обсуждается диагностика и лечение острого бактериального синусита у детей в возрасте от 1 до 18 лет.
Рекомендации
Острый бактериальный синусит можно диагностировать у детей с острой инфекцией верхних дыхательных путей, которая сохраняется (выделения из носа или дневной кашель более 10 дней без улучшения), которая ухудшается (ухудшение или новые выделения из носа, дневной кашель, или лихорадка после улучшения вначале) или тяжелая (сопутствующая лихорадка не менее 102. 2 ° F [39 ° C] и гнойные выделения из носа не менее трех дней подряд).
2 ° F [39 ° C] и гнойные выделения из носа не менее трех дней подряд).
Обычная рентгенография, компьютерная томография с контрастным усилением, магнитно-резонансная томография и УЗИ не должны выполняться для дифференциации острого бактериального синусита от вирусной инфекции верхних дыхательных путей. Однако компьютерная томография придаточных пазух носа с контрастным усилением или магнитно-резонансная томография с контрастным веществом должны выполняться у детей, у которых, как считается, есть осложнения орбитальной или центральной нервной системы.Наиболее частые орбитальные осложнения острого бактериального синусита возникают у детей младше пяти лет, страдающих решетчатым синуситом. Эти осложнения следует заподозрить у ребенка с опухшим глазом, особенно если имеется проптоз или нарушена функция экстраокулярных мышц. Внутричерепные осложнения (например, субдуральная и эпидуральная эмпиема, венозный тромбоз, абсцесс мозга, менингит) менее распространены, но более серьезны и имеют более высокие показатели заболеваемости и смертности, чем орбитальные осложнения. Эти осложнения следует подозревать у ребенка с сильной головной болью, светобоязнью, судорогами или другими очаговыми неврологическими симптомами.
Эти осложнения следует подозревать у ребенка с сильной головной болью, светобоязнью, судорогами или другими очаговыми неврологическими симптомами.
Антибиотики следует назначать детям с тяжелым, ухудшающимся или персистирующим острым бактериальным синуситом. Амбулаторное наблюдение в течение трех дней также возможно для детей с хроническим заболеванием. Амоксициллин сам по себе или в комбинации с клавуланатом является антибиотиком первого ряда. Внутривенно или внутримышечно цефтриаксон (роцефин), 50 мг на кг однократно, можно назначать детям, у которых рвота, которые не могут принимать пероральные препараты или которые вряд ли будут принимать начальные дозы антибиотиков в соответствии с предписаниями.После клинического улучшения лечение можно перейти на пероральную терапию. Детей с гиперчувствительностью к амоксициллину (тип 1 и не тип 1) можно лечить цефдиниром (Омницеф), цефуроксимом (Цефтин) или цефподоксимом. Надзорные исследования показали устойчивость пневмококков и Haemophilus influenzae к триметоприму / сульфаметоксазолу и азитромицину (Зитромакс), что указывает на то, что их не следует использовать для лечения острого бактериального синусита у лиц с гиперчувствительностью к пенициллину. Рекомендации относительно оптимальной продолжительности лечения варьируются от 10 до 28 дней.В качестве альтернативы рекомендуется, чтобы пациенты получали лечение в течение семи дней после исчезновения симптомов, что предусматривает индивидуальное лечение, по крайней мере, 10 дней лечения и избегание продолжения лечения у бессимптомных пациентов.
Рекомендации относительно оптимальной продолжительности лечения варьируются от 10 до 28 дней.В качестве альтернативы рекомендуется, чтобы пациенты получали лечение в течение семи дней после исчезновения симптомов, что предусматривает индивидуальное лечение, по крайней мере, 10 дней лечения и избегание продолжения лечения у бессимптомных пациентов.
Если острый бактериальный синусит подтвержден у ребенка, симптомы которого ухудшаются или не улучшаются через 72 часа, антибиотик может быть изменен (если ребенок уже принимает антибиотик) или начат (если ребенок находится под наблюдением) . Если родитель указывает, что болезнь ребенка ухудшается (начальные признаки или симптомы прогрессируют или появляются новые признаки или симптомы) или не улучшается (признаки и симптомы сохраняются) после 72 часов лечения, следует пересмотреть управленческие решения.
Нет никаких рекомендаций относительно адъювантной терапии острого бактериального синусита, хотя возможны интраназальные кортикостероиды, орошение или промывание носа физиологическим раствором, местные или пероральные деконгестанты, муколитики и местные или пероральные антигистаминные препараты. В одном Кокрановском обзоре не было обнаружено ни одного исследования, разработанного надлежащим образом для определения эффективности противоотечных средств, антигистаминных препаратов и орошения носа при остром синусите у детей.
В одном Кокрановском обзоре не было обнаружено ни одного исследования, разработанного надлежащим образом для определения эффективности противоотечных средств, антигистаминных препаратов и орошения носа при остром синусите у детей.
С момента выхода руководства 2001 г. было опубликовано лишь несколько высококачественных исследований по диагностике и лечению острого бактериального синусита у детей.Следовательно, доказательства, на которых основываются рекомендации, ограничены, и во многих областях необходимы дальнейшие исследования.
Рино-синусит у детей
Насморк, заложенность носа, дыхание ртом, носовая речь и храп являются обычным явлением у детей и часто возникают в результате рецидивирующих инфекций верхних дыхательных путей (простуды), обширной аденоидной и / или аллергической слизистой оболочки носа (ринита). ). Поскольку их совпадающие симптомы и признаки являются общими и могут возникать вместе, бывает сложно определить, какое состояние является причиной.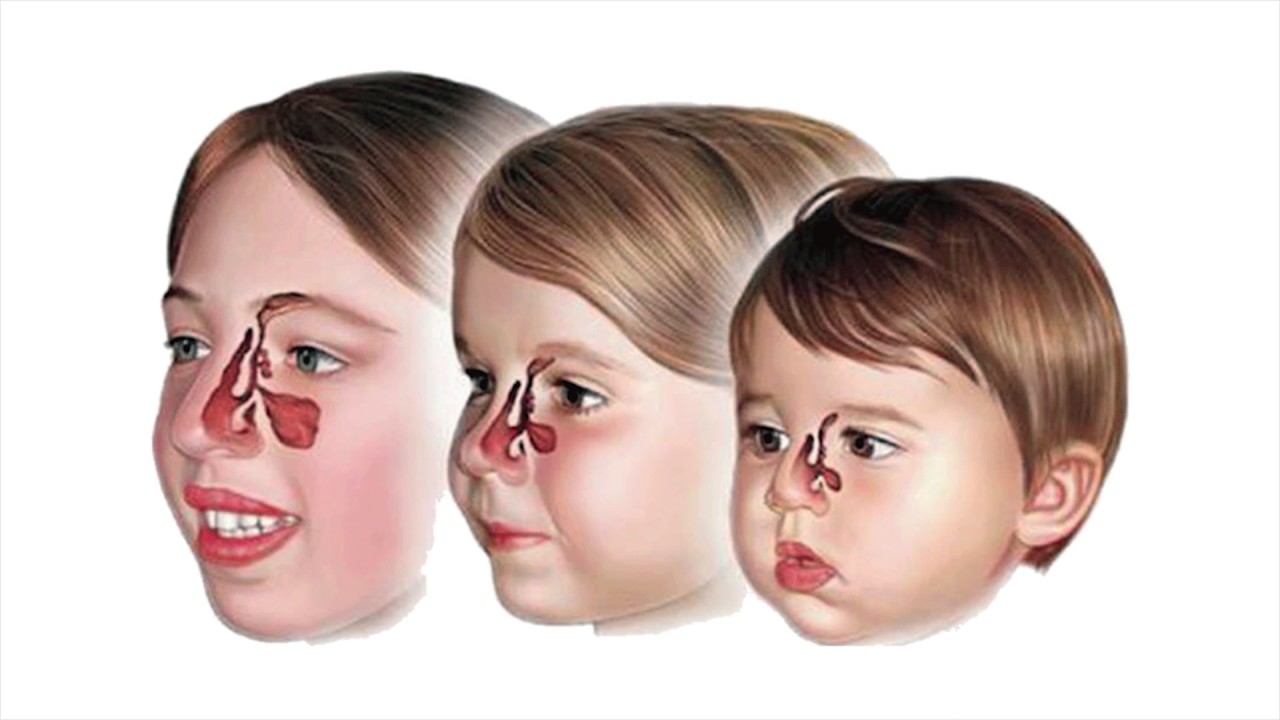 Сами дети часто кажутся безразличными к их симптомам.
Сами дети часто кажутся безразличными к их симптомам.
Причины риносинусита
Двумя наиболее частыми причинами риносинусита являются большой аденоид и рецидивирующие инфекции верхних дыхательных путей или простуды, особенно в возрасте до семи лет.
Лечение
Эти состояния обычно улучшаются сами по себе, поэтому лечения не требуется. Могут помочь простые меры, например, научить сморкаться, чтобы удалить слизь, которая в противном случае застаивалась бы и могла вызвать локальную инфекцию.Слизистая слизь, наблюдаемая в носу у маленьких детей, особенно детей младше четырех лет, часто является просто результатом местных микробов, которые обычно встречаются в застойной слизи, и редко указывает на то, что носовые пазухи хронически инфицированы.
Лечение антибиотиками требуется редко. Антибиотики, назначаемые при выделениях из носа, вызванных простудой, часто дают лишь кратковременное облегчение, и симптомы все еще могут повториться при следующей простуде. Дети в возрасте от двух до пяти лет в среднем болеют 8 инфекциями верхних дыхательных путей в год.Они вызывают заложенность носа и насморк, который затем становится грязным и самопроизвольно проходит примерно через 10 дней. У детей в возрасте от одного до трех лет симптомы могут сохраняться более 15 дней.
Дети в возрасте от двух до пяти лет в среднем болеют 8 инфекциями верхних дыхательных путей в год.Они вызывают заложенность носа и насморк, который затем становится грязным и самопроизвольно проходит примерно через 10 дней. У детей в возрасте от одного до трех лет симптомы могут сохраняться более 15 дней.
Если есть бессимптомные интервалы, это означает, что у ребенка рецидивирующие простуды, а не постоянный ринит или выраженное увеличение аденоидов.
Аллергический ринит
Аллергический ринит можно разделить на прерывистый (обычно сенная лихорадка) или постоянный (круглый год) в зависимости от продолжительности симптомов.Аллергический ринит встречается примерно у 20% детей и является одним из самых распространенных хронических заболеваний в детском возрасте. Когда один или оба родителя страдают аллергическим ринитом, шансы заболеть им у детей возрастают.
В Великобритании наиболее периодически возникающие аллергии связаны с пыльцой деревьев и трав, в то время как стойкие аллергии чаще всего связаны с аллергеном клеща домашней пыли, белками слюны животных и грибковой плесенью. Приступы чихания, зуд в глазах и семейный анамнез делают диагноз аллергического ринита более вероятным.Большинство родителей знают о сенной лихорадке, но немногие знают, что стойкие симптомы могут быть вызваны аллергией и что это состояние может развиться в любом возрасте, хотя это реже после 60 лет.
Приступы чихания, зуд в глазах и семейный анамнез делают диагноз аллергического ринита более вероятным.Большинство родителей знают о сенной лихорадке, но немногие знают, что стойкие симптомы могут быть вызваны аллергией и что это состояние может развиться в любом возрасте, хотя это реже после 60 лет.
Большой аденоид может вызывать симптомы, похожие на стойкий аллергический ринит, без симптомов чихания или зуда в глазах. Проба регулярного местного применения назального стероидного спрея в течение не менее шести недель при стойком рините может помочь, хотя обычно это не приносит пользы детям младше шести лет.Постназальное пространство, где аденоид может блокировать дыхательные пути, увеличивается примерно в возрасте семи лет. Удаление аденоида требуется редко.
Если храп является основным симптомом, важно узнать о симптомах возможного обструктивного апноэ во сне. Если ребенок регулярно перестает дышать более чем на 6 секунд, когда у него нет простуды или тонзиллита, и это заканчивается резким хрюканьем или вздохом, или если он беспокойный спящий, принимающий необычные положения для сна, то это может указывать на апноэ во сне и др. рекомендуется расследование.
рекомендуется расследование.
Авторы: Д. Боудлер и Р. Ллойд Фолконбридж, Университетская больница Льюишама
Заявление об ограничении ответственности : Детали в этом разделе предназначены только для общей информации. ENT UK не может помочь в предоставлении дополнительной информации о содержании ниже или записи на прием. Всегда консультируйтесь со своим врачом.
На вашем лице и голове есть 4 парные наполненные воздухом полости, называемые пазухами: верхнечелюстная (в щеке), решетчатая (между глазами), лобная (на лбу) и клиновидная (за глазами).Детские пазухи не полностью развиты до позднего подросткового возраста. Гайморовидная и решетчатая пазухи очень маленькие, но присутствуют при рождении. Лобная пазуха не развивается примерно до 7.
.Синусит — это инфекция носовых пазух. Чаще всего это вызвано вирусом, но может быть бактериальным. Эти инфекции обычно возникают после простуды или аллергии. Различают 3 типа гайморита:
- Острый — Симптомы этого типа инфекции длятся менее 12 недель и проходят при правильном лечении.
 Острый вирусный синусит вероятен, если ваш ребенок болеет менее 10 дней и не становится хуже. Острый бактериальный синусит вероятен, когда симптомы синусита совсем не улучшаются в течение 10 дней после болезни или если вашему ребенку становится хуже в течение 10 дней после того, как стало лучше.
Острый вирусный синусит вероятен, если ваш ребенок болеет менее 10 дней и не становится хуже. Острый бактериальный синусит вероятен, когда симптомы синусита совсем не улучшаются в течение 10 дней после болезни или если вашему ребенку становится хуже в течение 10 дней после того, как стало лучше. - Хронический — Эти симптомы длятся более 12 недель и обычно вызваны длительным воспалением, а не длительной инфекцией. Инфекция может быть частью хронического синусита, особенно когда оно время от времени ухудшается, но обычно не является основной причиной.
- Рецидивирующий. Это означает, что инфекция возвращается снова и снова более 4-6 раз в год.
Каковы симптомы детского синусита?
Синусит у детей может выглядеть иначе, чем синусит у взрослых. Симптомы могут включать:
- «простуда» продолжительностью более 10–14 дней, иногда с субфебрильной температурой
- толстый желто-зеленый носовой дренаж
- Постназальное выделение, иногда проявляющееся или проявляющееся как боль в горле, кашель, неприятный запах изо рта, тошнота и / или рвота
- головная боль
- раздражительность или утомляемость
Как диагностируется детский синусит?
ЛОР (уши, нос и горло) специалист осмотрит уши, нос и горло вашего ребенка. Тщательный сбор анамнеза и обследование обычно позволяют поставить правильный диагноз. Врач также может искать факторы, повышающие вероятность заражения вашего ребенка инфекциями носовых пазух, включая структурные изменения, аллергию и проблемы с иммунной системой.
Тщательный сбор анамнеза и обследование обычно позволяют поставить правильный диагноз. Врач также может искать факторы, повышающие вероятность заражения вашего ребенка инфекциями носовых пазух, включая структурные изменения, аллергию и проблемы с иммунной системой.
Иногда во время визита в клинику для осмотра носа используют небольшой инструмент с подсветкой, называемый эндоскопом. Рентген носовых пазух не рекомендуется. КТ не рекомендуется при острых инфекциях носовых пазух, если нет осложнений.Тем не менее, детям с хроническими или рецидивирующими инфекциями, которые не смогли лечиться медикаментами, может быть рекомендована компьютерная томография.
Как лечится детский синусит?
В большинстве случаев детям ставят диагноз вирусный синусит, который улучшится, если просто вылечить симптомы. Варианты лечения включают:
- Солевые (соленые) спреи для разжижения секрета и улучшения функций слизистой оболочки.
- Носовые противоотечные спреи на короткий период времени для снятия заложенности.

- Для уменьшения заложенности носа можно использовать противовоспалительные спреи.
- Противоотечные средства и антигистаминные препараты, отпускаемые без рецепта, как правило, неэффективны при вирусных инфекциях верхних дыхательных путей у детей, и их роль в лечении синусита не рекомендуется. Такие лекарства нельзя давать детям младше двух лет.
Если у вашего ребенка постоянные симптомы в течение более 7-10 дней, то могут потребоваться антибиотики. Даже если состояние вашего ребенка резко улучшится в течение первой недели лечения, важно, чтобы вы завершили терапию антибиотиками.
Вы можете снизить риск инфекций носовых пазух для вашего ребенка, уменьшив воздействие известных экологических аллергий и загрязняющих веществ, таких как табачный дым, сократив его / ее время на дневном уходе и вылечив кислотный рефлюкс желудка.
Нужна ли моему ребенку операция?
В тех редких случаях, когда медикаментозная терапия не помогает, хирургическое вмешательство может использоваться как безопасный и эффективный метод лечения заболеваний носовых пазух у детей. Обычно в первую очередь рекомендуется удаление аденоидов (аденоидэктомия).У детей, которые продолжают иметь проблемы с носовыми пазухами, несмотря на соответствующее лечение отоларингологом (специалистами по лечению ушей, горла и носа — ЛОР), может потребоваться операция. Используя инструмент, называемый эндоскопом, ЛОР-хирург открывает естественные дренажные пути пазух вашего ребенка и делает узкие проходы шире. Это также позволяет проводить культивирование, чтобы антибиотики могли быть направлены специально против инфекции носовых пазух вашего ребенка. Открытие носовых пазух и обеспечение циркуляции воздуха обычно приводит к уменьшению количества и тяжести инфекций носовых пазух.
Обычно в первую очередь рекомендуется удаление аденоидов (аденоидэктомия).У детей, которые продолжают иметь проблемы с носовыми пазухами, несмотря на соответствующее лечение отоларингологом (специалистами по лечению ушей, горла и носа — ЛОР), может потребоваться операция. Используя инструмент, называемый эндоскопом, ЛОР-хирург открывает естественные дренажные пути пазух вашего ребенка и делает узкие проходы шире. Это также позволяет проводить культивирование, чтобы антибиотики могли быть направлены специально против инфекции носовых пазух вашего ребенка. Открытие носовых пазух и обеспечение циркуляции воздуха обычно приводит к уменьшению количества и тяжести инфекций носовых пазух.
Острый гайморит — детский | Навигатор здоровья
Синусит — это инфекция или воспаление носовых пазух. Есть некоторые различия в симптомах и лечении острого синусита у детей по сравнению со взрослыми.
Эта страница об остром синусите у детей. Прочтите об остром синусите у взрослых.
Ключевые моменты
- Симптомы и лечение острого синусита у детей отличаются от симптомов у взрослых.
- В большинстве случаев дети с острым синуситом выздоравливают без лекарств или, при необходимости, успешно выздоравливают с помощью антибиотиков.
- Однако дети более подвержены осложнениям, чем взрослые. Если вы заметили отек или покраснение века или щеки у ребенка с синуситом, срочно обратитесь к врачу.
- Есть вещи, которые вы можете сделать дома, чтобы облегчить симптомы у вашего ребенка, когда он болен.
- Вы можете помочь предотвратить острый синусит у своего ребенка, держась подальше от сигаретного дыма и хорошо справляясь с любой аллергией.
Что вызывает острый синусит у детей?
Острый синусит обычно вызывается вирусной инфекцией, например, простудой. Если у вашего ребенка симптомы простуды длится дольше, чем в течение обычной недели или до 10 дней, то у него может быть острая инфекция носовых пазух. Маленькие дети более подвержены инфекциям в носовых пазухах, особенно в первые несколько лет. Эти инфекции могут усугубиться, если у вашего ребенка есть аллергия.
Маленькие дети более подвержены инфекциям в носовых пазухах, особенно в первые несколько лет. Эти инфекции могут усугубиться, если у вашего ребенка есть аллергия.
Каковы симптомы острого синусита у детей?
У детей симптомы могут включать:
- раздражительность и лихорадка
- дискомфорт в ухе
- храп
- дыхание через рот
- Сложность кормления
- носовая речь
- неприятный запах изо рта
- кашель.
Какие осложнения могут возникнуть у детей с острым синуситом?
Наиболее частым осложнением является хронический синусит. Хронический синусит вызывает симптомы, сходные с острым синуситом, но длится дольше.
Другие осложнения редки, но могут быть серьезными. Это может включать инфекции, распространяющиеся из носовых пазух вокруг глаза, в кости, кровь или мозг. Дети более подвержены таким осложнениям, чем взрослые. Срочно обратитесь к врачу, если у ребенка с синуситом наблюдается отек или покраснение века или щеки.
Как диагностируют острый синусит у детей?
Ваш врач осмотрит уши, нос и горло вашего ребенка. Врач может искать факторы, которые повышают вероятность заражения вашего ребенка инфекцией носовых пазух, например структуру дыхательных путей, любые аллергии или состояния, влияющие на его иммунную систему.
В некоторых случаях врач может также получить компьютерную томографию, чтобы определить, насколько полно развиты пазухи вашего ребенка, где произошла закупорка, и для подтверждения диагноза синусита.
Как я могу ухаживать за своим ребенком с острым синуситом?
Чтобы облегчить боль и дискомфорт, вызванные синуситом, попробуйте следующие домашние средства для вашего ребенка:
- Убедитесь, что они отдыхают, чтобы помочь своему телу быстрее зажить.
- Поддерживайте их водный баланс, поощряя их пить много жидкости — это помогает разжижать слизь.
- Приложите горячий компресс или теплую маску для лица к болезненному участку.

- Рассмотрите возможность использования солевого спрея или капель для носа или полоскания носовых пазух домашним солевым раствором, чтобы уменьшить заложенность носа и заложенность носа.
| Физиологический раствор домашнего приготовления |
|---|
| Домашний физиологический раствор приготовлен из 1/4 чайной ложки не йодированной соли, 1/4 чайной ложки пищевой соды, растворенной в 250 мл (1 чашке) теплой (предварительно кипяченой) воды. Вы можете купить в аптеке бутылку или горшок для промывания носовых пазух. Узнайте больше о солевых спреях для носа, каплях и полосканиях. |
Вдыхание паром — традиционное средство, но не рекомендуется. Это потому, что мало доказательств того, что это помогает.Также есть риск, что ваш ребенок может обжечься. Однако некоторые люди говорят, что на некоторое время после горячего душа их нос становится более чистым.
Лекарства от гайморита Обезболивающие: вы можете дать ребенку парацетамол, чтобы уменьшить боль и дискомфорт. Подробнее о безопасном введении парацетамола детям
Подробнее о безопасном введении парацетамола детям
Противоотечные назальные спреи (например, Отривин) не следует применять детям младше 2 лет. Антигистаминные препараты и пероральные деконгестанты обычно неэффективны при вирусных инфекциях верхних дыхательных путей у детей, и их не следует назначать детям младше 6 лет.
Нужны ли моему ребенку антибиотики при синусите?
Антибиотики редко нужны для лечения синусита, поскольку синусит чаще всего вызывается вирусами (вирусная инфекция). Антибиотики действуют только против бактерий (бактериальная инфекция), но не против вирусов.
| Устойчивость к антибиотикам |
|---|
Использование антибиотиков, когда они не нужны, может привести к устойчивости к антибиотикам. Это когда чрезмерное употребление антибиотиков способствует росту бактерий, с которыми нелегко бороться с помощью лекарств.Это повышает риск заражения вашего ребенка устойчивыми к антибиотикам инфекциями в будущем и делает антибиотики менее эффективными для всех. |
- Антибиотики считаются, когда симптомы длятся более 10 дней, начинают улучшаться, но затем снова ухудшаются, или если они очень тяжелые, например, температура выше 39 ° C, сильная боль и болезненность в пазухах или признаки кожи инфекция, например, горячая красная сыпь, которая быстро распространяется.
- Если вашему ребенку назначают антибиотики, важно, чтобы он прошел полный курс, даже если через несколько дней ему станет лучше.
Нужна ли моему ребенку операция по поводу синусита?
У небольшого процента детей с тяжелыми или стойкими симптомами синусита, несмотря на прием лекарств, можно рассмотреть возможность хирургического вмешательства. Это делает хирург-ЛОР (уши, нос и горло). Они используют инструмент, называемый эндоскопом, чтобы открыть естественные дренажные пути пазух вашего ребенка и сделать узкие проходы шире. Открытие носовых пазух и обеспечение циркуляции воздуха обычно приводит к меньшему количеству и менее серьезным инфекциям носовых пазух.
Аденоидэктомия (удаление аденоидов) также может рассматриваться во время операции, так как это также может помочь уменьшить симптомы синусита.
Как предотвратить острый синусит у ребенка?
Вы можете снизить риск инфекций носовых пазух для вашего ребенка, управляя его аллергией, лечив любой кислотный рефлюкс и следя за тем, чтобы он не подвергался воздействию табачного дыма.
Узнать больше
По следующим ссылкам можно получить дополнительную информацию об остром синусите у детей.Имейте в виду, что веб-сайты из других стран могут содержать информацию, отличную от рекомендаций Новой Зеландии.
Синусит у детей Stanford Children’s Health, США, 2018
Список литературы
- Детский синусит Американская академия отоларингологии, США, 2018
- Применение лекарств от кашля и простуды у детей — обновленный совет Medsafe 2013
- Острый синусит Информация для пациентов, Великобритания, 2015
- Острый бактериальный риносинусит у детей — клиника и диагностика UpToDate, 2018
- AAP выпускает руководство по диагностике и лечению острого бактериального синусита у детей от 1 до 18 лет Am Fam Physician.
 2014 15 апреля; 89 (8): 676-681.
2014 15 апреля; 89 (8): 676-681.
Отзыв от
| Д-р Эндрю Чо работает в частной практике в отделении хирургии головы и шеи роботов, а также в качестве отоларинголога и хирурга головы и шеи в округе Манукау, округ Окленд. Ранее он работал в больнице Starship в Окленде и получил престижную стипендию Американского общества головы и шеи в Калифорнийском университете в области онкологической хирургии головы и шеи и реконструкции микрососудов.Его область знаний включает общий ЛОР, детский ЛОР, синусит и хирургию головы и шеи. |
Информация для медицинских работников о синусите — остром у детейСодержимое этой страницы будет наиболее полезно для врачей, таких как медсестры, врачи, фармацевты, специалисты и другие поставщики медицинских услуг. |
Острый бактериальный синусит следует диагностировать у ребенка с острой инфекцией верхних дыхательных путей с хроническим заболеванием (т. Е. Выделениями из носа или дневным кашлем или и тем и другим), длящимся более 10 дней; ухудшение кашля, ухудшение или новые выделения из носа, дневной кашель или лихорадка после первоначального улучшения; или сильное начало лихорадки и гнойных выделений из носа не менее 3 дней подряд.Клиницист должен назначить антибиотики при остром бактериальном синусите у детей с тяжелым началом или с ухудшением течения. Детям с хроническим заболеванием следует назначить антибактериальную терапию или предложить дополнительное наблюдение в течение 3 дней. DeMuri G, Wald ER. Острый бактериальный синусит у детей Обзор педиатрии, 01 октября 2013 г .; 34 (10): 429-437.
Е. Выделениями из носа или дневным кашлем или и тем и другим), длящимся более 10 дней; ухудшение кашля, ухудшение или новые выделения из носа, дневной кашель или лихорадка после первоначального улучшения; или сильное начало лихорадки и гнойных выделений из носа не менее 3 дней подряд.Клиницист должен назначить антибиотики при остром бактериальном синусите у детей с тяжелым началом или с ухудшением течения. Детям с хроническим заболеванием следует назначить антибактериальную терапию или предложить дополнительное наблюдение в течение 3 дней. DeMuri G, Wald ER. Острый бактериальный синусит у детей Обзор педиатрии, 01 октября 2013 г .; 34 (10): 429-437.
Осложнения редки (порядка 1 из 10 000 случаев синусита), но чаще возникают у детей. К ним относятся флегмона глазницы, менингит, абсцесс мозга, остеомиелит (известный как опухоль Потта при поражении лобной кости) и тромбоз кавернозного синуса.Изредка образуется кожный свищ. Острый синусит может перейти в хроническую форму. Sinusitis PatientInfo Professional, Великобритания, 2014
Педиатрический синусит Американская академия отоларингологии, США, 2018 г.
AAP выпускает руководство по диагностике и лечению острого бактериального синусита у детей от 1 до 18 лет Am Fam Physician. 2014 15 апреля; 89 (8): 676-681.
Wald ER, Applegate KE, Bordley C. Руководство по клинической практике по диагностике и лечению острого бактериального синусита у детей в возрасте от 1 до 18 лет Педиатрия.2013 июль; 132
Острый бактериальный риносинусит у детей — клиника и диагностика UpToDate, 2018
Regional HealthPathways NZ
Доступ к следующим региональным каналам связи локализован для каждого региона, и доступ ограничен поставщиками медицинских услуг. Если вы не знаете данные для входа, обратитесь в DHB или PHO для получения дополнительной информации:
Острый синусит, лечение антибиотиками (детский)
Пазухи — это заполненные воздухом пространства черепа.Они находятся за лбом, в носовых костях и щеках, а также вокруг глаз. Когда носовые пазухи здоровы, воздух свободно движется и отходит слизь. Когда у ребенка простуда или аллергия, слизистая оболочка носа и носовых пазух может опухнуть. Слизь может застрять. Затем бактерии могут размножаться, вызывая бактериальный синусит. Это также называется инфекцией носовых пазух.
Когда у ребенка простуда или аллергия, слизистая оболочка носа и носовых пазух может опухнуть. Слизь может застрять. Затем бактерии могут размножаться, вызывая бактериальный синусит. Это также называется инфекцией носовых пазух.
Синусит часто начинается с простуды. Симптомы простуды часто проходят через 5 или 10 дней. Если синусит развивается, симптомы сохраняются и могут даже ухудшиться.Густая желто-зеленая слизь может вытекать из носа. Ваш ребенок может больше кашлять. У вашего ребенка также может быть неприятный запах изо рта, который не проходит. Другие симптомы могут включать боль или отек лица, боль в горле или головную боль.
Врач прописал антибиотики для лечения бактериальной инфекции. Симптомы обычно проходят через 2–3 дня после того, как ребенок начал принимать лекарство.
Уход на дому
При уходе за ребенком на дому соблюдайте следующие правила:
Медицинский работник прописал вашему ребенку пероральный антибиотик.Это поможет остановить инфекцию.
 Следуйте всем инструкциям по введению этого лекарства вашему ребенку. Убедитесь, что ваш ребенок принимает лекарство каждый день, пока оно не исчезнет. У вас не должно быть ничего лишнего. Вам также могут посоветовать использовать назальные капли с солевым раствором или противоотечное средство.
Следуйте всем инструкциям по введению этого лекарства вашему ребенку. Убедитесь, что ваш ребенок принимает лекарство каждый день, пока оно не исчезнет. У вас не должно быть ничего лишнего. Вам также могут посоветовать использовать назальные капли с солевым раствором или противоотечное средство.Если ваш ребенок испытывает боль, дайте ему или ей обезболивающее в соответствии с рекомендациями врача. Не давайте ребенку аспирин, если об этом не сказали. Не давайте ребенку другие лекарства, не посоветовавшись предварительно с врачом.
Дайте ребенку достаточно времени для отдыха. Постарайтесь, чтобы вашему ребенку было максимально комфортно. Некоторые дети могут отвлекаться на тихие занятия.
Поощряйте ребенка пить жидкости. Малыши и дети старшего возраста могут предпочесть холодные напитки, замороженные десерты или ледяное мороженое. Им также может понравиться теплый куриный суп или напитки с лимоном и медом. Не давайте мед детям младше 1 года.

Используйте увлажнитель с прохладным туманом в спальне ребенка, чтобы облегчить дыхание, особенно ночью или если воздух в вашем доме сухой.Очистите и высушите увлажнитель, чтобы предотвратить рост бактерий и плесени. Не используйте испаритель с горячей водой. Это может вызвать ожоги.
Не курите рядом с ребенком. Табачный дым может ухудшить симптомы у вашего ребенка.
«Не принимайте антигистаминные препараты при остром синусите. Они могут препятствовать вытеканию жидкости из носовых пазух.
Инфекция носовых пазух не заразна. Ваш ребенок может вернуться в школу, если у него не будет температуры и он не чувствует себя хорошо.
Последующее наблюдение
Последующее наблюдение у лечащего врача вашего ребенка или в соответствии с указаниями.
Когда обращаться за медицинской помощью
Немедленно позвоните врачу вашего ребенка, если у вашего ребенка есть одно из следующих:
Лихорадка (см.
 Лихорадка и дети ниже)
Лихорадка и дети ниже)Лихорадка, которая не проходит после начала приема антибиотиков
Отек или покраснение вокруг глаз, сохраняющееся весь день, а не только утром
Непрекращающаяся рвота
Чувствительность к свету
Раздражительность, которая усиливается
Внезапная боль в лице или голове
Двойное зрение
Жесткая шея
Симптомы не исчезнут в течение 10 дней
Позвоните
911Позвоните 911 или немедленно обратитесь за медицинской помощью, если произойдет одно из следующих событий:
Проблемы с дыханием или одышка
Не действует r ходит или не думает ясно
Сильная боль в лице или голове, не купирующаяся при помощи обезболивающих или по указанию врача
Лихорадка и дети
С помощью цифрового термометра проверьте температуру ребенка. Не используйте ртутный термометр. Цифровые термометры бывают разных видов и применений. К ним относятся:
Не используйте ртутный термометр. Цифровые термометры бывают разных видов и применений. К ним относятся:
Ректальный. Для детей младше 3 лет ректальная температура является наиболее точной.
Лоб (височный). Работает для детей от 3 месяцев и старше. Если у ребенка младше 3 месяцев есть признаки болезни, это можно использовать для первого прохода. Врач может подтвердить ректальную температуру.
Ухо (барабанное). Температура ушей точна после 6 месяцев, но не раньше.
Подмышечная (подмышечная). Это наименее надежный, но его можно использовать для первого прохода, чтобы проверить ребенка любого возраста с признаками болезни. Врач может подтвердить ректальную температуру.
Рот (оральный). Не используйте термометр во рту ребенка, пока ему или ей не исполнится 4 года.
Осторожно пользуйтесь ректальным термометром. Следуйте инструкциям производителя продукта для правильного использования. Вставьте аккуратно. Пометьте его и убедитесь, что он не используется во рту. Он может передавать микробы через стул. Если вы чувствуете себя плохо с ректальным термометром, спросите у врача, какой тип использовать вместо него. Когда вы разговариваете с любым поставщиком медицинских услуг о лихорадке вашего ребенка, сообщите ему или ей, какой тип вы использовали.
Следуйте инструкциям производителя продукта для правильного использования. Вставьте аккуратно. Пометьте его и убедитесь, что он не используется во рту. Он может передавать микробы через стул. Если вы чувствуете себя плохо с ректальным термометром, спросите у врача, какой тип использовать вместо него. Когда вы разговариваете с любым поставщиком медицинских услуг о лихорадке вашего ребенка, сообщите ему или ей, какой тип вы использовали.
Ниже приведены инструкции, которые помогут узнать, есть ли у вашего маленького ребенка температура. Лечащий врач вашего ребенка может дать вам другие номера для вашего ребенка.Следуйте конкретным инструкциям вашего провайдера.
Показания лихорадки у ребенка до 3 месяцев:
Показания лихорадки для ребенка в возрасте от 3 месяцев до 36 месяцев (3 года):
Ректально, лоб или ухо: 102 ° F (38,9 ° C) или выше
Подмышечная впадина: 101 ° F (38,3 ° C) или выше
В этих случаях позвоните поставщику медицинских услуг:
Повторяющаяся температура 104 ° F (40 ° C) или выше у ребенка любого возраста
Лихорадка 100 лет.
 4 ° F (38 ° C) или выше у ребенка младше 3 месяцев
4 ° F (38 ° C) или выше у ребенка младше 3 месяцевЛихорадка, которая длится более 24 часов у ребенка младше 2 лет
Лихорадка, которая длится 3 дня у ребенка в возрасте 2 лет и старше
Case Based Pediatrics Глава
7-летняя ранее здоровая женщина обратилась к лечащему врачу с 12-дневной историей стойких густых выделений из носа, заложенности носа, кашля и перемежающейся субфебрильной температуры.При дальнейшем допросе ее родители выяснили, что кашель усиливается ночью, но хрипов нет ни в настоящее время, ни в прошлом. У нее также, кажется, один скачок температуры в день примерно до 38,2 градусов (100,8 градусов по Фаренгейту). Никаких лекарств не принимает. Они отрицают возможность инородного тела в носу. Она отрицает рвоту, головную боль, боль в ухе или сыпь.
В анамнезе нет данных о госпитализации, астме, аллергическом рините или муковисцидозе.
Экзамен: VS T 37.2, П 90, Р 15, БП 88/50. Она внимательная, интерактивная женщина, дышащая комфортно. У нее нет глазных аномалий. У нее чистые барабанные перепонки. У нее заложенность носа с густой желтой гнойной слизью в задней части носового глотки. Носовые раковины красные и опухшие. Просветление пазух неоднозначно. При пальпации верхнечелюстных пазух у нее легкая болезненность. Глотка во рту не эритематозна. Изо рта дурно пахнет. У нее нет явного кариеса или боли при постукивании зубов.Ее легкие чистые. Остальные ее экзамены в порядке.
Она внимательная, интерактивная женщина, дышащая комфортно. У нее нет глазных аномалий. У нее чистые барабанные перепонки. У нее заложенность носа с густой желтой гнойной слизью в задней части носового глотки. Носовые раковины красные и опухшие. Просветление пазух неоднозначно. При пальпации верхнечелюстных пазух у нее легкая болезненность. Глотка во рту не эритематозна. Изо рта дурно пахнет. У нее нет явного кариеса или боли при постукивании зубов.Ее легкие чистые. Остальные ее экзамены в порядке.
Диагноз острого бактериального синусита ставится на основании анамнеза и медицинского осмотра. Ей назначают амоксициллин в дозе 50 мг / кг / день в течение 10 дней. Симптомы быстро проходят, и к 3-му дню лечения симптомы отсутствуют.
Синусит — распространенное детское заболевание, которое включает воспаление придаточных пазух носа (лобных, верхнечелюстных, решетчатых и / или клиновидных). Существует множество этиологий и форм синусита, включая простой самостоятельный вирусный риносинусит, острый бактериальный, подострый и хронический синусит. Различия между этими обозначениями в основном заключаются в продолжительности симптомов.
Различия между этими обозначениями в основном заключаются в продолжительности симптомов.
При остром бактериальном синусите симптомы носовых пазух и носовых пазух присутствуют не менее 10 дней, но менее 30 дней. Подострый синусит проявляется симптомами носовых пазух и носовых пазух, длящимися более 4 недель, но менее 12 недель, а хронический синусит проявляется симптомами продолжительностью не менее 12 недель (1).
Анатомически верхнечелюстная и решетчатая пазухи формируются на третьем и четвертом месяце беременности, но при рождении остаются очень маленькими.Лобные пазухи развиваются к одному-двум годам и принимают окончательное положение над орбитальным гребнем к пятому или шестому дню рождения. Однако лобные пазухи полностью не развиты до позднего подросткового возраста. Лобная, решетчатая и верхнечелюстная пазухи отводятся через остиомеатальный комплекс, расположенный между средними и нижними носовыми раковинами. Это делает нормальную мукоцилиарную моторику обязательной для предотвращения инфекций носовых пазух. В отсутствие эффективного очищения секрета ресничками пазухи становятся средой для роста бактерий.Таким образом, все, что нарушает нормальную функцию ресничек, такое как воздействие сигаретного дыма, вирусные инфекции, аллергический ринит, муковисцидоз, иммунодефицит, гастроэзофагеальный рефлюкс и цилиарная дискинезия, может предрасполагать пациентов к развитию синусита. Обструкция носа, вызванная инородными телами, полипами, большими аденоидами, волчьей пастью и травмой, также является факторами риска синусита. Однако вирусные инфекции представляют собой провоцирующее событие примерно в 80% случаев острого синусита, при этом аллергическое воспаление составляет около 20% острого синусита.Подсчитано, что типичный ребенок имеет 6-8 вирусных URI в год, и примерно у 10% из них может развиться вторичный бактериальный синусит.
В отсутствие эффективного очищения секрета ресничками пазухи становятся средой для роста бактерий.Таким образом, все, что нарушает нормальную функцию ресничек, такое как воздействие сигаретного дыма, вирусные инфекции, аллергический ринит, муковисцидоз, иммунодефицит, гастроэзофагеальный рефлюкс и цилиарная дискинезия, может предрасполагать пациентов к развитию синусита. Обструкция носа, вызванная инородными телами, полипами, большими аденоидами, волчьей пастью и травмой, также является факторами риска синусита. Однако вирусные инфекции представляют собой провоцирующее событие примерно в 80% случаев острого синусита, при этом аллергическое воспаление составляет около 20% острого синусита.Подсчитано, что типичный ребенок имеет 6-8 вирусных URI в год, и примерно у 10% из них может развиться вторичный бактериальный синусит.
Основными бактериальными патогенами, вызывающими бактериальный синусит, являются Streptococcus pneumonia (30%), нетипируемый Haemophilus influenzae (20%) и Moraxella catarrhalis (20%) (2). Вирусные изоляты включают аденовирус, вирус парагриппа, гриппа и риновирус, на которые приходится 10% случаев синусита. При хроническом синусите результаты были разными: альфа-гемолитические стрептококки, золотистый стафилококк, анаэробы и смешанные колонии часто восстанавливались.
Вирусные изоляты включают аденовирус, вирус парагриппа, гриппа и риновирус, на которые приходится 10% случаев синусита. При хроническом синусите результаты были разными: альфа-гемолитические стрептококки, золотистый стафилококк, анаэробы и смешанные колонии часто восстанавливались.
Самая частая жалоба пациента — стойкие выделения из носа, которые могут быть любого качества: жидкие, густые, прозрачные или гнойные. Другие частые жалобы включают постоянный кашель, усиливающийся ночью, зловонное дыхание, субфебрильную температуру, зубную боль и боль в горле. У детей старшего возраста, подростков и взрослых будут более специфические жалобы, такие как боль в лице и давление, а также головные боли.
При физикальном осмотре часто трудно отличить неосложненный вирусный риносинусит от острого бактериального синусита.В обоих случаях наблюдается легкая эритема и отек носовых раковин со слизисто-гнойными выделениями из носа. Болезненность носовых пазух может быть полезна для детей старшего возраста и подростков, но ненадежна для детей младшего возраста. Просвечивание пазух может быть полезно для оценки наличия жидкости в верхнечелюстных и лобных пазухах. Однако этот метод трудно выполнять правильно, и было показано, что он ненадежен у детей младше 10 лет из-за асимметричного развития пазух или отсутствия развития пазух.
Просвечивание пазух может быть полезно для оценки наличия жидкости в верхнечелюстных и лобных пазухах. Однако этот метод трудно выполнять правильно, и было показано, что он ненадежен у детей младше 10 лет из-за асимметричного развития пазух или отсутствия развития пазух.
Аспирация синуса остается золотым стандартом диагностики острого бактериального синусита. Однако это инвазивно и требует квалифицированного хирурга ЛОР. Впоследствии для подтверждения диагноза синусита использовались менее инвазивные тесты, такие как рентген пазух носа, компьютерная томография носовых пазух и МРТ. Рентгенологические признаки синусита: полное помутнение, утолщение слизистой оболочки не менее 4 мм или уровень жидкости в воздухе. Однако даже при наличии этих рентгенологических данных нельзя отличить вирусный риносинусит от острого или хронического синусита.
В сентябре 2001 года Американская академия педиатрии опубликовала клиническое руководство по лечению синусита. Часть их рекомендаций включает соответствующую диагностику и использование визуализационных исследований для подтверждения синусита. Одним словом, они рекомендуют детям лечить острый бактериальный синусит антибиотиками. При неосложненном синусите лечение проводится в стандартной дозе амоксициллина 45-50 мг / кг / сут. Тем не менее, альтернативные дозировки или лекарства должны быть рассмотрены, если пациент не в состоянии улучшить обычные дозы амоксициллина, в последнее время лечение с амоксициллин (продолжительность антибактериальной терапии была спорной, между 10-28 дней.Недавние рекомендации предполагают продолжение приема антибиотиков до тех пор, пока у пациента не исчезнут симптомы, плюс дополнительные 7 дней, но не менее 10 дней.
Одним словом, они рекомендуют детям лечить острый бактериальный синусит антибиотиками. При неосложненном синусите лечение проводится в стандартной дозе амоксициллина 45-50 мг / кг / сут. Тем не менее, альтернативные дозировки или лекарства должны быть рассмотрены, если пациент не в состоянии улучшить обычные дозы амоксициллина, в последнее время лечение с амоксициллин (продолжительность антибактериальной терапии была спорной, между 10-28 дней.Недавние рекомендации предполагают продолжение приема антибиотиков до тех пор, пока у пациента не исчезнут симптомы, плюс дополнительные 7 дней, но не менее 10 дней.
Хирургическое лечение при остром синусите показано редко. Однако в случаях, когда пациенты не реагируют на агрессивную противомикробную терапию или страдают рефрактерным хроническим синуситом, может быть показана аспирация носовых пазух. Аспирация носовых пазух полезна как для вентиляции носовых пазух, так и для получения культур. Хирургическое вмешательство при хроническом синусите включает эндоскопическое увеличение остиомеатального комплекса и переднюю этмоидэктомию. Однако фактический результат и польза хирургии носовых пазух точно не установлены.
Однако фактический результат и польза хирургии носовых пазух точно не установлены.
Подавляющее большинство острых бактериальных синуситов проходит без проблем. Несколько сообщенных осложнений, связанных с синуситом, включают непрерывное распространение инфекции на орбиту, кости или центральную нервную систему. Наиболее вероятно поражение орбиты, которое может привести к периорбитальному и орбитальному целлюлиту, орбитальному и поднадкостничному абсцессам. Другие задокументированные осложнения включают лобный остеомиелит (опухоль Потта), эпидуральный абсцесс, субдуральную эмпиему, тромбоз кавернозного синуса и менингит.
Вопросы
1. Какая доза и лекарство лучше всего при неосложненном синусите?
2. Какой процент вирусных URI прогрессирует до острого бактериального синусита?
3. Назовите некоторые факторы риска развития гайморита.
4. Какие рентгенологические находки синусита?
5. Какое осложнение синусита является наиболее частым?
Список литературы
1. Нэш Д., Уолд Э. Синуситис. Pediatr Rev 2001; 22 (4): 111-116.
Нэш Д., Уолд Э. Синуситис. Pediatr Rev 2001; 22 (4): 111-116.
2. Wald E, et al. Руководство по клинической практике: лечение синусита. Педиатрия 2001: 108 (3): 798-806.
3. Черри Дж. Д., Ньюман А. Глава 17-Синусит. В: Feign RD, Cherry JD (ред.). Учебник детских инфекционных болезней, 4-е издание. 1998, Филадельфия: WB Saunders Co, стр. 183-190.
4. Кенна М. Часть XVII, Раздел II — Верхние дыхательные пути. В: Behrman RE, Kliegman RM, Jenson HB (ред.).Учебник педиатрии Нельсона, 16-е издание. 2000, Филадельфия: WB Saunders Co, стр. 11258-1264.
Ответы на вопросы
1. Амоксициллин 45-50 мг / кг / сут.
2. Прогресс до 10%.
3. Аллергический ринит, вирусные инфекции, муковисцидоз, инородное тело.
4. Утолщение слизистой оболочки не менее 4 мм, уровень жидкости в воздухе, помутнение.
5. Периорбитальный целлюлит.
Вернуться к содержанию
Домашняя страница факультета педиатрии Гавайского университета
.







 Острый вирусный синусит вероятен, если ваш ребенок болеет менее 10 дней и не становится хуже. Острый бактериальный синусит вероятен, когда симптомы синусита совсем не улучшаются в течение 10 дней после болезни или если вашему ребенку становится хуже в течение 10 дней после того, как стало лучше.
Острый вирусный синусит вероятен, если ваш ребенок болеет менее 10 дней и не становится хуже. Острый бактериальный синусит вероятен, когда симптомы синусита совсем не улучшаются в течение 10 дней после болезни или если вашему ребенку становится хуже в течение 10 дней после того, как стало лучше.

 2014 15 апреля; 89 (8): 676-681.
2014 15 апреля; 89 (8): 676-681. Следуйте всем инструкциям по введению этого лекарства вашему ребенку. Убедитесь, что ваш ребенок принимает лекарство каждый день, пока оно не исчезнет. У вас не должно быть ничего лишнего. Вам также могут посоветовать использовать назальные капли с солевым раствором или противоотечное средство.
Следуйте всем инструкциям по введению этого лекарства вашему ребенку. Убедитесь, что ваш ребенок принимает лекарство каждый день, пока оно не исчезнет. У вас не должно быть ничего лишнего. Вам также могут посоветовать использовать назальные капли с солевым раствором или противоотечное средство.
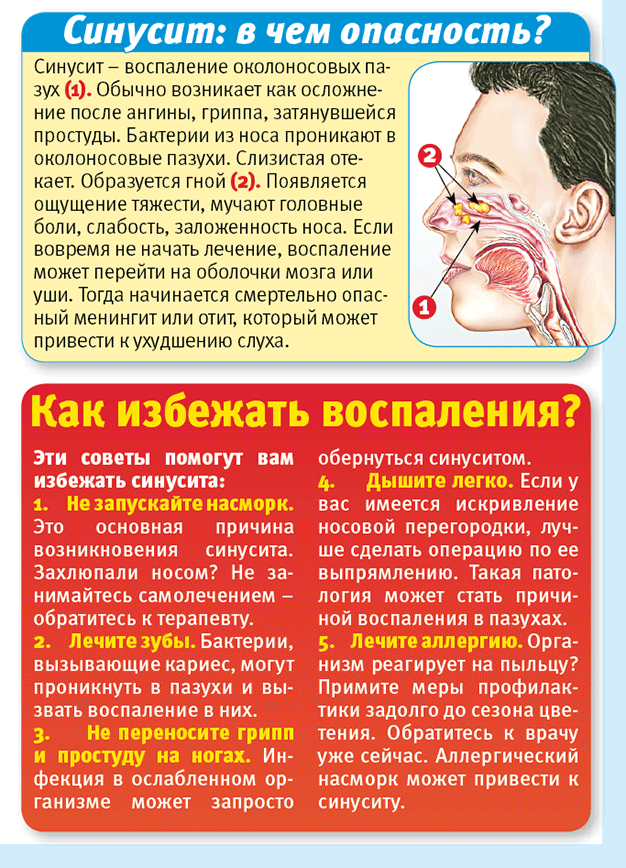 Лихорадка и дети ниже)
Лихорадка и дети ниже) 4 ° F (38 ° C) или выше у ребенка младше 3 месяцев
4 ° F (38 ° C) или выше у ребенка младше 3 месяцев