Эндогенные заболевания: Эндогенные психические заболевания (шизофрения) — Психотерапевт — Отделение общей врачебной практики с персональным наблюдением — Отделения
Эндогенные психические заболевания (шизофрения) — Психотерапевт — Отделение общей врачебной практики с персональным наблюдением — Отделения
Эндогенные психические заболевания (шизофрения)
Шизофрения – одно из наиболее распространенных психических расстройств, характеризуемое сочетанием так называемой продуктивной симптоматики (обманы восприятия, бредовые идеи, расстройства настроения) так и негативных симптомов (апатия, аутизм, обеднение эмоций). Этому сопутствуют нарушения познавательных способностей, мышления, социальная дезадаптация пациентов. Течение болезни может быть непрерывным или приступообразным. Для шизофрении характерно расщепление психических функций (от греческих слов шизо – расщепляю и френ – разум.
Причины возникновения этого заболевания до конца не выяснены, большую роль отводят наследственным факторам, что подтверждено фундаментальными генетическими исследованиями. Провоцировать наступление заболевания могут факторы внешней среды: психосоциальные стрессовые факторы, воздействующие на конституционально «уязвимую» психику человека, могут вызвать развитие психоза.
Шизофрения – наиболее «дорогостоящее» расстройство в психиатрии. Экономические потери от нее складываются из расходов на психофармакотерапию, потерь от временной нетрудоспособности и ранней инвалидности. Такие пациенты, как правило, стигматизированы, отмечены «клеймом» психического заболевания вследствие своей социальной, трудовой и бытовой несостоятельности.
А между тем шизофрению в очень многих случаях можно эффективно лечить, возвращая пациента к нормальной жизни. Диагностику шизофрении проводят по специальным критериям, подключая лабораторные и инструментальные исследования (электроэнцефалографию, КТ, МРТ). Важное значение имеет психологическое тестирование.
Лечение включает следующие методы:
- Биологическую терапию, в том числе фармакологическое лечение. Современные фармакологические антипсихотические средства позволяют быстро редуцировать острую симптоматику. Индивидуально подобранное поддерживающее лечение позволяет предотвращать рецидивы заболевания.
 В сложных случаях в специализированных стационарах применяют инсулинокоматозную и электросудорожную терапию.
В сложных случаях в специализированных стационарах применяют инсулинокоматозную и электросудорожную терапию. - Психосоциальное лечение и психосоциальную реабилитацию, психотерапию, современные организационные формы помощи.
Еще раз подчеркнем, что во многих случаях при эндогенных психических заболеваниях современная медицина способна эффективно помочь таким пациентам. Особенно хороший эффект достигается совместными усилиями психиатров, психологов, социальных работников, врачей общемедицинской практики.
Более подробная информация по телефону:
8(495)680-29-83
Эндогенные аффективные расстройства (В.
 И. Крылов)
И. Крылов)Маниакально-депрессивный психоз (МДП) – заболевание, характеризующееся периодичностью возникновения аффективных нарушений в виде депрессивных и маниакальных состояний с полной их обратимостью и восстановлением психических функций в интермиссию.
ЭпидемиологияПоказатели распространенности МДП по данным клинико-эпидемиологических исследователей варьируют от 0,11 до 12 на тысячу населения. Различия в показателях распространенности заболевания, полученные в различных исследованиях, прежде всего связаны с отсутствием единых формализованных диагностических критериев.
Распространенность рекуррентной депрессии (РД) в популяции от 3 до 6 %, биполярного аффективного расстройства (БАР) – 0,5 – 2%. Риск развития рекуррентной депрессии в течение жизни достигает 20%, биполярного аффективного расстройства – 5%, а с учетом субклинических форм – 12%.
Среди больных
МДП преобладают лица женского пола. Женщины составляют от 60 до 70% больных с
циркулярным психозом. Соотношение лиц женского мужского пола при биполярном
аффективном расстройстве 3:2, при рекуррентной депрессии 2:1.
Соотношение лиц женского мужского пола при биполярном
аффективном расстройстве 3:2, при рекуррентной депрессии 2:1.
Для МДП характерно чередование аффективных фаз и светлых промежутков. Аффективные фазы или эпизоды могут быть различной тяжести и продолжительности. При классическом варианте МДП
Маниакальные фазы обычно короче депрессивных. Средняя продолжительность маниакальных состояний составляет 5-6, депрессивных 6-9 месяцев. Минимальная продолжительность аффективной фазы согласно критериям МКБ – не менее одной недели при условии «полного нарушения обычной работоспособности и социальной деятельности». Максимальная продолжительность фазы может достигать нескольких лет.
После
минования фазы полностью нормализуется психическое состояние.
МДП чаще манифестирует депрессивной, реже маниакальной фазой. Характерной является сезонность возникновения фаз. Психические нарушения возникают в определенные месяцы — чаще осенью – зимой и весной.
Депрессивная фаза характеризуется триадой симптомов: гипотимией, идеаторным и двигательным торможением. Гипотимия или болезненно сниженное настроение является наиболее характерным признаком депрессивного состояния. Выраженность гипотимии различна: от неглубокой подавленности, угнетенности до переживания вселенской тоски, скорби.
Характерной
является витализация аффекта – физическое, телесное ощущение сниженного
настроения. Переживание «предсердечной тоски» характеризуется ощущением «тяжести», «сдавления», «сжатия» в перикардиальной
или загрудинной области.
Обычно отмечаются достаточно четкие колебания настроения, с максимальной выраженностью снижения настроения в утренние часы. Во второй половине дня, к вечеру, состояние несколько улучшается.
Внешний вид больных соответствует их переживаниям. Выражение глаз и мимика говорят о печали и скорби. Движения отличаются медлительностью. Больные жалуются, что им трудно двигаться, говорить. В тяжелых случаях заторможенность достигает депрессивного ступора. Большую часть времени больные сидят в сгорбленной позе с опущенной головой или лежат в постели, устремив взгляд в одну точку.
Идеаторное торможение может субъективно оцениваться как забывчивость, нарушение способности к концентрации внимания, переживание замедленного течения мыслительных процессов. В беседе это проявляется ответами после длительных пауз, обедненной речью.
Депрессивные
идеи безысходности, бесперспективности, малоценности могут иметь сверхценный
либо бредовой характер. При утяжелении депрессии присоединяются идеи
самообвинения и самоуничижения, греховности. Больные считают, что они
«недостойные», «ничтожные» люди, прошлое и настоящее оценивается как цепь
бесконечных просчетов и ошибок. Утверждают, что происходящее с ними — наказание
за совершенные в прошлом проступки; заявляют, что они недостойны лечения и
пребывания в больнице, так как их надо направить в тюрьму или уничтожить.
Больные считают, что они
«недостойные», «ничтожные» люди, прошлое и настоящее оценивается как цепь
бесконечных просчетов и ошибок. Утверждают, что происходящее с ними — наказание
за совершенные в прошлом проступки; заявляют, что они недостойны лечения и
пребывания в больнице, так как их надо направить в тюрьму или уничтожить.
Аппетит, как правило, снижен или отсутствует. Пища кажется безвкусной, пресной. Как правило, во время депрессивной фазы больные худеют на несколько килограммов. Характерным является нарушение цикла сон-бодрствование. Для депрессивных состояний типично уменьшение продолжительности сна за счет ранних пробуждений и затрудненного засыпания. Тяжело переживаются больными деперсонализационные расстройства — субъективное чувство полного отсутствия сна.
Соматовегетативные
нарушения обусловлены повышением тонуса симпатического отдела вегетативной
нервной системы. Со стороны сердечно-сосудистой системы выявляется тахикардия,
подъем АД, со стороны желудочно-кишечного тракта – запоры, явления дискинезии.
У трети больных МДП наблюдаются смешанные состояния, при которых сочетаются симптомы, характерные для мании и депрессии. В МКБ-10 смешанный аффективный эпизод характеризуется «одномоментным существованием маниакальных и депрессивных симптомов, длящихся не менее двух недель и их быстрым чередованием в течение нескольких часов».
Смешанные состояния, возникающие в период перехода из одной фазы в другую, характеризуются высоким суицидальным риском.
Наряду с
классической меланхолической депрессией при МДП могут часто наблюдаться
Атипичные варианты депрессивного синдрома. Наиболее часто встречаются следующие
клинические варианты депрессивного синдрома. Тревожная или ажитированная депрессия с доминированием либо значительным удельным весом тревожного аффекта,
идеаторным и двигательным возбуждением, высоким суицидальным риском.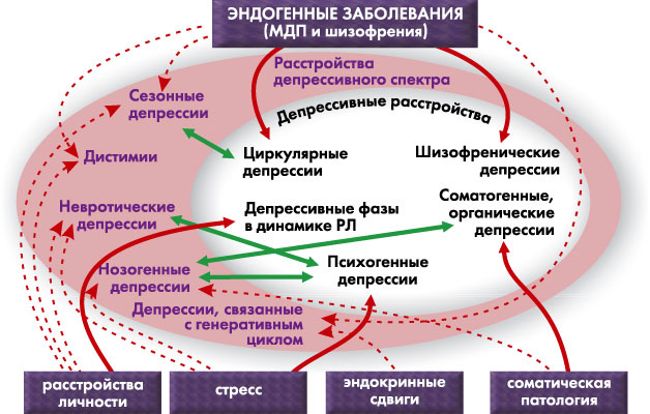
Апатическая депрессия – с отсутствием стремления и побуждения к деятельности, непереносимостью интеллектуальных и физических нагрузок.
Адинамическая или анергическая депрессия с преобладанием вялости, бессилия при наличии желаний, стремления к деятельности.
Дисфорическая депрессия с гневливо-раздражительным фоном настроения, склонностью к ауто- и гетероагрессивным действиям.
Психическое состояние больных в маниакальной фазе характеризуется болезненно повышенным настроением – гипертимией, ускорением темпа мышления, двигательным возбуждением. Настроение повышено без какого-либо повода. Больные переполнены чувством радости, веселья. Окружающее воспринимается в радужных тонах. Неприятные события не оказывают влияния на настроение.
Темп мышления
ускоряется, преобладают ассоциации по сходству и смежности. Больные без умолку
говорят. Легко рифмуют случайные фразы, пытаются петь и танцевать.
Отмечается прилив бодрости и энергии, появляется ощущение психического и физического благополучия. Чувство усталости отсутствует. Потребности во сне и отдыхе уменьшается. Повышенная отвлекаемость сводит на нет все начинания больных. Ни одно дело не доводится до конца.
Утрачивается чувство такта. Больные во все вмешиваются, дают советы окружающим. Без учета ситуации много шутят, громко смеются, легко заводят новые знакомства.
Характерным для маниакальных состояний являются идеи переоценки личности – преувеличение своих достижений, талантов, заслуг. Больные переоценивают свои внешние данные, охотно рассказывают окружающим о своих любовных победах и успехах, много говорят на эротические темы, легко вступают в половые связи.
Критика к состоянию и поведению отсутствует,
Наряду с
классической веселой манией при МДП может наблюдаться атипичный вариант маниакального
синдрома – гневливая мания. В этом случае на фоне приподнятого настроения
отмечается склонность к дисфорическим реакциям, раздражительность,
придирчивость. При непродуктивной мании выпадает идеаторный компонент триады,
приподнятое настроение не сопровождается ускорением ассоциативных процессов. В
случае заторможенной мании выпадает двигательный компонент триады,
повышенное настроение не сопровождается моторным возбуждением.
При непродуктивной мании выпадает идеаторный компонент триады,
приподнятое настроение не сопровождается ускорением ассоциативных процессов. В
случае заторможенной мании выпадает двигательный компонент триады,
повышенное настроение не сопровождается моторным возбуждением.
Наибольшие трудности представляет диагностика так называемых «скрытых», «маскированных» депрессий и маний. Наиболее часто встречаются «соматические маски» аффективных фаз. В этом случае пониженное либо приподнятое настроение скрывается за «фасадом» соматических жалоб. В клинической практике чаще встречаются соматизированные депрессии, значительно реже – соматизированные мании.
Диагностика
соматизированных аффективных фаз основывается на следующих клинических
признаках: 1) суточные колебания выраженности симптоматики, аналогичные ритмике
аффекта при классических аффективных фазах; 2) фазное течение заболевания; 3)
чередование соматизированных и манифестных аффективных фаз; 4) наличие
наследственной отягощенности аффективными расстройствами; 5) отсутствие
органической причины страдания, подтвержденное клиническими, лабораторными и
инструментальными методами; 6) отсутствие аффекта от соматотропной терапии.
В зависимости от соотношения в клинической картине болезни аффективных расстройств различного полюса выделяют монополярный и биполярный варианты заболевания. Разделение МДП на моно- и биполярный варианты обосновано клиническими и биологическими исследованиями, имеет важное значение для прогноза и терапии.
Монополярный вариантМонополярный вариант заболевания прогностически более благоприятен в сравнении с биполярным. Монополярный депрессивный вариант (рекуррентное депрессивное расстройство по МКБ-10). В клинической картине болезни на всем протяжении наблюдаются только депрессивные фазы. Начало заболевания, как правило, в возрасте 40-45 лет.
Монополярный
маниакальный вариант. Клиническая картина болезни представлена
исключительно маниакальными состояниями. Дебют болезни обычно после 35 лет,
характерной является сезонность возникновения аффективных фаз. Прогностически
менее благоприятен в сравнении с монополярным депрессивным вариантом. Прослеживается тенденция к затяжному течению аффективных фаз с трансформацией в
континуальное течение.
Прослеживается тенденция к затяжному течению аффективных фаз с трансформацией в
континуальное течение.
Биполярный вариант как правило манифестирует в более молодом возрасте. При биполярных депрессиях отмечается тенденция к более быстрому развитию и редукции симптоматики. Рису суицида при биполярной депрессии выше, чем при рекуррентной.
Для биполярного аффективного расстройства характерна большая частота и длительность фаз в сравнении с рекуррентной депрессией.
При биполярном течении заболевания доминирование маниакальных состояний в клинической картине расценивается как прогностически менее благоприятный вариант болезни в сравнении с биполярной формой с преобладанием депрессии.
В рамках
биполярного варианта заболевания принято выделять биполярное расстройство
первого и второго типа. Биполярное расстройство первого типа (БАР-1) характеризуется регулярной сменой маниакальных и депрессивных фаз
психотического уровня. Типичными являются классические аффективные фазы по типу
меланхолической депрессии и веселой мании. Основанием для диагностики БАР-1
является «наличие хотя бы одного развернутого или смешанного эпизода». На
инициальном этапе болезни часто наблюдаются смешанные аффективные фазы.
Типичными являются классические аффективные фазы по типу
меланхолической депрессии и веселой мании. Основанием для диагностики БАР-1
является «наличие хотя бы одного развернутого или смешанного эпизода». На
инициальном этапе болезни часто наблюдаются смешанные аффективные фазы.
Биполярное аффективное расстройство II типа (БАР-II) «потенциально» или «условно» биполярный психоз. Клиническая картина заболевания наряду с преобладающими по степени выраженности и числу депрессивными фазами представлена относительно кратковременными гипоманиакальными состояниями. Основным для диагностики БАР-II является наличие «хотя бы одного гипоманиакального и одного депрессивного при отсутствии в анамнезе развернутых депрессивных состояний».
Большинством психиатров БАР-II признается в качестве самостоятельного варианта циркулярного психоза с крайне низкой вероятностью трансформации в БАР-1.
ЦиклотимияЦиклотимия — мягкий, абортивный вариант МДП. В литературе циклотимию относят к
заболеваниям биполярного спектра. Манифестные психотические маниакальные и
депрессивные состояния не наблюдаются.
В литературе циклотимию относят к
заболеваниям биполярного спектра. Манифестные психотические маниакальные и
депрессивные состояния не наблюдаются.
Колебания настроения при циклотимии могут быть выражены в меньшей степени в сравнении с колебаниями самооценки, общей и социальной активности, витальных функций (сна и аппетита).
Больные с циклотимией редко активно обращаются за медицинской помощью. Заболевание, как правило, диагностируется ретроспективно.
Этиология и патогенезМДП имеет сложную этиологию и патогенез. Наследственные предрасполагающие факторы взаимодействуют с внешними биологическими и психосоциальными влияниями.
Данные
клинико-генетических исследований свидетельствуют о наследственной семейной
природе заболевания. Установлено, что в семьях больных МДП происходит
накопление случаев расстройств аффективного спектра (МДП, циклотимия,
шизоаффективный психоз). При этом риск развития болезни увеличивается по мере
нарастания родственной близости членов семьи.
Получены данные, указывающие на генетическую гетерогенность МДП. Наследственная отягощенность при биполярном варианте в несколько раз превышает аналогичный показатель при монополярном варианте заболевания.
Результаты близнецовых исследований подтверждают вклад генетического фактора в развитие заболевания. Конкордантность монозиготных близнецов превышает аналогичный показатель у дизиготных близнецов в 3-5раз.
Имеющиеся данные о роли генетической предиспозиции не исключают влияние внешних «средовых» факторов на вероятность развития болезни. Риск развития заболевания не достигает 100% даже у монозиготных близнецов как при монополярном, так и при биполярном варианте заболевания.
Патогенез МДП
связывают с нарушением центральной норадренергической и серотонинергической
нейротрансмиссии. Считается, что в основе развития аффективных нарушений лежит
дисбаланс серотонинергической-норадренергической системы головного мозга, определяющий
дефицит либо избыток биогенных аминов в синапсах нейронов. При этом развитие
депрессии связывается с дефицитом, а мании – с избытком катехоламинов.
При этом развитие
депрессии связывается с дефицитом, а мании – с избытком катехоламинов.
Однако данная гипотеза отражает лишь одно звено патогенеза аффективных нарушений. Определенную роль в генезе заболевания играет дисфункция гипоталамо-гипофизарно-надпочечниковой и тиреодных систем.
Имеются данные по связи аффективных нарушений с десинхронизацией биологических ритмов, в частности с расстройством регуляции цикла сон-бодрствование, вследствие нарушенной продукции гормона эпифиза мелатонина.
Исследованиями последних лет установлено, что при МДП наблюдаются морфологические изменения (атрофия и гипертрофия) в гиппокампе и миндалевидном теле – участках головного мозга, играющих ключевую роль в регуляции эмоций.
Лечение В системе лечения и реабилитации больных МДП
выделяют три относительно самостоятельных этапа. Конечной целью купирующей
терапии является достижение ремиссии. Для лечения депрессивных фаз в
большинстве случаев используются препараты из группы антидепрессантов. Выбор
антидепрессанта проводится с учетом тяжести состояния, психопатологической
структуры депрессии, спектра психотропной активности, а так же сопутствующей
соматической патологии.
Выбор
антидепрессанта проводится с учетом тяжести состояния, психопатологической
структуры депрессии, спектра психотропной активности, а так же сопутствующей
соматической патологии.
Лечение неглубоких депрессий субпсихотического уровня может проводиться в амбулаторных условиях. При легких и умеренно выраженных депрессиях больные особенно чувствительны к побочным эффектам фармакотерапии. В связи с этим предпочтение отдается препаратам нового поколения, вызывающим наименьшее число побочных эффектов. Наиболее широко в настоящее время используются препараты из группы селективных ингибиторов обратного захвата серотонина (СИОЗС).
Лечение тяжелых психотических депрессий должно проводиться в условиях психиатрического стационара. В этом случае наиболее эффективны «эталонные» антидепрессанты трициклической структуры (имипрамин, амитриптилин, кломипроимн). Для повышения эффективности терапии может использоваться внутримышечное и внутривенное введение антидепрессантов.
Препаратами
выбора для лечения биполярной депрессии являются нормотимики. В случае
неэффективности монотерапии показано назначение антидепрессанта на короткий
срок. Применение антидепрессантов при лечении биполярных депрессий ограничено
из-за высокой вероятности инверсии аффекта в процессе терапии. В связи с этим
рекомендуется избегать назначения больным трициклических антидепрессантов. При
неэффективности антидепрессантов при тяжелых психотических депрессиях
рекомендуется проведение электросудорожной терапии (ЭСТ).
В случае
неэффективности монотерапии показано назначение антидепрессанта на короткий
срок. Применение антидепрессантов при лечении биполярных депрессий ограничено
из-за высокой вероятности инверсии аффекта в процессе терапии. В связи с этим
рекомендуется избегать назначения больным трициклических антидепрессантов. При
неэффективности антидепрессантов при тяжелых психотических депрессиях
рекомендуется проведение электросудорожной терапии (ЭСТ).
Купирующая
терапия маниакальных состояний проводится нормотимиками и\или антипсихотиками.
Лечение неглубоких гипоманиакальных состояний может проводиться нормотимиками
(соли лития, вальпроаты, карбомазепин). Терапия гипоманиакальных состояний
может осуществляться амбулаторно. При значительной выраженности симптоматики
показана комбинированная терапия нормотимиками в сочетании с антипсихотическими
препаратами (традиционный нейролептик галоперидол либо атипичные
антипсихотики). Использование атипичных антипсихотиков считается
предпочтительным за счет лучшей переносимости и меньшей вероятности инверсии
аффекта с развитием депрессии.
Долечивающая (стабилизирующая) терапия имеет целью коррекцию резидуальной аффективной симптоматики. Длительность лечения определяется продолжительностью предшествующих аффективных фаз и должна превышать ее не менее чем в два раза. Средняя продолжительность этапа долечивающей терапии составляет 5-9 месяцев. Проводится в амбулаторных или полустационарных условиях.
Профилактическая терапия направлена на предотвращение рецидивов болезни и увеличение продолжительности интермиссии. Показания к проведению профилактического лечения является наличие не менее двух очерченных аффективных эпизодов за последние 2 года.
При
рекуррентной депрессии для профилактической терапии используются
антидепрессанты, при биполярном аффективном расстройстве – нормотимики.
Предпочтение отдается антидепрессантам нового поколения – селективным
ингибиторам обратного захвата серотонина. С учетом незначительной выраженности
побочных явлений антидепрессанты применяют в стандартных терапевтических дозах
на всем протяжении терапии. При доминировании в клинической картине БАР
маниакальной симптоматики препаратами выбора являются карбонат лития и
вальпроаты, депрессивной – карбомазепин и ламотриджин.
При доминировании в клинической картине БАР
маниакальной симптоматики препаратами выбора являются карбонат лития и
вальпроаты, депрессивной – карбомазепин и ламотриджин.
Профилактическая терапия проводится в амбулаторных условиях. Длительность лечения не менее одного года. Терапия может быть прекращена, если на протяжении 5 лет отмечалась полноценная интермиссия.
Методы психотерапии при лечении больных МДП имеют вспомогательное значение. На этапе купирующей и долечивающей терапии используются различные психообразовательные программы для больных с эндогенными аффективными расстройствами. В период интермиссии применение методов психотерапии (тренинг социальных навыков, коммуникативный тренинг) направлено на повышение уровня социально-психологической адаптации больных.
Контрольные вопросы
1. В чем клиническое различие интермиссий (светлых промежутков) при МДП и ремиссий при периодическом течении шизофрении?
2. В чем клиническое различие между циклофренией и циклотимией?
3. Перечислите клинические признаки и
диагностические критерии смешанных состояний.
Перечислите клинические признаки и
диагностические критерии смешанных состояний.
4. Перечислите основные клинические варианты течения МДП.
5. Приведите данные, свидетельствующие о различиях в этиопатогенезе монополярного и биполярного вариантов МДП.
6. Перечислите основные цели этапов купирующей, долечивающей и профилактической терапии.
7. Назовите препараты, рекомендуемые для купирующей терапии рекуррентной и биполярной депрессии.
8. Назовите препараты, рекомендуемые для купирующей терапии маниакальных состояний.
9. Назовите препараты, рекомендуемые для профилактической терапии рекуррентных депрессий и биполярного варианта МДП
Шизофрения или группа эндогенных заболеваний? История и современность
Прошло немногим более 100 лет со времени исследований Е. Kraepelin и Е. Bleuler, заложивших основы современных представлений о клинике и систематике эндогенных заболеваний в целом и шизофрении (dementia praecox) в частности. Однако концептуализация шизофрении как самостоятельного нозологического образования, соответствующего критериям валидной диагностической единицы, вопросы, связанные с классификацией отдельных форм и определением границ этого заболевания, до настоящего времени остаются предметом оживленной дискуссии.
Однако концептуализация шизофрении как самостоятельного нозологического образования, соответствующего критериям валидной диагностической единицы, вопросы, связанные с классификацией отдельных форм и определением границ этого заболевания, до настоящего времени остаются предметом оживленной дискуссии.
Чтобы вскрыть истоки противоречий и критически оценить доминирующую в современной западной психиатрии тенденцию к «реконструкции» или даже полной «деконструкции» концепта шизофрении как модели самостоятельного заболевания, необходимо хотя бы вкратце остановиться на истории вопроса — с открывших нозологический период развития психиатрии исследований Е. Kraepelin [1].
Сразу же подчеркнем, что несмотря на критические выступления в адрес Е. Kraepelin, звучавшие на всех этапах формирования его концепции, вклад этого автора в развитие психиатрии как клинической дисциплины трудно переоценить. Он оказал глубокое влияние на психиатрическую диагностику, основал клиническое направление, представляющее большую практическую ценность для психиатрии, создал не только стимул к построению новых научных гипотез, но и базу для дальнейших исследований.
Основной принцип крепелиновской концепции dementia praecox — интеграция дебютирующих в юношеском возрасте различных по клинической картине психических расстройств (гебефрения, кататония, параноидная форма, dementia simplex) в единое заболевание на основе эволюционного критерия — стереотипа течения (непрерывное прогредиентное развитие процесса) с исходом в деменцию.
Выделяя в ряду психических расстройств группу самостоятельных нозологических образований, Е. Kraepelin (с учетом революционных достижений современной автору науки — открытия этиологии прогрессивного паралича) предполагал их соответствие зависимостям (анатомические, патофизиологические), выделяемым при построении классификации соматических заболеваний. Такой подход в первую очередь относился к выделению dementia praecox, реализованному на базе характеристик клинических проявлений, их динамики и исхода. При этом предполагалось, что биологические маркеры, отражающие этиологию и патогенез заболевания, будут определены позднее. Однако это предположение в ходе дальнейших фундаментальных исследований не получило окончательного подтверждения. В этом плане концептуализация dementia praecox в качестве нозологически самостоятельного заболевания в соответствии с позицией ряда современных авторов, как это будет показано ниже, представляется всего лишь рабочей гипотезой.
Однако это предположение в ходе дальнейших фундаментальных исследований не получило окончательного подтверждения. В этом плане концептуализация dementia praecox в качестве нозологически самостоятельного заболевания в соответствии с позицией ряда современных авторов, как это будет показано ниже, представляется всего лишь рабочей гипотезой.
Следующий этап в развитии учения о dementia praecox связан с пересмотром на основе новых клинических и психологических критериев базисных расстройств, что привело к кардинальному изменению представлений не только о структуре дефекта, но и всего заболевания в целом.
В результате, как указывает H. Ey [2], адресуясь к новому содержанию понятия dementia praecox, «в клиническом пространстве этого заболевания образовался целый пласт психических расстройств — фантастических, загадочных, странных, не соответствующих фатальной простоте деменции». Речь идет об исследованиях E. Bleuler, впервые представившего свою концепцию заболевания на Ежегодном пленуме немецкого общества психиатров в Берлине (апрель 1908 г. )1. Автор формулировал свою позицию следующим образом: «Крепелиновская dementia praecox не обязательно деменция и не обязательно ранняя. Поэтому я позволяю себе использовать термин «шизофрения» взамен крепелиновского определения».
)1. Автор формулировал свою позицию следующим образом: «Крепелиновская dementia praecox не обязательно деменция и не обязательно ранняя. Поэтому я позволяю себе использовать термин «шизофрения» взамен крепелиновского определения».
При разработке модели шизофрении E. Bleuler [3] объединил (или во всяком случае пытался объединить) два господствовавших в конце XIX — начале XX века направления развития психиатрии: клиническое — госпитальная психиатрия (больные психозами), базирующееся на трудах W. Griesinger, B. Morel, K. Kahlbaum, E. Hecker, E. Kraepelin, и психологическое — месмеризм, ассоциативная психология, психоанализ (F. Mesmer, P. Briquet, J. Charcot, P. Janet, C. Jung, S. Freud) — пациенты с преимущественно истерическими, невротическими и другими «пограничными» расстройствами. Некоторые авторы склонны ограничивать вклад E. Bleuler в развитие учения о шизофрении введением психологического анализа в клиническую концепцию E. Kraepelin — такая позиция представляется как раз ограниченной.
E. Bleuler, придерживаясь крепелиновских принципов нозологии (шизофрения — самостоятельное заболевание, имеющее биологическую — конституционально-генетическую основу), но при этом разделяя теорию диссоциации P. Janet, по существу создал новую модель шизофрении, значительно расширившую границы этого заболевания, и разработал принципы психопатологической дифференциации его проявлений2.
В качестве базисного постулата модели шизофрении по E. Bleuler выступает подразделение всех проявлений заболевания на первичное расстройство — расщепление (splitting, spaltung)3, непосредственно связанное с биологическим процессом, и вторичные симптомы (бред, галлюцинации и др.). Первичное расстройство (расщепление) предполагает образование комплексов и ослабление ассоциативных процессов.
Предпринятой E. Bleuler (1906, 1911) разработке концепции аффективно заряженных идей — комплексов предшествовал ряд исследований, рассматривавших проблему в контексте различных клинических и психологических теорий4. Концепция E. Bleuler, как это следует из приводимой ниже цитаты, совпадает с введенным P. Janet понятием фрагментации структуры Я и тем самым соотносится с диссоциативными расстройствами. «Отдельные эмоционально заряженные идеи или побуждения приобретают определенную степень автономности настолько, что личность распадается на фрагменты. Эти фрагменты могут впоследствии существовать одновременно и поочередно овладевать личностью, сознательной частью пациента» (E. Bleuler, 1950)5. В ряду первичных симптомов, определяющих диагностический профиль шизофрении, E. Bleuler выделяет анормальность (дезинтеграция) мышления и речи (утрата ассоциативных связей), амбивалентность (волевая неустойчивость), аффективную инконгруэнтность, аутизм (отрыв от реальности).
Концепция E. Bleuler, как это следует из приводимой ниже цитаты, совпадает с введенным P. Janet понятием фрагментации структуры Я и тем самым соотносится с диссоциативными расстройствами. «Отдельные эмоционально заряженные идеи или побуждения приобретают определенную степень автономности настолько, что личность распадается на фрагменты. Эти фрагменты могут впоследствии существовать одновременно и поочередно овладевать личностью, сознательной частью пациента» (E. Bleuler, 1950)5. В ряду первичных симптомов, определяющих диагностический профиль шизофрении, E. Bleuler выделяет анормальность (дезинтеграция) мышления и речи (утрата ассоциативных связей), амбивалентность (волевая неустойчивость), аффективную инконгруэнтность, аутизм (отрыв от реальности).
Чем же в клиническом плане отличается модель шизофрении, принадлежащая E. Bleuler, от модели E. Kraepelin?
Уже из цитированного выше выступления (1908), а также материалов последующих публикаций становится очевидным, что E. Bleuler отказался от критерия непрерывного прогредиентного течения, рассматривавшегося в качестве облигатного свойства dementia praecox. В связи с выделением первичных симптомов, являющихся по E. Bleuler основными критериями шизофрении, отпадает и второй — основной критерий dementia praecox — исход в деменцию. В результате происходит значительное расширение границ заболевания. Шизофрения в понимании E. Bleuler «поглощает» большинство хронических бредовых и галлюцинаторных психозов. В рамки заболевания включаются постепенно развивающиеся и абортивные формы: латентная шизофрения (ganz leichte, latente schizophrenie), психогенно провоцированные эндоформные расстройства, атипичные депрессивные и гипоманиакальные фазы.
Bleuler отказался от критерия непрерывного прогредиентного течения, рассматривавшегося в качестве облигатного свойства dementia praecox. В связи с выделением первичных симптомов, являющихся по E. Bleuler основными критериями шизофрении, отпадает и второй — основной критерий dementia praecox — исход в деменцию. В результате происходит значительное расширение границ заболевания. Шизофрения в понимании E. Bleuler «поглощает» большинство хронических бредовых и галлюцинаторных психозов. В рамки заболевания включаются постепенно развивающиеся и абортивные формы: латентная шизофрения (ganz leichte, latente schizophrenie), психогенно провоцированные эндоформные расстройства, атипичные депрессивные и гипоманиакальные фазы.
Однако созданием новой модели шизофрении значение исследований E. Bleuler не ограничивается. К заслугам автора следует отнести выделение единой группы (группа шизофрений) психопатологически гетерогенных расстройств, клинический диапазон которых варьирует в широких пределах: от психических нарушений, примыкающих к конституциональным аномалиям, до психотических форм; в качестве их общего свойства наряду с подверженностью психо-, нозо-, соматогенным, социальным и конституциональным влияниям, несмотря на различия присвоенных в процессе последующих исследований таксономических обозначений, рассматривается эндогенная природа страдания.
Обращаясь к концепции E. Bleuler, необходимо подчеркнуть, что в ней заложены в явной или завуалированной форме основные направления исследований шизофрении, актуальные и в наше время. В этом плане необходимо в первую очередь указать на полярные тенденции — декларируемые и скрытые (реализованные в трудах последующих лет) в определении границ шизофрении.
Декларируемая тенденция — к объединению широкого круга психических расстройств на базе единого психологического (но имеющего биологическую основу) механизма — расщепления.
Скрытая тенденция — к сужению границ заболевания (и в конечном итоге — деструкция концепции шизофрении как нозологического образования), реализованная в исследованиях середины XX — начала XXI вв. [4, 5]. Авторы этих исследований полагают, что попытки построения E. Bleuler на базе «основного расстройства»6 единого психологического (психофизиологическое) пространства шизофрении завершились выделением клинически гетерогенных или даже независимых синдромов, из которых часть рассматривается сегодня вне пределов процессуально обусловленных состояний.
Концепция E. Bleuler, устанавливающая дихотомическую структуру клинических проявлений шизофрении (первичные — вторичные симптомокомплексы), определила направление дальнейших исследований психопатологии этого заболевания — послужила «краеугольным камнем» в смене парадигмы шизофрении с категориальной на дименсиональную.
Наконец, E. Bleuler, выделивший латентную шизофрению и группу примыкающих к ней расстройств, оказался предтечей сформулированной в дальнейшем концепции расстройств шизофренического спектра.
Исследования расстройств шизофренического спектра, будучи производными концепции латентной шизофрении E. Bleuler, развивались в двух направлениях: клиническом, завершившимся выделением шизотипического расстройства, объединяющего стертые формы эндогенного заболевания, и «семейном» — описывающим структуру расстройств личности (РЛ) родственников больных шизофренией, завершившимся выделением шизофренической конституции [6], а в последующем — шизотипического РЛ [7, 8] (рис. 1).
1).
Рис. 1. Концепция расстройств шизофренического спектра, «семейное» направление.
Определение границ шизофрении, начиная c 30-х годов XX в., проводилось в двух противоположных направлениях.
Первое из них — клинико-динамическое [2, 9, 10], имело целью укрепление парадигмы единой болезни. Наиболее яркий и последовательный представитель этого направления — А.В. Снежневский, значительно расширивший представления о клинике шизофрении7, установивший закономерности ее течения на базе категориальной модели E. Kraepelin, но в границах заболевания, соответствующих модели E. Bleuler (рис. 2). А.В. Снежневский (1964) подразделяет шизофрению на два типа течения: непрерывно- и перемежающе-поступательное (в форме сдвигов или «шубов»). Клиническое пространство шизофрении, очерченное автором, включает варианты заболевания, диапазон которых ранжируется от острых эпизодов, завершающихся почти полным выздоровлением, до континуального непрерывного развития процесса, сопровождающегося нарушением когнитивного и социального функционирования.
Рис. 2. Типы течения шизофрении (по А.В. Снежневскому в границах, намеченных E. Bleuler).
Исследования второго направления определяет тенденция к сужению границ шизофрении [11], ограничению ее клинического пространства прогредиентными формами заболевания. Клинические систематики, разработанные представителями этого направления [12—15], имеют целью выделение в пределах эндогенного процесса однородных образований с тождественным прогнозом, относящихся к группе «ядерной» шизофрении, а также отграничение этой группы от психопатологически гетерогенных расстройств, выносимых за границы шизофрении (шизоаффективное расстройство — J. Kasanin [16]; шизофреноформный психоз — G. Langfeldt [13]). Наибольшую известность в ряду исследований этого направления получила концепция симптомов первого ранга K. Schneider [14], рассматривавшихся автором в качестве маркеров шизофрении. Речь идет о группе психопатологических расстройств, включающих наиболее тяжелые проявления психоза — симптомокомплексы психического автоматизма и бреда воздействия (звучание собственных мыслей, вербальные галлюцинации комментирующего характера, соматические галлюцинации, убежденность в контроле собственных мыслей извне — отнятие, вкладывание, открытость мыслей, чувств и действий, бредовое восприятие). В 1980 г. симптомы первого ранга были введены в DSM-III в качестве диагностических критериев шизофрении, отражая заложенную в этой систематике тенденцию к ограничению клинического пространства заболевания прогредиентными формами. Подчеркивая эту тенденцию, J. Garrabé [17] отмечает, что симптомы первого ранга K. Schneider «вставляются подобно шарниру между прошлым шизофрении (понимаемое в широких, очерченных E. Bleuler границах — А.С.) и ее будущим». G. Langfeldt [13] выделяет «ядерную» шизофрению (дереализация, деперсонализация, хронические и вычурные формы галлюцинаций, соматические галлюцинации, «бред пассивности» — открытость мыслей, внешний контроль над движениями, высказываниями, импульсами, чувствами, волей) как комплекс процессуальных расстройств, характеризующихся неизменно неблагоприятным исходом. При этом автор дифференцирует выделяемые им ядерные формы от психических расстройств с «малосимптомным» развитием и относительно благоприятным прогнозом, определяя их в рамках псевдошизофрении (шизофреноформное расстройство).
В 1980 г. симптомы первого ранга были введены в DSM-III в качестве диагностических критериев шизофрении, отражая заложенную в этой систематике тенденцию к ограничению клинического пространства заболевания прогредиентными формами. Подчеркивая эту тенденцию, J. Garrabé [17] отмечает, что симптомы первого ранга K. Schneider «вставляются подобно шарниру между прошлым шизофрении (понимаемое в широких, очерченных E. Bleuler границах — А.С.) и ее будущим». G. Langfeldt [13] выделяет «ядерную» шизофрению (дереализация, деперсонализация, хронические и вычурные формы галлюцинаций, соматические галлюцинации, «бред пассивности» — открытость мыслей, внешний контроль над движениями, высказываниями, импульсами, чувствами, волей) как комплекс процессуальных расстройств, характеризующихся неизменно неблагоприятным исходом. При этом автор дифференцирует выделяемые им ядерные формы от психических расстройств с «малосимптомным» развитием и относительно благоприятным прогнозом, определяя их в рамках псевдошизофрении (шизофреноформное расстройство).
Необходимо подчеркнуть, что большинство психиатров, исследования которых относятся к посткрепелиновскому и постблейлеровскому периоду, подходят к построению диагностической модели шизофрении с джексонианских позиций8 и соответственно рассматривают позитивные и негативные расстройства как психопатологическое единство. В этом плане показательна концепция А.В. Снежневского о симультанном нарастании тяжести позитивных и негативных расстройств по мере прогредиентного развития эндогенного процесса. Тенденция к объединению позитивных и негативных симптомокомплексов в рамках единого синдрома отчетливо выступает даже при описании конечных состояний шизофрении [2, 19], при которых, казалось бы, должны доминировать проявления дефекта.
Следующий этап в развитии концепции шизофрении (конец ХХ — начало XXI века) знаменует тенденция к дезинтеграции шизофрении как психопатологического единства, по существу означающая разрыв с джексонианскими традициями в психиатрии. Наряду с крепелиновской категориальной моделью (формы шизофрении — гебефреническая, кататоническая и др., объединяющие позитивные и негативные симптомокомплексы) формируется дименсиональная парадигма заболевания.
Наряду с крепелиновской категориальной моделью (формы шизофрении — гебефреническая, кататоническая и др., объединяющие позитивные и негативные симптомокомплексы) формируется дименсиональная парадигма заболевания.
Предпосылкой к разработке и научному обоснованию дименсиональной модели шизофрении послужил ряд факторов. Наиболее существенный из них — неполное соответствие категориальной модели клинической практике, выявленное благодаря зарегистрированному с середины XX века расширению круга доступных наблюдению психических расстройств за счет неманифестных, непсихотических форм9. Дело в том, что разрешающая способность концепции психопатологического единства шизофрении (категориальная модель, соответствовавшая эпохе госпитальной психиатрии) ограничивалась психотическими формами и не распространялась на расстройства неманифестных этапов заболевания. В рамках неманифестных форм (продромы, латентная шизофрения, варианты эндогенного процесса с малопрогредиентным течением, ремиссии, включая синдромальные, предполагающие полную редукцию позитивных расстройств, резидуальные состояния) негативные и позитивные расстройства могут представлять собой неперекрывающиеся, изолированные психопатологические образования.
Среди других предпосылок к смене парадигмы, способствовавших формированию дименсиональной модели шизофрении, — прогресс исследований в области нейронаук10, а также успехи психофармакологии. Клинические эффекты психотропных препаратов, целевыми симптомами которых являются изолированные психопатологические образования (бред, аффективные, когнитивные и др. расстройства), реализуются «расщеплением» клинической картины, т. е. выявлением ее дименсиональной структуры за счет элиминации психопатологических дименсий позитивного ряда. Соответственно на первый план в качестве независимо существующих психопатологических образований выдвигаются негативные расстройства.
Основополагающей идеей, определившей направление исследований на этапе разработки дименсиональной модели, представляется выдвинутая T. Crow [20] и развиваемая другими авторами [21—24] концепция позитивной/негативной шизофрении, предполагающая дихотомическое деление эндогенного процесса.
Эта концепция позволяет дифференцировать психопатологические проявления эндогенного заболевания (но в его границах) на гетерогенные — дефицитарную и недефицитарную группы, различающиеся не только по симптоматике, но и течению, факторам риска, ответу на терапию, а также электрофизиологическим, метаболическим и генетическим параметрам. В рамки позитивной шизофрении включаются психопатологические образования, соответствующие симптомам первого ранга K. Schneider (явления психического автоматизма — эхо, отнятие, открытость, вкладывание, наплывы мыслей, псевдогаллюцинации, симптомы бредового восприятия). К негативной шизофрении относятся первичные по E. Bleuler [3] или базисные по G. Huber [25] симптомокомплексы.
В рамки позитивной шизофрении включаются психопатологические образования, соответствующие симптомам первого ранга K. Schneider (явления психического автоматизма — эхо, отнятие, открытость, вкладывание, наплывы мыслей, псевдогаллюцинации, симптомы бредового восприятия). К негативной шизофрении относятся первичные по E. Bleuler [3] или базисные по G. Huber [25] симптомокомплексы.
Отметим, что концепция позитивной/негативной шизофрении, обозначив одно из актуальных направлений современных исследований эндогенных заболеваний, как показала клиническая практика, имеет некоторые ограничения. Одна из причин сложившейся ситуации — возникающие при разграничении контингентов больных на страдающих этими полярными формами трудности. Последние возрастают при оценке проявлений, наблюдающихся на манифестных этапах заболевания, — в случаях, когда дефицитарные расстройства интегрированы в клиническую картину психоза.
В этом плане в качестве объекта исследования позитивной/негативной шизофрении наиболее адекватен вариант шизотипического расстройства — вялотекущая шизофрения. При этом к категории негативной может быть отнесена вялотекущая простая шизофрения, а также варианты, протекающие с преобладанием астенических и сенестетических расстройств. В рамках позитивной шизофрении рассматриваются варианты заболевания, протекающие с преобладанием обсессивно-фобических (неврозоподобная шизофрения), конверсионных расстройств, галлюцинаций и бреда воображения (истерошизофрения), органоневротических симптомокомплексов (ипохондрическая), расстройств самосознания с явлениями ауто-, алло- и соматопсихической деперсонализации (диссоциативная).
При этом к категории негативной может быть отнесена вялотекущая простая шизофрения, а также варианты, протекающие с преобладанием астенических и сенестетических расстройств. В рамках позитивной шизофрении рассматриваются варианты заболевания, протекающие с преобладанием обсессивно-фобических (неврозоподобная шизофрения), конверсионных расстройств, галлюцинаций и бреда воображения (истерошизофрения), органоневротических симптомокомплексов (ипохондрическая), расстройств самосознания с явлениями ауто-, алло- и соматопсихической деперсонализации (диссоциативная).
Тем не менее, по данным H.-J. Möller и соавт. [26], реализуются и некоторые перспективные в плане установления клинического и социального прогноза аспекты исследований концепции позитивной/негативной шизофрении. Использование модели позитивной/негативной шизофрении позволяет оценить на уровне тенденции вектор трансформации (дальнейшее течение в направлении генерализации позитивных расстройств либо углубления дефицитарной симптоматики) основных проявлений шизофрении.
Завершая обсуждение модели прогредиентного эндогенного психоза, необходимо подчеркнуть, что ее пересмотр в посткрепелиновский-постблейлеровский период является отражением закономерного, последовавшего за сменой веков, прогресса в области научного обоснования некоторых фундаментальных проблем психиатрии.
При этом нельзя не остановиться на исследованиях, отражающих крайние позиции в отношении нозологической квалификации шизофрении, по сути представляющих ревизию сформировавшихся в первой половине ХХ столетия взглядов на клинику и патогенез этого заболевания.
В соответствии с представлениями авторов рассматриваемых исследований валидность концепции шизофрении как единой болезни полностью отрицается.
В этом плане привлекают внимание публикации W. Carpenter [27—29]11. В лекции «Шизофрения: начало, изменения, будущее», представленной на XV Всемирном конгрессе по психиатрии (2011), автор прогнозирует процесс дезинтеграции этого заболевания — концептуализацию шизофрении как синдрома12, 13. При этом выдвигается представление о существовании в пределах ранее выделявшегося E. Kraepelin, E. Bleuler и другими авторами нозологически самостоятельного заболевания гетерогенных, имеющих разную этиологию, патогенез, клинический и социальный прогноз групп — нескольких заболеваний «внутри» синдрома (в качестве одного из них рассматривается дефицитарная шизофрения). С этим представлением согласуется определение шизофрении, сформулированное R. Buchanan и W. Carpenter еще в 2005 г. в «Руководстве по психиатрии» [цит. по 30]: шизофрения — клинический синдром, характеризующийся разнообразной, но тяжелой психопатологической симптоматикой, включающей нарушения мышления, эмоций, восприятия и других поведенческих паттернов.
При этом выдвигается представление о существовании в пределах ранее выделявшегося E. Kraepelin, E. Bleuler и другими авторами нозологически самостоятельного заболевания гетерогенных, имеющих разную этиологию, патогенез, клинический и социальный прогноз групп — нескольких заболеваний «внутри» синдрома (в качестве одного из них рассматривается дефицитарная шизофрения). С этим представлением согласуется определение шизофрении, сформулированное R. Buchanan и W. Carpenter еще в 2005 г. в «Руководстве по психиатрии» [цит. по 30]: шизофрения — клинический синдром, характеризующийся разнообразной, но тяжелой психопатологической симптоматикой, включающей нарушения мышления, эмоций, восприятия и других поведенческих паттернов.
Суммируя данные исследований W. Carpenter [28], J. Strauss и соавт. [4], B. Kirkpatrick [24], а также их единомышленников и последователей, можно констатировать, что в понимании этих авторов dementia praecox (шизофрения в определении и E. Kraepelin, и E. Bleuler) не существует, а концепция E. Kraepelin (1899) в ретроспективе являет вид великой утопии, владевшей умами психиатров на протяжении целого столетия14.
Kraepelin, и E. Bleuler) не существует, а концепция E. Kraepelin (1899) в ретроспективе являет вид великой утопии, владевшей умами психиатров на протяжении целого столетия14.
Соответственно шизофрения концептуализируется не как заболевание (нозологическая единица), а как синдром. Логика рассуждений при этом в общем виде сводится к следующим позициям. За 100 лет, прошедших со времени предложенной E. Kraepelin нозологической парадигмы, не были вскрыты ни этиологические, ни патогенетические механизмы шизофрении. Соответственно вся идея о построенной на нозологическом принципе структуре психической патологии (и шизофрении в частности), заимствованная из общей медицины (наличие специфического этиологического фактора, патогенеза, общего для всех проявлений болезни и др.), не соответствует реальности. Не существует болезней — существуют синдромы, психозы, дименсии и т. д.
В качестве итогового документа, отражающего изложенные выше подходы к концептуализации шизофрении в психопатологическом и клиническом аспектах и по существу фиксирующего деструкцию концепции нозологической самостоятельности шизофрении, выступает систематика, представленная в DSM-V (2013). Как видно на рис. 3, шизофрения в систематике психических заболеваний сохранена, но будучи лишенной кататонии15 (патология этого круга выносится за пределы шизофрении и рассматривается в качестве самостоятельной клинической категории в связи с выдвигаемым представлением о нозологической неспецифичности кататонического синдрома, манифестация которого возможна не только при шизофрении, но и аффективных психозах, а также в ряде неврологических и соматических заболеваний) и других крепелиновских форм16, квалифицируется в качестве гетерогенного клинического синдрома, выделяемого на основе дименсиональных критериев (бред, галлюцинации, дезорганизация речи и др.).
Как видно на рис. 3, шизофрения в систематике психических заболеваний сохранена, но будучи лишенной кататонии15 (патология этого круга выносится за пределы шизофрении и рассматривается в качестве самостоятельной клинической категории в связи с выдвигаемым представлением о нозологической неспецифичности кататонического синдрома, манифестация которого возможна не только при шизофрении, но и аффективных психозах, а также в ряде неврологических и соматических заболеваний) и других крепелиновских форм16, квалифицируется в качестве гетерогенного клинического синдрома, выделяемого на основе дименсиональных критериев (бред, галлюцинации, дезорганизация речи и др.).
Рис. 3. Шизофрения в DSM-V (2013) — гетерогенный клинический синдром.
На правах нового класса психических расстройств вне пределов шизофрении рассматриваются и продромальные проявления эндогенного заболевания, выделяемые в рамках аттенуированного (ослабленный) психотического синдрома (attenuated psychosis syndrome).
Изложенные выше представления в свете некоторых философских, психологических, патофизиологических и клинических концепций могут составить предмет не только дискуссии, но и (самое главное) дальнейших исследований. При этом по существу проблема «деструкции» шизофрении распадается на две части. Первая часть — устранение гетерогенности в психопатологических проявлениях шизофрении и тем самым ограничение клинического пространства этого заболевания сравнительно с моделью широкого охвата эндогенных (как злокачественных, так и относительно благоприятных форм) психических расстройств Е. Bleuler — А.В. Снежневского. Вторая часть — ликвидация понятия «шизофрения» как нозологически самостоятельного заболевания.
Обращаясь к первой части проблемы, сводящейся фактически к выведению за пределы шизофрении относительно благоприятных эндогенных форм, можно констатировать, что такую фиксируемую во многих клинических исследованиях трансформацию модели шизофрении следует признать оправданной, т. е. соответствующей клинической реальности.
е. соответствующей клинической реальности.
Однако ограничение клинического пространства шизофрении должно реализоваться не за счет расширенной диагностики так называемых пограничных состояний — расстройств личности, неврозов, а также соматогенных и органических психических расстройств, но расстройств шизофренического спектра (с указанием типологического варианта), рассматриваемых в качестве самостоятельных эндогенных (эндоформные) заболеваний17. Такой подход влечет за собой необходимость изменений в систематике психической патологии с выделением «новых» клинических единиц (что и происходит в международных и некоторых национальных систематиках психических болезней, в рамках которых рассматриваются такие категории, как шизотипическое расстройство, аттенуированный синдром и т. д.). За пределы шизофрении при таком подходе выносятся также различные варианты шизоаффективных состояний — рекуррентная депрессия и биполярные расстройства, манифестирующие на гетерономной (у шизотипических личностей) почве, хроническая гипомания/дистимия с изменениями типа фершробен и др.
Установление критериев, позволяющих разграничить ядерную шизофрению и расстройства шизофренического спектра, требует доказательной базы, и в первую очередь — клинических, катамнестических и эпидемиологических исследований.
В этом плане необходимо отметить, что клинические характеристики, позволяющие дифференцировать ядерную шизофрению от более благоприятно протекающих расстройств шизофренического спектра, в общем виде (хотя они требуют ряда уточнений), были, как уже говорилось, разработаны G. Langfeldt и K. Schneider еще в середине XX века. Однако в диагностических критериях, представленных в систематиках цитируемых авторов, на первый план выдвигаются позитивные симптомокомплексы, в то время как негативные расстройства лишены статуса самостоятельного психопатологического феномена, соответственно их роль как дифференцирующих маркеров минимизируется.
В посвященной юбилею издания монографии E. Bleuler «Dementia Praecox oder Gruppe Der Schizophrenie» статье «Столетие» W. Carpenter [29] указывает на эти существенные недостатки предлагаемой на постблейлеровском этапе исследований системы отграничения шизофрении. Среди них — акцент на нарушениях восприятия реальности (т.е. на позитивные расстройства — А.С.) и недооценка в качестве диагностических критериев, выделяемых E. Bleuler, первичных — непосредственно связанных с эндогенным процессом (т.е. психопатологические проявления негативного ряда — А.С.) симптомов.
Carpenter [29] указывает на эти существенные недостатки предлагаемой на постблейлеровском этапе исследований системы отграничения шизофрении. Среди них — акцент на нарушениях восприятия реальности (т.е. на позитивные расстройства — А.С.) и недооценка в качестве диагностических критериев, выделяемых E. Bleuler, первичных — непосредственно связанных с эндогенным процессом (т.е. психопатологические проявления негативного ряда — А.С.) симптомов.
Таким образом, необходимо признать, что на современном уровне знаний основная «линия разлома» при разграничении расстройств, составляющих пространство шизофрении, располагается в сфере негативных изменений.
При анализе проблемы негативных дименсий как дифференцирующего критерия при разграничении ядерной шизофрении и более благоприятных эндогенных форм и проведении в этом направлении дальнейших исследований необходимо принять два допущения.
1. Расстройства негативного ряда при их рассмотрении в клиническом аспекте отличаются полиморфизмом и составляют, по данным исследований А. В. Снежневского, многоуровневую структуру. Соответственно их концептуализация несовместима с моделью расщепления (первичное расстройство по E. Bleuler) как универсального — единого для всех случаев шизофрении расстройства. Клинический полиморфизм негативных изменений тесно связан с констелляцией ряда факторов — структура конституционального предрасположения, возраст дебюта заболевания, пол, степень прогредиентности процесса, характеристики проводимой терапии и др.
В. Снежневского, многоуровневую структуру. Соответственно их концептуализация несовместима с моделью расщепления (первичное расстройство по E. Bleuler) как универсального — единого для всех случаев шизофрении расстройства. Клинический полиморфизм негативных изменений тесно связан с констелляцией ряда факторов — структура конституционального предрасположения, возраст дебюта заболевания, пол, степень прогредиентности процесса, характеристики проводимой терапии и др.
2. Психопатологические проявления негативного ряда свойственны (но в клинически различных формах) не только злокачественно протекающим вариантам эндогенного психоза, но и расстройствам шизофренического спектра. Соответственно вектор дифференциации имеет не одностороннюю (наличие или отсутствие дефекта), но разностороннюю направленность (разграничение различных вариантов негативных расстройств).
В отличие от свойственных ядерной шизофрении тяжелых форм шизофренического дефекта психопатологические проявления негативного ряда при расстройствах шизофренического спектра ограничены, как свидетельствуют данные некоторых исследований [31—33], главным образом кругом психопатоподобных изменений, не сопровождающихся выраженной редукцией энергетического потенциала и социальной дезадаптацией. В ряду этих изменений постпроцессуальное развитие (по типу эволюционирующей шизоидии), псевдопсихопатии с акцентуацией зависимых, ананкастных, астенических дименсий.
В ряду этих изменений постпроцессуальное развитие (по типу эволюционирующей шизоидии), псевдопсихопатии с акцентуацией зависимых, ананкастных, астенических дименсий.
Обращаясь ко второй части проблемы — попыткам некоторых сторонников «деструкции» шизофрении ликвидировать само понятие этого заболевания, элиминировать его из нозологической систематики психических расстройств, сразу же подчеркнем, что с этой позицией, с нашей точки зрения, нельзя согласиться.
Шизофрения и прежде всего ее основные, «ядерные» формы, хотя и не могут с полным основанием (отсутствие доказательных данных о единых этиопатогенетических механизмах) квалифицироваться в рамках принятой в общей медицине нозологической парадигмы, но исходя из клинических и эпидемиологических данных (одинаковая — 0,8—1% распространенность в различных популяциях) может рассматриваться в качестве валидного диагностического конструкта.
«Ликвидация» шизофрении как самостоятельной нозологической единицы чревата не только негативными для клинической практики последствиями (диагноз шизофрении обеспечивает информацией о течении, клиническом и социальном прогнозе, исходе, необходимых терапевтических мероприятиях), но влечет за собой более серьезные выводы. Речь идет не только об альтернативе «шизофрения — заболевание или синдром». Отказ от понимания шизофрении как эндогенного заболевания может иметь результатом отрицание аутохтонной (эндогенная) природы психических расстройств, объединяемых этим понятием, с интерпретацией их природы исключительно воздействием ситуационных, психо- или соматогенных факторов. При этом нивелируются установленные проводившимися на протяжении ХХ столетия фундаментальными клиническими исследованиями (в том числе принадлежащими А.В. Снежневскому и его школе) факты, валидные при любой диагностической системе. В соответствии с результатами этих исследований, существует группа эндогенных психических расстройств («ядерная» шизофрения, шизотипическое, шизоаффективное расстройство, бредовые психозы), формирующихся на базе конституционально-генетического предрасположения, манифестация которых на современном уровне знаний не может быть удовлетворительно аргументирована тем или иным неблагоприятным воздействием.
Речь идет не только об альтернативе «шизофрения — заболевание или синдром». Отказ от понимания шизофрении как эндогенного заболевания может иметь результатом отрицание аутохтонной (эндогенная) природы психических расстройств, объединяемых этим понятием, с интерпретацией их природы исключительно воздействием ситуационных, психо- или соматогенных факторов. При этом нивелируются установленные проводившимися на протяжении ХХ столетия фундаментальными клиническими исследованиями (в том числе принадлежащими А.В. Снежневскому и его школе) факты, валидные при любой диагностической системе. В соответствии с результатами этих исследований, существует группа эндогенных психических расстройств («ядерная» шизофрения, шизотипическое, шизоаффективное расстройство, бредовые психозы), формирующихся на базе конституционально-генетического предрасположения, манифестация которых на современном уровне знаний не может быть удовлетворительно аргументирована тем или иным неблагоприятным воздействием. Существование этой группы и должно найти отражение в новых систематиках психических расстройств.
Существование этой группы и должно найти отражение в новых систематиках психических расстройств.
Как пишет J. Garrabé [17]: «XX век с точки зрения культурной истории умопомешательства — век шизофрении». XXI век должен стать веком новой модели, концептуализирующей выделение группы эндогенных заболеваний.
Конфликт интересов отсутствует.
Областной клинический психоневрологический диспансер | ГБУЗ ОКПНД ОСП с. Бурашево
ГБУЗ ОКПНД ОСП с. Бурашево находится в 16 километрах от г. Твери. Учреждение основано в 1884 году, оно являлось одной из первых земских психиатрических больниц России. Основателем больницы был выдающийся русский психиатр М.П. Литвинов (1846-1918).
Бурашевская колония для психически больных, как она тогда называлась, была передовым медицинским учреждением для оказания психиатрической помощи населению, не только в Тверской губернии, но, и в целом России. Исторически, основным принципом при оказании психиатрической помощи в Тверской губернии, являлся принцип нестеснения и широкого использования трудовой терапии. Была основана и сохранена до настоящего времени больничная научная библиотека, куда были собраны классические труды по психиатрии отечественных и зарубежных авторов.
Исторически, основным принципом при оказании психиатрической помощи в Тверской губернии, являлся принцип нестеснения и широкого использования трудовой терапии. Была основана и сохранена до настоящего времени больничная научная библиотека, куда были собраны классические труды по психиатрии отечественных и зарубежных авторов.
В настоящее время больница представляет собой современное медицинское учреждение, рассчитанное на 1006 штатных коек, обеспечивающее специализированной помощью более 2/3 населения Тверской области.
Больница располагает всем спектром вспомогательных подразделений и кабинетов; в том числе имеются рентгенологический кабинет, кабинет функциональной диагностики, стоматологический, гинекологический, физиотерапевтический и хирургический, кабинеты ЭКГ, ЭЭГ, отделение клинической психологии, лечебно-производственные мастерские, клинико-диагностическая лаборатория.
В структуру больницы входит 21 отделение различных профильных направлений. Разделение коечного фонда больницы между лечебными отделениями производится по территориальному принципу. Стационарные отделения больницы делятся на мужские и женские, а также, для лечения острой психической патологии и для лечения хронических психических заболеваний.
Стационарные отделения больницы делятся на мужские и женские, а также, для лечения острой психической патологии и для лечения хронических психических заболеваний.
В ОСП проводятся экспертиза юношей призывного возраста. Два отделения выделены для проведения стационарного принудительного лечения: одно — для принудительного лечения в стационаре общего типа, второе — для принудительного лечения в стационаре специализированного типа. Также выделено отделение для проведения стационарной психолого-психиатрической экспертизы для лиц, как находящихся под стражей, так и для лиц, не находящихся под стражей.
Есть отделения имеющие определенную специализацию, инфекционное отделение — предназначено для лечебно-профилактической работы с больными, страдающими психическими расстройствами и сопутствующей инфекционной патологией, в сомато-психиатрическом отделении осуществляется специализированная помощь лицам с психическими расстройствами, имеющими сопутствующие соматические заболевания, имеется женское отделение геронтопсихиатрического профиля, два туберкулезных отделения для лечения психически больных, включенных в группы диспансерного учета по туберкулезу легких, детское отделение обеспечивает психиатрической помощью детей и подростков. Отделение анестезиологии и реанимации проводит интенсивную терапию больным с тяжелыми формами всех психических заболеваний, алкогольных психозов, злокачественными нейролептическими синдромами, с последствиями суицидальных тенденций и другими состояниями, требующими интенсивных медицинских мероприятий. Кроме того, в составе трех отделений выделены штатные койки для оказания наркологической помощи больным с хроническим алкоголизмом, а в инфекционном отделении — наркологические койки для лечения больных наркоманиями, токсикоманиями, и пациентов с ВИЧ-инфекцией. Все специализированные отделения спектр медицинской помощи как мужчинам, так и женщинам.
Отделение анестезиологии и реанимации проводит интенсивную терапию больным с тяжелыми формами всех психических заболеваний, алкогольных психозов, злокачественными нейролептическими синдромами, с последствиями суицидальных тенденций и другими состояниями, требующими интенсивных медицинских мероприятий. Кроме того, в составе трех отделений выделены штатные койки для оказания наркологической помощи больным с хроническим алкоголизмом, а в инфекционном отделении — наркологические койки для лечения больных наркоманиями, токсикоманиями, и пациентов с ВИЧ-инфекцией. Все специализированные отделения спектр медицинской помощи как мужчинам, так и женщинам.
В больнице имеется полный ряд вспомогательных лечебно-диагностических подразделений и кабинетов, необходимых при лечении основной и сопутствующей патологии. Рентгенологический кабинет, кабинет функциональной диагностики, стоматологический, гинекологический, логопедический, физиотерапевтический и хирургический кабинеты, кабинеты ЭКГ, ЭЭГ, клинико-психологическая служба, отделение социальной помощи, лечебно-производственные мастерские, клинико-диагностическая лаборатория. Все подразделения выполняют возложенные на данные структурные подразделения функции.
Все подразделения выполняют возложенные на данные структурные подразделения функции.
Все лечебные отделения и вспомогательные подразделения больницы оснащены необходимым медицинским оборудованием и инструментарием, укомплектованы квалифицированным персоналом.
На клинической базе стационара проходят профессиональное обучение врачи-ординаторы и специалисты.
Учреждение осуществляет следующие виды деятельности, выполняемые за счет средств областного бюджета Тверской области:
Осуществление медицинской и диагностической помощи по:
— лечебной работе;
— эпидемиологии;
— лабораторной диагностике;
— паразитологии;
— сестринскому делу;
— физиотерапии;
Осуществление стационарной медицинской помощи, в том числе при осуществлении специализированной медицинской помощи по:
— контролю качества медицинской помощи;
— общественному здоровью и организации здравоохранения;
— психиатрии;
— психиатрии-наркологии;
— психотерапии;
— паразитологии;
— терапии;
— стоматологии;
— клинико-лабораторной диагностике;
— экспертизе временной нетрудоспособности;
— фармацевтической деятельности;
— деятельность, связанная с оборотом наркотических средств и психотропных веществ, внесенных в список II;
-деятельность, связанная с оборотом психотропных веществ, внесенных в список III.
Отделения ГБУЗ ОКПНД ОСП с. Бурашево
Приемное отделение. Заведующий: Данилов Сергей Владимирович 8(4822) 38-02-84
Отделение анестезиологии и реанимации. Заведующий: Алейников Максим Игоревич 8(4822) 38 -05 -89
Отделение рассчитано на 6 коек. В структуре отделения имеются 3 палаты: инфекционного контроля, аппаратная и палата для обследования больных. Отделение располагает всем необходимым оборудованием для оказания экстренной медицинской помощи по разделу анестезиологии и реанимации.Учет лекарственных средств в отделении осуществляется согласно всем нормативным требованиям, что позволяет обеспечить лечебный процесс в полном объеме.
Женское отделение №3 Заведующая: Веткина Юлия Вадимовна 8(4822) 38-04-64
Отделение рассчитано на 55 коек и работает в режиме геронто -психиатрического стационара. Выписка пациентов производится только в сопровождении родственников. Основные нозологические формы: деменции различного генеза и органические заболевания головного мозга. В отделении активно проводится медикаментозная терапия в соответствии со стандартами оказания психиатрической специализированной помощи, психосоциальная реабилитация: тренинг социально- бытовых навыков, общения, групповые тематические беседы, арт — терапия. Социальным работником отделения проводится работа, по необходимости, по восстановлению утраченных документов, формируются пакеты документов для оформления больных в психоневрологические интернаты. Врачами отделения проводится систематическая психообразовательная работа с пациентками и их родственниками.
Основные нозологические формы: деменции различного генеза и органические заболевания головного мозга. В отделении активно проводится медикаментозная терапия в соответствии со стандартами оказания психиатрической специализированной помощи, психосоциальная реабилитация: тренинг социально- бытовых навыков, общения, групповые тематические беседы, арт — терапия. Социальным работником отделения проводится работа, по необходимости, по восстановлению утраченных документов, формируются пакеты документов для оформления больных в психоневрологические интернаты. Врачами отделения проводится систематическая психообразовательная работа с пациентками и их родственниками.
Женское отделение №6 Заведующая: Лабазникова Елена Васильевна 8(4822) 38-04-96
Отделение рассчитано на 70 коек и работает с пациентками в возрасте от 16 до 65 лет. Основные нозологические формы: эндогенные заболевания, умственная отсталостьдеменции различного генеза и органические заболевания головного мозга, в меньшей степени — расстройства аффективного и невротического спектра, наркологические больные. В отделении проводится медикаментозная терапия в соответствии со стандартами оказания психиатрической специализированной помощи, обширная экспертная и социально — реабилитационная работа. Социальным работником отделения проводится работа, по необходимости, по восстановлению утраченных документов, формируются пакеты документов для оформления больных в психоневрологические интернаты, тренинговая работа. В отделении работает медицинский психолог, проводя психокоррекционную работу, особое внимание уделяется пациентам с суицидальным риском, формируется мотивация на посещение такими больными «Центра суицидальной превенции» Врачами отделения проводится психообразовательная работа с пациентками и их родственниками.
В отделении проводится медикаментозная терапия в соответствии со стандартами оказания психиатрической специализированной помощи, обширная экспертная и социально — реабилитационная работа. Социальным работником отделения проводится работа, по необходимости, по восстановлению утраченных документов, формируются пакеты документов для оформления больных в психоневрологические интернаты, тренинговая работа. В отделении работает медицинский психолог, проводя психокоррекционную работу, особое внимание уделяется пациентам с суицидальным риском, формируется мотивация на посещение такими больными «Центра суицидальной превенции» Врачами отделения проводится психообразовательная работа с пациентками и их родственниками.
Мужское отделение №13 Заведующая: Потанина Татьяна Егоровна 8(4822) 38-04-87
Отделение рассчитано на 60 коек и работает с пациентами в возрасте от 15 лет и старше. Основные нозологические формы: эндогенные заболевания, умственная отсталостьдеменции различного генеза и органические заболевания головного мозга, расстройства аффективного и невротического спектра, больные с суидальным риском, наркологические пациенты. В отделении проводится медикаментозная терапия в соответствии со стандартами оказания психиатрической специализированной помощи, обширная экспертная и социально — реабилитационная работа. Социальным работником отделения проводится работа, по необходимости, по восстановлению утраченных документов, формируются пакеты документов для оформления больных в психоневрологические интернаты, тренинговая работа. Все пациенты с суицидальным риском участвовали в психокоррекционной работе с психологом. Трудовой инструктор проводит обширную работу по ресоциализации пациентов, вовлекая в работу в лечебно — трудовых мастерских. Врачами отделения проводится психообразовательная работа с пациентками и их родственниками.
В отделении проводится медикаментозная терапия в соответствии со стандартами оказания психиатрической специализированной помощи, обширная экспертная и социально — реабилитационная работа. Социальным работником отделения проводится работа, по необходимости, по восстановлению утраченных документов, формируются пакеты документов для оформления больных в психоневрологические интернаты, тренинговая работа. Все пациенты с суицидальным риском участвовали в психокоррекционной работе с психологом. Трудовой инструктор проводит обширную работу по ресоциализации пациентов, вовлекая в работу в лечебно — трудовых мастерских. Врачами отделения проводится психообразовательная работа с пациентками и их родственниками.
Соматопсихиатрическое отделение Заведующая: Бардашова Людмила Викторовна 8(4822) 38-04-54
Отделение рассчитано на 55 коек и работает с пациентами , имеющими, помимо психиатрической, тяжелую соматическую патологию. В отделении проводится медикаментозная терапия в соответствии со стандартами оказания психиатрической специализированной помощи, обширная экспертная работа. Социальным работником отделения проводится деятельность по формировании пакетов документов для оформления больных в психоневрологические интернаты. Расширились возможности по диагностике соматической патологии, включая проведение МРТ, УЗИ, параклинические исследования. Налажен механизм маршрутизации пациентов с ОНМК, ОИМ, хирургической патологией, травмами. Врачами отделения проводится психообразовательная работа с пациентками и их родственниками.
Социальным работником отделения проводится деятельность по формировании пакетов документов для оформления больных в психоневрологические интернаты. Расширились возможности по диагностике соматической патологии, включая проведение МРТ, УЗИ, параклинические исследования. Налажен механизм маршрутизации пациентов с ОНМК, ОИМ, хирургической патологией, травмами. Врачами отделения проводится психообразовательная работа с пациентками и их родственниками.
Мужское отделение №12 Заведующая: Гладаренко Ирина Михайловна 8(4822) 38-03-63
Отделение рассчитано на 70 коек и работает с пациентами, поступающими на лечение из ПНИ и социально-опасными больными после прекращения принудительного лечения для решения социальных вопросов. В отделении проводится медикаментозная терапия в соответствии со стандартами оказания психиатрической специализированной помощи, обширная экспертная и социально — реабилитационная работа. Психосоциальная реабилитация проводится в отделении в различных формах: групповая и индивидуальная психокоррекционная работа, организация музыкального и литературного кружка, посещение тренингов, библиотеки. Врачами отделения проводится психообразовательная работа с пациентками и их родственниками.
Врачами отделения проводится психообразовательная работа с пациентками и их родственниками.
Мужское отделение № 14: Заведующая Блохина Раиса Владимировна 8(4822) 38-03-30
Отделение рассчитано на 40 коек. Основные нозологические формы: эндогенные заболевания, умственная отсталостьдеменции различного генеза и органические заболевания головного мозга, расстройства аффективного и невротического спектра, больные с суидальным риском, наркологические пациенты. В отделении проводится медикаментозная терапия в соответствии со стандартами оказания психиатрической специализированной помощи, обширная экспертная и социально — реабилитационная работа. Социальным работником отделения проводится работа, по необходимости, по восстановлению утраченных документов, формируются пакеты документов для оформления больных в психоневрологические интернаты, тренинговая работа. Все пациенты с суицидальным риском участвовали в психокоррекционной работе с психологом. Трудовой инструктор проводит обширную работу по ресоциализации пациентов, вовлекая в работу в лечебно — трудовых мастерских. Врачами отделения проводится психообразовательная работа с пациентками и их родственниками.
Трудовой инструктор проводит обширную работу по ресоциализации пациентов, вовлекая в работу в лечебно — трудовых мастерских. Врачами отделения проводится психообразовательная работа с пациентками и их родственниками.
Мужское отделение №3 Заведующий: Гращенков Валентин Андреевич 8(4822) 38-04-81
Отделение рассчитано на 60 коек для пациентов от 15 до 65 лет. Основные нозологические формы: эндогенные заболевания, умственная отсталость, деменции различного генеза и органические заболевания головного мозга, единичные случаи госпитализации: расстройства аффективного и невротического спектра, больные с суидальным риском, наркологические пациенты. Большое количество пациентов имеют отягощенный соматический фон. В отделении проводится медикаментозная терапия в соответствии со стандартами оказания психиатрической специализированной помощи, обширная экспертная и социально — реабилитационная работа. Социальным работником отделения проводится работа, по необходимости, по восстановлению утраченных документов, формируются пакеты документов для оформления больных в психоневрологические интернаты, тренинговая работа. Все пациенты с суицидальным риском участвовали в психокоррекционной работе с психологом. Трудовой инструктор проводит обширную работу по ресоциализации пациентов, вовлекая в работу в лечебно — трудовых мастерских. Врачами отделения проводится психообразовательная работа с пациентками и их родственниками.
Все пациенты с суицидальным риском участвовали в психокоррекционной работе с психологом. Трудовой инструктор проводит обширную работу по ресоциализации пациентов, вовлекая в работу в лечебно — трудовых мастерских. Врачами отделения проводится психообразовательная работа с пациентками и их родственниками.
Женское отделение №7 Заведующая: Куракина Ольга Борисовна 8(4822) 38-02-58
Отделение рассчитано на 50 коек и работает с пациентками в возрасте от 16 до 65 лет. Основные нозологические формы: эндогенные заболевания, умственная отсталость, деменции различного генеза и органические заболевания головного мозга, в меньшей степени — расстройства аффективного и невротического спектра, наркологические больные. В отделении проводится медикаментозная терапия в соответствии со стандартами оказания психиатрической специализированной помощи, обширная экспертная и социально — реабилитационная работа. Социальным работником отделения проводится тренинговая работа, особое внимание уделяется пациентам с суицидальным риском, формируется мотивация на посещение такими больными «Центра суицидальной превенции» Врачами отделения проводится психообразовательная работа с пациентками и их родственниками.
Мужское отделение для принудительного лечения специализированного типа Заведующий: Терещук Сергей Владимирович 8(4822) 38-02-81
Отделение рассчитано на 90 коек для пациентов, совершивших общественно-опасные деяния, больные поступают, в том числе, и из СПБ ПБСТИН и ПБСТИН г. Сычевка Смоленской области. Основные нозологические формы: эндогенные заболевания, умственная отсталость, деменции различного генеза и органические заболевания головного мозга, В отделении проводится медикаментозная терапия в соответствии со стандартами оказания психиатрической специализированной помощи, обширная экспертная и социально — реабилитационная работа. Социальным работником отделения проводится тренинговая работа. Психолог отделения проводит занятия по системе «Анонимные алкоголики» и «Анонимные наркоманы». Трудовой инструктор проводит обширную работу по ресоциализации пациентов, вовлекая в работу в лечебно — трудовых мастерских. Врачами отделения проводится психообразовательная работа с пациентами и их родственниками, особенно с больными, которым предстоит перевод на АПНЛ и АДН.
Мужское и женское отделение для принудительного лечения общего типа Заведующая: Рябова Марина Николаевна 8(4822) 38-02-51
Отделение рассчитано на 100 коек для пациентов, совершивших общественно-опасные деяния. В нем решаются вопросы медико — социальной экспертизы, социальные вопросы, связанные с восстановлением личных документов пациентов. Для каждого больного, поступающего на лечение, составляется индивидуальная лечебно-реабилитационная программа. В отделении проводится медикаментозная терапия в соответствии со стандартами оказания психиатрической специализированной помощи. Имеется штатный психолог, который проводит индивидуальные и групповые психокоррекционные занятия, тренинг социально- бытовых навыков, общения, групповые тематические беседы, проводится патопсихологическое обследование эмоционально — волевой сферы с целью выявления агрессивных и антисоциальных тенденций. Врачами отделения проводится психообразовательная работа с пациентами и их родственниками, проводятся лекционные занятия по темам «профилактика табакокурения, алколизма, наркомании, ВИЧ — инфекции, сердечно — сосудистых и инфекционных заболеваний»,
Мужское отделение №7 Заведующая: Дейкина Марина Михайловна 8(4822) 38-02-87
Отделение рассчитано на 50 коек для пациентов от 15 до 65 лет: 40 коек предназначено для оказания помощи душевно-больным людям, 10 коек — пациентам с наркологической патологией. В отделении проводится медикаментозная терапия в соответствии со стандартами оказания психиатрической специализированной помощи, обширная экспертная и социально — реабилитационная работа. Трудовой инструктор проводит обширную работу по ресоциализации пациентов, вовлекая в работу в лечебно — трудовых мастерских, проводится социальная поддержка в формировании мотивации пациентов на профессиональную подготовку и переподготовку. В отделении используются реабилитационные программы, разработанные под руководством РПА им. Б.Д. Карвасарского ( информационное письмо №13 от 06.15 «Программы лдля наркологических учреждений». Врачами отделения проводится психообразовательная работа с пациентами и их родственниками.
В отделении проводится медикаментозная терапия в соответствии со стандартами оказания психиатрической специализированной помощи, обширная экспертная и социально — реабилитационная работа. Трудовой инструктор проводит обширную работу по ресоциализации пациентов, вовлекая в работу в лечебно — трудовых мастерских, проводится социальная поддержка в формировании мотивации пациентов на профессиональную подготовку и переподготовку. В отделении используются реабилитационные программы, разработанные под руководством РПА им. Б.Д. Карвасарского ( информационное письмо №13 от 06.15 «Программы лдля наркологических учреждений». Врачами отделения проводится психообразовательная работа с пациентами и их родственниками.
Отделение №4 первого психотического эпизода Заведующая: Оминг Мария Джорджовна 8(4822) 38-02-79
Отделение рассчитано на 35 коек. Основной задачей отделения является оказание стационарной высококвалифицированной лечебно-диагностической и социально-восстановительной психиатрической помощи женщинам и мужчинам, страдающим психической патологией, с выраженными клиническими проявлениями, требующими стационарных условий лечения с первыми тремя психотическими эпизодами ( обострениями) в рамках шизофрении и заболеваний шизофренического спектра, аффективных расстройств, расстройств психотического уровня, генез которых нуждается в уточнении, при длительности заболевания не более 5 лет. Пациенты, поступающие в отделение первого психотического эпизода госпитализируются добровольно. Госпитализации в отделение подлежат мужчины и женщины в возрасте от 15 лет и старше. Противопоказаниями для направления в отделение являются агрессивное поведение у больных, стойкие суицидальные тенденции, социально опасный характер содержания психопатологических расстройств (тенденция к разрушительным действиям), зависимость от употребления психоактивных веществ, тяжелые соматические расстройства.
Пациенты, поступающие в отделение первого психотического эпизода госпитализируются добровольно. Госпитализации в отделение подлежат мужчины и женщины в возрасте от 15 лет и старше. Противопоказаниями для направления в отделение являются агрессивное поведение у больных, стойкие суицидальные тенденции, социально опасный характер содержания психопатологических расстройств (тенденция к разрушительным действиям), зависимость от употребления психоактивных веществ, тяжелые соматические расстройства.
Отделение № 6 стационарных судебно-психиатрических экспертиз для лиц, содержащихся по стражей и лиц, не содержащихся под стражей Заведующий: Куракин Владимир Борисович 8(4822) 38-02-97
Отделение рассчитано на 20 коек: 10 коек функционирует для лиц, находящихся под стражей. 10 — для лиц, не содержащихся под стражей По нозологической принадлежности подэкспертные обычно распределяются следующим образом: 80% — пациенты с шизофренией, шизотипическими, бредовыми и органическими расстройствами, умственной отсталостью, психическими рассстройствами, связанными с употреблением ПАВ. Около 60% подэкспертных совершали преступление против собственности. Около трети всех подэкспертных признается нуждающимися в применении мер медицинского характера. Экспертная деятельность осуществляется по утвержденным стандартам.
Около 60% подэкспертных совершали преступление против собственности. Около трети всех подэкспертных признается нуждающимися в применении мер медицинского характера. Экспертная деятельность осуществляется по утвержденным стандартам.
Инфекционное отделение Заведующая: Терентьева Нина Васильевна 8(4822) 38-02-57
Отделение рассчитано на 40 коек: 30 психиатрических и 10 наркологических коек (в том числе для ВИЧ больных). Инфекционное отделение является специализированным отделением, в котором оказывается квалифицированная медицинская помощь больным, страдающим сочетанной патологией: психическими заболеваниями и инфекционными, а также кожными, венерическими заболеваниями и ВИЧ инфекцией. Отделение рассчитано на лечение мужчин и женщин. В отделении проводится медикаментозная терапия в соответствии со стандартами оказания психиатрической специализированной помощи. Есть социальный работник, который проводит большую работу по восстановлению утерянных документов, переводит пенсии больных в учреждение, обеспечивает больных необходимыми продуктами питания и гигиеническими принадлежностями, оформляет путевки в дома-интернаты и многое другое.
Мужское отделение освидетельствования юношей до и призывного возраста Заведующая: Романова Галина Леонидовна 8(4822) 38-02-53
Отделение рассчитано на 30 коек: Госпитализация носит сугубо добровольный характер. Длительность обследования призывников нормативными документами не регламентирована. Слишком длительные сроки обследования вызывают негативное отношение к госпитализации и провоцируют эмоциональные и поведенческие нарушения. В связи с чем , в среднем, сроки обследования призывников составляют 20 — 25 дней.
Туберкулезное отделение №1 Заведующая: Цатурян Александра Владимировна 8(4822) 38-04-33
Отделение рассчитано на 45 коек. По нозологическому составу это больные с острыми алкогольными психозами, хроническим алкоголизмом, органическими заболеваниями головного мозга различных этиологий.
Основные задачи туберкулезного отделения № 1.
- Проведение мероприятий по профилактике, своевременному выявлению и лечению туберкулеза всех локализаций внутри больницы.

- Диспансеризация пациентов, перенесших туберкулез.
- Назначение и контроль за противорецидивными курсами лечения.
- Проведение дифференциальной диагностики туберкулеза с неспецифическими заболеваниями легких.
- Осуществление организационно-методической работы по вопросам выявления туберкулеза внутри больницы.
- Организация обследования и химиопрофилактического лечения «контактных» пациентов при выявлении больных с активным туберкулезом в отделениях больницы.
В отделении проводится медикаментозная терапия в соответствии со стандартами оказания психиатрической специализированной помощи, обширная экспертная и социально — реабилитационная работа.
Туберкулезное отделение №2 Заведующая: Смольникова Галина Валентиновна 8(4822) 38-02-37
Отделение рассчитано на 60 коек. С середины 2005 года отделение обслуживает психических больных с клинически излеченным туберкулезом легких и посттуберкулезным пневмосклерозом.
Задачи отделения:
- Проведение мероприятий по профилактике, раннему выявлению туберкулеза всех локализаций.
- Назначение и контроль за противорецидивными курсами лечения пациентов.
- Диспансеризация больных, перенесших туберкулез.
- Контроль за качеством лечения больных.
В отделении проводится медикаментозная терапия в соответствии со стандартами оказания психиатрической специализированной помощи. Кроме задач, связанных с туберкулезом, проводится большой объем работы по психиатрическому профилю, экспертная, социально-правовая работа и реабилитационная работа. Во 2-ое туберкулезное отделение поступают лица мужского пола с психическими расстройствами, проживающие в г. Твери и Тверской области любого возраста, с 14 лет. Преимущественно больные поступают из других структурных подразделений больницы: приемно-карантинного отделения, 1-го туберкулезного и других общепсихиатрических отделений.
Детское отделение Заведующая: Розова Татьяна Евгеньевна 8(4822) 38-04-73
Отделение рассчитано на 35 коек. Отделение предназначено для диагностики, лечения и проведения социально-реабилитационных мер детей и подростков Тверской области. Отделение предусмотрено для госпитализации мальчиков и девочек. Приему подлежат дети в возрасте с 3-х лет до достижении 15 — ти летненго возраста при наличии у них:
Отделение предназначено для диагностики, лечения и проведения социально-реабилитационных мер детей и подростков Тверской области. Отделение предусмотрено для госпитализации мальчиков и девочек. Приему подлежат дети в возрасте с 3-х лет до достижении 15 — ти летненго возраста при наличии у них:
- Острого психического заболевания;
- Непсихотического расстройства (поведенческие нарушения)
- Неврозов и реактивного состояния;
- Эпилепсии с частыми приступами, психическими нарушениями в форме эквивалентов или эпилептического психоза.
В отделении проводится медикаментозная терапия в соответствии со стандартами оказания психиатрической специализированной помощиВнутри отделения предусматривается разделение больных по половому признаку, возрасту, тяжести состояния. В отделении имеется шесть палат: 5 палат для мальчиков, одна – для девочек, один изолятор. В соответствии с лечебными и педагогическими требованиями в отделении, помимо палат, выделены комнаты дневного пребывания: класс для школьников, группа для трудовой терапии, игровая.
В октябре 2009 г. ООО «Амвей» и ЮНИСЕФ по проекту «Улыбка ребенка» в отделении открыты игровая и сенсорная комнаты. Игровая комната оснащена яркими горками, качалками, сухим бассейном, конструкторами и ролевыми играми.
Приемное отделение | Данилов Сергей Владимирович | 8(4822) 38-02-84 |
3-е мужское отделение | Гращенков Валентин Андреевич | 8(4822) 38-04-81 |
7-е мужское отделение | Дейкина Марина Михайловна | 8(4822) 38-02-87 |
12-е мужское отделение | Гладаренко Ирина Александровна | 8(4822) 38-03-63 |
13- мужское отделение | Потанина Татьяна Егоровна | 8(4822) 38-04-87 |
14 мужское отделение | Блохина Раиса Владимировна | 8(4822) 38-03-30 |
3-е женское отделение | Веткина Юлия Вадимовна | 8(4822) 38-04-64 |
4-е отделение первого психотического эпизода. | Оминг Мария Джорджовна | 8(4822) 38-02-79 |
6-е женское отделение | Лабазникова Елена Васильевна | 8(4822) 38-04-96 |
7 женское отделение | Куракина Ольга Борисовна | 8(4822) 38-02-58 |
Отделение анестизиологии и реанимации. | Алейников Максим Игоревич | 8(4822) 38-05-89 |
Соматопсихиатрическое отделение. | Бардашова Людмила Викторовна | 8(4822) 38-04-54 |
Инфекционное отделение | Терентьева Нина Васильевна | 8(4822) 38-02-57 |
Туберкулёзное отделение №1 | Цатурян Александра Владимировна | 8(4822) 38-04-33 |
Туберкулёзное отделение №2 | Смольникова Галина Валентиновна | 8(4822) 38-02-37 |
Детское отделение | Розова Татьяна Евгеньевна | 8(4822) 38-04-73 |
Мужское отделение освидетельствования юношей до- и призывного возраста. | Романова Галина Леонидовна | 8(4822) 38-02-53 |
Отделение стационарных судебно-психиатрических экспертиз. | Куракин Владимир Борисович | 8(4822) 38-02-97 |
Отделение для принудительного лечения общего типа. | Рябова Марина Николаевна | 8(4822) 38-02-51 |
Мужское отделение для принудительного лечения специализированного типа. | Терещук Сергей Владимирович | 8(4822) 38-02-81 |
Психопатологические проявления эндогенных психозов в состоянии ремиссии/интермиссии как предиспозиционный фактор персонологических трансформаций (компаративный анализ) | Khomitskyi
Kostyukova, E. G., & Mosolov, S. N. (2012) Sovremennaya diagnostika i terapiya bipolyarnogo affektivnogo rasstrojstva: ot dokazatel’nykh nauchnykh issledovanij k klinicheskoj praktike [Modern diagnosis and treatment of bipolar disorder: evidence from research to clinical practice]. Biologicheskie metody terapii psikhicheskikh rasstroistv (dokazatel’naya medicina – klinicheskoj praktike). S.N. Mosolova (Ed), (P. 491–528). Moscow: Social’no-politicheskaya mysl’. [in Russian].
Biologicheskie metody terapii psikhicheskikh rasstroistv (dokazatel’naya medicina – klinicheskoj praktike). S.N. Mosolova (Ed), (P. 491–528). Moscow: Social’no-politicheskaya mysl’. [in Russian].
Kritskaya, V. P., & Meleshko, T. K. (2015) Patopsikhologiya shizofrenii [Pathopsychology of schizophrenia]. Moscow. [in Russian].
Maruta, N. O., & Verbenko, G. N. (2017). Kohnityvni porushennіa u khvorykh na bipoliarnyі afektyvnyі rozlad (klinika, diahnostyka, terapiіa) [Cognitive impairments in patients with bipolar affective disorder (clinical features, diagnosis, therapy)]. Zdorovia Ukrainy, 3, 32–34. [in Ukrainian].
Muchnik, P. Yu., & Snedkov, E. V. (2013). Tipichnye vrachebnye oshibki v differencial’noj diagnostike e’ndogennykh psikhozov [The study of differential diagnosis of endogenous mental disorders in hospital practice]. Obozrenie psikhiatrii i medicinskoj psikhologii, 2, 32–36. [in Russian].
Pidkorytov, V. S., Sazonov, S. O., & Baybarak, N. A. (2014). Osoblyvosti diahnostyky shyzoafektyvnoho rozladu sered spektru afektyvno-paranoidnykh staniv [Diagnostic features of schizoaffective disorder in the spectrum of affective-paranoid states]. Medychna psykholohiia, 9(3), 71–77. [in Ukrainian].
O., & Baybarak, N. A. (2014). Osoblyvosti diahnostyky shyzoafektyvnoho rozladu sered spektru afektyvno-paranoidnykh staniv [Diagnostic features of schizoaffective disorder in the spectrum of affective-paranoid states]. Medychna psykholohiia, 9(3), 71–77. [in Ukrainian].
Pidkoritov V. S., Serikova O. S. (2017). Predyktory ta osoblyvosti klinichnoi kartyny povtornykh napadiv shyzoafektyvnoho rozladu [Predictors and peculiarities of the clinical picture of recurrent attacks of schizoaffective disorder]. Ukrainskyi visnyk psykhonevrolohii, 25, 1(90), 142–143. [in Ukrainian].
Mosolov, S. N., Shafarenko, A. A., Ushkalova, A. V., Alfimov, P. V., & Kostyukova, A. B. (2014). Formalizovannaya diagnostika bipolyarnogo affektivnogo rasstrojstva u bol’nykh s pristupoobraznoj shizofreniej i shizoaffektivnym rasstrojstvom [Formalized diagnosis of bipolar disorder in patients with paroxysmal schizophrenia and schizoaffective disorder]. Sovremennaya terapiya psikhicheskikh rasstrojstv, 3, 2–7. [in Russian].
[in Russian].
Chugunov, V. V. (2012) Istinnyj patomorfoz psikhiatricheskoj kliniki [The true pathomorphosis of a psychiatric clinic]. Ukrainskyi visnyk psykhonevrologii, 20(3), 233–234. [in Russian].
Ruocco, A. C., Reilly, J. L., Rubin, L. H., Daros, A. R., Gershon, E. S., Tamminga, C. A., et al. (2014) Emotion recognition deficits in schizophrenia-spectrum disorders and psychotic bipolar disorder: Findings from the bipolar-schizophrenia network on intermediate phenotypes (B-SNIP). Study Schizophr Res., 158(1–3), 105–112. doi: 10.1016/j.schres.2014.07.001.
Kay, S. R., Fiszbein, A., & Opler, L. A. (1987) The positive and negative syndrome scale (PANSS) for schizophrenia. Schizophrenia Bulletin (Oxford), 13(2), 261–276.
Thaler, N. S., Sutton, G. P., & Allen, D. N. (2014) Social cognition and functional capacity in bipolar disorder and schizophrenia. Psychiatry Research., 220(1–2), 309–14. doi: 10.1016/j.psychres.2014.08.035.
Роль эндогенных половых стероидов в генезе предраковых заболеваний и рака шейки матки при эндокринопатиях | Григорян
По данным Минздрава РФ, заболеваемость раком шейки матки (РШМ) в Российской Федерации в 2001 г. составила 15,9 на 100 000 женщин. Доказано, что предрак шейки матки (ШМ), а в последующем и РШМ формируются на фоне доброкачественных (неопухолевых) нарушений многослойного плоского эпителия.
По данным ВОЗ, переход дисплазии в рак in situ длится приблизительно 3—8 лет, затем в течение 10—15 лет развивается микроинвазивный рак. Дисплазия ШМ при профилактических осмотрах выявляется в 0,2—2,2% случаев, при этом частота дисплазий на фоне эктопии достигает 8,5% [1, 3, 4]. В этой связи одним из основных в комплексе профилактических мероприятий по предотвращению развития РШМ является своевременное выявление и лечение неопухолевых заболеваний ШМ. Всеобщий цитологический скрининг — важнейшее условие раннего выявления РШМ [5].
В настоящее время онкологический аспект гинекологических заболеваний рассматривают в неразрывной связи с эндокринной функцией репродуктивной системы [14]. Поэтому в последние годы появились данные о роли функциональных гормональных нарушений в патогенезе заболеваний ШМ.
Поэтому в последние годы появились данные о роли функциональных гормональных нарушений в патогенезе заболеваний ШМ.
Так, поданным В. Н. Прилепской и Т. А. Фокиной (1993), частота заболеваний ШМ у женщин с нарушениями менструальной функции в 5 раз выше, чем в популяции. Поданным П. С. Русакевич [11], гормональные нарушения (хроническая ановуля- ция, недостаточность лютеиновой фазы, дисфункциональные маточные кровотечения и др.) встречаются у 72—73% больных с патологией ШМ.
По данным О. Р. Григорян (2004), патология ШМ выявляется у 63% женщин с сахарным диабетом (СД) 1-го типа, у 68,6% женщин с СД 2-го типа и у 24% женщин с нарушенной толерантностью к глюкозе. Поданным Е. А. Межевитиновой [7], патология ШМ отмечается у 62,1% женщин с СД 1-го типа, у которых при цитологическом и гистологическом исследовании выявляются явления хронического цервицита, на фоне последнего у 61,1% женщин обнаруживается атипическая кольпоско- пическая картина. При этом у большинства женщин (у 54,5%) атипическая зона трансформации представлена ацетобелым эпителием с четкими контурами, йоднегативным при пробе Шиллера: у 46,7% — с мозаикой, у 33,3% — с пунктацией и у 20% — с сочетанием пунктации и мозаики. У 39,7% женщин с атипической кольпоскопической картиной диагностируется лейкоплакия ШМ, у 18,8% — дисплазия различной степени выраженности. Более того, частота патологии ШМ достоверно увеличивается у женщин с длительностью СД 1-го типа более 10 лет [7].
У 39,7% женщин с атипической кольпоскопической картиной диагностируется лейкоплакия ШМ, у 18,8% — дисплазия различной степени выраженности. Более того, частота патологии ШМ достоверно увеличивается у женщин с длительностью СД 1-го типа более 10 лет [7].
Интересно отметить тот факт, что у женщин с гипофункцией щитовидной железы наиболее часто наблюдается эктопия ШМ [7], а у пациенток с синдромом поликистозных яичников — ацетобелый эпителий. У больных гиперпролактинемией неопухолевого генеза более часто выявляется комбинация дисплазии ШМ, носительство вирусов папилломы человека (ВПЧ) и кондилломатоз, чем у женщин с нормопролактинемией (Вишневский А. С., Струков Е. Л., 1994). При этом многими исследователями иммуногистохимическим методом было выявлено наличие следов пролактина как в здоровых, так и в злокачественных клетках ШМ. Гиперпролактинемия (в большей степени через рецепторы к пролактину и в меньшей — за счет аутокринной регуляции) может способствовать пролиферации в ШМ раковых клеток (Chen К. , 1992).
, 1992).
Интересным является описанный A. Hashi (1996) случай выявления мелкоклеточной карциномы ШМ с эктопической секрецией адренокортикотропного гормона (АКТГ) у 42-летней пациентки. При иммунологическом исследовании были выявлены типичные нейросекреторные гранулы, секретирующие АКТГ и хромогранин. Пациентке была произведена радикальная гистерэктомия в сочетании с лимфаденэктомией.
Данные о распространенности патологии ШМ у пациенток с прочей эндокринной патологией (заболевания гипоталамо-гипофизарной системы, надпочечников, репродуктивной системы) в современной литературе отсутствуют.
Однако ввиду того, что ШМ является гормонально-зависимым органом, очевидно, что частота ее патологии у данной категории больных достаточно высокая, что обусловливает необходимость наблюдения и коррекции при условии компенсации основного заболевания.
За последние десятилетия накоплен большой фактический материал в отношении гистофизиологии и патологии ШМ. Эти данные отражены в современных классификациях заболеваний женских половых органов, Международной номенклатуре болезней (том VIII), Международной классификации болезней 10-го пересмотра (1992) и гистологической классификации опухолей женской половой системы (2-я редакция, 1994) [8—10].
Причины возникновения и особенности патогенеза различных фоновых, предраковых процессов и РШМ до конца не изучены, и исследования в этой области в настоящее время продолжаются. Тем не менее твердо определена роль некоторых факторов внешней и внутренней среды, оказывающих непосредственное влияние на развитие патологии ШМ.
Все факторы риска можно условно разделить на 2 группы: экзогенные, или средовые, и эндогенные. К факторам риска относятся: раннее менархе, раннее начало половой жизни, чрезмерная сексуальная активность, частая смена половых партнеров, инфекции, передаваемые половым путем, последствия перенесенной травмы ШМ (постабортная, послеродовая), воспалительные процессы органов малого таза, особенности репродуктивного анамнеза, состояние иммунного статуса, влияние табакокурения, производственные вредности и, естественно, состояние гормонального статуса.
В 1947 г. один из крупнейших онкоморфологов М. Ф. Глазунов указал на дисгормональную природу эктопии ШМ. В 50-х годах XX века Н. Burrows и Е. Horing высказали предположение, что влияние эстрогенов, в том числе в физиологических концентрациях, на опухолевый рост связано с усиленным митогенезом. В начале 60-х годов прошлого века Н. И. Вольфсон и Р. М. Соколовский в эксперименте на грызунах отчетливо показали способность эктоцервикса дифференцироваться в многослойный плоский эпителий под влиянием эстрогенов и в цилиндрический — под влиянием андрогенов. Созданная ими модель позволила управлять с помощью гормонов подвижным эпителием влагалища грызунов. Выдвинутое положение подкреплялось данными и о так называемых врожденных эрозиях ШМ, зависимость которых от гормонального статуса чрезвычайно отчетливая.
Burrows и Е. Horing высказали предположение, что влияние эстрогенов, в том числе в физиологических концентрациях, на опухолевый рост связано с усиленным митогенезом. В начале 60-х годов прошлого века Н. И. Вольфсон и Р. М. Соколовский в эксперименте на грызунах отчетливо показали способность эктоцервикса дифференцироваться в многослойный плоский эпителий под влиянием эстрогенов и в цилиндрический — под влиянием андрогенов. Созданная ими модель позволила управлять с помощью гормонов подвижным эпителием влагалища грызунов. Выдвинутое положение подкреплялось данными и о так называемых врожденных эрозиях ШМ, зависимость которых от гормонального статуса чрезвычайно отчетливая.
В 90-х годах XX века опубликованы данные исследований, подтверждающие роль абсолютной или относительной гиперэстрогении в генезе лейкоплакии ШМ. Показаны повышение гонадотропной функции гипофиза, нарушение метаболизма эстрогенов с преобладанием содержания эстрадиола, изменения в соотношении дезоксигенированных и оксигенированных форм 17-кетостероидов в сторону увеличения содержания последних. Отмечено прогрессирование степени неоплазии ШМ на фоне гиперэстрогенемии. В других исследованиях было показано, что гиперэстрогения содействует развитию РШМ, а прогестины блокируют фазу инициации опухоли [6].
Отмечено прогрессирование степени неоплазии ШМ на фоне гиперэстрогенемии. В других исследованиях было показано, что гиперэстрогения содействует развитию РШМ, а прогестины блокируют фазу инициации опухоли [6].
Основным звеном, играющим исключительно важную роль в развитии неопластических процессов в так называемых эстрогеночувствительных тканях, в том числе в эпителии ШМ, являются эстрогены. Эстрадиол — один из наиболее активных женских половых гормонов обладает высоким сродством к эстрогеновым рецепторам и, взаимодействуя с ними, оказывает существенное влияние на метаболическую и пролиферативную активность клеток эпителия ШМ.
Так, пусковым механизмом в возникновении патологии ШМ при СД является аутоиммунное поражение яичников с образованием аутоантител к их ткани (Григорян О. Р., Мешкова И. П., 2001). Закономерно уменьшается содержание эстрадиола, что приводит к снижению импульсной секреции гонадотропин-рилизинг гормона (ГнРГ) гипоталамусом и соответственно секреции лютеинизирующего и фолликулостимулирующего гормонов (ЛГ и ФСГ) гипофизом. При этом влияние ГнРГ на ФСГ является менее выраженным, чем на Л Г. В сложившихся условиях чувствительность яичников к ФСГ снижается, обусловливая вторичное уменьшение высвобождения Л Г, гипоэстрогению и ановуля- цию. При этом клетки гранулезы яичников в условиях частого экзогенного введения инсулина и нередко его передозировки усиленно секретируют и высвобождают ингибин, подавляющий секрецию ФСГ и увеличивающий соотношение ЛГ/ФСГ. А на фоне имеющейся инсулинрезистентности все вышеперечисленное приводит к возникновению вторичных поликистозных яичников.
При этом влияние ГнРГ на ФСГ является менее выраженным, чем на Л Г. В сложившихся условиях чувствительность яичников к ФСГ снижается, обусловливая вторичное уменьшение высвобождения Л Г, гипоэстрогению и ановуля- цию. При этом клетки гранулезы яичников в условиях частого экзогенного введения инсулина и нередко его передозировки усиленно секретируют и высвобождают ингибин, подавляющий секрецию ФСГ и увеличивающий соотношение ЛГ/ФСГ. А на фоне имеющейся инсулинрезистентности все вышеперечисленное приводит к возникновению вторичных поликистозных яичников.
Необходимо отметить, что яичники, кроме специфических рецепторов к гонадотропинам, имеют и рецепторы к инсулину, действие которого через инсулиноподобные факторы роста усиливает Л Г-за- висимый синтез андрогенов и снижает выработку тестостерон-эстрогенсвязывающего глобулина. При этом повышается уровень свободного тестостерона в крови, а развивающаяся резистентность к инсулину самостоятельно стимулирует превращение эстрогенов в андрогены, приводя к еще более выраженной гипоэстрогении и гиперандрогении (Сте- кольщикова О. Д., Григорян О. Р., 1998). Кроме того, плохо контролируемый СД часто сопровождается повышением уровня контринсулярных гормонов, таких как кортизол, соматотропный гормон, АКТГ, стимулируя функцию надпочечников и проявления гиперкортицизма (Балаболкин М. И. и соавт., 2002).
Д., Григорян О. Р., 1998). Кроме того, плохо контролируемый СД часто сопровождается повышением уровня контринсулярных гормонов, таких как кортизол, соматотропный гормон, АКТГ, стимулируя функцию надпочечников и проявления гиперкортицизма (Балаболкин М. И. и соавт., 2002).
Ферментативная система цитохромов Р-450 обеспечивает конверсию эстрадиола в 2 основных метаболита: 16а-гидроксистерон (16а-ОН) и 2-гид- роксистерон (2-ОН) (рис. 1). Первый из них относится к категории агрессивных гормонов, вызывающих длительный эффект (есть данные, что 16а- ОН способен образовывать ковалентные связи с рецептором, т. е. необратимо взаимодействовать с ним).
Второй метаболит, 2-ОН, обладая умеренными функциями, нормализует клеточный рост. Давно отмечено, что тканевые изменения в цервикальном канале, вызванные ВПЧ, локализованы главным образом в эстрогенчувствительных зонах. Более того, установлено, что там, где наблюдается активная экспрессия белков ВПЧ, имеет место высокий уровень синтеза 16а-ОН, сравнимый с таковым в раковых клетках молочной железы. При этом следует отметить, что в норме эпителиальные клетки ШМ неспособны обеспечивать превращение эстрадиола в 16а-ОН.
При этом следует отметить, что в норме эпителиальные клетки ШМ неспособны обеспечивать превращение эстрадиола в 16а-ОН.
Таким образом, активная репродукция ВПЧ индуцирует образование агрессивного метаболита в инфицированных клетках. Инфицированные кератиноциты человека проявляют пролиферативную активность in vitro, но при этом не имеют опухолевого фенотипа при микроскопическом исследовании. Добавление в культуральную среду экзогенного 16а-ОН превращает клетки в типично раковые. На основании этого становится понятным, что инфицирование эпителиальных клеток ВПЧ — необходимое, но недостаточное условие для ракового перерождения. Для формирования необратимой неоплазии необходимы следующие условия: 1) активная экспрессия генов Е6 и Е7 вируса; 2) индукция метаболических механизмов конверсии эстрадиола в 16а-ОН; 3) индукция множественных повреждений хромосомной ДНК в инфицированной клетке, которая и завершает процесс перерождения.
Ключевая роль 16а-ОН в раковом перерождении клеток, инфицированных ВПЧ, подтверждается прямыми исследованиями и на клетках эпителия ШМ и цервикальной карциномы. По некоторым данным [22] один из основных механизмов малигнизации клеток, инфицированных ВПЧ, заключается в том, что вирус модифицирует клеточный метаболизм таким образом, что клетка приобретает способность превращать эстрадиол преимущественно в 16а-ОН, который и является прямым активатором экспрессии гена Е7, ответственного за опухолевую трансформацию клеток. Таким образом, формируется порочный круг, при котором вирус (через образование агрессивной формы эстрадиола) создает благоприятные условия для развития опухоли, стимулируя синтез онкобелка Е7. Последний в свою очередь, с одной стороны, активирует механизмы патологической пролиферации клеток, а с другой — блокирует механизмы развития иммунологической защиты (рис. 2) [2, 11, 19].
По некоторым данным [22] один из основных механизмов малигнизации клеток, инфицированных ВПЧ, заключается в том, что вирус модифицирует клеточный метаболизм таким образом, что клетка приобретает способность превращать эстрадиол преимущественно в 16а-ОН, который и является прямым активатором экспрессии гена Е7, ответственного за опухолевую трансформацию клеток. Таким образом, формируется порочный круг, при котором вирус (через образование агрессивной формы эстрадиола) создает благоприятные условия для развития опухоли, стимулируя синтез онкобелка Е7. Последний в свою очередь, с одной стороны, активирует механизмы патологической пролиферации клеток, а с другой — блокирует механизмы развития иммунологической защиты (рис. 2) [2, 11, 19].
Кроме того, при длительной эстрогенной депривации эстрогеновые рецепторы изменяются качественно, становясь более чувствительными к эстрогенам и в то же время обеспечивая селективную активацию определенных генов, что подтверждает гипотезу о так называемой нарушенной рецепторной чувствительности в органах- мишенях у женщин с эндокринопатиями и, в частности, с СД (Григорян О. Р., Анциферов М. Б., 2004).
Р., Анциферов М. Б., 2004).
Большинство исследователей сходятся во мнении, что опухолевая трансформация (инициация) происходит под влиянием прямых канцерогенных воздействий, в то время как гормоны могут вызывать активацию опухолевого роста [22]. Исходя из вышеперечисленного, некоторые исследователи выделяют два типа гормонального канцерогенеза: промоторный и генотоксический.
Первый из них является в определенном смысле «естественным» и реализуется в случае избыточной гормональной стимуляции на базе физиологических (нередко мутагенных) эффектов гормонов.
При генотоксическом варианте гормоны или продукты их метаболизма ведут себя как истинные канцерогены.
По современным представлениям, превращение эстрогенов в катехолэстрогены и последующие метаболиты в ходе свободнорадикальных реакций является основой для реализации ДНК-повреждаю- щих гормональных эффектов. Риск перехода про- моторного варианта в генотоксический повышается при наложении усиленного гормонального сигнала на влияние некоторых факторов внешней среды (например, табачного дыма).
По мнению исследователей, изучающих гиперпластические процессы гормонально-зависимых органов женской репродуктивной системы, однотипность преморбидного фона у пациенток с различными сочетаниями доброкачественных заболеваний женских половых органов предполагает сходство патогенетических механизмов их развития. Этим, вероятно, и можно объяснить нередкое последовательное выявление указанных патологических состояний в течение жизни женщины.
И. И. Фролова и И. И. Бабиченко (2004) выявили сочетание клинических проявлений гиперэст- рогении с морфологическими изменениями экто- цервикса при дискератозе и CIN. Авторы пришли к выводу, что в группу риска возникновения лейкоплакии ШМ и CIN следует включать пациенток с гинекологической патологией, характеризующейся гиперэстрогенией (миома матки, эндометриоз матки, рецидивирующие гиперпластические процессы эндометрия) [15, 16].
Проведенные авторами [15, 16] иммуногистохимические исследования показали, что в неизмененном эпителии ШМ имеются рецепторы к эстрогенам, которые локализуются в ядрах базального и парабазального клеточных слоев. Известно, что клетки этих слоев эктоцервикса обладают митотической активностью, которая увеличивается по мере повышения уровня эстрогенов в крови. При дискератозах ШМ отмечается резкое увеличение количества клеток с рецепторами к эстрогенам и выраженная экспрессия последних в ядрах клеток, сочетающаяся с гиперплазией клеток парабазального слоя и явлениями акантоза с формированием стромальных сосочковых структур. Учитывая тот факт, что для внедрения ВПЧ нужны именно активно пролиферирующие клетки парабазального эпителиального слоя, количество которых резко увеличивается на фоне гиперэстрогении, данное патологическое состояние следует рассматривать как один из факторов, способствующих формированию неопластических поражений шейки матки [17, 18, 20].
Известно, что клетки этих слоев эктоцервикса обладают митотической активностью, которая увеличивается по мере повышения уровня эстрогенов в крови. При дискератозах ШМ отмечается резкое увеличение количества клеток с рецепторами к эстрогенам и выраженная экспрессия последних в ядрах клеток, сочетающаяся с гиперплазией клеток парабазального слоя и явлениями акантоза с формированием стромальных сосочковых структур. Учитывая тот факт, что для внедрения ВПЧ нужны именно активно пролиферирующие клетки парабазального эпителиального слоя, количество которых резко увеличивается на фоне гиперэстрогении, данное патологическое состояние следует рассматривать как один из факторов, способствующих формированию неопластических поражений шейки матки [17, 18, 20].
Необходимо отметить, что на современном этапе для лечения дисфункциональных нарушений в женской репродуктивной системе зачастую используют гормональные препараты (комбинированные оральные контрацептивы — КОК, препараты для заместительной гормональной терапии). Гормональные контрацептивы оказывают влияние на различные звенья репродуктивной системы, в том числе и на ШМ. Однако исследования, посвященные изучению состояния ШМ в процессе использования КОК, хоть и многочисленные, но весьма разноречивые [18, 20].
Гормональные контрацептивы оказывают влияние на различные звенья репродуктивной системы, в том числе и на ШМ. Однако исследования, посвященные изучению состояния ШМ в процессе использования КОК, хоть и многочисленные, но весьма разноречивые [18, 20].
Результаты одних исследований свидетельствуют о большом риске диспластических изменений в эктоцервиксе, других — об отсутствии этой связи, третьих — об исчезновении даже диспластических изменений при применении КОК [18, 20]. По-видимому, такая разноречивость связана с различным контингентом обследованных, гетерогенностью групп, несоблюдением четких критериев включения и исключения, а также с использованием исследователями различных по составу и дозе экзогенно вводимых половых стероидов.
Наряду с многочисленными сторонниками концепции системной гиперэстрогении имеются также сторонники концепции локальной, или органной, гиперэстрогении. Группой ученых во главе с Г. А. Савицким в 2001—2003 гг. обследовано 600 пациенток, оперированных по поводу миомы матки. Сопоставляли содержание половых стероидов в крови из локтевой и маточных вен. У обследованных концентрация основных половых стероидов в общем кровотоке была близка к норме, при том что уровень эстрадиола и прогестерона в маточных венах превышал норму в 2—3 раза. Кроме того, несколько раз определяли содержание эстрадиола и прогестерона в крови из трубно-маточных артериол. Содержание половых гормонов в этих порциях крови было выше в 2—8 раз, чем в крови из локтевой вены. С точки зрения R. Hunter (2004) обнаруженные различия в концентрации половых стероидов в разных сосудистых контурах и являются доказательством существования механизма противоточного «переноса» гормонов из яичниковых вен в артериальные сосудистые контуры яичника и маточной трубы, что обеспечивает поступление высоких концентраций гормонов к определенным областям внутренних половых органов [21].
Сопоставляли содержание половых стероидов в крови из локтевой и маточных вен. У обследованных концентрация основных половых стероидов в общем кровотоке была близка к норме, при том что уровень эстрадиола и прогестерона в маточных венах превышал норму в 2—3 раза. Кроме того, несколько раз определяли содержание эстрадиола и прогестерона в крови из трубно-маточных артериол. Содержание половых гормонов в этих порциях крови было выше в 2—8 раз, чем в крови из локтевой вены. С точки зрения R. Hunter (2004) обнаруженные различия в концентрации половых стероидов в разных сосудистых контурах и являются доказательством существования механизма противоточного «переноса» гормонов из яичниковых вен в артериальные сосудистые контуры яичника и маточной трубы, что обеспечивает поступление высоких концентраций гормонов к определенным областям внутренних половых органов [21].
Таким образом, многолетние клинические исследования и экспериментальные данные позволяют предположить, что в организме женщины существует относительно независимая субовариальная система регуляции трубно-маточного, в частности гормонального, гомеостаза, связанная с аномалиями концентрационно-временных параметров специфической гормональной регуляции [24—26]. По мнению J. Liehr (2004), источником качественного изменения в продукции эстрогенов, включая образование катехолэстрогенов, могут быть процессы локального и/или внутритканевого метаболизма [12, 13, 21]. А нарушения гормончувствительности могут выражаться как сдвигами в числе рецепторных молекул, так и изменениями их пространственной конфигурации, а также особенностями сопряжения со значительным числом пострецепторных механизмов [23].
По мнению J. Liehr (2004), источником качественного изменения в продукции эстрогенов, включая образование катехолэстрогенов, могут быть процессы локального и/или внутритканевого метаболизма [12, 13, 21]. А нарушения гормончувствительности могут выражаться как сдвигами в числе рецепторных молекул, так и изменениями их пространственной конфигурации, а также особенностями сопряжения со значительным числом пострецепторных механизмов [23].
На современном этапе исследование роли эндокринных факторов в механизмах диспластических процессов ШМ является перспективным. К сожалению, ни в отечественной, ни в зарубежной литературе практически не встречаются исследования, посвященные изучению развития патологии ШМ у женщин с заболеваниями желез внутренней секреции.
В связи с изложенным и учитывая накопленный фактический материал, данное направление, на наш взгляд, представляет огромный научный интерес.
1. Бауэр Г. Цветной атлас по кольпоскопии: Пер. с нем. / Под ред. С. И. Роговской. — М., 2006.
Бауэр Г. Цветной атлас по кольпоскопии: Пер. с нем. / Под ред. С. И. Роговской. — М., 2006.
2. Бебнева Т. Н., Прилепская В. Н. // Consilium Medicum. Гинекология. — Т. 1, № 3.
3. Берштейн Л. М. Гормональный канцерогенез. — СПб., 2000.
4. Киселев В. И., Ашрафян Л. А., Бударина С. О. и др. // Consilium Medicum. Гинекология. — 2004. — Т. 6, № 4.
5. Кондратьева Е. А. // Consilium Medicum. Гинекология. — 2003. — Т. 5, № 4.
6. Коханевич Е. В., Ганина К. П., Суменко В. В. Кольпоцервикоскопия. Атлас. — Киев, 1997. — С. 49.
7. Межевитинова Е. А. Репродуктивное здоровье и контрацепция у женщин с сахарным диабетом 1-го типа: Автореф. дис…. д-ра мед. наук. — М., 2006.
Межевитинова Е. А. Репродуктивное здоровье и контрацепция у женщин с сахарным диабетом 1-го типа: Автореф. дис…. д-ра мед. наук. — М., 2006.
8. Прилепская В. И. Заболевания шейки матки. Клинические лекции. — М., 1997.
9. Прилепская В. Н. Заболевания шейки матки, влагалища и вульвы. Клинические лекции. — М., 2000.
10. Прилепская В. Н., Рудакова Е. Б., Кононов А. В. Эктопии и эрозии шейки матки. — М., 2002.
11. Русакевич П. С. Фоновые и предраковые заболевания шейки матки. — Минск, 1998.
12. Савицкий Г. А. // Вопр. онкол. — 1991. — № 2. — С. 164-169.
13. Савицкий Г. А., Савицкий А. Г. Миома матки (проблемы патогенеза и патогенетической терапии). — СПб., 2000.
14. Стрижаков А. Н., Давыдов А. И., Белоцерковцева Л. Д. Клиническая кольпоскопия. — М., 2002.
15. Фролова И. И. Клинико-морфологические исследования дискератоза и неопластических изменений эктоцервикса при сопутствующей гинекологической патологии: Дис. … канд. мед. наук. — М., 2002.
16. Фролова И. И. II Вопр. акуш. гин. и перинатол. — 2003. -Т. 2, № 1.-С. 72-86.
17. Anttila Т. et al. // J. А. М. А. — 2001. — Vol. 285, N 1. — Р. 47-51.
18. Bernard С., Mougin C., Madoz L. et al. // Int. J. Cancer. — 1992. — Vol. 52. — P. 731-735.
19. Brinton L. A., Herrero R., Reeves W. S. et al. // Gynecol. Oncol. — 1993. — Vol. 51, N 3. — P. 301-306.
20. Castellsague X. et al. // N. Engl. J. Med. — 2002. — Vol. 346, N 15.-P. 1105-1112.
21. Hunter R., Cook В., Peyser K. // Eur. J. Obstet. Gynecol. — 1983. — Vol. 14, N 4. — P. 225-232.
22. Israels L., Israels E. // The Oncologist. — 1999. — Vol. 4, N 4. — P. 332-339.
23. Jeng M.-H., Shupnic M. A., Bender T. P., Santen R. J. // Endocrinology. — 1998. — Vol. 139. — P. 4164-4174.
Jeng M.-H., Shupnic M. A., Bender T. P., Santen R. J. // Endocrinology. — 1998. — Vol. 139. — P. 4164-4174.
24. Liehr J. G. // Polycycl. Arom Compounds. — 1994. — Vol. 6. — P. 229-239.
25. Walboomers J. M. M., Jacobs M. V., Manos M. M. et al. // J. Pathol. — 1999. — Vol. 189. — P. 12-19.
26. Zur Hausen H. // Lancet. — 1994. — Vol. 8903. — P. 955-957.
Психотерапевт Голанд Ян Генрихович | Психотерапия родственников больных шизофренией
21/07/2013Эндогенная болезнь
Реферат для пациентов и их родственников
(не совершенно секретно)
по современным работам зарубежных психиатров
Разработка дневной стационар
Я. Г. Голанд
Г. Голанд
Болезнь
Эндогенная болезнь –
непонятное психическое расстройство. Это болезнь, внушающая страх. Эндогенное
заболевание – вопреки широко распространенному предубеждению – это серьезная,
но хорошо поддающаяся лечению болезнь. Она является, в то же время, наиболее
впечатляющим из всех психических расстройств. Она может быть легкой или тяжелой.
Она может протекать остро и драматически или вяло и почти незаметно для
окружающих. Она может продолжаться в течение короткого срока или на протяжении
всей жизни. Она может выразиться в однократном эпизоде, а может повторяться
через короткие или длительные промежутки времени. Она может быть излечена или
приводит к инвалидности. Она поражает молодых в процессе взросления и
профессионального совершенствования. Она поражает мужчин и женщин в зрелом
возрасте и тех, кто уже приближается к старости. Эндогенное заболевание –
отнюдь не редкость. Ее частота близка к частоте диабета. Каждый сотый из нас
заболевает эндогенным заболеванием. В окружении каждого есть кто-то, кто
страдает ею.
Каждый сотый из нас
заболевает эндогенным заболеванием. В окружении каждого есть кто-то, кто
страдает ею.
В связи с тем, что формы выражения эндогенного заболевания так многолики, она трудно постижима даже для опытных людей. Неопытные же – это больные в дебюте своего заболевания, родственники, лица из числа больных друзей, коллеги по работе и широкая общественность. Они встречают заболевание в растерянности и сомнениях. Там, где так много неясного, остается много места для предубеждения и предрассудков. С одной стороны, до сказочных размеров разрастаются представления о неизлечимости болезни, с другой – ее отрицание: эндогенного заболевания не существует.
Наблюдения за
проявлениями болезни, формирующими «центральный эндогенный синдром»,
подтверждающий, что она встречается у больных во всех уголках земного шара и
выражается в переживании внедрения чужих мыслей, передаче мыслей, их отнятии, в
голосах, которые больной слышит: эти голоса говорят о нем в третьем лице,
обсуждают его действия и мысли или обращаются к нему; формируется измененное
восприятие окружающего мира. Так, например, весь мир для больного
может приобрести особое отношение лично к нему, и тогда каждое свершение
предназначено именно ему и содержит именно ему адресованную информацию. Легко
понять, что заболевший привлекает для объяснения этих явлений весь запас своих
знаний о гипнозе, телепатии, радиоволнах или одержимости. Обладая известной
долей фантазии, можно представить себе, что же происходит с человеком в начале эндогенного
заболевания, и понять, почему так часты страх, паника, подавленность и почему
так нарушается способность оценки происходящего. Люди, которые непоколебимо
уверены в реальности того, что они видят и слышат, страдают, с точки зрения
других, «бредовыми идеями». Они переживают чувство, что другие вмешиваются в их
жизнь, угрожают им; они чувствуют себя преследуемыми. А окружающие оценивают
это как «бред преследования». Некоторые больные уединяются. Они обрывают свои
социальные контакты. Они теряют побуждения. Они не встают с постели, запускают
себя.
Так, например, весь мир для больного
может приобрести особое отношение лично к нему, и тогда каждое свершение
предназначено именно ему и содержит именно ему адресованную информацию. Легко
понять, что заболевший привлекает для объяснения этих явлений весь запас своих
знаний о гипнозе, телепатии, радиоволнах или одержимости. Обладая известной
долей фантазии, можно представить себе, что же происходит с человеком в начале эндогенного
заболевания, и понять, почему так часты страх, паника, подавленность и почему
так нарушается способность оценки происходящего. Люди, которые непоколебимо
уверены в реальности того, что они видят и слышат, страдают, с точки зрения
других, «бредовыми идеями». Они переживают чувство, что другие вмешиваются в их
жизнь, угрожают им; они чувствуют себя преследуемыми. А окружающие оценивают
это как «бред преследования». Некоторые больные уединяются. Они обрывают свои
социальные контакты. Они теряют побуждения. Они не встают с постели, запускают
себя. Одновременно они перестают желать чего-либо. Они теряют способность
выполнять свои личные и социальные обязанности. Они оказываются в плену
разнообразных трудностей.
Одновременно они перестают желать чего-либо. Они теряют способность
выполнять свои личные и социальные обязанности. Они оказываются в плену
разнообразных трудностей.
Переживания и особенно
поведение больного часто становятся для других непонятными и
непоследовательными. Бросается в глаза, что взаимопонимание между больными и
здоровыми вследствие различного способа восприятия достигается только с большим
трудом, а иногда и вовсе невозможно. Это особенно относится к тому периоду,
когда болезнь как таковая еще не распознана и окружающие больного реагируют на
его поведение и высказывания непониманием. Они ожидают, что он будет
придерживаться принятых норм, будет вести себя «нормально». Им и в голову не
приходит, что они имеют дело с психически больным человеком. Они не понимают
его страхов и боязни и реагируют раздражением, когда их желание поддерживать
прежние близкие отношения, не нарушать социальные и эмоциональные связи наталкиваются на отпор. Чувственная жизнь
больного также часто нарушена, хотя окружающие об этом не догадываются.
В повседневной жизни осмыслению того, что речь идет о болезни, предшествуют продолжительные и мучительные фазы: бурные конфликты между больным и его близкими, разрыв с друзьями, понижение социального положения, исключение из сообществ и групп, в которые заболевший входил в течение длительного времени, потеря профессии и жилья и, наконец, заброшенность. Вслед за попытками преодолеть трудности посредством нормальных психологических объяснений нередко следует обострение в форме криза, психическая катастрофа, которая позволяет, наконец, установить диагноз и назначить психиатрическое лечение.
Однако,
с лечением дело обстоит совсем не так, как это принято, потому что эндогенное
заболевание – это не только название болезни. Эндогенное заболевание, как рак,
СПИД, а прежде – туберкулез, одновременно является метафорой. Это понятие может
означать все что угодно, но ничего хорошего. Таким образом, слово «эндогенное
заболевание» становится метафорой диффамации. Его употребление в качестве
метафоры является решающей составной частью стигматизации, ударом для личности
заболевшего.
Его употребление в качестве
метафоры является решающей составной частью стигматизации, ударом для личности
заболевшего.
Вторая болезнь:
Эндогенное заболевание как метафора
Итак, употребление слова «эндогенное заболевание» в качестве метафоры является фактом, который невозможно отрицать. Тем не менее, частое употребление «эндогенного заболевания» в качестве метафоры вызывает ряд вопросов. Оно не может не оказать влияния на понимание болезни общественностью и самим больным.
Американская
эссеистка Сьюзен Сонтаг посвятила этой проблеме две книги. В предисловии к
первой из них, «Болезнь как метафора» (1977), которую она написала в связи с
собственным заболеванием раком, она всесторонне анализирует эту дилемму. Она
утверждает, что, с одной стороны, «болезнь не является метафорой и наиболее
достойный способ противостоять ей и наиболее здоровый способ быть больным
состоит в том, чтобы как можно более полно отмежеваться от метафорического
мышления, оказать ему самое упорное сопротивление». С другой стороны, она
признает: «Пожалуй, вряд ли возможно превратить свое жилье в царство болезни
без того, чтобы окружить себя суровыми метафорами, которые заполнят весь его
ландшафт».
С другой стороны, она
признает: «Пожалуй, вряд ли возможно превратить свое жилье в царство болезни
без того, чтобы окружить себя суровыми метафорами, которые заполнят весь его
ландшафт».
В заключении своей второй книги – «СПИД и его метафоры» (1988) – она пишет:
«В конечном счете, все зависит от личного восприятия и социальной политики, от результатов борьбы за правильное обозначение болезни в нашей речи, т.е. от того, как она ассимилируется в аргументации и привычных клише. Древний, казалось бы, непререкаемый процесс, согласно которому значение болезни возрастает (в зависимости от того, как она поддерживает глубоко запрятанные страхи), приобретает характер стигмы и заслуживает того, чтобы быть побежденным. В современном же мире его значение исчезает. При этом заболевании, которое пробуждает чувство вины и стыда, предпринимается попытка отделить само заболевание от заслоняющих его метафор, освободить от них. И это вселяет надежду».
«Каждая
болезнь, которая воспринимается как тайна, внушает выраженный страх. Даже
упоминание ее названия вызывает представление о возможности заразиться. Так,
многие больные, страдающие эндогенным заболеванием, с удивлением обнаруживают,
что родственники и друзья чуждаются их, рассматривая как объект, после контакта,
с которым требуется обязательная дезинфекция, как будто шизофрения так же
заразная, как туберкулез. Контакт с лицом, страдающим этим мистическим
заболеванием, оценивается как нарушение правил или даже как игнорирование табу.
Уже самим названием этих болезней приписывается магическая сила.
Даже
упоминание ее названия вызывает представление о возможности заразиться. Так,
многие больные, страдающие эндогенным заболеванием, с удивлением обнаруживают,
что родственники и друзья чуждаются их, рассматривая как объект, после контакта,
с которым требуется обязательная дезинфекция, как будто шизофрения так же
заразная, как туберкулез. Контакт с лицом, страдающим этим мистическим
заболеванием, оценивается как нарушение правил или даже как игнорирование табу.
Уже самим названием этих болезней приписывается магическая сила.
В этой цитате словом «шизофрения» я заменил слово «рак». Оно также прекрасно сюда подходит.
Ужас, внушаемый словом
«Каждый, кто соприкасается с
психотическими больными и их родственниками, знает, какой ужас внушает даже
простое упоминание слова «эндогенное заболевание», и поэтому научился
употреблять это слово очень осторожно или вовсе избегать его», — так пишет венский
психиатр Хайнц Катчинг (1989) и полагает, что этот «термин приобрел самостоятельное
значение, не соответствующее современному представлению о болезни «шизофрения».
Это не результат поражения психиатрии в подходе к заболеванию, занимающему центральное место в ее деятельности, а, скорее, прямое последствие «инструментализации понятия как метафоры, которая приобрела признаки диффамации. Эндогенное заболевание как метафора не имеет ничего общего с носящей то же название болезнью, особое проявление которой заключается в том, что «здоровое ядро личности остается у больного эндогенным заболеванием сохранным». Эндогенное заболевание как метафора обесценивает его, она питает представления о непредсказуемости и насилии, о непонятном, странном или алогичном поведении и мышлении. Находят ли тинэйджеры в ком-то «шизо», или политические деятели клеймят словом «шизо» своих противников – разницы никакой. Само слово удивительным образом подходит в качестве оскорбительной аббревиатуры.
Поэтому
не случайно, что журналисты, вынужденные в силу своей профессии выражаться
кратко, особенно привержены употреблению слова «эндогенное заболевание» в
качестве метафоры. Если они хотят представить чьи-то мысли и действия как
особенно противоречащие здравому смыслу или являющиеся пустой болтовней, то
называют их шизофреническими. Они полагают, что выражаются правильно, что
образованный читатель газеты знает, что они имеют в виду, и, судя по всему, они не ошибаются. Для читателя «эндогенное
заболевание» — это заблуждение ума и души, ведущее к полному безумию, ужасу, непредсказуемости, неспособности
руководить своими поступками, безответственности. Эндогенное заболевание для
них – сигнал опасности. Таким образом, слово «эндогенное заболевание,
шизоаффективное заболевание», если оно употребляется в его первоначальном
смысле как обозначение болезни, ведет прямым путем через метафору к стигме.
Если они хотят представить чьи-то мысли и действия как
особенно противоречащие здравому смыслу или являющиеся пустой болтовней, то
называют их шизофреническими. Они полагают, что выражаются правильно, что
образованный читатель газеты знает, что они имеют в виду, и, судя по всему, они не ошибаются. Для читателя «эндогенное
заболевание» — это заблуждение ума и души, ведущее к полному безумию, ужасу, непредсказуемости, неспособности
руководить своими поступками, безответственности. Эндогенное заболевание для
них – сигнал опасности. Таким образом, слово «эндогенное заболевание,
шизоаффективное заболевание», если оно употребляется в его первоначальном
смысле как обозначение болезни, ведет прямым путем через метафору к стигме.
От «Шизогорска» к «культуральному СПИДу»
Я хочу попытаться продемонстрировать это на некоторых примерах. Начну с цитаты, взятой у швейцарского писателя и психиатра Вальтера Фогта, которому в его романе «шизогорск» (1977) первому удалось искусно объединить обозначение болезни и метафору:
«Термин
«шизофрения» был введен Ойгеном Блойлером в 1908-1911 годах в Цюрихе. Тот факт,
что термин родился в Швейцарии, и именно в Цюрихе, не было случайностью.
Расщепление сознания между пуританизмом с одной стороны и деловым и
собственническим мышлением, преданным проклятию еще в Ветхом Завете, — с
другой, имело, по крайней мере, хорошую протестантскую традицию. В Берне в
ответ на подобные мудрствования с сомнением качали головой и тотчас переходили
к обсуждению реальных государственных проблем. Базель также не принимался в
расчет, так как противоречие между неповоротливым бюргерством и величайшим
ядовитым зельем раздумий представляло собой противоречие большее, чем
шизофрения…»
Тот факт,
что термин родился в Швейцарии, и именно в Цюрихе, не было случайностью.
Расщепление сознания между пуританизмом с одной стороны и деловым и
собственническим мышлением, преданным проклятию еще в Ветхом Завете, — с
другой, имело, по крайней мере, хорошую протестантскую традицию. В Берне в
ответ на подобные мудрствования с сомнением качали головой и тотчас переходили
к обсуждению реальных государственных проблем. Базель также не принимался в
расчет, так как противоречие между неповоротливым бюргерством и величайшим
ядовитым зельем раздумий представляло собой противоречие большее, чем
шизофрения…»
Если
учитывать, что Фогт не чувствовал себя дома ни в Цюрихе, ни в Берне, ни в
Базеле, то не доставляла ли ему эта скромная ирония своеобразную разрушительную
радость? Но если он не сумел избежать искушения применить слово «эндогенное
заболевание» как уничижительную метафору, то должны ли мы удивляться тому, что
это делают и другие, при этом часто и охотно. Так, обозреватели Виланд Бакес и
Альфред Биолек задают вопрос Меллеманну: «Не кажется ли Вам, что в этом вопросе
вы шизофренны?» министр Норберт Блюм восклицает: «О, святая шизофрения!» в
своей статье для журнала «Шпигель» о проблемах развития социальной системы. Многие другие журналисты и журналистки то и дело употребляют подобные выражения
в печати и на телевидении. Особенно выделяется на общем фоне ARD со своей программой-кабаре «Безумец
человечен» и программой «Шизофриц». Безумно смешно!
Многие другие журналисты и журналистки то и дело употребляют подобные выражения
в печати и на телевидении. Особенно выделяется на общем фоне ARD со своей программой-кабаре «Безумец
человечен» и программой «Шизофриц». Безумно смешно!
Правила и требования родственников
Эндогенное
заболевание – это серьезное заболевание, которое, однако, как правило, хорошо
поддается лечению. Центральная проблема лечения заключается в том, чтобы
предпосылкой успеха стало согласие больного на лечение и сотрудничество с
врачом. Задачей и шансом родственников является поддержка, которую они должны
оказать больному. Что же делать, если этого невозможно добиться? Колебание – это
еще не отказ; оно означает, что необходимо продолжать усилия. Но если усилия на
каком-то этапе оказались тщетными, родственникам больного очень важно подумать
о себе, о границах своих интересов, сформулировать их и сообщить больному о его
обязанностях в отношении семьи. Это особенно относится к тем случаям, когда
больной проживает совместно с родителями. Существуют ситуации, которых никто не
в состоянии выдержать (даже самые заботливые родители). Новейшие исследования семьи
подтвердили, что предпосылкой конструктивных отношений с психически больным
являются психическое здоровье, эмоциональная уравновешенность и некоторая доля
отстраненности от него других членов семьи.
Существуют ситуации, которых никто не
в состоянии выдержать (даже самые заботливые родители). Новейшие исследования семьи
подтвердили, что предпосылкой конструктивных отношений с психически больным
являются психическое здоровье, эмоциональная уравновешенность и некоторая доля
отстраненности от него других членов семьи.
Это
означает, что родители, если они проживают совместно с больным, вправе
требовать, чтобы больной, как минимум, вел с ними совместное хозяйство. Это
касается распорядка дня, участия или неучастия в жизни семьи, личной гигиены и
содержания в порядке своей комнаты. Это предусматривает тональность обращения и
ясность в вопросе о том, что в случае ухудшения состояния больного родители
позаботятся о госпитализации, если, по их мнению, она будет необходима. Они
должны, и это, пожалуй, самое трудное из того, что требуется от родителей,
принять решение о недобровольной госпитализации больного. Никто не может им в
этом препятствовать. При этом они должны предусмотреть, что врач неотложной
помощи, врач государственной службы здравоохранения или врач
социально-психиатрической службы может вначале оценить сложившуюся в семье
ситуацию и откажет им в просимом виде помощи.
Я
отдаю себе отчет в том, что подобные советы легко давать, но, чаще всего, им
трудно следовать. Однако это не
освобождает от необходимости ясно и четко сформулировать эти советы и
настаивать на их выполнении. Если это невозможно, то для всех членов семьи
имеет смысл отказаться от совместного проживания и поискать альтернативное
решение. Психически больным-инвалидам также следует сделать попытку
самостоятельного проживания. Пути к решению этой проблемы разнообразны. В
настоящее время имеются возможности подбора подходящего жилья, имеющего разную
степень защищенности: отчасти это самостоятельные квартиры вне клиники и
отдельно от семьи, предназначенные для временного или продолжительного
проживания в жилищных объединениях, в охраняемых отдельных квартирах, где
возможно получение разных видов помощи, и многое другое. Подобным же образом
можно позаботиться о структурировании собственного времени, подобрав вид работы
или деятельности, виды использования свободного времени, участия в общественной
жизни.
При затяжном течении заболевания становится ясным то, что при коротких сроках болезненных фаз определить невозможно. Время само разрешает отдельные проблемы и конфликты, которые во время острого приступа болезни кажутся неразрешимыми. Большое значение может иметь предъявление определенных требований к самим себе, как это хорошо сформулировала Розе-Мари Зеельхорст: никогда не быть готовым признать за болезнью право стать «неотвратимым долгосрочным событием» и приложить все усилия к тому, чтобы добиться выздоровления или, по крайней мере, значительного улучшения в состоянии больного ребенка. Психоз может отзвучать даже после многолетнего тяжелого течения. В любой момент может произойти поворот к лучшему.
При любых обстоятельствах, независимо от серьезности
требований, предъявляемых болезнью, нужно относиться к ней активно, осознавать,
что шизофрения – это заболевание, которое в данном конкретном случае может
принять очень тяжелое течение. Нужно осознавать, что терапия в каждый момент
времени может иметь определенные границы и что бессмысленно принуждать больного
к более активному и обременительному для него лечению. Следствием может
оказаться субъективное снижение качества самочувствия или даже рецидив психоза.
Есть ситуации, в которых остается только одно – терпение.
Следствием может
оказаться субъективное снижение качества самочувствия или даже рецидив психоза.
Есть ситуации, в которых остается только одно – терпение.
Редакторы и авторы Zeit, кажется, разделяют это предпочтение
с коллективом NZZ. Так, например, Ганс Шюлер знает
«клиническую картину политической шизофрении». Когда же его внимание обратили
на сомнительность этой метафоры, он сообщил в письме в редакцию, что
раскаивается, и пообещал исправиться, но, кажется, это было только исключение.
Ульрих Грайнер в одном из своих репортажей о «наркотике безнадежности» говорит,
что «эта жизненно необходимая шизофрения находится в интеллектуально неудовлетворительном
состоянии». Но на совершенно недостижимую высоту поднялся его коллега Клеменс
Полачек, чей репортаж о берлинской ТАZ так и пестрит метафорами. «Она
планировала самоубийство, но при этом не хотела умирать», — читаем мы в
подзаголовке статьи, носящей название «Угроза безумия». В заключение он пишет:
«Да, это маленькая, неприметная деталь в политической дискуссии, ведущейся в
стране. Ни один орган не может чрезмерно развиться, не затронув весь организм.
Но вот один орган в ультимативной форме угрожает самоубийством. Как же
относиться к самоубийце, который просит вас схватить его за руку? Полачек
завершает свой репортаж следующим утверждением: «Эта газета совершенно
сумасшедшая. Ее следует защитить от нее самой». Кого же удивит, если газета Zeit считает возможным, рассказывая о
книжной ярмарке, предостеречь читателя от «культурного СПИДа»?
Ни один орган не может чрезмерно развиться, не затронув весь организм.
Но вот один орган в ультимативной форме угрожает самоубийством. Как же
относиться к самоубийце, который просит вас схватить его за руку? Полачек
завершает свой репортаж следующим утверждением: «Эта газета совершенно
сумасшедшая. Ее следует защитить от нее самой». Кого же удивит, если газета Zeit считает возможным, рассказывая о
книжной ярмарке, предостеречь читателя от «культурного СПИДа»?
Ныне туберкулез утратил
свою значимость. Как метафора зла он более не пригоден. Мы научились обходиться
более осторожно и со словом «рак». Их место заняло эндогенное заболевание как
оскорбительная и унизительная метафора. А с недавнего времени к ней
присоединился СПИД. Поможет ли нам то, что утверждает известный английский
психиатр, специалист в области социальной психиатрии Джон Уинг: «Эндогенное
заболевание не причастно к бесчинствам футбольных фанатов, не виновна в том,
что касается поведения политиков, находящихся в состоянии стресса, зависимости
от наркотиков или преступности, творчества художников или непостижимых метаний
хозяйственных руководителей и военных: не раз можно убедиться в том, что далеко
не все люди, страдающие шизофренией, безумны. С точки зрения обывателей, многие
из них совершенно здоровы»?
С точки зрения обывателей, многие
из них совершенно здоровы»?
Эндогенное заболевание как метафора берет свое начало от безоговорочных, предвзятых представлений о болезни с тем же названием. Употребление слова «эндогенное заболевание» в качестве метафоры, в свою очередь, формирует общественное мнение о болезни и о больных эндогенным заболеванием. Кого же удивит, что диагноз превращается во «вторую болезнь», которую, во что бы то ни стало, следует скрывать.
Тот, кто попытается понять больных с эндогенным заболеванием, с болью констатирует, в какой степени представление общественности об этом заболевании усиливает страдание больного. Оно ранит само восприятие больных, подавляет их самосознание и фатальным образом изменяет отношение к ним здоровых людей. Больные и их близкие могут из этого сделать вывод, что им следует быть очень осторожными при сообщении сведений о заболевшем другим родственникам, знакомым, сослуживцам, а в случае неуверенности – скрыть факт заболевания.
К сожалению, не только
метафора опорочивает эндогенное заболевание и страдающих им людей. В средствах
массовой информации болезнь всегда рисуется в черных красках, будь то в фильме,
газетах или журналах. Они усиливают господствующий в обществе образ ужасных,
непредсказуемых и особо опасных больных. Это особенно отчетливо наблюдается в
тех местностях, где наиболее часто читают соответствующие рубрики ежедневных
газет. В них больные эндогенным заболеванием представляются как прототипы
непредсказуемых и опасных уголовных преступников. Это также не может не
сказаться на понимании психозов из круга эндогенное заболевания.
В средствах
массовой информации болезнь всегда рисуется в черных красках, будь то в фильме,
газетах или журналах. Они усиливают господствующий в обществе образ ужасных,
непредсказуемых и особо опасных больных. Это особенно отчетливо наблюдается в
тех местностях, где наиболее часто читают соответствующие рубрики ежедневных
газет. В них больные эндогенным заболеванием представляются как прототипы
непредсказуемых и опасных уголовных преступников. Это также не может не
сказаться на понимании психозов из круга эндогенное заболевания.
Вторая болезнь.
Стигма
В течение последнего
десятилетия общественное сознание поднялось до осознания того факта, что
стигматизация является тяжким грузом для больных, страдающих психозами, и их
близких. Страдания под воздействием стигмы, предубеждений, диффамации и
обвинений становятся второй болезнью. Поэтому психиатрия, если только она
стремится успешно лечить больных, должна разобраться со стигматизацией своих
пациентов. Временами она делает это не только на индивидуальном уровне. Под
покровительством Всемирной организации здравоохранения многие национальные
профессиональные общества, объединения родственников и организации самопомощи
лиц, имеющих собственный опыт болезни, пытаются оказывать положительное влияние
на представления общества о психически больных и о психиатрии. Иногда это
происходит во время проведения больших кампаний. При этом используется
обобщенный термин «дестигматизация». «Дестигматизация» является искусственным
словом. Оно не встречается ни в одном словаре. Подобно «дегоспитализации», оно
внушает одновременно надежду и двойственное отношение. Если мы хотим проверить,
обещает ли нам успех опыт «дестигматизации», то нам необходимо, прежде всего,
разобраться с малоупотребительным социологическим термином – «стигма». При этом
мы установим, что наряду с дестигматизацией существует другой термин, который
обещает конструктивное решение в борьбе со стигматизацией: Stigma-Management, т.е. преодоление стигмы.
Временами она делает это не только на индивидуальном уровне. Под
покровительством Всемирной организации здравоохранения многие национальные
профессиональные общества, объединения родственников и организации самопомощи
лиц, имеющих собственный опыт болезни, пытаются оказывать положительное влияние
на представления общества о психически больных и о психиатрии. Иногда это
происходит во время проведения больших кампаний. При этом используется
обобщенный термин «дестигматизация». «Дестигматизация» является искусственным
словом. Оно не встречается ни в одном словаре. Подобно «дегоспитализации», оно
внушает одновременно надежду и двойственное отношение. Если мы хотим проверить,
обещает ли нам успех опыт «дестигматизации», то нам необходимо, прежде всего,
разобраться с малоупотребительным социологическим термином – «стигма». При этом
мы установим, что наряду с дестигматизацией существует другой термин, который
обещает конструктивное решение в борьбе со стигматизацией: Stigma-Management, т.е. преодоление стигмы. Его
притязания скромнее: оно сосредоточено на том, что придать стигматизированным
людям способность преодолеть их личную стигму и излечить их пораженную
тождественность.
Его
притязания скромнее: оно сосредоточено на том, что придать стигматизированным
людям способность преодолеть их личную стигму и излечить их пораженную
тождественность.
«Стигма. Признак, клеймо позора, открытая рана. По латыни stigma. Происходит от греческого – «колоть», «выжигать» и т.п. В начале ХVII века Германия переняла обычай клеймить рабов и преступников, выжигая на их теле позорное клеймо – «выжженную рану»; так же, по определению средневековой латыни, называлась одна из пяти ран на теле Христа. Начиная со второй половины ХIХ века выражение стало употребляться в переносном смысле как «метка, позорное клеймо», в медицине – как «признак болезни».
Только словарь иностранных слов Дудена приводит то значение слова, которое мы имеем в виду, когда говорим о стигме и стигматизации:
Бросающийся в глаза
признак болезни (мед.) клеймить кого-либо, выделять, приписывать кому-либо
определенные черты, признаваемые обществом отрицательными, выделять кого-либо
посредством дискриминации (социол. ).
).
В действительности, когда мы употребляем термин «стигма», то имеем в виду его социологическое значение.
Гоффман и стигма
Американский социолог Эрвин Гофман посвятил проблеме стигматизации свою раннюю, теперь уже ставшую классической, книгу «Стигма. О способах преодоления поврежденной личности». Гофман пишет: «Греки создали понятие стигмы в качестве указания на телесные знаки, которые служат для того, чтобы выявить что-то необычное или дурное в моральном облике носителя этих знаков. Эти знаки вырезались или выжигались на теле, чтобы каждому было ясно, что их носитель является рабом, преступником или предателем; клеймо выжигалось на теле человека, объявленного «нечистым».
Несовместимость и относительность особенностей
Гофман
добавляет, что стигматизации подвергаются отнюдь не все нежелательные
особенности, а только те из них, которые в нашем представлении несовместимы с
образом индивидуума, каким он должен быть.
«Таким образом, термин «стигма» употребляется в отношении той особенности, которая наиболее тяжко дискредитируется. Следует признать, что это соответствует употреблению термина в разговоре об относительностях, а не об особенностях как таковых. Одна и та же особенность может стигматизировать одного человека и в то же время подтвердить нормальность другого и поэтому является вещью, которая сама по себе не бывает ни поощряющей, ни дискредитирующей».
В качестве примера Гофман приводит высшее образование: например, в Америке позорно не обладать ни одной профессией; этот факт лучше скрывать. В других профессиях лучше скрывать наличие высшего образования, чтобы не прослыть неудачником или аутсайдером.
Гоффман выделяет «три резко
отличающихся друг от друга типа» стигмы: «телесные уродства», «индивидуальные
недостатки характера, воспринимаемые как слабость воли», вытекающая из
известного перечня: спутанность сознания, тюремное заключение, наркомания,
гомосексуальность, безработность, суицидальные попытки и радикальная
политическая позиция. И наконец, существует и «филогенетическая стигма расы и
религии, передаваемая от одного поколения другому» и заклеймяющая всех членов
семьи.
И наконец, существует и «филогенетическая стигма расы и
религии, передаваемая от одного поколения другому» и заклеймяющая всех членов
семьи.
Все эти примеры имеют общие социологические признаки. Отмеченные ими люди, которых мы при иных обстоятельствах безо всяких трудностей приняли бы в свой круг, обладают одной особенностью, которую мы ни при каких обстоятельствах не можем проигнорировать и которая сводит на нет все их положительны качества, — это стигма. Они «нежелательным образом другие, не такие, за каких мы их принимали». В действительности, мы убеждены в том, что личности, отмеченные стигмой, «в чем-то не совсем люди». Поэтому мы дискриминировали их и лишали жизненных шансов «действенно, хотя часто и без злого умысла».
«Мы
конструируем теорию стигмы, идеологию, которая должна доказать ее низменность и
опасность, исходящую от стигматизированного, будь то калека, ублюдок,
слабоумный, цыган – как источник для метафоры и образного языка. Мы употребляем
эти термины в разговоре, совершенно не думая об их первоначальном значении. Мы
склоняемся к тому, чтобы приписывать одному лицу длинную цепь несовершенств,
сформировавшихся на основе первоначальных…»
Мы
склоняемся к тому, чтобы приписывать одному лицу длинную цепь несовершенств,
сформировавшихся на основе первоначальных…»
Не стоит напоминать о том, как далеко мы зашли в нашем ХХ столетии. Примечательно лишь то, сколь малому мы научились. Первое и последнее десятилетия века отмечены истреблением народов и этническими чистками. В совершенно нормальной повседневной жизни подвергаются унижению люди в инвалидных креслах-каталках, притесняются люди с другим цветом кожи, осмеиваются слабоумные и дискриминируются психически больные. Это начинается с детского сада, продолжается в школе, в пивной, в профсоюзе, на стадионе, в политических партиях.
Корни стигматизации
Все
это последствия стигмы. Было бы опасным заблуждением считать, что стигматизация
как социальный феномен может быть уничтожена. Если стигма так вездесуща и
одинаково распространена как в примитивных, так и в развитых обществах, в
далеком прошлом и в современности, то мы должны спросить себя, не является ли
общественной необходимостью стигматизация определенных индивидуумов с
определенными физическими, психическими и социальными особенностями. Мы должны
спросить себя, не является ли определение характерных признаков и ограничений
«инаких» предпосылкой для поддержания актуальной социальной идентичности
«нормальных».
Мы должны
спросить себя, не является ли определение характерных признаков и ограничений
«инаких» предпосылкой для поддержания актуальной социальной идентичности
«нормальных».
Многое говорит о том, что это именно
так. Например, мы находим аргументы в статье американского этнометодолога
Гарольда Гарфинкела «Предпосылки успешных церемоний унижения». Для поддержания
и стимулирования собственной индивидуальности необходимо идентифицировать себя с членами своего общества, отграничить
себя от других, особенно в тех случаях, когда эти другие воспринимаются как
«иные», вызывающие сомнение. Во всяком случае, свою личность оценивать как
лучшую, превосходящую их. Это поощряется социальными механизмами, которые
Гарфинкел называет «деградацией церемоний». Такие социальные ритуалы
представляются необходимыми, чтобы обеспечить безопасность общественного
устройства. Это неотъемлемый признак социальных организаций – умение вызывать у
членов общества чувство стыда. Возможность лишения идентичности относится к
механизмам санкций всех социальных группировок. Она, якобы, является
социологической аксиомой, которая отсутствует только в «полностью
деморализованных обществах».
Она, якобы, является
социологической аксиомой, которая отсутствует только в «полностью
деморализованных обществах».
На данном этапе еще не время объяснять, почему дело обстоит именно так. Чтобы обеспечить социальную стабильность общества, представляется необходимым до определенной степени соблюдать беспристрастность, поощрять и вознаграждать желаемое поведение, а нежелаемое выявлять, клеймить и в худшем случае – изгонять. Нежелательное социальное поведение в наиболее мягкой форме – это «социальное отклонение», в выраженной форме – криминальное или психическое (умственное) нарушение, а в худшем случае – это «нарушение табу», предательство или насилие, нападение, представляющее опасность для общества.
Как классифицируется отклонение
поведения человека – как безобидное или
представляющее общественную опасность, является вопросом интерпретации. Ритуалы
обесценивания и унижения призваны стимулировать этот процесс интерпретации. От
социального «игрового пространства», от гибкости и толерантности общества
зависит, будет ли человек терпким как аутсайдер или сожжен как ведьма, будут ли
психически больного лечить, станут ли уничтожать, как это было в Третьем Рейхе,
или изгонять, как в древности.
Во всех случаях стигма остается.
Типы стигмы
Психически больные: дискредитированные и дискредитируемые
У многих людей с физическими недостатками, с обезображивающими дефектами, у слепых и глухонемых стигма отчетлива и очевидна, когда мы вступаем с ними в контакт. Она видна каждому и в определенных случаях ведет к дискредитации. Однако существуют носители стигмы, «инакость» которых не может быть распознана сразу. Эти люди не дискредитированы, но дискредитируемы. Психически больные относятся к тем и другим. Только замкнутый круг людей, больший или меньший, знает об их болезни. Другие узнают о ней по наблюдениям, например, по экстрапирамидным двигательным побочным действиям медикаментов. Но большинство о ней не знает.
Те, кто знает об их
болезни, при встрече с ними выстраиваются образ лица с психическим
расстройством на основании собственного опыта социализации. При этом
проявляются более или менее выраженные предубеждения в форме страха предполагаемой
непредсказуемости или опасности больного. В любом случае, это «ощущается
кожей». Само собой разумеющееся социальное общение с «нормальным» нарушается.
Изначальное доверие к надежности социальных ожиданий, которое обычно при
общении со здоровыми, в данном случае нарушается. Социальная дистанция, которые
здоровые сохраняют при общении с психически больными, гораздо больше дистанции
с человеком, о психическом расстройстве которого не известно.
В любом случае, это «ощущается
кожей». Само собой разумеющееся социальное общение с «нормальным» нарушается.
Изначальное доверие к надежности социальных ожиданий, которое обычно при
общении со здоровыми, в данном случае нарушается. Социальная дистанция, которые
здоровые сохраняют при общении с психически больными, гораздо больше дистанции
с человеком, о психическом расстройстве которого не известно.
В действительности, психически больные и больные, перенесшие психическое расстройство, нуждаются в обмене с другими лицами сведениями о своей болезни, лечении и связанными с ними проблемами.
Социальная жизнь в
атмосфере обмана может оказаться весьма обременительной и способствовать
рецидиву болезни. Тем не менее, это одно из самых тяжелых социальных требований
к реконвалисцентному психически больному, который ищет за пределами узкого
семейного круга тех, кому мог бы довериться, не опасаясь того, что они
злоупотребляют полученными сведениями и за его откровенностью последует
отчуждение. При неправильной оценке полученных сведений может произойти то,
чего больные хотели избежать: дискредитация вследствие того, что они сделали
свою стигму очевидной для других, и предательство вследствие разглашения их
тайны.
При неправильной оценке полученных сведений может произойти то,
чего больные хотели избежать: дискредитация вследствие того, что они сделали
свою стигму очевидной для других, и предательство вследствие разглашения их
тайны.
Социальные представления и предубеждения
Однако мы не должны
оставаться во власти иллюзий и думать, что способны коренным образом изменить
положение дел. Мы должны пытаться смягчить, а в отдельных случаях, быть может,
и преодолеть особенно опасные и иррациональные предубеждения с помощью
целенаправленного просвещения и завоевания симпатий. В прошлом на примере
психически больных, а также на примере еврейского населения не раз было показано, что следствием таких кампаний,
задуманных с самыми добрыми намерениями, были отрицательные результаты. В
конечном счете, речь идет о страхах, иррациональных страхах, которые
поддерживают стигматизацию. А иррациональность невозможно преодолеть с помощью
просвещения и увеличения знаний.
Встреча с физическим уродством легко превращается в угрозу собственному физическому благополучию; встреча с человеком, страдающим тяжелым соматическим заболеванием, заставляет бороться с тщательно скрываемым от себя самого страхом заболевания и смерти. Встреча со слабоумным или психически больным порождает распространенный страх самому «сойти с ума». Такой страх уходит корнями в «социальные представления», он сродни тем воображаемым картинам, которые сформировались в течение жизни из смеси знаний и чувств и которые могут, если это вообще возможно, изменяться только очень постепенно.
Социальные представления не являются простыми повседневными знаниями. Они представляют собой знания, соединенные с идеологическими, частично мифологическими и эмоциональными представлениями, а в случае болезни прежде всего со страхом. Сегодня ко всему этому присоединяются новейшие концепции. Поэтому работа над убеждениями должна быть в этом смысле работой по формированию отношений.
Фрида Форм-Райхманн и «шизофреногенная мать»
Выражение
«шизофреногенная мать» является нежелательным побочным эффектом нового значительного подхода – ранней попытки
помочь больным с эндогенным заболеванием с помощью психотерапевтических
методов. Пожалуй, наибольшая заслуга в психотерапии больных с эндогенным
заболеванием принадлежит американскому психоаналитику Фриде Фромм-Райхманн. С
того момента, как в романе Ханы Грин «Я никогда не обещала тебе сада, полного
роз» появилась доктор Фрид, она стала легендой. Ее публикации о психотерапии
психозов актуальны и сегодня. И все же Фрида Фромм-Райхманн принесла безмерные
страдания большому числу семей, в составе которых были больные эндогенным
заболеванием. Она и является автором унизительного понятия «шизофреногенная
мать». Одновременно она стала жертвой собственных психотерапевтических
убеждений, которые были тесно связаны с представлениями о
психических/психосоциальных причинах. Согласно им, болезнь развивается потому,
что в детстве с ребенком что-то происходит «не так». И если верить этому, то
ответ оказывается лежащим на поверхности: кто-то несет за это ответственность,
кто-то был виноват. Кто же несет ответственность за развитие ребенка?
Естественно, мать. Через сто лет после Фрейда этот вывод сродни рефлексу.
Пожалуй, наибольшая заслуга в психотерапии больных с эндогенным
заболеванием принадлежит американскому психоаналитику Фриде Фромм-Райхманн. С
того момента, как в романе Ханы Грин «Я никогда не обещала тебе сада, полного
роз» появилась доктор Фрид, она стала легендой. Ее публикации о психотерапии
психозов актуальны и сегодня. И все же Фрида Фромм-Райхманн принесла безмерные
страдания большому числу семей, в составе которых были больные эндогенным
заболеванием. Она и является автором унизительного понятия «шизофреногенная
мать». Одновременно она стала жертвой собственных психотерапевтических
убеждений, которые были тесно связаны с представлениями о
психических/психосоциальных причинах. Согласно им, болезнь развивается потому,
что в детстве с ребенком что-то происходит «не так». И если верить этому, то
ответ оказывается лежащим на поверхности: кто-то несет за это ответственность,
кто-то был виноват. Кто же несет ответственность за развитие ребенка?
Естественно, мать. Через сто лет после Фрейда этот вывод сродни рефлексу.
Но не только эта мрачная теория привела к обвинению, выдвинутому против матерей. Были и реальные, но односторонне интерпретированные наблюдения. Взаимоотношения между матерью и ее шизофренным ребенком ненормальны – так установило психиатрическое изучение семей. При этом не учитывалось, что совместное проживание с психически больным может быть таким тяжелым и обременительным, что «нормальные» отношения вряд ли возможны. Воодушевление от успехов, достигнутых психодинамической психиатрией за короткое время и потрясших основы естественнонаучной психиатрии целого столетия, создало иллюзию того, что открытие причин болезни – дело ближайшего будущего, — такие идеи были слишком соблазнительны.
Лишить очарования
понятия нового учения не удалось: «двойная связь» и «псевдообщность» имеются
повсюду, где люди идут рядом. («Двойная связь» — передача двух противоположных
чувств: одного – открыто, другого – завуалировано. В качестве примера:
неожиданный и неуместный в данный момент приход гостей, которых хорошо
воспитанная хозяйка встречает радужной улыбкой, но в то же время завуалировано
дает им понять, что охотно послала бы их туда, где раки зимуют). Исследования семей больных, которыми с возрастающим
энтузиазмом занимались авторы, ориентирующиеся на психоанализ, с научных
позиций были развенчаны еще в начале 40-х годов, главным образом, по двум
причинам. Во-первых, в исследованиях отсутствовали контрольные группы, т.е.
семьи, в составе которых не было больных шизофренией; во вторых, до начала 70-х
годов диагноз «шизофрения» устанавливался в США в два раза чаще, чем в Западной
Европе. Поэтому есть все основания предполагать, что половина многочисленных
исследований, проведенных в Северной Америке, касается семей, в которых, по
современным диагностическим критериям, вовсе не было больных с эндогенными
заболеваниями.
Исследования семей больных, которыми с возрастающим
энтузиазмом занимались авторы, ориентирующиеся на психоанализ, с научных
позиций были развенчаны еще в начале 40-х годов, главным образом, по двум
причинам. Во-первых, в исследованиях отсутствовали контрольные группы, т.е.
семьи, в составе которых не было больных шизофренией; во вторых, до начала 70-х
годов диагноз «шизофрения» устанавливался в США в два раза чаще, чем в Западной
Европе. Поэтому есть все основания предполагать, что половина многочисленных
исследований, проведенных в Северной Америке, касается семей, в которых, по
современным диагностическим критериям, вовсе не было больных с эндогенными
заболеваниями.
Теодор Лиц, семья и эндогенное заболевание
Итак,
мать больного в качестве «козла отпущения» стала именоваться «шизофренногенной
матерью», а вскоре превратилась просто в «недочеловека». Знаменитые в ту пору
книги Джона Розена и Л.Б. Хилла ратовали за широкое распространение этой
теории. Один из наиболее масштабных исследований шизофрении и семьи, в составе
которой есть больной, принадлежал Теодору Лицу. Результаты его исследований
были опубликованы в 1959 году на немецком языке в сдвоенном номере журнала Psyche и, казалось бы, свидетельствовали о
победе учения о вине матери. Целесообразно бросить беглый взгляд на
заключительную часть книги, написанной группой авторов: «Мир семьи больных
шизофренией». Уже в оглавлении мы находим шесть ссылок на «шизофреногенную
мать». Другие ссылки отражают преимущественно обесценивающую ее характеристику:
Один из наиболее масштабных исследований шизофрении и семьи, в составе
которой есть больной, принадлежал Теодору Лицу. Результаты его исследований
были опубликованы в 1959 году на немецком языке в сдвоенном номере журнала Psyche и, казалось бы, свидетельствовали о
победе учения о вине матери. Целесообразно бросить беглый взгляд на
заключительную часть книги, написанной группой авторов: «Мир семьи больных
шизофренией». Уже в оглавлении мы находим шесть ссылок на «шизофреногенную
мать». Другие ссылки отражают преимущественно обесценивающую ее характеристику:
- матери отвергающие
- матери психопатические
- матери шизофренных дочерей
- матери слабые, пассивные, versus холодные и непреклонные
- матери, трудные в общении
- мать – дитя, симбиоз
Если внимательнее рассмотреть отдельные пассажи, то можно, например, прочитать следующее:
«Концепция о чрезвычайно вредно воздействующей любви в
силу ее чрезмерной претензии на обладание, которая хотя и не отвергает ребенка,
но является нереальной».
В том же тексте находим фразу, совершенно противоположную по содержанию, утверждающую, что «отстранение матерью ребенка на первом году его жизни является показательным фактором в развитии болезни».
В отрывке о «матерях шизофренных детей» сказано:
«Теперь рассмотрим поведение матери одного мальчика, страдающего эндогенным заболеванием. Ее можно считать образцом «шизофреногенной матери». Вредное влияние ее поведения и ее личности очевидно. Почти невозможно себе представить, чтобы мальчик, которого воспитала эта женщина, не обнаружил серьезных расстройств или не заболел эндогенным заболеванием. Она являет собой пример женщины, которая устремила буквально всю свою энергию на воспитание, приносящее, однако, только вред.
Это действительно
сильное утверждение. И далее в том же духе, до вывода в конец главы: «наиболее
яркий тип среди этих матерей – это женщина, производящая большое впечатление,
почти психотическая или откровенно шизофренная, которую мы называем
«шизофреногенной». Описание этих женщин звучит неубедительно, бледно и
недостаточно отражает действительность».
Описание этих женщин звучит неубедительно, бледно и
недостаточно отражает действительность».
В главе «Супружеские отношения: раскол и искаженные взаимоотношения» содержится абзац «Иррациональность как семейная традиция», дополняющий эту тему: «Мы считаем этих женщин-матерей шизофреногенными на основании того, как они эксплуатируют и используют сыновей для заполнения своей несложившейся личной жизни. Эти сыновья должны быть, по их убеждению, только гениями; за каждую их неудачу или неверный шаг, сделанный на протяжении жизни, ответственность должны нести другие».
В заключительной главе авторы представляют «Теорию шизофренных расстройств», в которой суммируются представленные выше «доказательства» и наблюдения:
«Признание того, что
семья, в которой растет шизофренный пациент, потерпела катастрофическое
поражение при выполнении этой задачи, отвлекает нас не только от ранних детских
взаимоотношений мать-дитя, но также от любого специфического травмирующего
события или периода в жизни ребенка и вынуждает привлечь к нашим соображениям
все трудности, которые существовали на протяжении всего развития пациента».
Предвзятость этих текстов говорит сама за себя. С современных позиций трудно себе представить, что еще так недавно они могли быть приняты и положены в основу сокровищницы знаний. Объяснение может быть следующим.
Шестьдесят восьмой, английская антипсихиатрия и ее последствия
Немецкая
послевоенная психиатрия опиралась на естественнонаучный и философский
(феноменологический) фундамент. Психоаналитический и другие психодинамические
подходы в течение долгого времени пробивались с трудом, как и
социально-психиатрическое направление. Они отвергались как несерьезные и даже
сомнительные. В конце 60-х годов все изменилось одним махом. Те течения,
которые окрылили движение 1968 года, дали мощный толчок психоаналитическому и
психодинамическому мышлению. Почти одновременно с этим на континент были
занесены идеи английской антипсихиатрии. Были переведены на немецкий язык и
получили широкий отклик произведения английских писателей Рональда Лейнга,
который искал корни шизофрении в семье и обществе (при этом, отрицая наличие
самой болезни), и Дэвида Купера, который предсказывал «смерть семьи». В
сборнике трудов (под редакцией Suhrkamp) «Эндогенное заболевание и семья»
были помещены «Сообщения к вопросу об одной новой теории» Грегори Бейтсона,
Джексона, Роберта Лейнга, Теодора Лица и других. Сборник этот завоевал почти
невообразимую популярность.
В
сборнике трудов (под редакцией Suhrkamp) «Эндогенное заболевание и семья»
были помещены «Сообщения к вопросу об одной новой теории» Грегори Бейтсона,
Джексона, Роберта Лейнга, Теодора Лица и других. Сборник этот завоевал почти
невообразимую популярность.
В представлении бунтующей молодежи западного мира в конце 60-х годов семья превратилась в корень зла, оплот реакции, воплощение преследования, образец муштры и приспособления к требованиям чужого (капиталистического) общества. С другой стороны, психологические и социальные науки не только пережили небывалый подъем. Еще более важным стало эйфорически-оптимистическое убеждение многих в том, что они в состоянии не только осмыслить проблемы нашего времени, но и решить их – идет ли речь о юношеской преступности, психических расстройствах, насилии или национальных конфликтах. Учение о «шизофреногенной матери» было отнесено к этому же кругу проблем.
Отрезвление наступило
скоро. Однако многие, казалось бы, поверхностные, но не проверенные идеи
продолжали бытовать. Они совершили долгий путь из исследовательских центров в
университеты, а из университетов – в другие высшие учебные заведения и
специализированные школы социальных работников и медицинских сестер и далее – в
отделы фельетонов редакций газет и журналов, радио и телевидения. Когда в
университетских кафедр прозвучал лозунг: «Мы отрицаем все признанное ранее и
утверждаем противоположное», учение о матери, совершающей ошибку, стало основой
этих новейших утверждений. Этот долгий путь позволяет понять, почему научные
заблуждения так живучи.
Они совершили долгий путь из исследовательских центров в
университеты, а из университетов – в другие высшие учебные заведения и
специализированные школы социальных работников и медицинских сестер и далее – в
отделы фельетонов редакций газет и журналов, радио и телевидения. Когда в
университетских кафедр прозвучал лозунг: «Мы отрицаем все признанное ранее и
утверждаем противоположное», учение о матери, совершающей ошибку, стало основой
этих новейших утверждений. Этот долгий путь позволяет понять, почему научные
заблуждения так живучи.
Долгая, упорная жизнь мифа: власть «злых» слов
Наука
уже давно признала теорию о «шизофреногенной матери» лжеучением. С одной стороны,
она снова должна была признать, что мы до сих пор не знаем, каковы же причины эндогенного
заболевания (тем не менее, мы можем быть относительно уверены в том, что в
возникновении заболевания никто не виноват; шизофренные психозы существуют во
всех культурах, при совершенно различных общественных условиях и структурах
семьи, и при этом – с одинаковой частотой). С другой стороны, в течение
последних десятилетий психиатрические исследования семьи установили, что связь
между психическим заболеванием, больными и их близкими двустороння и
несравненно сложнее, чем ее представляли себе исследователи феномена «козла
отпущения». Однако миф о «шизофреногенной матери» оказался на редкость живучим.
Я хочу показать это на нескольких примерах.
С другой стороны, в течение
последних десятилетий психиатрические исследования семьи установили, что связь
между психическим заболеванием, больными и их близкими двустороння и
несравненно сложнее, чем ее представляли себе исследователи феномена «козла
отпущения». Однако миф о «шизофреногенной матери» оказался на редкость живучим.
Я хочу показать это на нескольких примерах.
В 1989 году Марк Руфер, швейцарский представитель новой антипсихиатрии, в своей книге «Безумная психиатрия» предпринял новую, весьма успешную попытку возрождения поисков виновных. Приведем несколько показательных цитат:
«Характер поведения
родителей в дальнейшем часто оказывает шизофреническое воздействие. Более
слабый становится ответственным за состояние здоровья более сильного. Часто это
происходит во взаимоотношениях между матерью и ребенком. Малейшими изменениями
своего здоровья мать может побудить ребенка отказаться от его собственных
планов. У детей из этих семей часто наблюдается «острое
начало» психического заболевания, или же они становятся в значительной мере
приспособившимися, непритязательными лицами, которыми легко манипулировать. В
интересах более сильного – с легкостью обмануть, чтобы добиться пустого заменителя
удовлетворения».
В
интересах более сильного – с легкостью обмануть, чтобы добиться пустого заменителя
удовлетворения».
Последнее и более
эффективное средство, применяемое против слишком независимого ребенка (или
слишком самостоятельного партнера), состоит в том, чтобы охарактеризовать его
как «психически больного» или «сумасшедшего». Этот метод, как правило,
применяется тогда, когда ребенок начинает проявлять непризнание авторитета
родителей, стремится уйти из-под их влияния: сближается с друзьями, которые
неприятны одному из родителей, обретает первый сексуальный опыт, вынашивает
планы ухода из семьи для самостоятельной жизни. В отношениях партнеров такую
роль может сыграть попытка женщины к эмансипации… Объявить другого «психически
больным» — решительный шаг, после которого жертва постепенно входит в эту роль
«сумасшедшей» и наконец начинает себя чувствовать «действительно больной»…
Бесспорно, родители страдают от заболевания своего ребенка. Но к этому
утверждению следует, однако, добавить, что родители и все близкие однозначно
могут извлечь пользу из «эндогенного заболевания» пациента… Для использования
единственной разумной возможности, т. е. для ухода из родительского дома и
прекращения контактов с «болезнетворным» окружением, у пациента в большинстве
случаев не хватает сил… К болезнетворному «лечению», исходящему от семьи,
относится также изоляция жертвы…»
е. для ухода из родительского дома и
прекращения контактов с «болезнетворным» окружением, у пациента в большинстве
случаев не хватает сил… К болезнетворному «лечению», исходящему от семьи,
относится также изоляция жертвы…»
Тирада Марка Руфера
против семьи, изложенная в такой решительной форме, представляет сегодня
большую редкость. Но это его дело. Еще до недавнего времени я предполагал, что
такая упорная поддержка уже изжившего себя мифа является абсолютным
исключением. Во время работы над этой книгой я вынужден был признать, что
представление о болезнетворной матери все еще продолжает жить в сознании
общественности, хотя более скромно и скрытно, чем 20 лет тому назад. Это связано
с тем, что литература 70-х годов все еще широко распространена, как, например,
знаменитый сборник издательства «Зуркамп» «Эндогенное заболевание и семья» со
статьями Грегори Бейтсона, Дона Джексона, Рональда Лейнга, Теодора Лица и
многих других представителей семейно-динамической теории причин эндогенного
заболевания. К сожалению, старые заблуждения вновь и вновь повторяются даже
ведущими психиатрами, формирующими научные взгляды; чаще всего это происходит
непреднамеренно. Известный цюрихский психотерапевт Юрг Вили недавно писал для Neue Zuricher Zeitung, что наблюдаемые в течение
десятилетий семейные взаимоотношения, порождающие болезнетворное влияние,
такие, как «шизофреногенная мать», или модель семьи, характерная для анорексии,
или совместная алкоголизация, позволяют установить: «Это вовсе не значит, что
подобное не существует, хотя эти факты не столь важны для терапии».
К сожалению, старые заблуждения вновь и вновь повторяются даже
ведущими психиатрами, формирующими научные взгляды; чаще всего это происходит
непреднамеренно. Известный цюрихский психотерапевт Юрг Вили недавно писал для Neue Zuricher Zeitung, что наблюдаемые в течение
десятилетий семейные взаимоотношения, порождающие болезнетворное влияние,
такие, как «шизофреногенная мать», или модель семьи, характерная для анорексии,
или совместная алкоголизация, позволяют установить: «Это вовсе не значит, что
подобное не существует, хотя эти факты не столь важны для терапии».
Смирим наш гнев. Вызовем в памяти картины того, как ученые и врачи прекращают травлю родственников больных шизофренией, хорошо обходятся с больными и, быть может, за небольшими исключениями, являются просто «хорошими» людьми, пришедшими на помощь. Они с негодованием отвергли бы обвинение в презрении к людям, близким их пациентов. По-видимому, им действительно чужды такие чувства. Все они попали в ту же западню, что и Фрида Фромм-Райхманн. Все они, как мы теперь знаем, приняли ложную теорию заболевания в качестве исходной позиции своей деятельности. Часто, без оглядки на возможные потери, они идентифицировали себя со своими пациентами. Во всяком случае, преодолевая ложные представления, мы должны задуматься о том, какие выводы необходимо сделать. Важнее всего разобраться в том, каким образом методы динамической психотерапии, которые связывают все пороки психического развития с ранним детством, исходя из предпосылки вины родителей.
Что же делать?
Что же теперь делать? Для близких родственников больного важно не надевать «защитные доспехи» и не пытаться ежеминутно доказывать, что «не они и никто другой не виноват в эндогенном заболевании!». Тут же следует заметить, что такие обвинения нужно однозначно и безоговорочно отвергать, особенно тогда, когда они высказываются врачом. Это и есть вклад в преодоление стигмы. В будущем эта тема должна быть включена в каждую психо-просветительную и психо-информационную программу для родственников больных.
Наиболее длительное время вред наносится тогда, когда подобное обвинение не отвергается ради поддержания мира любой ценой. Это не значит, что нужно посоветовать совсем отбросить вопрос, какие обвинения подходят для собственной семьи, а какие нет. У каждой семьи есть свои проблемы. Из новейших исследований семьи нам известно, что существуют такие сплетения отношений, которые облегчают совместное проживание с больным шизофренией, и такие, которые его утяжеляют. В последнем случае стоит приложить усилия, чтобы преодолеть их. Но об этом – в другой главе. Это не имеет ничего общего с обвинениями. А предъявление обвинений без доказательств запрещено.
Предрассудок о неполноценности
Дилемма больных эндогенным заболеванием обостряется тем, что они сами являются частью общества. Но это не помогает им, так как их опыт знания о психозе, как правило, совсем иной. Их знания аутентичны, они правдивы. Реальность их опыта делает возможной борьбу с болезнью, но не с мифом о ней. Ловушка, в которой они находятся, тем более фатальна, что, будучи хорошо осведомленными о предубеждениях общества, они вынуждены скрывать и замалчивать свое заболевание. Одновременно они вынуждены прибегать к конфронтации, противоборству с болезнью, если хотят научиться жить с ней.
Утаивание заболевания нередко приводит к тому, что они узнают о бытующих предубеждениях от здоровых, которые хотя бы из вежливости не позволили бы себе подобное высказывание, знай они о болезни собеседника. Если же больные решаются не скрывать свое заболевание, то подвергают себя опасности быть изолированными, отвергнутыми и никогда впредь не быть признанными равными здоровым. Таким образом, они находятся в классической ситуации двойного слепого опыта, которая создана отнюдь не для того, чтобы поддержать их усилия в преодолении болезни и подбодрить их.
Многое говорит в пользу того, что «вторая болезнь» — «эндогенное заболевание как метафора» — в связи с вопросом о смысле собственной жизни приобретает столь же большой вес, как и сам опыт болезни. Предубеждение общества через полвека после падения Третьего Рейха то и дело напоминает о себе в более или менее неприкрытой форме: «Не стоит жить с такой болезнью. Твоя жизнь ничего не стоит. Если бы я был на твоем месте, я бы бросился под поезд». (Этот пример не вымышлен.) Это обесценивание затрудняет больным возможность убеждать себя и поддерживать в себе хоть в минимальной степени чувство собственного достоинства, заставляет их, и не без оснований, опасаться за свои социальные связи. Все это происходит на фоне болезни, которая обусловливает социальную ранимость и уменьшает социальную компенсацию.
Алкоголь как осложняющий фактор
В исследованиях Пэра Линдквиста из Каролинского университета этим фактором не придается большого значения, хотя он отмечал у больных с эндогенным заболеванием увеличение агрессивности в форме агрессивных действий и угроз примерно в четыре раза против таких же проявлений у здоровых. Они имели место в одной трети случаев, но в связи с сопротивлением полиции по поводу кражи в магазине или по поводу необычного, асоциального поведения в общественном месте, причем совершенно очевидно – под влиянием алкоголя. Важно обратить внимание на то, что только одно правонарушение из 644 совершенных больными, перенесшими шизофренное заболевание за 14 лет, предшествовавших исследованию, было признано шведскими учеными тяжелым.
На связь между злоупотреблением алкоголем и агрессивным поведением психически больных указывали также английские и американские ученые, такие, как Симон Весели из Лондонского университета, Джон Монаган из университета штата Виргиния и Марвин Шварц из университета Дюка штата Северная Каролина. Признание того факта, что алкогольная и наркологическая зависимость в сочетании с психическим заболеванием представляет значительно больший фактор риска агрессивного или преступного поведения, чем просто психическое заболевание, пусть даже тяжелое, оказалось одним из немногих результатов симпозиума, по поводу которого все были единодушны.
Изменения начинаются в голове
Что мы сделали неправильно?
Что мы можем сделать?
Психоз изменяет личную жизнь – жизнь больного и жизнь его родных и друзей. Это первая из бед болезни. Возможно, это симптомы, которые держатся в течение длительного времени. Это и последствия болезни. Но это также обвинения и самообвинения. Больные задают себе мучительный вопрос: почему именно я? Родственники, и в первую очередь родители, так же мучительно спрашивают себя: «Что мы сделали неправильно?» Правильно то, что этот вопрос вызывает неприятие – при воспитании детей никто не поступает всегда правильно. Но правильно также и то, что в конце концов появляется понимание, что речь идет о болезни, о болезни, в которой нет ничьей «вины». Значительно важнее задаваемый себе вопрос «что я могу сделать?». Что я могу сделать для того, чтобы лечение проходило как можно успешнее и помогло преодолеть болезнь, а если придется, то и жить с ней? Это также в равной мере относится к больным и их близким.
Что мы сделали неправильно?
Тот, кто задает этот вопрос, уже проиграл. И все же этот вопрос задают все, кто вынужден бороться с шизофренным заболеванием в своей семье. В действительности, эндогенное заболевание – это не одна болезнь, а целых три. Во-первых, это серьезная, но, поддающаяся лечению болезнь, которая характеризуется расстройствами чувственных восприятий, мышления и переживаниями, связанными с восприятием собственной личности. Описывая это заболевание впервые, Ойген Блойлер отметил его главный признак, который заключается в том, что «здоровое ядро личности при шизофрении сохраняется».
Во-вторых, шизофренногенное заболевание – это стигматизирующее название болезни, слово, которое используется как метафора и несет в себе отрицательное значение: «Каждый, кто в силу своей профессии имеет дело с больными и их родственниками, знает какой ужас вызывает упоминание слова «эндогенное заболевание»», — пишет венский социолог-психиатр Хайнц Катшинг в своей книге «Обратная сторона шизофрении». Наконец, в третьих – шизофренногенное заболевание требует разъяснений. Но это отнюдь не из той категории объяснений, которые могут быть сделаны «просто так», как объясняют, например, суть насморка или даже диабета. Эта болезнь – одно из тех заболеваний, при которых хочется найти «козла отпущения», на которого можно было бы свалить вину за заболевание. И почти всегда «виновными» оказываются родители. Поэтому эндогенное заболевание неизбежно становится и их болезнью.
Неизвестные причины – повышенная ранимость
Здесь не место говорить о деталях современного состояния исследований отдельных причин, вызывающих заболевание. Позволю себе сослаться на соответствующую главу моей книги «Понять болезнь». В настоящее время мы исходим из того, что люди, в дальнейшем заболевающие, оказываются легко ранимыми под влиянием внешних и внутренних раздражителей. При этом отмечается совместное воздействие биологических, психологических и социальных факторов. Действуя совместно, они влияют на повышенную ранимость – «хрупкость». Так на языке специалистов называется та особенность, которая в настоящее время считается основным условием возникновения психоза. Однако до сих пор не удается выявить какой-либо ощутимый фактор, который был бы ответственен за этот процесс. Многое говорит в пользу того, что хрупкость – качество индивидуальное, что каждый может оказаться ранимым под влиянием каких-то нагрузок.
Существует семейное «скопление» заболевания. Чаще всего это явление наблюдается у однояйцевых близнецов; у двуяйцевых близнецов оно встречается реже. Заболевшими также чаще оказываются приемные дети, матери которых страдают шизофренией, чем приемные дети, матери которых психически здоровы. Примерно 5% родителей, чьи дети больны эндогенным заболеванием, сами страдают этим заболеванием. Если этот факт налицо, то он, безусловно, отражается на семейной атмосфере, на отношениях членов семьи друг к другу. Но это еще не причина заболевания ребенка.
События, изменяющие жизнь, так называемые lifeevents, — переход от учебы в школе к работе по специальности, отдаление от родителей в период пубертата, переход к самостоятельной жизни в собственной квартире – играют роль пусковых механизмов. Но прежде всего, они влияют на течение психоза. Психосоциальная напряженность в семье, в отношениях с партнером или с другими лицами из ближайшего окружения играют роль при манифестации психоза и в дальнейшем его течении. Осложняющие жизнь и изменяющие ее события, которые проявляются с особой очевидностью в переломные моменты развития молодых людей, стоят в непосредственной связи с проявлением и развитием шизофренных психозов. Биохимические изменения в обмене веществ трансмиттеров в мозгу доказуемы, по крайней мере, во время острого психотического приступа.
Однако все эти факты объясняют возникновения заболевания. После всего, что нам уже известно о психозах, этого и не следует ожидать.
Многое говорит в пользу того, что мы имеем дело не с единым заболеванием, однородным по причине, проявлениям и течению. Обозначение психозов из круга шизофрении как «группы заболеваний», как это сделал Ойген Блойлер в начале века, подчеркивает этот факт с самого начала.
На протяжении более чем столетнего изучения болезни выделялись как наиболее возможные те объяснения, которые видели единую причину возникновения болезни: в первой половине нашего века это было учение о наследственности, в третьей четверти века – теория о «шизофренной матери», а в течение последнего десятилетия – молекулярная генетика. Наиболее значимыми представлялись те теории объяснения, которые исходили из так называемой «многофакторной» обусловленности психоза. Предположение о повышенной хрупкости является одной из теорий в составе последней названной группы.
Социальные и культурные аспекты
Делая вывод о возникновении болезни из нарушенной атмосферы семьи, расстроенных внутрисемейных отношений, прежде всего нужно принять во внимание, что шизофрения с одинаковой частотой существует во всех культурах и что так же, насколько это можно доказать, было и в прошлом. Так как внутрисемейный эмоциональный и социальный уклад в различных культурах и в разные времена разительно отличаются друг от друга и подвержены радикальным переменам, то в соответствии с ними должна была бы меняться и частота заболеваний шизофренией, если специфическая семейная среда действительно действует «шизофреногенно».
Современная социология также не смогла выделить некий определяющий стиль воспитания и какую-то специфическую семейную среду, в которой эндогенное заболевание встречалось бы чаще, как это утверждали такие представители научного направления «шизофреногенной матери», как Теодор Лиц и др., или основатели системной терапии Фриц Симон и Арнольд Ретцер, которые продолжают на этом настаивать. Верно то, что в семьях, где один из членов болен психозом, чаще царит настороженная обстановка. Но разве это может кого-нибудь удивить? В той же степени было бы «ненормально», если бы совместное проживание с родственником, страдающим психозом, не было бы обременительным и если бы отношения можно было коренным образом изменить. Изучение семьи, проведенное в последнее время Леффом и Вон, внесло большой вклад в понимание этой ситуации.
Кризы развития неизбежны
Здоровое преодоление этой жизненной фазы неразрывно связано с возможностью перебороть ее. Искусственно щадящее поведение могло бы, напротив, способствовать развитию других негативных сторон или, по крайней мере, замедлить освобождение из-под влияния родителей и взросления. Здесь, как мне кажется, находится главный ключ к пониманию роли тех событий, которые способны внести изменения в жизнь при вторжении в нее психоза. Многие из этих переживаний неразрывно связаны с процессом развития здоровой личности. Разъезд с родителями, переход из школы к профессиональной работе или к учебе в университете, знакомство и близость с партнером, и многое другое являются шагами развития, которые должен пройти каждый. Этого невозможно избежать, даже пользуясь более или менее специфической теорией развития психоза.
Чтобы завершить эту тему, повторим: поиски какой-либо личности, осязаемой вины ни к чему не приведут. Согласно современному представлению о происхождении шизофренных психозов, наличие чьей-либо вины обосновать невозможно. В болезни никто не повинен. Поиски «козла отпущения» равноценны подбрасыванию крапленой карты; очень скоро они оказываются препятствием при преодолении того драматического события, которое представляет собой заболевание психозом одного из членов семьи и которое изменяет весь ход жизни. Это событие, после которого уже «ничто не остается таким, каким было прежде»… Паралич, отрицание, подавленность, гнев, отчаяние и печаль и, наконец, признание происшедшего и начало переработки – таковы фазы преодоления, как и при других жизненных кризах, и для больного, и для его близких.
Что мы можем сделать?
«Что мы можем сделать?» этот вопрос бесчисленное количество раз задавали мне родители больных психозом во время приема, в стационаре, на лекциях. Это вопрос, на который нет прямого ответа. Конечно, я могу посоветовать собраться с духом, набраться терпения. Большинство родителей переносят сообщение им диагноза как шок. Сначала все их силы уходят на то, чтобы прийти в себя, проявить терпение. Для этого они нуждаются в помощи врачей и другого медицинского персонала, занимающегося их ребенком, который, как правило, является уже взрослым человеком. Но от этого им не становится легче. Только в редких случаях отношения между заболевшим юношей или взрослым, в начальной стадии, и его родителями бывают свободны от напряженности.
Когда установлен диагноз психоза, когда родители предполагали такую возможность или услышали это от врача, то можно сказать, что многое уже произошло: часто это недобровольная госпитализация при более или менее драматических и пугающих обстоятельствах. Почти всегда к этому моменту уже пройдена фаза изменений в поведении и образе жизни, предшествовавшая манифестации заболевания. При этом почти всегда в течение длительного времени происходили мучительные объяснения больного с родителями по поводу этих изменений в поведении, которые родители не могли ни понять, ни оценить.
Для установления диагноза
Только тогда, когда пережил все это сам, можно более или менее приближенно описать происшедшее. Ниже я цитирую сообщение одной матери о начале заболевания ее сына. И.Гот «Психоз».
«Ему было в то время шестнадцать лет. Все началось с того, что он отдалился от семьи и от школьных товарищей и стал интересоваться исключительно некоторыми богословскими вопросами. Он познакомился с членами секты «Свидетелей Иеговы» и, наконец, сошелся с так называемыми «божьими детьми». Но к этому времени ему, по-видимому, было так плохо, что порой он не знал, кто он… Когда мой муж отказался дать письменное согласие на его поход с «божьими детьми», дело дошло до ужасной сцены. Через день он согласился пойти вместе со мной на консультацию к психиатру… Прописанных ему лекарств он не стал принимать и оставил без внимания запрет общаться с «божьими детьми». Однажды в воскресенье он уехал на велосипеде и не вернулся домой. Вечером он был обнаружен полицией в аэропорту. Состояние его можно было охарактеризовать как беспомощное. Когда мы с отцом забирали его из полицейского участка, где ему предстояло провести ночь в камере, он чувствовал себя настолько больным, что даже был готов дать согласие на лечение в больнице… Очень трудно описать то, что происходило в семье до момента его первой госпитализации. Одна молодая женщина-врач объяснила нам, что не существует лечения, гарантирующего излечение. Тем не менее, выздоровление возможно».
То, что описала Розе-Мари Зеельхорст, во многих отношениях типично. Типична и реакция, описанная Вольфгангом Готтшлингом и приведенная в книге Хайнца Дегер-Эрленмайера «Когда все не так, как было»:
«Нас называли счастливой семьей, завидовали нам. Но это было шесть лет тому назад, когда наш младший сын еще не был болен или, вернее, когда мы еще не хотели это признать. Казалось, мир был в порядке. Мне перевалило за пятьдесят, и я строил планы, чем займусь, когда выйду на пенсию. Я хотел много путешествовать, посещать музеи, просто быть счастливым и довольным рядом с женой. Теперь, через шесть лет, я понимаю, что это был призрак, прекрасная мечта. Тогда я еще ничего не знал о коварной болезни. Да и как я мог знать, если, насколько знает моя память, в нашей семье не было подобного случая. Конечно, среди членов семьи были примечательные личности – проворные, скупые, доносчики, но такое?.. Сегодня я во власти болезни. Она стала главной темой разговоров в семье. Она угнетает меня, сковывает, я чувствую ее тиски. Иногда появляется мысль: «Прогони ее прочь, улети куда-нибудь, подальше отсюда». Но тут же внутренний голос говорит мне: «Ты ничего не можешь сделать, ты не можешь оставить свою семью в беде, пожертвовать своим сыном». Стало быть, останься на месте и страдай. Потом я ловлю себя на мысли: «Прекрати! Это все не имеет смысла!» Но все эти мысли пугают меня. Итак, я остаюсь и страдаю!»
Когда Розе-Мари Зеельхорст попросили (уже после того, как заболел ее второй сын) рассказать на одной из конференций о ситуации в своей семье, ее реакция поначалу была отрицательной, она хотела отказаться от такого выступления. Она опасалась, что такое сообщение подействует на нее угнетающе. Ей пришли на память беззаботно высказанные слова одного молодого врача: «Что же особенного происходит в семье, если один из ее членов страдает психическим заболеванием?»
«Главной проблемой для нас было и остается совместное проживание с больными сыновьями, в преодолении большой раздражительности и в заботе, которая обусловлена их болезнью. Многообразные проблемы, которые принесло и продолжает приносить с собой их заболевание, до сих пор были для нас вторичными. Наша уверенность покоится прежде всего на том, что мы живем в условиях стабильного финансового благополучия… Так же необходимо помнить, что мы никогда не были готовы к тому, что нам придется столкнуться с болезнью, которая определит нашу жизнь на долгие годы. Мы все время прилагаем усилия к тому, чтобы сыновья были здоровы, по меньшей мере – здоровее, чем сейчас».
Ограниченная компетентность специалистов
Специалистам должно быть трудно давать советы родителям психически больных о том, что они могут и должны делать, особенно, как в случае Зеельхорст, когда в семье двое больных детей. Рекомендации, которые я как психиатр могу дать, ограничиваются, прежде всего, медицинской стороной заболевания. Специалистами по «обратной стороне» болезни, знающими о борьбе с болезнью и об «обхождении с пациентами в домашних условиях», являются сами родственники больного или родственники других, заболевших ранее больных, уже успевшие пройти огонь и воду совместной жизни с психически больными детьми. За 50 лет моей профессиональной деятельности в качестве психиатра я кое-чему научился во время бесчисленных бесед с родственниками больных, в спорах и сотрудничестве с объединениями родственников в Англии, Германии, Австрии и Швеции. Многое из того, что мне удалось узнать, я изложил в своих книгах «Понять заболевание» и «Медикаментозное лечение при психических расстройствах». Обе книги адресованы родственникам больных. В недалеком будущем мне бы хотелось дополнить эти книги новыми аспектами.
Заболевание получает свое имя
И, наконец, о названии болезни. Оно способно вызвать страх и ужас, чувство безнадежности и отчаяние. «Ясно, что само это понятие проделало собственное развитие, которое ни в какой степени не соответствует современной реальности болезни, — писал Хайнц Катшинг (1989) в уже упомянутой книге «Обратная сторона». – Каждый, кто в силу своей профессии имеет дело с пациентами и их родственниками, знает, какой ужас вызывает упоминание слова «психоз», и научился употреблять его очень осторожно или не употреблять вовсе».
Это имеет глубокий смысл. Конечно, следует употреблять это понятие с осторожностью. Было бы неверно пренебрегать этим правилом. Эндогенное заболевание – болезнь, с которой должен бороться не только сам больной, но и вся его семья. Для того, чтобы это стало возможно, болезнь нужно назвать по имени: родственники больного ведут себя разумно, если не заявляют лечащему врачу: «Бога ради, не говорите мне, что речь идет о психозе. Хуже этого ничего не может быть!». Нам хотелось бы избежать того ужаса, который вызывает этот диагноз. Но наихудшим последствием является двусторонняя игра врача и родственников больного в прятки. В каждом случае эта игра непродуктивна. Бороться можно только тогда, когда знаешь, с чем имеешь дело. А это значит, что необходимо добиться наиболее полной информации, и получать эту информацию нужно активно.
На первом месте всегда стоит беседа с лечащим врачом. Но от нее не стоит ожидать слишком многого. Врачи-ординаторы в психиатрических клиниках – это врачи, проходящие специализацию. Они, в известной степени, еще недостаточно подготовлены. Это не означает, что они выполняют свою работу недобросовестно. Кроме того, их контролируют и опекают старшие врачи. Они часто склоняются к тому, чтобы дать родственникам больного обтекаемую информацию. К тому же, все это совсем не просто. Диагноз психоза устанавливается на основании выявленных симптомов и длительного наблюдения. Поэтому информация, налагающая на врача ответственность, может быть предоставлена только через несколько месяцев. Врачи молча склоняются к самому неблагоприятному варианту и действуют соответственно. Родственникам следует поступать так же. Тогда они выигрывают время для того, чтобы освоиться с ситуацией. Если в дальнейшем выясняется, что речь шла о преходящем психотическом эпизоде, тем лучше!
Беседа, дающая информацию, не должна состояться в день приема больного. Напротив. В момент приема все участники взволнованы и испуганы. Принимающий врач, особенно работающий за рамками своего графика, часто находится в цейтноте. В большинстве случаев лечащим врачом больного будет другой врач. После осмотра больного дежурным врачом рекомендуется предварительно договориться с лечащим врачом о дне обстоятельной беседы. При соблюдении этого условия врач уже успеет подготовить вопросы, необходимые для составления анамнеза жизни больного, и сообщить родным о состоянии больного, о плане его лечения и о самой болезни. В ходе дальнейшего лечения такие беседы должны повторяться. Если врач не планирует их сам, родственники больного должны на этом настаивать. Они имеют на это право.
Информация важна
В случае диагностирования психоза родственники не должны оставаться в неизвестности. Они должны получать и осваивать новую информацию. Во-первых, они должны читать. Самым ближайшим источником информации для них не должна стать энциклопедия. Правда, за последние годы кое-что изменилось, но во многих словарях все еще содержатся убеленные сединами, заимствованные из старых изданий и не соответствующие современным представлениям сведения о психозах. Более пригодны для чтения книги и брошюры, которые предназначены специально для родственников больных и написаны таким образом, что являются общедоступными. Кроме того, имеется ряд публикаций, которые в значительной мере отвечают этим требованиям. Центральный совет объединений психосоциальной помощи в Бонне бесплатно распространяет списки рекомендуемой литературы.
Лори Шиллер предлагает, как я считаю, хорошо удавшееся описание собственного заболевания – чрезвычайно тяжело протекающего параноидного психоза, который продолжался более 15 лет. Книга очень выигрывает от своей достоверности, так как одновременно содержит высказывания и суждения ее родителей, брата, подруги и лечащего врача о развитии и течении ее болезни.
Если диагноз психоза подтверждается, то близким больного рекомендуется примкнуть к ближайшей группе самопомощи. Опытные родственники больных знают о течении и последствиях заболевания с других позиций, чем лечащие врачи. Они могут помочь советом по повседневному уходу за больным и оказать конкретную помощь. Они могут дать правильные советы по подходу к больному после его выписки из больницы, если в состоянии больного нет существенного улучшения. Объединения родственников больных наравне с клиниками располагают обширной информацией о том, к кому следует обратиться при наличии конкретных бытовых трудностей и как необходимо поступить. Они осуществляют конкретную помощь и моральную поддержку родственникам больных в трудных ситуациях и указывают, каким образом члены семьи больного могут не только заботиться о своем больном, но и осуществлять свои права. В этом смысле самопомощь, естественно, подразумевает целенаправленную помощь родственникам больных. Читайте информацию на наших стендах для больных и родственников.
Изменения начинаются в голове
Если при эндогенном заболевании не наступает полное выздоровление, является заболеванием с хроническим, рецидивирующим течение. Это значит, что состояние больного то и дело подвержено колебаниям. Периоды хорошего самочувствия сменяются фазами болезни и инвалидизации. Если болезнь принимает форму хронического течения, то она требует от близких к больному людей в первую очередь терпения. Во-вторых, такое течение означает, что родственникам приходится, хотя бы частично, изменить свой образ жизни и свои планы.
Эти изменения начинаются в голове. Заболевание ребенка означает, что родителям приходится пересматривать свои представления, сложившиеся у них 20-30 лет тому назад, о жизненном пути их подрастающего или уже ставшего взрослым ребенка. В будущем многое будет уже не так, как было. Многие надежды не сбудутся, по крайней мере, не с той степенью вероятности, как предполагалось. Нет больше уверенности в том, что больной сможет завершить свое обучение в школе, студент – образование в высшем учебном заведении. Но даже если это ему удастся, кое-что говорит о том, что он не сможет достигнуть высокого уровня в избранной профессии, не может рассчитывать на выдающуюся карьеру, но должен будет найти свое место в рамках полученной специальности, работу, с которой будет хорошо справляться и чувствовать себя на рабочем месте достаточно комфортно. Против этого ничего нельзя предпринять. И все же остается шанс совершить прыжок в высоту, если здоровье стабилизируется.
Подобные же проблемы возникают у больного с созданием собственной семьи. Когда он или она вступают в брак, то со всей остротой встает вопрос о детях. Захотят ли супруги завести ребенка, который также сможет заболеть (возможность заболевания ребенка оценивается в 10%)? Захочет ли женщина рисковать вероятностью обострения болезни во время беременности? Достаточно ли стабильно ее или его состояние для того, чтобы обеспечить ребенку защищенность, свободу и эмоциональную уравновешенность семейной обстановки? Для родителей больного отрицательный ответ на этот вопрос означает отказ от надежды когда-либо иметь внука. Им приходится свыкнуться с этими мыслями.
Другие изменения носят более конкретный и сиюминутный характер. Заболевание в юношеском возрасте или у молодого человека часто связано с регрессом в развитии и созревании личности. Конкретно это означает, что он или она, как это бывает чаще всего, собирались в юношеском возрасте покинуть семейный очаг и поселиться в собственной квартире или в жилищном товариществе. Теперь же они не в состоянии сделать этот шаг. Часто бывает и так, что взрослый больной, уже какое-то время проживающий самостоятельно, то и дело на короткое или более продолжительное время возвращается к родителям, в частности – при обострении заболевания.
Конкретно это означает, что экономическая независимость больного не состоится вовсе или формируется с большим опозданием. Это означает, что родителям приходится оказывать финансовую поддержку юноше или взрослому в течение длительного времени, что совсем не входило в их планы. Такое положение складывается в связи с тем, что больные не имеют собственных доходов или не приобрели еще права на получение пенсии. При неустойчивости профессиональной занятости или при невозможности продолжать учебу может случиться и так, что больные возвращаются к родителям и там, в зависимости от конкретной болезненной симптоматики, остаются бездеятельными, безучастными или на свой манер как-то убивают время. Нередко хроническое заболевание осложняется вторичным злоупотреблением алкоголем или производными конопли. Все это приводит к существенным нагрузкам при совместном проживании.
Таковы ситуации, которые необходимо преодолеть. Будет несколько легче, если своевременно представить их себе или предусмотреть возможность их появления и искать пути, которые помогли бы избежать их. Все это лучше пережить, делясь и обмениваясь опытом с другими, более опытными родственниками больных.
Права и требования родственников
Эндогенное заболевание — это серьезное заболевание, которое, однако, как правило, хорошо поддается лечению. Центральная проблема лечения заключается в том, чтобы предпосылкой успеха стало согласие больного на лечение и сотрудничество с врачом. Задачей и шансом родственников является поддержка, которую они должны оказать больному. Что же делать, если этого невозможно добиться? Колебание – это еще не отказ; оно означает, что необходимо продолжать усилия. Но если усилия на каком-то этапе оказались тщетными, родственникам больного очень важно подумать о себе, о границах своих интересов, сформулировать их и сообщить больному о его обязанностях в отношении семьи. Это особенно относится к тем случаям, когда больной проживает совместно с родителями. Существуют ситуации, которых никто не в состоянии выдержать (даже самые заботливые родители). Новейшие исследования семьи подтвердили, что предпосылкой конструктивных отношений с психически больным являются психическое здоровье, эмоциональная уравновешенность и некоторая доля отстраненности от него других членов семьи.
Это означает, что родители, если они проживают совместно с больным, вправе требовать, чтобы больной, как минимум, вел с ними совместное хозяйство. Это касается распорядка дня, участия или неучастия в жизни семьи, личной гигиены и содержания в порядке своей комнаты. Это предусматривает тональность обращения и ясность в вопросе о том, что в случае ухудшения состояния больного родители позаботятся о госпитализации, если, по их мнению, она будет необходима. Они должны, и это, пожалуй, самое трудное из того, что требуется от родителей, принять решение о недобровольной госпитализации больного. Никто не может им в этом препятствовать. При этом они должны предусмотреть, что врач неотложной помощи, врач государственной службы здравоохранения или врач социально-психиатрической службы может иначе оценить сложившуюся в семье ситуацию и откажет им в просимом виде помощи.
Я отдаю себе отчет в том, что подобные советы легко давать, но, чаще всего, им трудно следовать. Однако это не освобождает от необходимости ясно и четко сформулировать эти советы и настаивать на их выполнении. Если это невозможно, то для всех членов семьи имеет смысл отказаться от совместного проживания и поискать альтернативное решение. Психически больным-инвалидам также следует сделать попытку самостоятельного проживания. Пути к решению этой проблемы разнообразны. В настоящее время имеются возможности подбора подходящего жилья, имеющего разную степень защищенности: отчасти это самостоятельные квартиры вне клиники и отдельно от семьи., предназначенные для временного или продолжительного проживания в жилищных объединениях, в охраняемых отдельных квартирах, где возможно получение разных видов помощи, и многое другое. Подобным же образом можно позаботиться о структурировании собственного времени, подобрав вид работы или деятельности, виды использования свободного времени, участия в общественной жизни.
При затяжном течении заболевания становится ясным то, что при коротких сроках болезненных фаз определить невозможно. Время само разрешает отдельные проблемы и конфликты, которые во время острого приступа болезни кажутся неразрешимыми. Большое значение может иметь предъявление определенных требований к самим себе, как это хорошо сформулировала Розе-Мари Зеельхорст: никогда не быть готовой признать за болезнью право стать «неотвратимым долгосрочным событием» и приложить все усилия к тому, чтобы добиться выздоровления или, по крайней мере, значительного улучшения в состоянии больного ребенка. Психоз может отзвучать даже после многолетнего тяжелого течения. В любой момент может произойти поворот к лучшему.
При любых обстоятельствах, независимо от серьезности требований, предъявляемых болезнью, нужно относиться к ней активно, осознавать, что это заболевание, которое в данном конкретном случае может принять очень тяжелое течение. Нужно осознавать, что терапия в каждый момент времени может иметь определенные границы и что бессмысленно принуждать больного к более активному и обременительному для него лечению. Следствием может оказаться субъективное снижение качества самочувствия или даже рецидив психоза. Есть ситуации, в которых остается только одно – терпение.
Что такое бактериальный вагиноз? | Симптомы, признаки и причины
Здоровые влагалища содержат бактерии. Но изменение баланса различных видов бактерий во влагалище может привести к бактериальному вагинозу (БВ).
Что вызывает бактериальный вагиноз?
Бактериальный вагиноз, обычно называемый БВ, представляет собой бактериальную инфекцию. Это происходит, когда различные виды здоровых бактерий во влагалище выходят из равновесия и слишком сильно разрастаются. БВ часто вызывается gardnerella vaginalis, наиболее распространенным типом бактерий во влагалище.
Все, что изменяет химический состав pH-баланса влагалища, может нарушить уровень бактерий и привести к инфекции — например, спринцевание или использование вагинальных дезодорантов и других раздражающих средств. Узнайте больше о том, как сохранить здоровье влагалища.
Бактериальный вагиноз не передается половым путем. Но секс с новым партнером или несколькими партнерами может увеличить риск заболевания BV. И секс иногда приводит к БВ, если естественная химия половых органов вашего партнера изменяет баланс во влагалище и вызывает рост бактерий.
Каковы симптомы бактериального вагиноза?
BV не всегда проявляется симптомами, поэтому многие люди даже не подозревают о его наличии. Иногда симптомы приходят и уходят, или они настолько слабы, что вы их не замечаете.
Основным симптомом БВ является обилие жидких выделений из влагалища с резким рыбным запахом. Выделения могут быть белыми, тускло-серыми, зеленоватыми и / или пенистыми. Рыбный запах часто более заметен после вагинального секса.
При мочеиспускании может возникнуть легкий зуд или жжение, но у многих людей не возникает заметного раздражения или дискомфорта.
Как лечить БВ?
BV обычно легко излечивается антибиотиками — либо таблетками, которые вы проглатываете, либо гелем или кремом, которые вы вводите во влагалище. Существует несколько различных антибиотиков для лечения бактериального вагиноза, но наиболее распространенными из них являются метронидазол и клиндамицин.
Убедитесь, что вы принимаете все лекарства в соответствии с рекомендациями врача, даже если симптомы исчезнут раньше. И не занимайтесь сексом, пока не закончите лечение и ваша инфекция не пройдет.
Если у вас постоянно возвращается BV, могут помочь пробиотики. Но посоветуйтесь со своим врачом, прежде чем принимать какие-либо добавки. Ваша медсестра, врач или местный медицинский центр планирования семьи могут помочь вам выбрать лучшее лечение, если вы боретесь с хроническим БВ.
Была ли эта страница полезной?Помогите нам стать лучше — чем эта информация может быть полезнее?
Как эта информация вам помогла?
Ты лучший! Спасибо за ваш отзыв.
Спасибо за ваш отзыв.
Все о борьбе с толпой
Все ли внутрибольничные инфекции вызваны загрязненными поверхностями? Оказывается, что некоторые инфекции — даже те, которые возникают в результате процедуры — не связаны с загрязненными поверхностями, устройствами или медицинскими работниками. Иногда пациент заражается микробами в окружающей среде, но иногда инфекция возникает из-за микроорганизмов, находящихся внутри или на его собственном теле.Сегодняшний пост исследует оба типа инфекций и их значение для борьбы с инфекциями в больницах.
Нас окружают бактерии. Не только на поверхностях, которых мы касаемся, но также внутри и на наших телах. Эти бактерии существуют в равновесии, в котором мы можем выжить и процветать, даже помогая нам выращивать пищу, готовить пищу и переваривать пищу. Когда этот баланс нарушается, мы становимся уязвимыми для болезней. В нашей среде этот дисбаланс может проявляться в виде бактериальной биопленки, образующейся на раковине. В нашем организме это может означать, что одна бактерия растет там, где не должна, или берет верх в отсутствие конкуренции.
Эндогенные инфекции | эндо- «внутри»; -генный «рожденный от»
В случае эндогенных инфекций мы заражаемся собственными бактериями, нашей собственной микрофлорой. Это может произойти, если барьер между стерильными и нестерильными тканями нарушен, например, при перфорации кишечника. Пациент с ослабленной иммунной системой, например, после химиотерапии, может заболеть бактериями, уже присутствующими в его / ее теле, которые бесконтрольно растут. Спящий патоген также может реактивироваться и заразить хозяина, например, в случае туберкулеза.
С точки зрения профилактики инфекций, предотвращение эндогенных инфекций сосредоточено на тщательных протоколах во время инвазивных процедур, применении антибиотиков и работе над тем, чтобы иммунная система пациента работала как можно лучше.
Экзогенные инфекции | экзо- «снаружи»; -генный «рожденный от»
Экзогенные инфекции , напротив, связаны с проникновением патогена в организм пациента из окружающей среды. Эти патогены могут быть занесены через зараженное устройство, медицинский работник, поверхность или другой переносчик.Пациенты с открытыми разрезами, устройствами для удаления слизистой оболочки и ослабленной иммунной системой особенно подвержены риску экзогенных инфекций.
Устранение экзогенных инфекций почти полностью направлено на снижение бионагрузки в окружающей среде пациента. Если резервуары для патогенных микроорганизмов могут быть уменьшены, возможности перекрестного заражения уменьшатся. Все согласны с тем, что гигиена рук — единственный и наиболее важный способ уменьшить передачу патогенов уязвимым пациентам. Другие меры направлены на экологическую дезинфекцию поверхностей и других фомитов, включая ежедневную очистку, ультрафиолетовое излучение и самодезинфекцию поверхностей.
Экзогенные или эндогенные бактерии должны оставаться там, где они должны быть. Кожная флора должна оставаться на коже, а не попадать в дыхательные пути. Бактерии, которые помогают нам переваривать пищу, должны оставаться в кишечнике, а не попадать в нашу пищу. Не менее важно, чтобы бактерии в нашей окружающей среде не попадали в наши руки, наши устройства и наших пациентов. Все мы должны сыграть роль контролера в этой микробиологической вселенной, чтобы дать себе и другим лучший шанс остаться здоровым.
Сравнение эндогенного и экзогенного происхождения заболеваний — Northwestern Scholars
TY — JOUR
T1 — Сравнение эндогенного и экзогенного происхождения заболеваний
AU — Sornette, D.
AU — Юкалов В.И.,
AU — Юкалов В.И.
AU — Henry, JY
AU — Schwab, D.
AU — Cobb, JP
PY — 2009/6/1
Y1 — 2009/6/1
N2 — Многие заболевания связаны с изменением гомеостаза иммунной системы из-за комбинации факторов, включая экзогенный бактериальный инсульт, эндогенный распад (например,г. развитие заболевания, которое приводит к подавлению иммунитета), или экзогенный удар, например хирургическое вмешательство, которое одновременно изменяет иммунную реакцию и обеспечивает доступ к бактериям, или генетическое нарушение. Мы предполагаем, что в результате совместной эволюции иммунной системы человека и экологии патогенов гомеостаз иммунной системы требует притока патогенов. Это позволяет иммунной системе держать вездесущие патогены под контролем, а также быстро реагировать и приспосабливаться к вспышкам инфекций.Мы строим простейшую и наиболее общую систему скоростных уравнений, которая описывает динамику пяти компонентов: здоровых клеток, измененных клеток, адаптивных иммунных клеток, врожденных иммунных клеток и патогенов. Мы изучаем четыре режима, полученные с или без аутоиммунного расстройства и со спонтанной пролиферацией инфицированных клеток или без нее. Для каждого из четырех режимов фазовое пространство всегда характеризуется четырьмя (но не обязательно идентичными) сосуществующими стационарными структурно устойчивыми состояниями. По всем четырем режимам из возможных 4 × 4 существует только семь различных состояний, которые естественно описываются моделью: (i) сильная здоровая иммунная система, (ii) здоровый организм с быстро исчезающими иммунными клетками, (iii) хронические инфекции, ( iv) сильные инфекции, (v) рак, (vi) критическое состояние и (vii) смерть.Наше описание обеспечивает естественную основу для описания отношений и переходов между этими семью состояниями. Анализ условий стабильности показывает, что эти семь состояний зависят от баланса между устойчивостью иммунной системы и притоком патогенов. В частности, обнаружено, что состояние здоровья А существует только под влиянием достаточно большого потока патогенов, что предполагает, что здоровье — это не отсутствие патогенов, а, скорее, сильная способность находить баланс, противодействуя атакам любых патогенов.
AB — Многие заболевания связаны с изменением гомеостаза иммунной системы из-за комбинации факторов, включая экзогенный бактериальный инсульт, эндогенный распад (например, развитие заболевания, которое приводит к подавлению иммунитета) или экзогенный удар, такой как хирургическое вмешательство, которое одновременно изменяет иммунную реакцию и обеспечивает доступ к бактериям или генетическим нарушениям. Мы предполагаем, что в результате совместной эволюции иммунной системы человека и экологии патогенов гомеостаз иммунной системы требует притока патогенов.Это позволяет иммунной системе держать вездесущие патогены под контролем, а также быстро реагировать и приспосабливаться к вспышкам инфекций. Мы строим простейшую и наиболее общую систему скоростных уравнений, которая описывает динамику пяти компонентов: здоровых клеток, измененных клеток, адаптивных иммунных клеток, врожденных иммунных клеток и патогенов. Мы изучаем четыре режима, полученные с или без аутоиммунного расстройства и со спонтанной пролиферацией инфицированных клеток или без нее. Для каждого из четырех режимов фазовое пространство всегда характеризуется четырьмя (но не обязательно идентичными) сосуществующими стационарными структурно устойчивыми состояниями.По всем четырем режимам из возможных 4 × 4 существует только семь различных состояний, которые естественно описываются моделью: (i) сильная здоровая иммунная система, (ii) здоровый организм с быстро исчезающими иммунными клетками, (iii) хронические инфекции, ( iv) сильные инфекции, (v) рак, (vi) критическое состояние и (vii) смерть. Наше описание обеспечивает естественную основу для описания отношений и переходов между этими семью состояниями. Анализ условий стабильности показывает, что эти семь состояний зависят от баланса между устойчивостью иммунной системы и притоком патогенов.В частности, обнаружено, что состояние здоровья А существует только под влиянием достаточно большого потока патогенов, что предполагает, что здоровье — это не отсутствие патогенов, а, скорее, сильная способность находить баланс, противодействуя атакам любых патогенов.
кВт — Моделирование динамической системы
кВт — Эндогенный разрыв
кВт — Экзогенный стресс
кВт — Иммунная система
кВт — Гомеостаз организма
кВт — Происхождение заболеваний
кВт — 9000 состояний организма
http: // www.scopus.com/inward/record.url?scp=6724
67&partnerID=8YFLogxKUR — http://www.scopus.com/inward/citedby.url?scp=6724
67&partnerID=8YFLogx334000342 U2 — 10.1 — 10.1142 / S02183390080
M3 — Артикул
AN — SCOPUS: 6724
67VL — 17
SP — 225
EP — 267
JO — Journal of Biological Systems SN
JF — Journal of Biological Systems
JF — Journal of Biological Systems
JF — 0218-3390
IS — 2
ER —
Взаимодействие предполагаемых эндогенных ретровирусных заболеваний
По крайней мере, 8% генома человека состоит из последовательностей эндогенного ретровируса (ERV).ERV играют роль в морфогенезе плаценты и иногда могут защищать хозяина от экзогенных вирусов. С другой стороны, было обнаружено, что реактивация ERV связана с различными заболеваниями, например, рассеянным склерозом (MS), шизофренией, сахарным диабетом 1 типа (T1D) или боковым амиотрофическим склерозом (ALS). Мало что известно о распространении этих заболеваний. Если все эти заболевания вызваны ERV, антиретровирусная терапия, возможно, также должна показать некоторые эффекты при других заболеваниях.Здесь мы обобщаем литературу, демонстрирующую, что некоторые ERV-ассоциированные заболевания, кажется, появляются вместе чаще, чем ожидалось, например, MS и ALS, MS и T1D, MS и шизофрения, или ALS и T1D. Напротив, некоторые ERV-ассоциированные заболевания, кажется, появляются вместе реже, чем ожидалось, например, шизофрения и T1D. Кроме того, некоторые отчеты демонстрируют улучшение MS, ALS или шизофрении при антиретровирусной терапии у пациентов, инфицированных вирусом иммунодефицита человека. Если такие результаты будут подтверждены в более крупных исследованиях, возможны альтернативные стратегии лечения ERV-ассоциированных заболеваний, таких как рассеянный склероз и шизофрения.
1. Эндогенные ретровирусы и болезни
Известно, что почти половина последовательностей ДНК человека принадлежит к группе повторяющихся или (ретро) мобильных элементов [1]. Впервые обнаруженные Мак-Клинтоком в 1950-х годах [2], такие последовательности десятилетиями считались «мусорной» ДНК [3]. В последние годы перспективы изменились, и ретроэлементы теперь рассматриваются как важные движущие силы видового разнообразия [4], а также возможные факторы заболеваний человека, особенно аутоиммунных заболеваний [5].
Эндогенные ретровирусы (ERV) были обнаружены у многих эукариотических организмов. Их экзогенные аналоги инфицировали позвоночных, в том числе Homo sapiens [6]. По крайней мере, 8% генома человека состоит из эндогенных ретровирусных последовательностей. Эти последовательности были интегрированы в геном человека в ходе эволюции. Подавляющее большинство HERV стабилизировано в геноме, но все еще продолжается или потенциальная модификация генотипа HERV от родителей к потомству на протяжении поколений.Поскольку ERV подвержены мутациям, большая часть ERV в нашем геноме не способна реплицироваться, и большинство последовательностей ERV предположительно молчащие [7]. Однако некоторые из этих последовательностей все еще имеют открытые рамки считывания (ORF) и, следовательно, могут кодировать белки или пептиды [8, 9]. Oja с соавторами [10] обнаружили, что около 7% всех последовательностей ERV в геноме человека являются транскрипционно активными. ERV может реактивироваться некоторыми экзогенными вирусами, такими как вирус Эпштейна-Барра (EBV), вирус простого герпеса 1 или вирус иммунодефицита человека 1 [11–13].Другая возможность — реактивация экспрессии ERV гипоксией [14].
ERV также внесли свой вклад в определенные физиологические гены посредством мутаций и модификаций, которые наделяют физиологически важные функции, такие как морфогенез плаценты [8], и иногда могут защищать хозяина от инфекций экзогенными ретровирусами [15]. С другой стороны, было обнаружено, что ERV ассоциирован с различными заболеваниями [16, 17]. В нашем исследовании HERV рассматриваются как вовлеченные в патогенез хронических неинфекционных заболеваний, например, рассеянного склероза [18, 19], шизофрении [20], сахарного диабета 1 типа [21] и бокового амиотрофического склероза [22], а также параллельно. , как потенциальные мешающие факторы при активации инфекциями экзогенными ретровирусами, такими как ВИЧ.
1.1. Рассеянный склероз (MS)
Рассеянный склероз — это хроническое иммуноопосредованное воспалительное заболевание центральной нервной системы с характерной очаговой демиелинизацией. Это наиболее распространенное хроническое инвалидизирующее заболевание ЦНС у молодых людей, которым страдают около 2,3 миллиона человек во всем мире [23, 24]. Этиология рассеянного склероза до сих пор полностью не расшифрована, предполагается, что причины многофакторны, включая влияние окружающей среды [25], а также эпигенетические и генетические факторы [26].Исследования семейной агрегации показывают, что распространенность в общей популяции 0,1% [27] увеличивается со степенью родства от 7–50 раз для биологических родственников первой степени родства [28, 29] до примерно 300-кратного риска для монозиготных близнецов [ 30, 31]. Влияние факторов окружающей среды на начало заболевания остается неясным. Обсуждаются воздействие солнечного света и связанные с этим уровни витамина D [32], а также инфекция ВЭБ [33].
Обычно аутоиммунная атака на миелиновые аутоантигены считается основным фактором патогенеза РС [34, 35].Кроме того, обсуждается, что HERV способствуют развитию рассеянного склероза [36–38].
Считается, что несколько HERV вовлечены в патогенез рассеянного склероза [39]. Например, экспрессия мРНК HERV-W env избирательно повышалась в ткани мозга людей с рассеянным склерозом по сравнению с контролем [40].
1.2. Шизофрения
Шизофрения — тяжелое хроническое психическое расстройство, характеризующееся «положительными» симптомами, такими как бред и галлюцинации, а также отрицательными симптомами, такими как притупление аффекта или эмоциональная отстраненность [41].Во всем мире шизофренией страдают более 23 миллионов человек [24]. Причины шизофрении, вероятно, являются смесью генетических факторов и факторов окружающей среды. Распространенность в общей популяции примерно на 1% увеличивается со степенью родства с 6 до 13% для биологических родственников первой степени родства до 48% риска для монозиготных близнецов [42]. Помимо генетических факторов, обсуждаются такие факторы окружающей среды, как злоупотребление каннабисом [43] и урбанизация [44].
Шизофрения, по-видимому, связана с ERV.Наблюдались повышенные уровни последовательностей ретровируса, связанного с рассеянным склерозом (MSRV), и ERV-FRD в головном мозге и спинномозговой жидкости пациентов с шизофренией по сравнению со здоровыми людьми из контрольной группы [45]. Повышенная транскрипция элементов HERV-W и наличие антигенов оболочки HERV-W и белков капсида были обнаружены в образцах крови пострадавших людей [46]. Кроме того, в мозге пациентов с шизофренией была обнаружена значительно более высокая активность HERV-K10 по сравнению со здоровыми людьми из контрольной группы [47].
1.3. Диабет 1 типа (T1D)
Диабет 1 типа характеризуется аутоиммунным разрушением инсулин-продуцирующих бета-клеток в поджелудочной железе, что обычно приводит к абсолютной недостаточности инсулина [48]. Это одно из самых распространенных хронических заболеваний детского возраста [49], хотя его можно диагностировать в любом возрасте. СД1 имеет высокие и растущие во всем мире показатели распространенности с некоторой региональной вариабельностью [50]. Мальчики и мужчины страдают больше, чем девочки и женщины [51]. Этиология СД1 до сих пор не ясна.Опять же, причины кажутся многофакторными, включая генетические факторы, такие как особые гаплотипы HLA [52], а также влияние окружающей среды, такое как дефицит витамина D [53] и вирусные инфекции [54].
Связь между T1D и эндогенными ретровирусами обсуждалась неоднозначно [55, 56]. Есть некоторые доказательства ассоциации полиморфизмов HERV-K18 с T1D [57, 58]. Более того, по-видимому, существует связь между ретровирусоподобным длинно-концевым повтором DQ-LTR13 и генетической предрасположенностью к T1D [59].
1,4. Боковой амиотрофический склероз (БАС)
Боковой амиотрофический склероз — нейродегенеративное заболевание, характеризующееся потерей спинномозговых и кортикальных мотонейронов [60]. Это часто быстро прогрессирующее заболевание со средней выживаемостью 3 года [61]. БАС имеет распространенность около 6 на 100 000 [62]. Мужчины страдают немного чаще, чем женщины с соотношением мужчин и женщин 1,5: 1 [63]. Большинство случаев БАС (90–95%) являются спорадическими, только около 5–10% случаев БАС являются семейными [64].При семейном БАС были идентифицированы различные гены, связанные с заболеванием. Супероксиддисмутаза 1 ( SOD1 ) является наиболее важным из них, составляя до 20% всех семейных случаев БАС [65, 66].
Для ALS есть несколько ассоциаций с ERV. Транскрипты HERV-K увеличиваются в ткани мозга при аутопсии пациентов с БАС по сравнению с контрольной группой [22], и была обнаружена антиретровирусная серореактивность у пациентов со спорадическим БАС [67]. Таким образом, нейрональный ДНК-связывающий белок TAR 43 (TDP-43) регулирует накопление эндогенного вирусного белка ретровируса-K [68].Экспрессия HERV-K или его белка оболочки в нейронах человека вызывала втягивание и образование бусинок нейритов [69]. Это также воспроизводимо на модели трансгенных мышей: экспрессия гена оболочки HERV-K приводит к прогрессирующей дисфункции двигательных нейронов, сопровождающейся избирательной потерей объема моторной коры, снижением синаптической активности в пирамидных нейронах, аномалиями дендритных позвонков, дисфункцией ядрышек и ДНК. повреждение [69].
1,5. Инфекция, вызванная вирусом иммунодефицита человека (ВИЧ)
ВИЧ-инфекция и синдром приобретенного иммунодефицита (СПИД) включают широкий спектр нарушений и заболеваний, вызываемых ВИЧ, включая опухоли или оппортунистические инфекции [70, 71].Вероятно, более 35 миллионов человек во всем мире были диагностированы с ВИЧ [72]. Женщины страдают немного чаще, чем мужчины [73].
ВИЧ-инфекция — это особый случай в нашем реестре заболеваний, которые, по-видимому, связаны с ERV, поскольку сам ВИЧ является ретровирусом. ВИЧ можно разделить на два подтипа вируса (ВИЧ-1 и ВИЧ-2), которые инфицируют и убивают CD4 + Т-лимфоциты [74]. Лечение состоит из высокоактивной антиретровирусной терапии (ВААРТ), которая замедляет прогрессирование заболевания и обычно приводит к гораздо большей продолжительности жизни, чем без терапии [75].Интересно, что ВИЧ-инфекция, по-видимому, связана с реактивацией ERV. Vincendeau с соавторами [76] обнаружили в трех стойко инфицированных ВИЧ-1 клеточных линиях повышенную транскрипцию HERV-E, HERV-T, HERV-K и ERV9. HERV-K102 часто активируется при ВИЧ-виремии, в отличие от здоровой контрольной группы [77]. Экспрессия человеческого эндогенного ретровируса типа К (HML-2) активируется белком Tat ВИЧ-1 [78, 79].
2. Совместная встречаемость ERV-ассоциированных заболеваний
Мы провели поиск в литературе на предмет сочетания заболеваний, описанных выше.В таблице 1 собраны публикации [80–157], исследовавшие такие совпадения.
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Не доступен, не тестировался или не представлен в публикации. О количестве заболевших не сообщалось; распространенность психотических расстройств среди более чем 10 000 пациентов с РС составила 1,3%. Число случаев было определено на основе заболеваемости, представленной в публикации; номер явно не сообщается. Не доступен; о количестве больных не сообщается. Не было выявлено случаев шизофрении среди 1154 диабетиков моложе 27 лет. Не доступен; количество случаев не сообщается; распространенность психозов среди почти 17 000 пациентов с СД1 составила 0.8%. Число ВИЧ-положительных пациентов, у которых развивается шизофрения. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
2.1. РС и шизофрения
Сочетание рассеянного склероза и шизофрении считается очень редким событием, принимая во внимание несколько описаний случаев в литературе [81, 82, 86]. Тем не менее, Jongen [83] предложил скрининг на рассеянный склероз у пациентов с психотическим расстройством, даже если присутствуют лишь незначительные неврологические отклонения. Первые эпидемиологические доказательства положительной связи между рассеянным склерозом и шизофренией были получены в популяции Канады, в том числе 2 человека.45 миллионов человек [84]. Эта ассоциация также была обнаружена у тайваньских [87] и датских [88] пациентов с РС. В общенациональной когорте Швеции [90] и населения Канады [89] была выявлена связь между РС и биполярными расстройствами, а также между РС и депрессией; напротив, не было или даже не было отрицательной связи между РС и шизофренией. Также датское когортное исследование не обнаружило положительной связи [85]. Другое датское когортное исследование обнаружило, по крайней мере, более высокий риск заболевания РС для родителей и братьев и сестер больных шизофренией [158].Brodziak с соавторами [159] формулируют теорию, согласно которой ERV, вызывающий РС и шизофрению, активируется во время беременности некоторой инфекцией матери.
2.2. MS и T1D
В нескольких исследованиях анализировалась совместимость рассеянного склероза и диабета 1 типа [91–96]. Большинство исследований выявили более высокие уровни заболеваемости [96] или распространенности [91, 94] между обоими заболеваниями, чем ожидалось. В особенности взрослые женщины с диабетом 1 типа имеют значительно более высокий риск заболевания РС [95].
Оба заболевания имеют некоторые общие черты, такие как схожее географическое распространение и повышенный семейный риск [160, 161].Кроме того, предрасположенность к обоим нарушениям связана с общими вариантами локусов HLA- DRB1 и — DQB1 [162]. Напротив, обсуждается обратная связь риска между РС или СД1 и отдельными аллелями HLA: аллели HLA, которые, как известно, придают СД1, (DRB10401, DRB10404, DQB10302, DRB10301 и DQB10201) редко встречаются у пациентов с РС. Гены предрасположенности к HLA при СД1 (DRB11501, DQB10602-DQA10102) предрасполагают к РС [163]. Соответственно, наши результаты представляют особый интерес.
2.3. MS и ALS
Предполагалось, что совпадение MS и ALS будет крайне редким [100, 104, 105]. Одна из причин может заключаться в том, что в течение долгого времени большинство выявленных случаев публиковалось в виде отчетов о случаях [97–99, 101, 102]. Кроме того, были просканированы большие массивы данных на предмет одновременного появления MS и ALS [103, 108]. Взяв все данные вместе, кажется, что совпадение MS и ALS выше, чем ожидалось [106, 107]. Эта связь была обнаружена и для родства первой степени [164, 165].
2.4. РС и ВИЧ-инфекция
Учитывая редкое количество сообщений о случаях [110, 114], совместное возникновение РС и ВИЧ-инфекции кажется редким явлением. Первое популяционное регистровое исследование [111], включающее 5 018 пациентов с ВИЧ и 50 149 контрольных больных, не выявило связи (возможно, из-за относительно небольшого числа обеих групп), но показало отрицательную тенденцию между обоими заболеваниями. При увеличении количества обеих групп до 21 207 ВИЧ-положительных пациентов и 5 298 496 контрольных пациентов наблюдалась значимая отрицательная связь между обоими заболеваниями [113].
В некоторых отчетах о случаях были проанализированы пациенты, получавшие антиретровирусную терапию. Как следствие, все они показали меньше дефицита, связанного с РС, на протяжении многих лет [109, 112, 115]. Поэтому кажется возможным, что лечение ВИЧ-инфекции по совпадению также лечит или предотвращает прогрессирование РС [111, 113].
2,5. Шизофрения и T1D
Имеется лишь несколько исследований, в которых рассматривается совместное возникновение шизофрении и диабета 1 типа (таблица 1), в двух исследованиях не удалось найти связь [85, 117], а в двух исследованиях обнаружена отрицательная связь между обоими заболеваниями [116, 118].
Напротив, СД1 чаще встречается у родственников первой степени родства больных шизофренией [85, 166, 167].
2.6. Шизофрения и БАС
Имеется несколько сообщений о случаях одновременного возникновения шизофрении и БАС [119–126]. Большинство из них исторически старые, и диагноз иногда вызывает сомнения [168]. Нам не удалось найти ни одного исследования на основе регистров о пациентах с обоими заболеваниями. По крайней мере, есть одно исследование, показывающее повышенный риск БАС у родственников больных шизофренией [169].Поскольку у пациентов с шизофренией общая смертность почти в три раза выше по сравнению с контрольной группой [170], у них может быть меньше шансов заболеть БАС, поскольку БАС обычно возникает после 50 лет [168].
2.7. Шизофрения и ВИЧ-инфекция
Сочетание шизофрении и ВИЧ-инфекции описывается очень часто [127–132, 134, 136–138] . Susser и соавторы [133] сообщили о пациенте, у которого ВИЧ-инфекция была установлена до начала шизофрении.Предполагалось, что причиной этого совпадения является в основном сексуальная активность, сопровождающаяся поведением высокого риска [171, 172], и злоупотребление психоактивными веществами с использованием зараженного оборудования и общих игл [173, 174]. Стюарт с соавторами [131] наблюдали, что в Мэриленде, США, 5,9% пациентов с шизофренией были ВИЧ-положительными, тогда как распространенность ВИЧ в общей популяции в Мэриленде составляла около 0,032% [175]. Интересно, что для пациентов с ВИЧ также существует более высокий риск заболеть шизофренией, и этот повышенный риск снижается после антиретровирусной терапии [139].
2,8. Диабет 1 типа и БАС
К сожалению, в нескольких исследованиях диабета и БАС не проводится различий между диабетом 1 и 2 типа [176, 177]. Одна из проблем заключается в том, что авторы часто не имеют возможности провести различие между обоими типами [178], поскольку некоторую неправильную классификацию данных больниц невозможно избежать. Очень немногие исследования классифицированного диабета 1 типа и БАС показали противоречивые результаты [179]. Мариоса и соавторы [140] не смогли выявить больше случаев диабета типа 1 у пациентов с БАС по сравнению со здоровыми людьми из контрольной группы, тогда как Тернер и соавторы [107] показали накопление инсулинозависимого диабета у пациентов с БАС.Принимая во внимание возраст при БАС и диагноз диабета, существует связь между БАС и диабетом, когда пациенты моложе, что указывает на то, что эти случаи диабета являются случаями диабета 1 типа [140, 178]. В целом некоторые авторы предполагают, что диабет 1 типа увеличивает риск заболеть БАС, в то время как диабет 2 типа проявляет некоторые защитные эффекты [180].
2.9. Диабет 1 типа и ВИЧ-инфекция
Имеется множество историй болезни пациентов с диабетом 1 типа, а также ВИЧ-инфекцией [141–148, 150, 152].Это неудивительно, ведь оба заболевания в мире появляются довольно часто [50, 72].
Несмотря на относительно частое возникновение обоих заболеваний, нет анализов о виде связи между ними. Только в двух исследованиях на основе регистров [149, 151] это не проверялось.
2.10. БАС и ВИЧ-инфекция
К сожалению, классификация между клинически определенным БАС и БАС-подобными синдромами или расстройствами часто не очень четкая в литературе о пациентах с ВИЧ, поэтому большинство случаев были клинически вероятными или возможными случаями БАС [157].Выявлено только 6 клинически определенных случаев БАС у пациентов с ВИЧ-инфекцией [153–157].
Интересно, что БАС [154, 155] и БАС-подобные расстройства [181] у пациентов с ВИЧ-инфекцией, по-видимому, очень хорошо реагируют на антиретровирусную терапию, и симптомы могут полностью исчезнуть.
3. Выводы
Некоторые ERV-ассоциированные заболевания, кажется, проявляются вместе чаще, чем ожидалось: MS и ALS, MS и T1D, MS и шизофрения, шизофрения и ВИЧ-инфекция, или ALS и T1D.С другой стороны, некоторые ERV-ассоциированные заболевания, кажется, появляются вместе реже, чем ожидалось: РС и ВИЧ-инфекция или шизофрения и СД1. Кроме того, наблюдается улучшение рассеянного склероза, БАС и шизофрении при антиретровирусной терапии у ВИЧ-инфицированных пациентов. До настоящего времени в основном доступны отчеты о случаях таких эффектов. В одном исследовании сравнивали титры HERV-K у ВИЧ-инфицированных пациентов, получающих успешную высокоактивную антиретровирусную терапию (ВААРТ), с безуспешной ВААРТ. В этом исследовании титры не определялись в первой группе и постоянно были выше в другой группе [182].В целом данных о сопутствующем возникновении ERV-ассоциированных заболеваний и их реакции на антиретровирусную терапию недостаточно. На наш взгляд, было бы целесообразно проверять пациентов с ВИЧ с сопутствующими заболеваниями на предмет улучшения этих заболеваний при антиретровирусной терапии в крупных регистровых исследованиях. Если положительные результаты могут быть подтверждены, то представляется возможным альтернативное лечение предполагаемых ERV-ассоциированных заболеваний.
Конкурирующие интересы
Авторы заявляют об отсутствии конфликта интересов в отношении публикации этой статьи.
Эндогенные токсины: цели для лечения и профилактики заболеваний, набор из 2 томов
ЧАСТЬ А: ЭНДОГЕННЫЕ ТОКСИНЫ, СВЯЗАННЫЕ С ИЗБЫТОЧНЫМ САХАРОМ, ЖИРАМИ, КРАСНЫМ МЯСОМ ИЛИ ПОТРЕБЛЕНИЕМ АЛКОГОЛЯ1: Эндогенное повреждение ДНК
2: Модификация остатков цистеина в белке
3: Эндогенные радикалы макромолекул
4: Биоаддуки, полученные из спирта
мясо производит эндогенные проканцерогенные пероксиды
6: короткоцепочечные сахара в качестве эндогенных токсинов
7: эндогенные токсины, полученные из фруктозы
8: цитотоксичность и окислительный стресс, индуцированные продуктами реакции Майяра, связанными с глицеральдегидом
9: эстрогены как эндогенные токсины
10: Активные формы кислорода (ROS), гипогалиты (HOCI) и активные формы азота (NOS)
ЧАСТЬ B: ГЕНЕТИКА, ЭНДОГЕННЫЕ ТОКСИНЫ, СВЯЗАННЫЕ С ВНУТРЕННИМИ ОШИБКАМИ МЕТАБОЛИЗМА
11: Оксалат и первичная гипероксалурия
12: Патофизиология эндогенных веществ и их связь к врожденным нарушениям метаболизма и токсичности, опосредованной лекарствами
13: Механизмы токсичности при расстройстве окисления жирных кислот rs
14: Гомоцистеин как эндогенный токсин при сердечно-сосудистых заболеваниях
15: Изменения мочевой кислоты при кардиометаболических расстройствах и подагре
16: Генетические дефекты в торговле железом и медью
17: Полиглутаминовые невропатии: модели молекулярных механизмов на животных
ЧАСТЬ C: ПРИМЕРЫ ЭНДОГЕННЫХ ТОКСИНОВ, СВЯЗАННЫХ С ПРИОБРЕТЕННЫМИ ЗАБОЛЕВАНИЯМИ ИЛИ ЗАБОЛЕВАНИЯМИ ЖИВОТНЫХ МОДЕЛИ
18: Поражение печени, вызванное алкоголем
19: Эндотоксемия и повреждение тканей, вызванные этанолом
20: Микробиота кишечника, диета, эндотоксемия и заболевание
21: Нутриенты, полученные в патогенезе эндогенных токсинов диабета 2 типа на уровне бета-клеток
22: Эндогенные токсины и восприимчивость или устойчивость к осложнениям диабета
23: Конечные продукты повышенного гликирования сыворотки, связанные с НАСГ и другими заболеваниями печени
24: Окислительный стресс в патогенезе гепатита C
25: Цитотоксичность окисленных липопротеидов низкой плотности и сосудистые заболевания
26: Окислительный стресс в br восточный канцерогенез рака
27: Образ жизни, эндогенные токсины и риск колоректального рака
28: Дофаминовые нейротоксины и болезнь Паркинсона
29: Катаболизм дофамина и болезнь Паркинсона: роль реактивного альдегидного интермедиата
30: Тетрагидропапаверинат 31125, изогенный долинолиновый холин
: Химически индуцированный аутоиммунитет
32: Эндогенные токсины, связанные с продолжительностью жизни и старением
ЧАСТЬ D: ТЕРАПЕВТИКИ, ПРЕДЛАГАЕМЫЕ ДЛЯ СНИЖЕНИЯ ЭНДОГЕННЫХ ТОКСИНОВ
33: Терапевтические возможности для снижения эндогенного токсина, вызванного гомоцистеином: Клинические испытания индуцированного окислительного стресса
34: болезнь, вызванная естественными пищевыми соединениями: Механизм действия
35: Генотоксичность эндогенных эстрогенов
36: Разработка диетических вмешательств для контроля клеточного окисления
Этот сайт использует файлы cookie для повышения производительности.Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- У вас отключены файлы cookie в вашем браузере. Вам необходимо сбросить настройки браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались.Чтобы принять файлы cookie с этого сайта, используйте кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г., браузер автоматически забудет файл cookie. Чтобы исправить это, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie.Вы должны отключить приложение при входе в систему или уточнить у системного администратора.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу. Чтобы предоставить доступ без файлов cookie потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файле cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файле cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта. Например, сайт не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
молекулярных свидетельств эндогенной реактивации Mycobacterium tuberculosis после 33 лет скрытой инфекции | Журнал инфекционных болезней
Аннотация
С тех пор, как Роберт Кох описал причину туберкулеза в 1882 году, естественная история болезни после первичного заражения стала предметом дискуссий.Только у ~ 10% инфицированных людей развивается активная форма заболевания, которая может проявиться через годы или десятилетия после заражения. Позднее начало было приписано эндогенной реактивации спящих бактерий. Однако это не было подтверждено молекулярными методами для латентных периодов более нескольких лет. В Дании мы недавно рекультивировали 205 лиофилизированных штаммов Mycobacterium tuberculosis , полученных с 1961 по 1967 год. Эти «исторические» штаммы анализируются с помощью тестирования полиморфизма длин рестрикционных фрагментов ДНК, и их образцы ДНК сравниваются с таковыми 4008 недавно полученных клинические образцы.Это неожиданно дало молекулярные доказательства реактивации M. tuberculosis после 33 лет латентной инфекции. Отец и сын, заболевшие туберкулезом в 1961 и 1994 годах, соответственно, были единственными пациентами, инфицированными штаммами, имеющими идентичный образец ДНК.
Первичная инфекция Mycobacterium tuberculosis приводит к клиническому заболеванию только в ~ 10% случаев [1]. Большинство инфицированных людей способны вызывать эффективный иммунный ответ, который ограничивает размножение бацилл и обеспечивает длительный частичный иммунитет как к новым инфекциям (часто называемым «экзогенными реинфекциями»), так и к реактивации латентных бактерий (часто именуемым «эндогенной реактивацией»). ») [2, 3].Примерно половина инфицированных людей, у которых развивается клиническое заболевание, испытывают «раннее» прогрессирующее заболевание, которое возникает в течение 5 лет после заражения, а у остальных — «позднее» заболевание, которое вызвано реактивацией через несколько десятилетий после заражения [2, 4 ]. Относительный вклад реактивации и повторного заражения, и даже то, происходит ли каждая из них, является предметом значительных споров [2, 3, 5–7]. Внедрение методов молекулярного субтипирования позволило охарактеризовать специфические штаммы M.tuberculosis и определение того, могут ли изоляты от разных пациентов иметь общее происхождение [8]. Следовательно, существует возможность определить, вызвано ли заболевание у конкретного пациента новой инфекцией штаммом, находящимся в текущем обращении, или реактивацией инфекции ранее преобладающим штаммом. Использование молекулярного субтипирования убедительно продемонстрировало повторное заражение и реактивацию в течение <5 лет [6, 9]. Хотя возможность реактивации через более длительные периоды времени является общепринятой догмой, до сих пор она не была продемонстрирована.Здесь мы представляем доказательства реактивации инфекции M. tuberculosis через 33 года.
Методы
Сбор данных . В Дании все микробиологические тесты на микобактерии проводятся в Международной справочной лаборатории микобактериологии (IRLM) в StatensSerumInstitut (SSI) в Копенгагене с 1922 года. Это единственная лаборатория, которая проводит диагностику туберкулеза (ТБ) на основе посевов в Дании. Гренландия и Фарерские острова.Он также служит международной справочной лабораторией для Исландии и Литвы. Поскольку все образца M. tuberculosis из Дании, Гренландии и Фарерских островов обрабатываются в одной лаборатории и благодаря давно действующей обязательной централизованной системе уведомления о ТБ в Дании, мы считаем, что наши данные почти полны и в высшей степени репрезентативны для культурально-положительного ТБ из этих регионов. мы покрываем. Это очень важно для интерпретации кластеризации полос ДНК [8].
С 1961 по 1967 год 205 штаммов M.tuberculosis были собраны из образцов, полученных от небольших групп эпидемиологически связанных пациентов. Штаммы были разделены на 2 группы с помощью бактериофага BK1, и результаты сравнивались с информацией об эпидемиологической связи [10]. Затем штаммы хранились в виде лиофилизированных образцов в течение 33–39 лет, пока они не были повторно культивированы в 2001 г. В настоящее время анализируются образцы ДНК этих штаммов, и в настоящее время образцы ДНК 130 исторических штаммов сравниваются с те из М.tuberculosis штаммов, собранных в 1990-е гг. В 1992 году ДНК-анализ штаммов M. tuberculosis был осуществлен в Дании по всей стране с использованием международно стандартизированного метода рестрикционного полиморфизма длины фрагмента (RFLP) [11]. С тех пор были проанализированы образцы ПДРФ 4008 штаммов, собранных у 3781 пациента с ТБ, что составляет 97% всех пациентов с ТБ с положительным посевом в Дании, а также на Фарерских островах и Гренландии. В таблице 1 приведены основные эпидемиологические данные как по историческим, так и по недавним штаммам.
Таблица 1
Основные эпидемиологические особенности исторических и недавних штаммов Mycobacterium tuberculosis , включенных в исследование использования молекулярных тестов для выявления реактивации туберкулезной инфекции.
Таблица 1
Основные эпидемиологические особенности исторических и недавних штаммов Mycobacterium tuberculosis , включенных в исследование использования молекулярного тестирования для выявления реактивации туберкулезной инфекции.
Обработка образцов . Высушенные вымораживанием штаммов M. tuberculosis ресуспендировали в дистиллированной воде, и каждый переносили непосредственно в 1 пробирку культуральной среды Dubos, содержащей Tween 80 (SSI Diagnostika) и 2 пробирки со средой Левенштейна-Йенсена (SSI Diagnostika). Бактерии собирали через 3–4 недели инкубации. Последние штаммы культивировали в системе культивирования Bactec (Becton Dickinson), и когда идентификация видов с помощью AccuProbe (Gene-Probe) выявила присутствие M.tuberculosis , изоляты субкультивировали в течение 3–4 недель в среде Dubos, содержащей Tween 80. Собранные бактерии умерщвляли нагреванием (90 ° C в течение 30 минут), и тестирование RFLP проводили с помощью международно стандартизованного метода [11].
Результаты
Анализ ДНК . Два из штаммов M.tuberculosis , которые мы исследовали, показали идентичные 13-полосные ДНК-паттерны (рис. 1). Штаммы были выделены с интервалом в 33 года от отца (в 1961 г.) и сына (в 1994 г.).Этот конкретный образец ДНК не был обнаружен ни в одном другом штамме, ни среди 130 штаммов, которые были проанализированы из группы 205 исторических штаммов, ни среди 4008 недавних штаммов (таблица 1).
Рисунок 1
Идентичные образцы полиморфизма длины рестрикционных фрагментов ДНК [11] изолятов Mycobacterium tuberculosis от отца (A) в 1961 г. и его сына (B) в 1994 г. Номера указывают положения полос; одинаковые полосы отмечены стрелками.
Рисунок 1
Идентичные модели полиморфизма длины рестрикционных фрагментов ДНК [11] изолятов Mycobacterium tuberculosis от отца (A) в 1961 году и его сына (B) в 1994 году.№ обозначают положения полос; одинаковые полосы отмечены стрелками.
Индексный случай: отец . Пациент, зарегистрированный в первом случае, родился в 1926 году. Согласно записям больницы и IRLM, ему поставили диагноз туберкулезной инфекции коленного сустава в 1946 году и легочного туберкулеза в 1961 году. лихорадка, слабость и продуктивный кашель. Рентгенография грудной клетки показала несколько небольших узловых затемнений в легких и большую (4 × 5 см) полость в верхушке правого легкого.Диагноз подтвержден микроскопией мазка мокроты и посевом. Пациент в течение 1 года лечился стрептомицином, изониазидом и пара-аминосалициловой кислотой (ПАСК) и был выписан из больницы без симптомов. В течение следующих 20 лет пациент несколько раз был госпитализирован, в основном из-за проблем, связанных с хроническим злоупотреблением алкоголем, но больше ни разу не получил диагноз ТБ. Последние записи в больнице этого пациента относятся к 1982 году, когда он умер от метастатического рака легких.
Вторичный случай: сын .Второй пациент родился в 1954 году. Согласно отчетам больницы и IRLM, в 1994 году у пациента был диагностирован туберкулез легких. В анамнезе он имел двухмесячный анамнез ночной потливости, похудания на 5 кг, лихорадки и тошноты . Рентгенограмма грудной клетки показала плевральный выпот слева, а также плотные и диффузные помутнения в верхушке правого легкого. Диагноз ТБ подтвержден посевом. Пациент проходил курс лечения 6 месяцев, после чего выписан без симптомов. Недавно пациент прошел собеседование, и он смог проверить и дополнить информацию в больничных записях.У него не было истории поездок за пределы Скандинавии, эпизодов ранее перенесенного заболевания, совместимого с туберкулезом, или контактов с людьми, болевшими туберкулезом, кроме его отца и матери. Он был вакцинирован бациллой Кальметта-Герена перед предполагаемой начальной инфекцией и не мог вспомнить какой-либо туберкулиновой кожной пробы во время контактного расследования в 1961 году. Он ушел из дома в возрасте 18 лет.
Прочие члены семьи . Семья была из небольшого муниципалитета в сельской местности Дании.Мать умерла от хирургических осложнений в октябре 1966 года, когда ей была проведена резекция шестого сегмента правого легкого с целью удаления большой туберкулезной полости. Изолят M. tuberculosis от этого пациента показывает 2 четко видимых дополнительных полосы по сравнению с образцом ДНК, полученным для изолятов от отца и сына. Туберкулез был диагностирован у племянницы матери в 1961 году, но эта племянница не контактировала с сыном. Паттерн ДНК изолята племянницы отличается на одну четко видимую дополнительную полосу от таковой у изолята, идентифицированного в образцах от отца и сына, и на другую четко видимую дополнительную полосу от изолята от матери.Сын делил гостиную в небольшой двухкомнатной квартире со своей сестрой, у которой никогда не было болезней, совместимых с туберкулезом, согласно интервью с сыном и медицинским записям. Все образцы ДНК изолятов, полученных из этого семейства, были расположены в отдельной ветви дендрограммы и показали <60% сходства с любыми другими историческими или недавними штаммами.
Обсуждение
Молекулярные методы оказались полезными в эпидемиологии для отличия недавней инфекции от предыдущей.Идентификация определенных последовательностей вставки, встречающихся в геноме M. tuberculosis в различном количестве копий и в различных сайтах вставки, позволяет в высокой степени различать штаммы бациллы. ПДРФ-типирование с использованием инсерционной последовательности IS 6110 в качестве генетического маркера было предпочтительным методом и все чаще применяется в эпидемиологических исследованиях, как во время вспышек туберкулеза, так и в крупных популяционных исследованиях [8]. Важным выводом многих исследований стал неожиданно высокий вклад недавней передачи в заболеваемость туберкулезом [6, 12, 13], что отвлекло внимание от эндогенной реактивации до такой степени, что некоторые исследователи даже усомнились в ее существовании [5]. .Сегодня относительная частота экзогенной реинфекции по сравнению с частотой эндогенной реактивации все еще не определена, а существование реактивации у людей после латентного периода более нескольких лет и ее вклад в общую заболеваемость туберкулезом никогда напрямую не демонстрировались [3] . Косвенные данные основаны на моделях, основанных на тенденциях в исторических эпидемиологических данных, часто на туберкулиновых исследованиях, которые иногда анализировались в сочетании с более свежими данными [2, 3, 5, 7].
При анализе лиофилизированных M.tuberculosis. 1990-е гг. Оказалось, что они от отца (1961 г.) и сына (1994 г.) (рис. 1). У отца был сильно заразный туберкулез легких с кавитацией в течение 1 года, прежде чем ему поставили диагноз в 1961 году. Мы предполагаем, что в этот период отец заразил своего сына, который жил в том же доме, и что у сына впоследствии развился туберкулез в 1994 году реактивации спящих бацилл.Эта теория подтверждается тем фактом, что образец ДНК изолятов от отца и сына не был обнаружен ни в одном из 4138 других исследованных штаммов, которые были получены в национальном масштабе в 1960-х и 1990-х годах. Это устранило большое количество потенциальных источников (таблица 1). Нам известно, что метод RFLP не может напрямую выявить возникновение события передачи и что также возможны другие сценарии [8]. Например, сын мог заразиться от другого источника в своей семье или за ее пределами в какой-то момент между 1960-ми годами и проведением в 1992 году общенационального анализа ДНК M.изоляты туберкулеза. Однако мы не можем представить более убедительных прямых молекулярно-эпидемиологических доказательств реактивации M.tuberculosis через несколько десятилетий, и мы полагаем, что это первый случай молекулярных доказательств эндогенной реактивации M. tuberculosis у людей, в данном случае после 33 лет существования. скрытая инфекция.
Предполагается, чтоТБ из-за реактивации латентных бацилл является результатом неэффективности иммунного надзора, например, из-за иммуносупрессивной терапии или заражения вирусом иммунодефицита человека.Однако в подавляющем большинстве случаев конкретная причина реактивации неизвестна [5]. В больничных картах сына указаны свидетельства сильного злоупотребления алкоголем примерно во время реактивации болезни. Злоупотребление алкоголем является известным фактором риска перехода в активный туберкулез, поскольку неправильное питание и неадекватное питание, связанные со злоупотреблением алкоголем, могут привести к иммунологическим нарушениям.
Считается, что пожизненный риск развития туберкулеза после первичного инфицирования составляет ~ 10%, и утверждается, что примерно половина заболевших заболеет в течение первых 5 лет после заражения [1].Недавние исследования показывают, что как пожизненный риск развития болезни, так и распространение заболеваемости после инфицирования сильно зависят от возраста человека на момент первичной инфекции [14]. Инфекция, приобретенная в раннем возрасте, связана с гораздо более длительным инкубационным периодом, чем инфекция, приобретенная в зрелом возрасте. Однако мало что известно о времени генерации TB, которое никогда не измерялось напрямую [14]. В этом отчете сыну было всего 7 лет на момент предполагаемого первоначального заражения, а инкубационный период, возможно, длился до 33 лет.
Недавно было определено, что фермент в метаболическом пути, критический для метаболизма липидов в M. tuberculosis , важен для способности бактерий оставаться в состоянии покоя в течение многих лет, прежде чем он вызовет активную инфекцию [15]. Также было продемонстрировано, что бактерии могут сохраняться внутриклеточно, не только в макрофагах, но и в нефагоцитарных клетках легочной ткани, в отсутствие гистологических свидетельств туберкулезных поражений [4]. M. tuberculosis — устойчивый организм, способный адаптироваться к широкому спектру условий окружающей среды, что делает его успешным патогеном для человека.Лучшее понимание молекулярного патогенеза латентного периода, которое также укажет на методы предотвращения реактивации, является предпосылкой для устранения болезни. Первичная инфекция M. tuberculosis связана со значительным ранним риском развития туберкулеза [2], но даже если первичная инфекция не приводит к прогрессированию заболевания в течение первых нескольких лет после передачи, теперь мы можем подтвердить молекулярными методами. , что бациллы M. tuberculosis могут оставаться бездействующими в течение десятилетий и, таким образом, представляют собой постоянный, хотя, вероятно, небольшой, риск реактивации.
Благодарности
Мы благодарны Питеру Скинхёю за помощь на подготовительных этапах исследования, а также Беттине Лундгрен и Эскилду Петерсен за предоставление лабораторного оборудования и полезные советы. Мы благодарим Грету Даниэльсен, Пиа Кристиансен, Йетте Нильсен и Аниту Йоргенсен за умелую лабораторную работу.
Список литературы
1.,. .Эпидемиологические основы борьбы с туберкулезом
,Клинический туберкулез
,1998
Лондон
Chapman & Hall Medical
(стр.35
—52
) 2.,,.Альтернативные модели развития туберкулеза после инфицирования туберкулезными палочками
,Bull Int Union Tuberc
,1976
, vol.51
(стр.171
—9
) 3.,.Latent Mycobacterium tuberculosis — настойчивость, терпение и победа ожиданием [обзор]
,Nat Med
,2000
, vol.6
(стр.1327
—9
) 4., , , и другие.Персистенция ДНК Mycobacterium tuberculosis в поверхностно нормальной легочной ткани при скрытой инфекции
,Lancet
,2000
, vol.356
(стр.2133
—8
) 5.,. .Эпидемиология туберкулеза
,Патогенез, защита и контроль туберкулеза
,1994
Вашингтон, округ Колумбия
: ASM Press
(стр.48
—51
) 6.,,, И др.Экзогенная реинфекция Mycobacterium tuberculosis с множественной лекарственной устойчивостью у пациентов с запущенной ВИЧ-инфекцией
,N Engl J Med
,1993
, vol.328
(стр.1137
—44
) 7 ..Патогенез первого эпизода хронического туберкулеза легких у человека: рецидив остаточных количеств первичной инфекции или экзогенная реинфекция?
,Am Rev Respir Dis
,1967
, vol.95
(стр.729
—45
) 8., , , и другие.Расшифровка кластеров отпечатков ДНК Mycobacterium tuberculosis . Европейские согласованные действия по молекулярной эпидемиологии и борьбе с туберкулезом
,Int J Tuberc Lung Dis
,1999
, vol.3
(стр.1055
—60
) 9.,,, Et al.Дактилоскопия ДНК и молекулярная эпидемиология туберкулеза: использование и интерпретация в условиях эпидемии
,Электрофорез
,1999
, vol.20
(стр.1807
—12
) 10 ..Бактериофаг для разделения видов M. tuberculosis
,Am Rev Respir Dis
,1966
, vol.93
(стр.622
—3
) 11.,,, Et al.Идентификация штамма Mycobacterium tuberculosis по отпечаткам ДНК: рекомендации по стандартизированной методологии
,J Clin Microbiol
,1993
, vol.31
(стр.406
—9
) 12.,,.Эпидемиология туберкулеза в Сан-Франциско: популяционное исследование с использованием традиционных и молекулярных методов
,N Engl J Med
,1994
, vol.330
(стр.1703
—9
) 13.,,, Et al.Передача туберкулеза в Нью-Йорке: анализ ДНК-отпечатков пальцев и общепринятые эпидемиологические методы
,N Engl J Med
,1994
, vol.330
(стр.1710
—6
) 14.,.Пожизненные риски x инкубационный период x и серийный интервал туберкулеза
,Am J Epidemiol
,2000
, vol.152
(стр.247
—63
) 15.,,, Et al.Для персистенции Mycobacterium tuberculosis в макрофагах и мышах требуется глиоксилатный шунтирующий фермент изоцитратлиаза
,Nature
,2000
, vol.406
(стр.735
—8
)© 2002 Американским обществом инфекционных болезней
.



 В сложных случаях в специализированных стационарах применяют инсулинокоматозную и электросудорожную терапию.
В сложных случаях в специализированных стационарах применяют инсулинокоматозную и электросудорожную терапию.

