Осложнения после ротавирусной инфекции у детей: Ротавирусная инфекция у детей (ротавирус) – симптомы, лечение, вакцинация, профилактика
Ротавирусная инфекция у детей (ротавирус) – симптомы, лечение, вакцинация, профилактика
Ротавирусная инфекция (РВИ) – это острое инфекционное заболевание с поражением преимущественно желудочно-кишечного тракта.РВИ является самой частой причиной гастроэнтеритов (воспалительное заболевание желудка и тонкой кишки), регистрируемых во всем мире. По данным ВОЗ, в развивающихся странах регистрируется более 1 млрд случаев острых кишечных инфекций в год, в том числе более 114 млн случаев ротавирусных гастроэнтеритов, 20 млн из которых приходятся на тяжелые формы заболевания. С ротавирусной инфекцией ассоциировано от 20 до 60% всех госпитализаций среди детей грудного возраста с острыми кишечными инфекциями.
Возбудителем РВИ является вирус рода Rotavirus, который включает в себя несколько антигенных типов ротавируса человека: A,B, C, D, E, F, G. Подавляющее большинство случаев РВИ у человека вызывают ротавирусы группы А.
РВИ является антропонозной инфекцией, т.
Больные дети, особенно в начале заболевания и до 3-5 дня от начала болезни, выделяют ротавирусную инвекцию с фекалиями во внешнюю среду. Выделение вируса также возможно внешне здоровым ребенком, который переносит бессимптомную форму болезни.
Заражение ребенка происходит контактно-бытовым путем (через инфицированные предметы обихода, игрушки, одежду, постельное белье и др.) или через зараженную вирусом пищу и воду.
Ротавирус, выделяясь во внешнюю среду, длительно сохраняет свою жизнеспособность и относительно устойчив к обычно применяемым дезинфицирующим средствам.
Инкубационный период (время от попадания вируса в организм до развития клинических симптомов) при РВИ довольно короткий и может длится от 1 до 3 дней.
Клинические симптомы
После окончания инкубационного периода болезни развиваются следующие симптомы заболевания:
- Общая интоксикация: повышение температуры тела, озноб, слабость, головная боль, головокружение.

- Гастроэнтерит: многократная рвота, боль в животе, частый водянистый пенистый стул, метеоризм.
- Катаральные симптомы: покраснение слизистой оболочки ротоглотки, боль в горле.
При благоприятном течении болезни ее длительность, как правило, составляет 5-7 дней. Однако, в ряде случаев, особенно у маленьких детей и взрослых людей с ослабленным здоровьем, могут развиваться различные осложнения.
Осложнения
Наиболее частым осложнением РВИ является развитие обезвоживания (дегидратация), особенно у детей первых лет жизни, которое на начальных стадиях проявляется следующими симптомами:- возбуждение, беспокойство;
- жажда;
- сухость кожи и слизистых оболочек;
- незначительное снижение эластичности кожи;
- небольшое западение большого родничка.

При прогрессировании дегидратации ребенок становится вялым и заторможенным, может отказываться от питья, снижается эластичность кожных покровов (кожная складка расправляется медленно), дыхание учащается, отмечается снижение частоты мочеиспусканий и уменьшение объема выделяемой мочи. Моча становится темной, с резким запахом. При отсутствии адекватной медицинской помощи возможно развитие жизнеугрожающих осложнений.
Другие возможные осложнения ротавирусной инфекции:
- присоединение бактериальной инфекции;
- острая почечная недостаточность,
- поражение центральной нервной системы в виде нарушения сознания, судорог и другие осложнения.
Диагностика
Диагноз ротавирусной инфекции выставляется врачом на основании опроса пациента и/или его родителей, клинического осмотра, анализа эпидемиологической обстановки (наличие больных с жидким стулом в очаге). Подтверждается диагноз выявлением антигена ротавируса в кале с помощью различных лабораторных методик, либо при обнаружении в крови специфических антител.
Лечение
Основой лечения ротавирусной инфекции являются адекватное восполнение потерь жидкости (регидратация) и диета.Если у больного развилась тяжелая дегидратация, он нуждается в своевременной госпитализации для проведения инфузионной терапии (внутривенного введения специальных растворов) и другой терапии.
Из медикаментозных средств для лечения РВИ следует применяют препараты группы энтеросорбентов, ферментные препараты, пробиотики, которые назначаются лечащим врачом.
Антибактериальная терапия при неосложненных нетяжелых формах РВИ не показана.
Диета – важный компонент лечения острых кишечных инфекций
При нетяжелом течении РВИ рекомендуется дробное питание (5-6 раз в сутки) небольшими объемами пищи, приготовленной путем отваривания или на пару, механически обработанной (в жидком или протертом виде). Исключаются цельное молоко и другие молочные продукты, свежие фрукты и овощи, бобовые. При стабилизации состояния больного, исчезновения симптомов заболевания диета постепенно расширяется. Коррекцию питания детей грудного возраста проводит врач-педиатр.Неспецифическая профилактика
Осуществляется путем соблюдения общепринятых санитарно-гигиенических норм, таких как: мытье рук после посещения туалета и перед едой, уборка помещений, своевременная изоляция заболевших острой кишечной инфекцией.Специфическая профилактика (вакцинопрофилактика)
Вакцинация против ротавирусной инфекции в РФ осуществляется в соответствии с положениями Календаря профилактических прививок по эпидемическим показаниям (Приказ МЗ РФ от 21.
В России в настоящее время зарегистрирована вакцина против ротавирусной инфекции «РотаТек». Данная вакцина применяется для специфической профилактики РВИ детей в возрасте от 6 до 32 недель.
Вакцина представляет собой раствор в объеме 2 мл, который вводится ребенку через рот. Курс вакцинации состоит из 3-х доз вакцины с интервалом между введениями от 4 до 10 недель. Все 3 прививки должны быть проведены в возрасте от 6 до 32 недель, при этом первая доза вакцины вводится в возрасте от 6 до 12 недель.
Вакцинация вакциной «РотаТек» вызывает выработку специфических антител к серотипам ротавируса, циркулирующим в РФ.
Профилактические прививки и проба Манту после перенесенной ротавирусной инфекции могут проводиться через 15-30 дней после выздоровления после осмотра врача.
Осложнения ротавирусной инфекции у детей Текст научной статьи по специальности «Клиническая медицина»
© Коллектив авторов, 2015
Т. А. Руженцова, А.А. Плоскирева, А.В. Горелов ОСЛОЖНЕНИЯ РОТАВИРУСНОЙ ИНФЕКЦИИ У ДЕТЕЙ
А. Руженцова, А.А. Плоскирева, А.В. Горелов ОСЛОЖНЕНИЯ РОТАВИРУСНОЙ ИНФЕКЦИИ У ДЕТЕЙ
T.A. Ruzhentsova, A.A. Ploskireva, A.V. Gorelov COMPLICATIONS OF ROTAVIRUS INFECTION IN CHILDREN
Central Research Institute of Epidemiology, Rospotrebnadzor, Moscow, Russia
Цель исследования — определить частоту и характер осложнений при ротавирусной инфекции (РВИ) у детей. Анализ особенностей поражения органов брюшной полости и мочевой системы проведен у 120 пациентов. Распространенность и характер осложнений оценены среди 648 детей, больных РВИ. Проведены лабораторные, ультразвуковые и электрокардиографическое обследования. Изменения паренхимы печени и чашечно-лоханочной системы выявлены у большинства больных. Зарегистрированы признаки поражения миокарда, пневмонии, желе-зодефицитная анемия.
Objective of the study — to determine frequency and nature of rotavirus infection (RVI) complications in children. Analysis of abdomen and urinary system disorders was conducted in 120 patients. Frequency and nature of complications were evaluated among 648 children with RVI. The laboratory, ultrasound and electrocardiography examinations were held. Most patients had changes in liver parenchyma and renal pelvis system. Signs of infarction, pneumonia, iron deficiency anemia were found. Half of the patients had hepatomegaly, 1/з had changes in kidneys, pneumonia in 6%, and anemia in 10%. 18% of children, and 37% of them with severe disease, had signs of probable myocarditis.
Keywords: rotavirus infection, children, hepatomegaly, hepatosplenomegaly, myocarditis.
Ротавирусная инфекция (РВИ) на сегодняшний день остается основной причиной гастроэнтеритов у детей в возрасте до 5 лет. Ежегодно во всем мире отмечается более 100 млн случаев острых кишечных инфекций (ОКИ), связанных с ротавирусами различных групп. У многих пациентов заболевание протекает в легкой форме, симптомы купируются в домашних условиях и этиология остается не установленной. Однако, несмотря на достижения медицины, количество летальных исходов при РВИ достигает 600 тыс и более в год [1, 2]. По данным подробного анали-
Ежегодно во всем мире отмечается более 100 млн случаев острых кишечных инфекций (ОКИ), связанных с ротавирусами различных групп. У многих пациентов заболевание протекает в легкой форме, симптомы купируются в домашних условиях и этиология остается не установленной. Однако, несмотря на достижения медицины, количество летальных исходов при РВИ достигает 600 тыс и более в год [1, 2]. По данным подробного анали-
за, причиной становились не только выраженное обезвоживание, но и внекишечные проявления: пневмония, менингит и миокардит [2, 3]. Ротавирусы в сочетании с другими гистохимическими и морфологическими признаками миокардита были обнаружены в сердечной мышце у пациентов, умерших от так называемого синдрома внезапной смерти [4].
В литературе неоднократно приводились сообщения о системных проявлениях РВИ: поражениях поджелудочной железы, печени, почек, ЦНС, сердца, легких, надпочечников, стенки
38
Контактная информация: Contact Information:
Руженцова Татьяна Александровна — к. м.н., Ruzhentsova Tatiana Alexandrovna — Ph.D.,
м.н., Ruzhentsova Tatiana Alexandrovna — Ph.D.,
старший научный сотрудник клинического Senior researcher of Infectious Pathology
отдела инфекционной патологии ФБУН ЦНИИ Clinical Department, Central Research Institute
Эпидемиологии Роспотребнадзора of Epidemiology
Адрес: Россия, 111123, г. Москва, Address: Russia, 111123, Moscow,
ул. Новогиреевская, ЗА Novogireevskaya str., 3A
Тел.: (495) 672-11-58, Tel.: (495) 672-11-58,
E-mail: [email protected] E-mail: [email protected]
Статья поступила 28.12.15, Received on Dec. 28, 2015,
принята к печати 11. 01.16. submitted for publication on Jan. 11, 2016.
01.16. submitted for publication on Jan. 11, 2016.
сосудов [1, 2, 5-7]. Лабораторно у больных выявляли повышение интерлейкина 6 и интерлейки-на 10, интерферона у, уровней факторов некроза опухолей TNFa и TNFß, различные варианты гиперферментемии, что свидетельствовало об активной реакции иммунной системы с риском иммуноопосредованного повреждения органов. Антигенемия и виремия были подтверждены почти у половины пациентов [8].
По данным литературы, частота осложнений РВИ составляет примерно 10% среди всего обследованного контингента [5]. Очевидно, что эта цифра может сильно зависеть от штамма ротавируса, особенностей иммунного статуса пациентов, сроков начала и адекватности проводимой терапии.
Цель исследования — определить частоту и характер осложнений, развивающихся при РВИ у детей.
Материалы и методы исследования
Сравнительный анализ особенностей поражения органов брюшной полости и мочевой системы был проведен у пациентов с установленными ротавирусной (30 человек), норовирусной (30 человек), сочетанными ротавирусно-норови-русной (30 человек) и ротавирусно-сальмонел-лезной (30 человек) инфекциями. Группы были сформированы случайным образом с использованием рандомизационных таблиц, сопоставимы между собой по возрастным и гендерным характеристикам, тяжести основного заболевания. Распространенность и характер осложнений были оценены среди 648 детей в возрасте от 1 месяца до 15 лет, госпитализированных с РВИ.
Группы были сформированы случайным образом с использованием рандомизационных таблиц, сопоставимы между собой по возрастным и гендерным характеристикам, тяжести основного заболевания. Распространенность и характер осложнений были оценены среди 648 детей в возрасте от 1 месяца до 15 лет, госпитализированных с РВИ.
Этиология была установлена методами иммуно-ферментного анализа с применением тест-системы «Рота-анализ» ЗАО «Биоиммуноген» (Москва) для детекции антигена ротавируса и полимеразноцепной реакции (ПЦР) с использованием диагностических тест-систем «Ампли Сенс» (Россия).
Большинство больных (53% — 344 ребенка) были в возрасте до 1 года со среднетяжелым течением РВИ (91% — 587 больных). Тяжелая форма была диагностирована у 3% — 19 больных. Основным проявлением заболевания был гастроэнтерит (у 61% — 395 детей). Эксикоз I—II степени был отмечен у 49% больных, III степени — у 3%.
Помимо клинического наблюдения, оценки результатов проведенных, согласно имеющимся стандартам анализов крови и мочи, для уточнения характера осложнений применяли дополнительную лабораторную, ультразвуковую, электрокардиографическую и электроэнцефалографическую диагностику. Состояние печени и селезенки (размеры, эхо-графические характеристики паренхимы, сосудистый рисунок, наличие признаков холестаза и дополнительных образований) проводили с помощью сканера Sono Ace-X6 (производство Samsung Medison, Южная Корея), с использованием конвексионного и линейного датчиков с частотой 3,5 и 5,5 МГц (по методике И.В. Дворяковского, В.В. Лукина, Л.В. Кедик, 1993).
Состояние печени и селезенки (размеры, эхо-графические характеристики паренхимы, сосудистый рисунок, наличие признаков холестаза и дополнительных образований) проводили с помощью сканера Sono Ace-X6 (производство Samsung Medison, Южная Корея), с использованием конвексионного и линейного датчиков с частотой 3,5 и 5,5 МГц (по методике И.В. Дворяковского, В.В. Лукина, Л.В. Кедик, 1993).
Одновременно проводили оценку состояния поджелудочной железы и желчевыводящих путей (размеры, эхографические характеристики паренхимы, сосудистый рисунок, признаки стаза желчи, наличие деформаций/перегибов желчного пузыря (ЖП), образований). Также выполняли ультразвуковое исследование почек и органов мочевой системы. Оценивали размеры, эхографические характеристики паренхимы, чашечно-лоханочной системы, сосудистый рисунок, признаки дилатации, рефлюксов, наличие образований.
Состояние сердечно-сосудистой системы было уточнено среди 187 детей, у которых были отмечены те или иные клинические симптомы патологии миокарда, и 60 детей, отобранных случайным образом из больных, не имевших аускультативных изменений. Определяли уровни активности МВ-фракции креатин-киназы (МВ-КК), а-гидроксибутиратдегидрогеназы (а-ГБДГ), аспарагиновой трансаминазы (АСТ) и ала-ниновой трансаминазы (АЛТ) с помощью биохимического полуавтоматического фотометра «Stat — Fax 1904 Плюс» (производства «Awareness Technolgy INC», США) с применением оптимизированного ультрафиолетового теста и наборов «Diasys Diagnostic Systems GmbH & Co» (Германия). Тропонин I определяли в цельной крови с помощью одностадийного иммунохроматографического теста производства «Veda Lab» (Франция), основанного на реакции с тропониновыми антителами, и иммуноферментным количественным способом с использованием набора реагентов «DRG International Inc.» (США).
Определяли уровни активности МВ-фракции креатин-киназы (МВ-КК), а-гидроксибутиратдегидрогеназы (а-ГБДГ), аспарагиновой трансаминазы (АСТ) и ала-ниновой трансаминазы (АЛТ) с помощью биохимического полуавтоматического фотометра «Stat — Fax 1904 Плюс» (производства «Awareness Technolgy INC», США) с применением оптимизированного ультрафиолетового теста и наборов «Diasys Diagnostic Systems GmbH & Co» (Германия). Тропонин I определяли в цельной крови с помощью одностадийного иммунохроматографического теста производства «Veda Lab» (Франция), основанного на реакции с тропониновыми антителами, и иммуноферментным количественным способом с использованием набора реагентов «DRG International Inc.» (США).
Эхокардиографическое исследование (ЭХОКГ) выполняли с помощью сканера «ACCUVIX XQ» (производства Samsung Medison, Южная Корея) в одномерном (М), двухмерном (D) и допплеровских режимах, согласно рекомендуемым стандартам ультразвукового исследования сердца [9, 10]. Использовали датчики, соответствующие возрасту и весу ребенка, с регулируемой частотой от 3,5 до 7,5 МГц.
Использовали датчики, соответствующие возрасту и весу ребенка, с регулируемой частотой от 3,5 до 7,5 МГц.
Электрокардиографическое (ЭКГ) исследование выполняли двенадцатиканальным аппаратом «Cardiovit АС104PC» производства «SHILLER» (Швейцария) с компьютерной обработкой записи. Расшифровка проводили по стандартным рекомендациям [11].
Всем пациентам назначали базисную терапию в соответствии с имеющимися на сегодняшний день рекомендациями [12, 13].
Статистическую обработку всех полученных данных осуществляли на персональном компьютере с использованием программы Statistica, версия 6.1. Различия между рассчитанными показателями в группах оценивали по двустороннему Z-критерию. Достоверными считали различия при р<0,05.
Результаты и их обсуждение
У значительного числа пациентов с РВИ были диагностированы эхографически увеличение размеров печени и селезенки, а также реактивные изменения паренхимы различных форм выраженности. Врожденных аномалий, изменений сосудистого русла, признаков холе-стаза и образований обнаружено не было. Было
Врожденных аномалий, изменений сосудистого русла, признаков холе-стаза и образований обнаружено не было. Было
39
установлено, что при РВИ гепатомегалия отмечалась несколько чаще, чем гепатоспленомега-лия — 53,3±9,1 против 33,3±8,6% (0,1>р>0,05). В случае сочетанной ротавирусно-сальмонеллез-ной инфекции ведущим эхографическим проявлением патологии органов гепатобилиарной системы была гепатоспленомегалия (73,3±8,1%, р<0,01).
При ротавирусной и сочетанной ротавирус-но-норовирусной инфекции доля пациентов, у которых установлена гепатоспленомегалия и реактивные изменения паренхимы печени, была достоверно больше, чем при норовирусной инфекции (р<0,05, р<0,01 соответственно), в то время как для ротавирусной и сочетанной рота-вирусно-норовирусной инфекций достоверных различий по данным параметрам получено не было.
Обращает на себя внимание значительное достоверное преобладание гепатоспленомегалии у пациентов с сочетанной ротавирусно-сальмо-неллезной инфекцией по сравнению с РВИ, что указывает на аттракцию клинических симптомов сальмонеллезной инфекции.
В общей структуре РВИ гепатомегалия (46,7±9,1%), гепатоспленомегалия (33,3±8,6%) и реактивные изменения паренхимы печени (46,7±9,1%) достоверно чаще носили умеренный характер (р<0,01), тогда как при норовирусной инфекции, напротив, выраженность гепато- и гепатоспленомегалии была незначительной. При сочетанных формах РВИ эхографическая выраженность поражений печени и селезенки была аналогичной таковой для моноинфекции.
Наиболее наглядно различия в степени выраженности гепато- и гепатоспленомегалии видны при рассмотрении их структуры. Наиболее выраженное увеличение размеров печени и селезенки отмечалось у пациентов при сочетанной ротави-русно-сальмонеллезной инфекции, а наименее значимое — при норовирусной. При этом только в первом случае были установлены значительные формы гепатоспленомегалии (рис. 1 и 2).
100
90
** 28,6 ** Л * к. — незначительно, — выражено;*р<0,05, **р<0,01.
— незначительно, — выражено;*р<0,05, **р<0,01.
40
100 0 00 0
90 9,1#
80
70
60
а,
50 100 100 100 81,8
т
с а 40
V 30
20
10
0 0 9,1#
Ротавирус Норовирус Ротавирус+ Ротавирус+
норовирус сальмонеллез
Рис. 2. Структура эхографических форм гепатоспленоме-
2. Структура эхографических форм гепатоспленоме-
галии при моно- и сочетанных формах ротавирусной и
норовирусной инфекций.
#0,1>р>0,05.
100 0 00 0
90 9,1*
80
70
60 54,5 80
с? а, 50 100 100
т
о т 40
с а V
30
20
36,4
10 20
0 0
Ротавирус Норовирус Ротавирус+ Ротавирус+
норовирус сальмонеллез
Рис.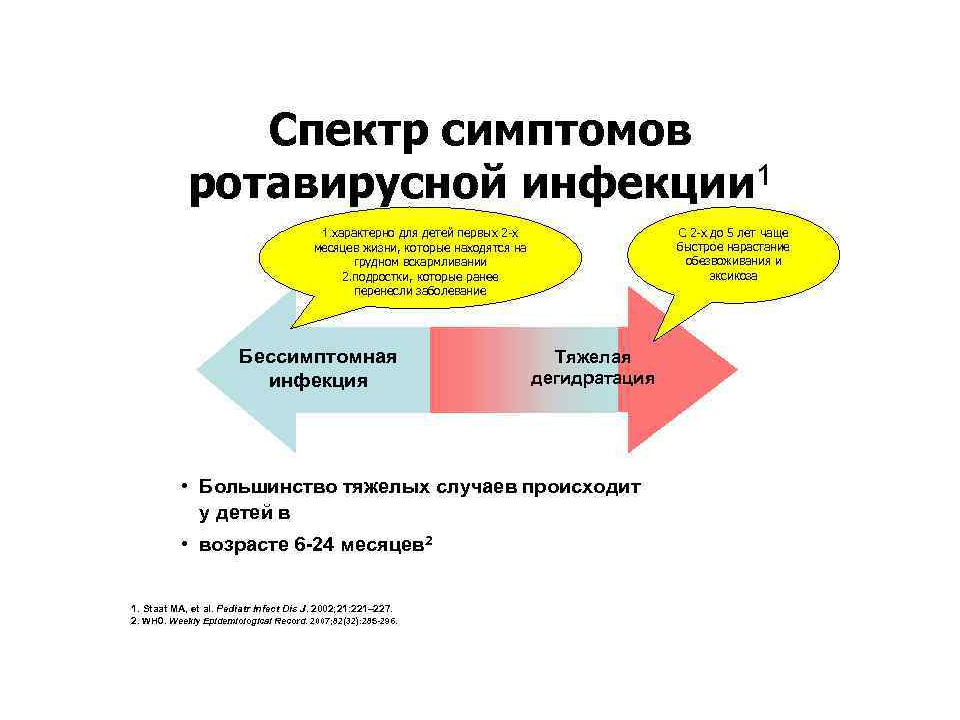 3. Структура эхографических форм увеличения раз-
3. Структура эхографических форм увеличения раз-
меров поджелудочной железы при моно- и сочетанных
формах ротавирусной и норовирусной инфекций.
При РВИ и ее сочетанных формах выраженных поражений поджелудочной железы и жел-чевыводящих путей зарегистрировано не было, тогда как при норовирусной инфекции в общей структуре поражений поджелудочной железы они составляли до 10% (рис. 3). Врожденных аномалий поджелудочной железы, изменений сосудистого русла, образований обнаружено не было. В ходе исследования было выявлено, что у пациентов с РВИ наиболее часто эхографически определялись перегибы/деформации желчного пузыря (26,7±8,1%), чем наличие увеличения размеров поджелудочной железы (6,7±4,6%) и стаза желчи в желчном пузыре (6,7±4,6%, р<0,01).
При сочетанной ротавирусно-норовирусной инфекции частота поражения поджелудочной железы (увеличение размеров и реактивные изменения паренхимы в 33,3±8,6% случаев) и желчевыводящих путей (стаз желчи в 6,7±4,6%) (р<0,05, р<0,01 соответственно) занимали промежуточные позиции между таковыми частотами при моноинфекциях — ротавирусной и норовирусной. Этот факт указывает на интерференцию клинических проявлений поражения данных органов при ротавирусно-норовирусной микст-инфекции.
Этот факт указывает на интерференцию клинических проявлений поражения данных органов при ротавирусно-норовирусной микст-инфекции.
При обследовании почек наиболее часто во всех сравниваемых группах определялось уплотнение стенок чашечно-лоханочной системы, при этом максимальная частота данных эхографи-ческих признаков диагностировалась при РВИ (33,3±8,6% случаев), выраженность их была в большинстве случаев умеренная, но у 3,3±3,3% пациентов была расценена как выраженная. При сочетанной ротавирусно-норовирусной инфекции уплотнение стенок сосудов чашечно-лоха-ночной системы обеих почек было установлено у 23,3±7,7% пациентов, а при моноэтиологичной норовирусной инфекции — у 6,7±4,6% больных. Это также демонстрирует интерференцию клинических проявлений поражений почек при сочетанных формах ротавирусной и норовирус-ной инфекций.
При сочетанной ротавирусно-сальмонеллез-ной инфекции частота поражений почек не превышала 6,7±4,6%. При сочетанной ротавирус-но-сальмонеллезной инфекции эхографические признаки поражения органов мочевой системы были минимальны, их частота не превышала 3,3±3,3%.
При сочетанной ротавирус-но-сальмонеллезной инфекции эхографические признаки поражения органов мочевой системы были минимальны, их частота не превышала 3,3±3,3%.
Лабораторные признаки острой почечной недостаточности среди больных РВИ были зарегистрированы в 2 случаях — 0,3% при тяжелой форме РВИ у детей в возрасте до года.
Признаки железодефицитной анемии присутствовали у 10% пациентов (66 детей), что, возможно, присутствовало и до эпизода ОКИ.
Пневмония была диагностирована у 42 детей — 6%. Однако есть вероятность, что у этих пациентов непосредственной причиной воспалительных изменений в легких был другой инфекционный агент или их сочетание.
Среди всех детей, наблюдавшихся с РВИ, судорожный синдром был зарегистрирован у 3 пациентов — 0,5%, коллаптоидное состояние -у 2 пациентов — 0,3% при тяжелом течении. Менингеальной и очаговой неврологической симптоматики у этих детей выявлено не было. По данным электроэнцефалограмм, патологических изменений также не было зарегистрировано. Скорее всего это могло быть проявлением токсикоза и эксикоза III степени.
Менингеальной и очаговой неврологической симптоматики у этих детей выявлено не было. По данным электроэнцефалограмм, патологических изменений также не было зарегистрировано. Скорее всего это могло быть проявлением токсикоза и эксикоза III степени.
Среди клинических симптомов на фоне РВИ регистрировали впервые выявленный систолический шум — у 147 детей (23%), приглушенность — у 34 (5%) или глухость тонов сердца — у 7 (1%), нерегулярный ритм — у 5 (1%), неадекватную состоянию тахикардию — у 11 (2%) или брадикардию — у 13 (2%), артериальную гипо-тензию — у 4 (0,6%). По результатам обследования этих детей, у 116 больных (18%) сочетание повышения уровней МВ-КК, а-ГБДГ, АСТ, тро-понина I, изменений на ЭКГ и по данным ЭХОКГ соответствовало вероятному острому инфекционному миокардиту. Диагноз подтверждался отсутствием нормализации показателей спустя 2 недели, на фоне купирования симптомов ОКИ. У большинства больных (47%) изменения сохра-
нялись до 3 месяцев, у 31% — до 6 месяцев, у 9% — оставались в течение более 2 лет. Однако на поздних сроках нельзя исключить, что на состояние миокарда могли влиять и другие этиологические факторы присоединявшихся острых респираторных инфекций.
Однако на поздних сроках нельзя исключить, что на состояние миокарда могли влиять и другие этиологические факторы присоединявшихся острых респираторных инфекций.
У 41 ребенка (6% ) выявили инфекционную гиперферментемию, тахикардию, брадиарит-мию, систолический шум, не сопровождавшиеся другими изменениями, что не рассматривалось как осложнения и было отнесено к функциональным нарушениям, не требующим коррекции схем лечения и наблюдения в динамике.
Как показано в табл. 1, среднее значение уровня кардиоспецифичной фракции МВ-КК среди больных с вероятным острым инфекционным миокардитом, развившимся на фоне РВИ, было в 4,3 раза выше, чем у пациентов, не имеющих клинических симптомов патологии сердца, что с высокой степенью достоверности отличало эти группы (р=0,0001). Активность а-ГБДГ и АСТ, коэффициент де Ритиса АСТ/АЛТ в этой группе были также достоверно выше, чем у пациентов из группы сравнения (р=0,0001). Уровень тропо-нина I у детей, имевших сочетание лабораторных, электрокардиографических и эхокардио-графических изменений, составил 0,4±0,06 нг/мл (при референсных значениях до 0,16 нг/мл).
Уровень тропо-нина I у детей, имевших сочетание лабораторных, электрокардиографических и эхокардио-графических изменений, составил 0,4±0,06 нг/мл (при референсных значениях до 0,16 нг/мл).
На ЭКГ чаще регистрировали сглаженность зубца Т в 4 и более отведениях (у 57 пациентов
— 49% среди больных с сочетанием изменений, соответствующим вероятному миокардиту), в 2-3 соседних отведениях — у 29 больных — 25%), снижение зубца И-у 27 пациентов — 23%, повышение электрической активности правого желудочка — у 37 больных — 32%. Реже у этих пациентов наблюдали элевацию сегмента ЯТ (у 13 детей
— 11%), синдром удлиненного QT (у 25 детей
— 22%), инверсию зубцов Т (у 9 детей — 8%), депрессию сегмента ЯТ (у 3 детей — 3%).
По данным ЭХОКГ, у детей с вероятным миокардитом, развившимся на фоне РВИ, чаще отмечали нарушение диастолической функции одного (у 33 детей — 28%) или обоих (у 65 — 56%) желудочков по 1-му (у 54 — 47%) или 2-му (у 44 -38%). Снижение фракции выброса (до 63-45%) отмечали у 24 больных (21%), расширение одного — у 26 (22%) или обоих (у 15 детей — 13%) желудочков, предсердий — у 2 детей (2%), признаки гипертрофии задней стенки левого желудочка и/или межжелудочковой перегородки и/ или увеличение массы миокарда — у 39 детей (34%).
Снижение фракции выброса (до 63-45%) отмечали у 24 больных (21%), расширение одного — у 26 (22%) или обоих (у 15 детей — 13%) желудочков, предсердий — у 2 детей (2%), признаки гипертрофии задней стенки левого желудочка и/или межжелудочковой перегородки и/ или увеличение массы миокарда — у 39 детей (34%).
При РВИ изменения соответствовали диагнозу миокардит достоверно чаще при тяжелом течении: у 37% — 7 больных, тогда как при средне тяжелом течении — у 106 (18%), а при легком
— у 3 больных (25%).
При анализе распространенности различных вариантов патологии миокарда среди разных возрастных групп достоверных различий выявлено не было (табл. 2).
41
Таблица 1
Средние значения активности МВ-КК, а-ГБДГ, АСТ, АЛТ и коэффициента де Ритиса в сравниваемых группах детей, больных РВИ
Показатели Основная группа Группа сравнения: дети без клинических симптомов патологии миокарда, М±т, п=60 (100%)
дети с диагнозом вероятный миокардит, M±m, n=116 (100%) дети с функциональными изменениями, M±m, n=41 (100%)
МВ-КК, Ед/л 70,2±3,9* 19,8±0,7 16,3±0,7
а-ГБДГ, Ед/л 209,5±2,7* 161,2±3,2 146,9±2,6
АСТ, Ед/л 57,9±2,9* 33,5±1,6 29,9±0,9
АЛТ, Ед/л 40,1±2,1 31,3±1,2 34,4±1,5
Коэффициент де Ритиса АСТ/АЛТ 1,74±0,10* 1,11±0,05 0,97±0,06
^Различия по сравнению с другими группами достоверны при р<0,05.
Таблица 2
Частота впервые выявленной сердечно-сосудистой патологии в сравниваемых группах
детей различного возраста, больных РВИ
Выявленная патология Дети, больные РВИ в возрасте до 1 года, n=344 (100%) Дети, больные РВИ в возрасте 1—3 лет, n=258 (100%) Дети, больные РВИ в возрасте 3—15 лет, n=46 (100%)
Вероятный острый инфекционный миокардит 60 (17,4%) 44 (17,1%) 12 (26%)
Функциональные изменения 20 (6%) 20 (7,8%) 1 (2%)
Малые аномалии развития сердца (в отсутствии другой патологии сердечнососудистой системы) 15 (4,3%) 12 (4,6%) 3 (7%)
Высокая частота сочетания признаков поражения миокарда, а также гепатобилиарной и мочевыделительной системы у обследованных нами детей, больных РВИ, наиболее вероятно связана с особенностями циркулирующего штамма ротавируса. С другой стороны, ожидаемо, что немаловажное значение оказывает иммунный ответ, модулированный предшествующей терапией по поводу других заболеваний, экологической обстановкой, качеством и адекватностью употребляемых продуктов питания, наследственными факторами. Существенную роль при развитии осложнений у ребенка играет и состояние здоровья матери. Курение, употребление алкоголя и/или наркотических веществ непосредственно перед или во время беременности матерью, а также при грудном вскармливании, способствуют формированию иммунодефицита у ребенка. Определить значимость каждого из возможных факторов в рамках настоящего исследования не представлялось возможным из-за наличия их сочетания у большинства пациентов, включенных в исследование, а также из-за отсутствия достоверных подтверждений ряда данных анамнеза.
С другой стороны, ожидаемо, что немаловажное значение оказывает иммунный ответ, модулированный предшествующей терапией по поводу других заболеваний, экологической обстановкой, качеством и адекватностью употребляемых продуктов питания, наследственными факторами. Существенную роль при развитии осложнений у ребенка играет и состояние здоровья матери. Курение, употребление алкоголя и/или наркотических веществ непосредственно перед или во время беременности матерью, а также при грудном вскармливании, способствуют формированию иммунодефицита у ребенка. Определить значимость каждого из возможных факторов в рамках настоящего исследования не представлялось возможным из-за наличия их сочетания у большинства пациентов, включенных в исследование, а также из-за отсутствия достоверных подтверждений ряда данных анамнеза.
Выводы
1. При проведении эхографии было установлено, что для РВИ характерной особенностью является наличие у половины пациентов гепа-томегалии умеренной выраженности и у трети пациентов — признаков реактивных изменений почек. При сочетанной ротавирусно-норовирус-ной инфекции чаще отмечаются симптомы поражения органов гепатобилиарной зоны и симптомы поражения поджелудочной железы.
При сочетанной ротавирусно-норовирус-ной инфекции чаще отмечаются симптомы поражения органов гепатобилиарной зоны и симптомы поражения поджелудочной железы.
2. Сочетанная ротавирусно-сальмонеллезная инфекция в 73% сопровождается симптомами поражения органов гепатобилиарной зоны.
3. Пневмония была диагностирована у 6%, железодефицитная анемия — у 10% детей, больных РВИ.
4. У 18% детей, госпитализированных с диагнозом РВИ, и у 37% при тяжелом течении было выявлено сочетание клинических, лабораторных, электрокардиографических и эхокардио-графических признаков поражения миокарда, соответствующих вероятному острому инфекционному миокардиту.
42
Литература
1. Горелов А.В., Усенко Д. В. Ротавирусная инфекция у детей. Вопросы современной педиатрии. 2008; 6 (7): 78-84.
В. Ротавирусная инфекция у детей. Вопросы современной педиатрии. 2008; 6 (7): 78-84.
2. Rotavirus Infections: Epidemiology, Clinical Characteristics and Treatment Options. Ed. C.D. Zeni.New York: Nova Science Publishers Inc, 2014.
3. Grech V, Calvagna V, Falzon A, Mifsud A. Fatal, rota-virusassociated myocarditis and pneumonitis in a 2-year-old boy. Ann. Trop. Paediatr. 2001; 21: 147-148.
4. Cioc AM, Nuovo GJ. Histologic and in situ viral findings in the myocardium in cases of sudden, unexpected death. Mod. Pathol. 2002; 15 (9): 914-922.
5. Dalgic N, Hasim O, Pullu M, Sancar M, Kafadar I, Yilmaz A. Is Rotavirus Diarrhea a Systemic Viral Infection? Cocuk. Enf. Derg. 2010; 4: 48-55.
6. Ramig RF. Systemic rotavirus infection. Expert Rev. Anti. Infect. Ther. 2007; 5 (4): 591-612.
Expert Rev. Anti. Infect. Ther. 2007; 5 (4): 591-612.
7. Kobayashi S, Negishi Y, Ando N, Ito T, Nakano M, Togari H, Wakuda M, Taniguchi K. Two patients with acute rotavirus encephalitis associated with cerebellar signs and
symptoms. Eur. J. Pediatr. 2010; 169: 1287-1291.
8. Yu TH, Tsai CN, Lai MW, Chen CC, Chao HC, Lin CW, Chiu CH, Chen SY. Antigenemia and cytokine expression in rotavirus gastroenteritis in children. Journal of Microbiology, Immunology and Infection. 2012; 45: 265-270.
9. Тарасова АА Ультразвуковая диагностика в кардиологии. Детская ультразвуковая диагностика. М.И. Пыков, К.В. Ватолин, ред. М.: ВИДАР, 2001: 114-274.
10. Атьков О.Ю., Балахонова О.Ю., Горохова С.Г. Ультразвуковое исследование сердца и сосудов. М.: Эксмо, 2009.
М.: Эксмо, 2009.
11. Макаров Л.М. ЭКГ в педиатрии. М.: Медпрактика-М, 2006.
12. Горелов А.В., ПлоскиреваАА, Руженцова ТА. Острые кишечные инфекции в таблицах и схемах: сборник.М.: Архив внутренней медицины, 2014.
13. Руженцова Т.А., Плоскирева А.А., Горелов А.В., Усенко Д.В. Стартовая терапия острой диареи у детей. Русский медицинский журнал. 2015; 14: 830-833.
© Коллектив авторов, 2015
С.Б. Яцышина1, Т.В. Спичак2, С.С. Ким3, Д.А. Воробьева4, М.Р. Агеева1, А.В. Горелов1, В.Ф. Учайкин4, В.И. Покровский1
ВЫЯВЛЕНИЕ РЕСПИРАТОРНЫХ ВИРУСОВ И АТИПИЧНЫХ БАКТЕРИЙ У БОЛЬНЫХ ПНЕВМОНИЕЙ И ЗДОРОВЫХ ДЕТЕЙ ЗА ДЕСЯТИЛЕТНИЙ ПЕРИОД НАБЛЮДЕНИЯ
1ФБУН «Центральный научно-исследовательский институт эпидемиологии» Роспотребнадзора, 2Первый московский государственный медицинский университет им. И.М. Сеченова, 3Детская городская поликлиника № 138, 4Российский национальный исследовательский медицинский
И.М. Сеченова, 3Детская городская поликлиника № 138, 4Российский национальный исследовательский медицинский
университет им. Н.И. Пирогова, Москва, РФ
S.B. Yatsyshina1, T.V. Spichak 2, S.S. Kim3, D.A. Vorobeva4, M.R. Ageeva1, A.V. Gorelov1, V.F. Uchaykin4, V.I. Pokrovskiy1
REVEALING OF RESPIRATORY VIRUSES AND ATYPICAL BACTERIA IN CHILDREN WITH PNEUMONIA AND HEALTHY CHILDREN FOR TEN YEARS OF OBSERVATION
1Central Scientific Research Institute of Epidemiology; 2I.M. Sechenov First Moscow State Medical University; 3Children’s City Polyclinic № 138; 4Pirogov Russian National Research Medical University, Moscow, Russia
Цель исследования — установить этиологическую значимость при внебольничной пневмонии (ВП) у детей разного возраста 16 респираторных вирусов, M. pneumoniae и C. pneumoniae
pneumoniae и C. pneumoniae
Контактная информация:
Яцышина Светлана Борисовна — к.б.н., старший научный сотрудник, руководитель научной группы по разработке новых методов диагностики ОРЗ Отдела молекулярной диагностики и эпидемиологии ФБУН ЦНИИ эпидемиологии Роспотребнадзора, руководитель Референс-центра по мониторингу за возбудителями инфекций верхних и нижних дыхательных путей Роспотребнадзора Адрес: Россия, 111123, г. Москва, ул. Новогиреевская, 3А
Тел.: (495) 974-96-46, E-mail: [email protected] Статья поступила 23.09.15, принята к печати 7.10.15.
Contact Information:
Yatsishina Svetlana Borisovna — Ph.D., senior researcher, Head of the research group on the development of new methods of ARI diagnosis, Molecular Diagnostics and Epidemiology Department, Central Scientific Research Institute of Epidemiology; Head of the Reference Centre for monitoring of infectious agents of the upper and lower respiratory tract infections, Rospotrebnadzor Address: Russia, 111123, Moscow, Novogireevskaya str.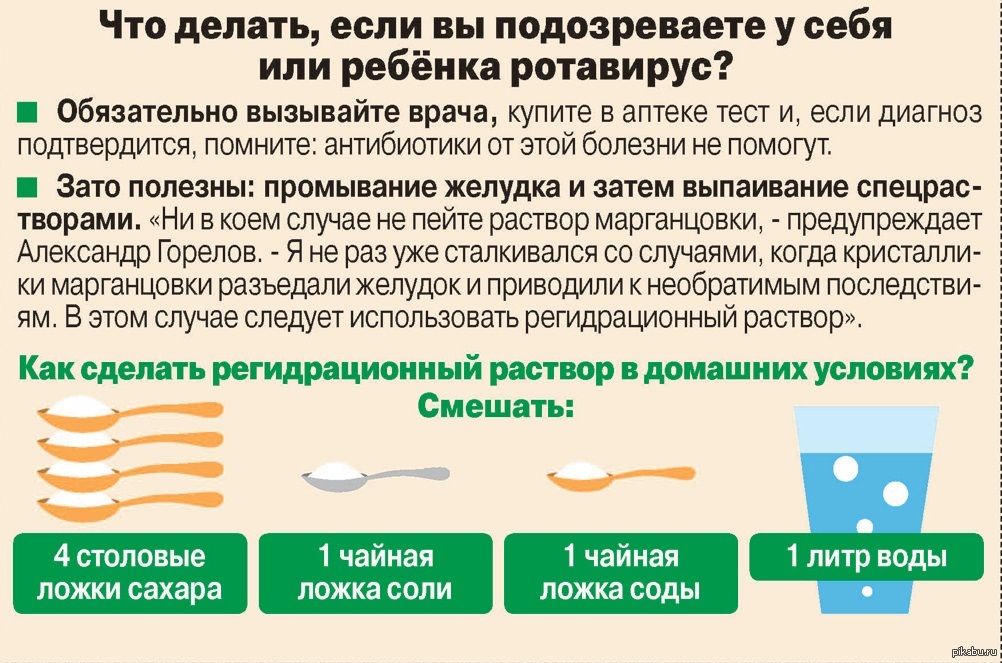 , 3A
, 3A
Tel.: (495) 974-96-46, E-mail: [email protected]
Received on Sep. 23, 2015,
submitted for publication on Oct. 7, 2015.
43
Ротавирус контангеозен и крайне опасен
Ротавирусная инфекция — это инфекционное заболевание, вызываемое ротавирусом. Часто его называют «кишечный грип». Но ротавирус к вирусу гриппа не имеет никакого отношения. Ротавирусная инфекция характеризуется осенне-зимним подъемом заболеваемости, то есть заболевают чаще с ноября по апрель. Бывают и спорадические вспышки заболевания, но чаще бывают во время эпидемии гриппа или ОРВИ.
Инкубационный период ротавирусной инфекции, то есть это период от контакта с вирусом до начала заболевания — от суток до пяти суток. Начинается заболевание, вызванное этой инфекцией, с повышения температуры (бывает очень высокая температура до 39 градусов по Цельсию) с общего недомогания, слабости, может быть насморк, боли в горле. К этим симптомам присоединяются еще кишечные симптомы, то есть боли в животе, тошнота, рвота, диарея. Это и есть особенностью «кишечного гриппа».
К этим симптомам присоединяются еще кишечные симптомы, то есть боли в животе, тошнота, рвота, диарея. Это и есть особенностью «кишечного гриппа».
Болезнь характеризуется очень высокой контагиозностью, то есть заразностью. При возникновении первых признаков заболевания человек становится крайне заразен для окружающих. Поэтому, если вы почувствовали такие симптомы, то вам нужно обязательно обратиться к врачу-терапевту, для назначения вам адекватного лечения. При этом, важно минимизировать контакты — необходимо соблюдать домашний режим во избежание осложнений и распространения заболевания.
Ротавирусной инфекцией болеют как взрослые, так и дети. Стоит отметить, что дети переносят заболевание тяжелее, чем взрослые, потому что у них еще не сформирован иммунитет. У детей также чаще бывают осложнения после ротавирусной инфекции. Самое серьезное осложнение — обезвоживание организма в связи с тем, что выражен такой кишечный синдром, как рвота и диарея.
У детей также чаще бывают осложнения после ротавирусной инфекции. Самое серьезное осложнение — обезвоживание организма в связи с тем, что выражен такой кишечный синдром, как рвота и диарея.
Заразиться ротавирусной инфекцией можно только от человека к человеку: воздушно-капельным путем, то есть при чиханье и кашле пациента, и элементарно-бытовым, контактным путем, то есть через предметы обихода, через зараженную воду. Профилактика ротавирусной инфекции — это просто соблюдение санитарно-гигиенических норм, то есть мытье рук, кипячение воды, мытье предметов обихода, если в семье кто-то заболел. И максимальная изоляция заболевшего человека от других членов семьи.
Для справки: в большинстве случаев, при правильном лечении, наступает выздоровление без серьезных осложнение. Тем не менее, стоит отметить, что при «кишечном гриппе» возможны и смертельные исходы, в основном среди детей в возрасте одного года и младше. Например, в 2008 году, по данным ВОЗ, имело место около 450 000 смертельных исходов среди детей, связанных с заболеванием ротавирусным гастроэнтеритом.
Ротавирус у ребенка. Симптомы лечение в Новосибирске
Ротавирус у детей: симптомы, лечение, профилактика.
Ротавирусная инфекция — острое инфекционное заболевание с фекально-оральным путем передачи, характеризующиеся поражением желудочно-кишечного тракта по типу гастроэнтерита с развитием синдрома дегидратации (обезвоживания).
Ротавирус является ведущей причиной гастроэнтеритов у детей в возрасте младше 5 лет. .В России наиболее часто регистрируется в зимне-весенний период.
Причины инфекции:
Возбудитель — ротавирус, относится к семейству
РНК-содержащих вирусов. Заразными для человека считаются 1 — 4, 8 и 9 типы вируса.
Источник инфекции ― человек (больной или вирусовыделитель). Число бессимптомных носителей вируса среди детей может достигать 5–7%. Вирус способен на протяжении нескольких месяцев сохранять жизнеспособность во внешней среде, устойчив при низких температурах, быстро погибает при нагревании.
В целом по РФ удельный вес заболевших детей до 1 года составляет 20,6%, в возрасте 1–2 лет — 44,7%. К 2-летнему возрасту почти каждый ребенок хотя бы 1 раз переносит ротавирусную инфекцию и более 2/3 заболевают повторно. Учитывая высокую контагиозность (заразность) является частой причины вспышек в организованных коллективах (детский сад, школа) и больницах.
Механизм передачи ротавируса ― фекально-оральный: реализуется пищевым, водным и контактно-бытовым путем. Учитывая крайне высокую контагиозность ротавируса и устойчивость возбудителя к средствам бытовой химии, даже очень строгие меры гигиены (в т.ч. мытье рук после каждого контакта с больным) зачастую могут оказаться неэффективными. Инкубационный период составляет всего несколько суток ― в среднем от 1 до 3 дней.
Клиническая картина
Основные симптомы ротавирусного гастроэнтерита — общая интоксикация (лихорадка, вялость, рвота, головная боль) и изменения со стороны ЖКТ: боли в животе, частый жидкий водянистый стул. Ротавирусному гастроэнтериту свойственны два варианта начала болезни: острый (около 90% больных), когда все основные симптомы появляются в 1-е сутки болезни, и подострый, когда к 1-2 симптомам (чаще боли в животе и интоксикация) на 2-3 день болезни присоединяются диарея, рвота, лихорадка.
Ротавирусному гастроэнтериту свойственны два варианта начала болезни: острый (около 90% больных), когда все основные симптомы появляются в 1-е сутки болезни, и подострый, когда к 1-2 симптомам (чаще боли в животе и интоксикация) на 2-3 день болезни присоединяются диарея, рвота, лихорадка.
Общеинфекционный синдром.
Большинство случаев ротавирусной инфекции начинается остро с повышения температуры до фебрильных цифр (38,0 градусов) или даже гипертермии, однако длительность лихорадки, несмотря на её выраженность, редко превышает 2-4 дня. Лихорадка сопровождается симптомами интоксикации: слабостью, вялостью, снижением аппетита вплоть до развития анорексии и адинамии при тяжелых формах болезни. У детей старшего возраста при легких формах заболевание может протекать на фоне субфебрильной температуры с умеренно выраженными симптомами интоксикации или их отсутствием.
Синдром местных изменений (гастрит, гастроэнтерит и/или энтерит). Одним из первых, а нередко и ведущим проявлением ротавирусной инфекции, является рвота. Она может возникать одновременно с диареей или предшествовать ей, носить повторный или многократный характер на протяжении 1-2 дней. Поражение ЖКТ протекает по типу гастроэнтерита или (реже) энтерита. Диарейный синдром при ротавирусной инфекции является одним из наиболее важных и постоянных проявлений, в ряде случаев определяющих клиническую картину заболевания. Стул обильный, водянистый, пенистый, желтого цвета, без видимых патологических примесей, или с небольшим количеством прозрачной слизи, иногда отмечается характерный кислый запах испражнений. Частота стула в среднем не превышает 4–5 раз в сутки, но у детей младшего возраста может достигать 15–20 раз. Продолжительность диареи в среднем колеблется от 3 до 7 дней, но может сохраняться и более продолжительное время (до 10-14 дней, чаще у детей раннего возраста). Для ротавирусной инфекции характерно сочетание диареи с явлениями метеоризма, которые наиболее выражены у детей первого года жизни.
Одним из первых, а нередко и ведущим проявлением ротавирусной инфекции, является рвота. Она может возникать одновременно с диареей или предшествовать ей, носить повторный или многократный характер на протяжении 1-2 дней. Поражение ЖКТ протекает по типу гастроэнтерита или (реже) энтерита. Диарейный синдром при ротавирусной инфекции является одним из наиболее важных и постоянных проявлений, в ряде случаев определяющих клиническую картину заболевания. Стул обильный, водянистый, пенистый, желтого цвета, без видимых патологических примесей, или с небольшим количеством прозрачной слизи, иногда отмечается характерный кислый запах испражнений. Частота стула в среднем не превышает 4–5 раз в сутки, но у детей младшего возраста может достигать 15–20 раз. Продолжительность диареи в среднем колеблется от 3 до 7 дней, но может сохраняться и более продолжительное время (до 10-14 дней, чаще у детей раннего возраста). Для ротавирусной инфекции характерно сочетание диареи с явлениями метеоризма, которые наиболее выражены у детей первого года жизни. Болевой абдоминальный синдром при ротавирусной инфекции появляется в дебюте заболевания. Абдоминальные боли различной степени выраженности могут носить разлитой характер или локализоваться в верхней половине живота, также могут встречаться эпизоды схваткообразных болей.
Болевой абдоминальный синдром при ротавирусной инфекции появляется в дебюте заболевания. Абдоминальные боли различной степени выраженности могут носить разлитой характер или локализоваться в верхней половине живота, также могут встречаться эпизоды схваткообразных болей.
Синдром дегидратации. Тяжесть течения ротавирусного гастроэнтерита определяется объемом патологических потерь жидкости с рвотой и диарей и развитием эксикоза (обезвоживания) I–II, реже II-III степени. Степень эксикоза у больных зависит не только от выраженности патологических потерь жидкости и электролитов, а также от адекватности проводимой регидратационной терапии (адекватного восполнения жидкости). О развитии дегидратации сигнализируют следующие признаки: постоянная жажда, западение глаз и большого родничка, сухость кожи, склер и слизистых оболочек. Кожные покровы приобретают землисто-серый оттенок, губы становятся яркими и сухими, снижает тургор кожи, уменьшается количество мочи. Самым опасным состоянием считается стадия обезвоживания, при которой жажда сменяется полным отказом от питья и происходит выраженное урежение мочеиспусканий вплоть до его полного отсутствия.
Самым опасным состоянием считается стадия обезвоживания, при которой жажда сменяется полным отказом от питья и происходит выраженное урежение мочеиспусканий вплоть до его полного отсутствия.
Синдром катаральных изменений. У 60–70% больных при ротавирусной инфекции имеют место катаральные явления со стороны верхних дыхательных путей, которые могут предшествовать дисфункции кишечника. Он характеризуется умеренной гиперемией и зернистостью задней стенки глотки, мягкого неба и небных дужек, заложенностью носа, покашливанием. Однако наличие катаральных явлений в ряде случаев может быть обусловлено сопутствующей респираторной вирусной инфекцией, особенно в период сезонного подъема заболеваемости.
Внекишечные осложнения:
— дегидратация
— вторичная инфекция
— возможно развитие судорог
— неправильном водном режиме РВГЭ может стать причиной отека мозга, ДВС-синдрома, острой почечной недостаточности и других жизнеугрожающих состояний
Наиболее тревожный признаки! (Необходимо вызвать СМП)
-выраженная слабость и вялость, практически постоянный сон или наоборот непрекращающиеся беспокойство
— непрекращающаяся рвота
— невозможность напоить ребенка
— отсутствие мочеиспускания или очень редкое концентрированной мочой
— у детей до года — западение родничка
— примесь крови в стуле
Прогноз заболеваения:
Прогноз заболевания при адекватной гидратации, как правило, благоприятный, длительность болезни редко превышает 5−7 дней. После перенесенного ротавирусного гастроэнтерита ребенок может заразиться повторно из-за сезонной смены циркулирующих серотипов ротавируса, но перенесенная естественная инфекция может снижать тяжесть течения последующих инфекций.
После перенесенного ротавирусного гастроэнтерита ребенок может заразиться повторно из-за сезонной смены циркулирующих серотипов ротавируса, но перенесенная естественная инфекция может снижать тяжесть течения последующих инфекций.
Диагностика:
ИФА кала и ОКИ -тест (так же включает ПЦР исследование на другие типы вирусов, вызывающих острые кишечные инфекции, сальмонеллез и дизентерию)
Первая помощь:
-Обильное дробное питье. Для этого предпочтительнее использовать специализированные солевые растворы — Регидрон, Регидрон — Био. В первые часы, что бы не провоцировать рвоту, можно давать по 1 ч.л. или ст.л. каждые 5 — 10 минут.
ВАЖНО ПОМНИТЬ! За сутки в зависимости от возраста ребенок должен выпить минимум 1 — 1,5 литра воды. Поэтому особенно в первые стуки ребенка СЛЕДУЕТ продолжать поить и во сне, контролируя что бы ребенок не поперхнулся.
— Маленького ребенка положить на бок, чтобы в случае приступа рвоты он не захлебнулся рвотными массами.
-Жаропонижающие средства — только если температура выше 38,5.
— первые 3 часа после рвоты не кормить, далее небольшими порциями.
Грудное вскармливание обязательно продолжать!
— В остром периоде, для ускоренной нормализации стула и выведения вируса из организма, применяются вяжущие и адсорбирующие вещества (карболен, полифепан, смекта, энтеросгель и пр.)
Диета:
При лечении кишечных инфекций, провоцирующих развитие ферментопатии, особое внимание уделяется диете. Так как в ходе развития патологического процесса нарушается активность ряда пищеварительных ферментов, в частности, лактазы, в острый период заболевания из пищевого рациона ребенка следует исключить цельное молоко и молочные продукты и ограничить прием пищи, богатой углеводами (сладкие фрукты, фруктовые соки, выпечка, бобовые культуры).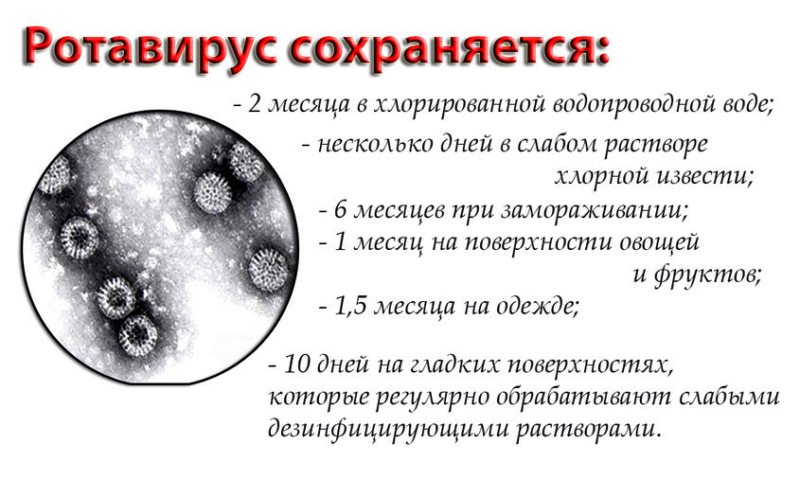 Также в острый период болезни не разрешается кормить детей мясом, бульонами, мясными продуктами, жирными и жареными блюдами. Пищу больному ребенку дают часто, небольшими порциями. В список разрешенных продуктов входят слизистые каши, овощные пюре и супы, белые сухарики и печеные яблоки.
Также в острый период болезни не разрешается кормить детей мясом, бульонами, мясными продуктами, жирными и жареными блюдами. Пищу больному ребенку дают часто, небольшими порциями. В список разрешенных продуктов входят слизистые каши, овощные пюре и супы, белые сухарики и печеные яблоки.
Грудное вскармливание при наличии кишечной инфекции не прекращают, так как в материнском молоке содержаться антитела, нейтрализующие ротавирус и иммуноглобулины, облегчающие течение заболевания.
Частые ошибки:
— Дача антибиотика. В данном случае виновник вирус и любой антибиотик совершенно бессилен против него. Он не принесет никакой пользы, тлько увеличит вероятность осложнений.
— при обильном поносе использование любых противодиарейных средств по типу лоперамида (без консультации врача). Их прием может усилить интоксикацию, удлинить период выздоровления.
Профилактика:
Против ротавируса существует специфическая профилактика- вакцинация
Вакцинация (Ротатек). Курс состоит из трех доз с интервалом введкения от 4 до 10 недель.. Первое введение вакцины в возрасте от 6 до 12 недель. Последнеее введение до 32 недели жизни. (Совместима с любыми вакцинами из национального календаря кроме БЦЖ)
Кроме того:
Производится изоляция пациентов в домашних условиях с легкими формами ротавирусной инфекции т в течение 7 дней, после чего переболевший может быть допущен в организованный коллектив (в том числе детский) на основании справки врача о выздоровлении без дополнительного вирусологического обследования.
• Использование для питья только кипяченой воды;
• Тщательное мытье рук перед едой;
• Предварительное мытье фруктов и овощей при помощи щетки;
• Достаточная термическая обработка пищи.
Об опасности ротавирусной инфекции рассказала главный внештатный инфекционист Сахалинской области
Многие родители все еще придерживаются мнения, что ротавирус не настолько опасен, как другие заболевания. Насколько оправдано это мнение? Для кого ротавирус особенно опасен? На эти и другие важные вопросы ответила в интервью Солонина Оксана Викторовна — врач-инфекционист, главный внештатный инфекционист Сахалинской области.
Родители, ребёнок которых не болел ротавирусной инфекцией, могут просто не знать об этом заболевании. В свою очередь мамы тех детей, которые хотя бы один раз перенесли ротавирусную инфекцию, попали в стационар, долго лечились и лежали под капельницами, конечно, так не считают. Они чаще всего очень озадачены тем, как обезопасить ребёнка в дальнейшем. Причина того, что часть родителей не задумываются о серьёзности вируса, заключается в недостаточной информированности их врачами, медицинскими работниками о серьёзных рисках для детей.
В свою очередь мамы тех детей, которые хотя бы один раз перенесли ротавирусную инфекцию, попали в стационар, долго лечились и лежали под капельницами, конечно, так не считают. Они чаще всего очень озадачены тем, как обезопасить ребёнка в дальнейшем. Причина того, что часть родителей не задумываются о серьёзности вируса, заключается в недостаточной информированности их врачами, медицинскими работниками о серьёзных рисках для детей.
Особенно ротавирус опасен для маленьких детей до года. Чаще им болеют дети до трёх лет. Заболевание достаточно тяжелое, протекает с высокой температурой, частым жидким стулом, рвотой и сильным обезвоживанием. Для маленьких детей требуется интенсивное лечение, иногда и в реанимационных отделениях, они долго лежат под капельницами, бывают тяжелые гатроэнтерологические осложнения. У детей до 5 лет ротавирусная инфекция иногда является и причиной летального исхода.
- Чем может быть чреват перенесенный в детстве ротавирус? Есть ли у этой инфекции какие-то осложнения, которые могут повлиять на здоровье ребенка? Формируется ли иммунитет к ротавирусу после болезни?
После перенесённой кишечной инфекции, в том числе ротавирусной, особенно при тяжёлом течении, у ребёнка ,как правило, формируется дисбактериоз, с которым нужно будет долго бороться. Очищение организма от ротавируса не означает окончание проблем, вызванных им, у ребёнка. Нужно будет долго принимать биопрепараты, ферменты, у ребёнка будет немного извращённая реакция на часть продуктов. Он будет иметь ослабленный иммунитет, и на этом фоне могут присоединяться другие инфекции: респираторные и кишечные. Сейчас многие специалисты говорят о внекишечных проявлениях ротавирусной инфекции, она может являться триггером для других заболеваний. Уже считается, что у детей, переболевших ротавирусной инфекцией, чаще регистрируется сахарный диабет, так как ротавирус может действовать и на поджелудочную железу.
Очищение организма от ротавируса не означает окончание проблем, вызванных им, у ребёнка. Нужно будет долго принимать биопрепараты, ферменты, у ребёнка будет немного извращённая реакция на часть продуктов. Он будет иметь ослабленный иммунитет, и на этом фоне могут присоединяться другие инфекции: респираторные и кишечные. Сейчас многие специалисты говорят о внекишечных проявлениях ротавирусной инфекции, она может являться триггером для других заболеваний. Уже считается, что у детей, переболевших ротавирусной инфекцией, чаще регистрируется сахарный диабет, так как ротавирус может действовать и на поджелудочную железу.
Существует ли иммунитет? В природе существует несколько генотипов ротавируса. Если ребёнок переболел ротавирусной инфекцией, то это не значит, что он не сможет заразиться другой формой инфекции. Принято считать, что иммунитет может сформироваться после нескольких перенесённых тяжелых форм инфекции. После одного эпизода заболевания иммунитет не сформируется, и ребёнок может повторно болеть.
- Какие первые симптомы ротавируса, на которые родители должны обратить внимание?
Ротавирусная инфекция может начинаться как любая вирусная инфекция. Часто все начинается с повышения температуры, лёгкого кашля, гиперемии (покраснения) горла, заложенности носа. Это обусловлено тем, что ротавирус проникает в организм ребёнка через рот и первые входные ворота — слизистая полости рта, поэтому респираторный синдром бывает довольно часто. Кишечный синдром, жидкий стул и многократная рвота могут быть несколько отсрочены и появиться через сутки, а в некоторых случаях и через двое. В связи с этим при госпитализации чаще всего таких детей помещают в педиатрические отделения, так как нет эпизода кишечного синдрома в начале заболевания, есть только высокая температура и плохое самочувствие. Именно эта особенность ротавируса может вызывать внутрибольничные вспышки инфекции.
- Правда ли, что мытье рук – достаточно для защиты от ротавируса? Какие эффективные меры профилактики существуют?
Безусловно, мытьё рук в какой-то мере обезопасит ребёнка и снизит риск заболевания любой кишечной инфекцией, не только ротавирусной. Нужно понимать, что ротавирус достаточно часто попадает в организм не только из-за недостаточно чистых рук, но и через продукты. Инфекция часто проникает в водянистые фрукты — виноград, мандарины, встречается в кисломолочных продуктах. Гигиена рук, безусловно, очень важна, но сказать, что это стопроцентная защита от ротавирусной инфекции нельзя, это всё-таки не дизентерия. Наиболее эффективной мерой профилактики является вакцинация.
Нужно понимать, что ротавирус достаточно часто попадает в организм не только из-за недостаточно чистых рук, но и через продукты. Инфекция часто проникает в водянистые фрукты — виноград, мандарины, встречается в кисломолочных продуктах. Гигиена рук, безусловно, очень важна, но сказать, что это стопроцентная защита от ротавирусной инфекции нельзя, это всё-таки не дизентерия. Наиболее эффективной мерой профилактики является вакцинация.
- Существует ли региональная программа вакцинации от ротавируса в Сахалине? Кто может получить прививку бесплатно в рамках данной программы?
На Сахалине вакцинацию от ротавирусной инфекции начали проводить в детских поликлиниках с 2016 года. Вакцина закупается за счет средств областного бюджета, т.к. не входит в Национальный календарь профилактических прививок. На каждого ребёнка рассчитано 3 дозы вакцины, которые он может получить по месту жительства и защититься от коварной инфекции.
Вакцина производится в форме капель в рот, является совершенно безболезненной и не доставляет ребёнку беспокойства. У вакцины существует возрастное ограничение — необходимо привить ребёнка трижды: с 1,5 до 8 месяцев жизни. Часто родители в столь юном возрасте ребёнка не задумываются о том, что в будущем могут столкнуться с ротавирусной инфекцией и не видят особого смысла в вакцинации, однако, когда необходимость в вакцинации становится очевидной в более взрослом возрасте, проводить ее уже поздно.
У вакцины существует возрастное ограничение — необходимо привить ребёнка трижды: с 1,5 до 8 месяцев жизни. Часто родители в столь юном возрасте ребёнка не задумываются о том, что в будущем могут столкнуться с ротавирусной инфекцией и не видят особого смысла в вакцинации, однако, когда необходимость в вакцинации становится очевидной в более взрослом возрасте, проводить ее уже поздно.
Ротавирусная кишечная инфекция у взрослых: симптомы, лечение
Ротавирусная инфекция – это заболевание вирусного происхождения, которое поражает слизистые оболочки желудочно-кишечного тракта и вызывает его воспаление. Опасность инфекции заключается в том, что при отсутствии оказания адекватной медицинской помощи возможно тяжелое обезвоживание организма и развитие осложнений со стороны всех органов и систем. Ротавирусная инфекция у взрослых протекает не так тяжело, как у маленьких детей, однако тоже представляют угрозу для здоровья и жизни.
Причины и группа риска
Ротовирусная инфекция или вирусный гастроэнтерит — это разновидность кишечной инфекции, развитие которой провоцируют вирусы рода Ротавирус из семейства Реовирусов типа А, В и С. У взрослых людей ротовирусная инфекция в большинстве случаев вызывается вирусом типа А. Выделяют несколько факторов риска, при наличии которых повышается риск заболеть, к ним относятся:
У взрослых людей ротовирусная инфекция в большинстве случаев вызывается вирусом типа А. Выделяют несколько факторов риска, при наличии которых повышается риск заболеть, к ним относятся:
- неблагоприятные социально-бытовые условия жизни;
- несбалансированное питание, употребление в пищу продуктов низкого качества;
- тяжелые хронические заболевания органов ЖКТ;
- иммунодефицитные состояния;
- слабый иммунитет на фоне постоянных простуд, длительного лечения антибиотиками или препаратами для химиотерапии.
Пути передачи инфекции
Основным путем передачи ротавирусной инфекции является фекально-оральный, то есть через грязные руки. Инфекция может попадать в организм также при использовании предметов обихода больного человека или недавно переболевшего, при употреблении сырой воды или недоброкачественных продуктов питания.
Возбудитель ротавирусной инфекции достаточно устойчив во внешней среде, например, в воде он может сохранять свою жизнеспособность до 2-3 недель. Вирус отличается высокой контагиозностью (заразностью) и быстро распространяется в замкнутых пространствах – это означает, что если заболевает один член семьи, то с большой долей вероятности инфекция передастся всем. Как правило, вспышки ротавирусной инфекции приходятся на осенний и зимний периоды, в результате чего ее еще называют кишечным гриппом.
Вирус отличается высокой контагиозностью (заразностью) и быстро распространяется в замкнутых пространствах – это означает, что если заболевает один член семьи, то с большой долей вероятности инфекция передастся всем. Как правило, вспышки ротавирусной инфекции приходятся на осенний и зимний периоды, в результате чего ее еще называют кишечным гриппом.
Что происходит в организме при попадании инфекции?
При попадании в желудочно-кишечный тракт возбудители инфекции проникают в слизистую оболочку тонкого кишечника. Размножаясь, ротавирус нарушает синтез белка, всасывающую способность клеток и эвакуаторную функцию переваренной пищи. Как только все жизненные ресурсы клетки кишечника исчерпаны, зараженная клетка погибает, высвобождая огромное количество токсинов, которые всасываются в кровь и нарушают работу органов ЖКТ. Все это сопровождается развитием выраженной ферментативной недостаточности и признаками гастроэнтерита – воспалительного процесса всех отделов пищеварительного тракта.
Под воздействием токсических веществ у больного нарушается процесс всасывания воды в кишечнике, вследствие чего появляется диарея. Накопление токсинов в крови провоцирует многократную рвоту, что значительно увеличивает риск развития нарушений водно-электролитного баланса и обезвоживания. Если больному не оказать адекватную медицинскую помощь и не начать регидратацию, то в скором времени на фоне поноса и рвоты у него снижается объем циркулирующей жидкости в организме, возникают признаки обезвоживания и развивается гиповолемический шок.
Симптомы ротавирусной инфекции у взрослых
От момента попадания вируса в организм до появления первых клинических признаков инфекции проходит от 1 до 3 дней. Ротовирусная инфекция у взрослых, как правило, протекает по типу пищевого отравления и характеризуется рядом симптомов:
- появление болей в области эпигастрия;
- тошнота;
- обильное слюноотделение;
- слабость, озноб;
- головокружение;
- тахикардия;
- тремор рук;
- многократная рвота, которая приносит облегчение лишь на какое-то время;
- диарея до 10 раз в сутки;
- режущие боли в животе.

Подобные признаки могут сохраняться в течение 3-7 дней. После прекращения рвоты и поноса у больного еще в течение нескольких дней (до недели) будет сохраняться слабость, вялость, плохой аппетит.
Ротовирусная инфекция коварна тем, что после перенесенного заболевания у пациента не формируется иммунитет, то есть при повторном столкновении с возбудителем снова произойдет заражение.
Возможные осложнения
Главным и опасным для жизни осложнением ротовируса у взрослых является обезвоживание организма, которое наступает в результате потери большого количества воды и солей во время рвоты и диареи и характеризуется такими признаками:
- сухость во рту, усиленная жажда;
- головная боль;
- сухость кожи и слизистых оболочек;
- урежение, а затем и полное отсутствие мочеиспускания;
- тахикардия, одышка;
- появление запаха ацетона изо рта, что обусловлено накоплением кетоновых тел;
- сонливость, слабость, вялость;
- западание глаз в тяжелых случаях.

Важно! При появлении перечисленных признаков обезвоживания больного следует доставить в стационар, где ему будут проводить регидратационную терапию внутривенно-капельными вливаниями.
Лечение ротавирусной инфекции у взрослых
Для благоприятного исхода заболевания больному назначают симптоматическое лечение, то есть направленное на борьбу с клиническими признаками ротавируса и устранение его последствий. Стандартная схема терапии включает в себя:
- оральную регидратацию;
- энтеросорбенты;
- диета.
В тяжелых случаях и при появлении признаков обезвоживания организма больному ставят капельницы, которые позволяют восполнить запас жидкости в организме и восстановить баланс минеральных солей в крови.
Диетическое питание при ротавирусной инфекции у взрослых
Первые 2 дня от начала развития бурной клинической симптоматики ротавируса больному нельзя ничего есть, но, как правило, аппетит у него и так отсутствует из-за постоянной тошноты и рвоты. Особенное внимание уделяется питьевому режиму – солевым растворам, компоту из сухофруктов, яблок, узвару, отвару изюма, сладкому чаю.
Особенное внимание уделяется питьевому режиму – солевым растворам, компоту из сухофруктов, яблок, узвару, отвару изюма, сладкому чаю.
На 3 сутки, когда прекращается рвота и понос больному можно приготовить разваренную рисовую кашу без масла на воде или овощной суп с рисовой крупой. Порции должны быть маленькими, лучше кушать часто и совсем понемногу, чтобы не спровоцировать рвоту снова. Как только стул налаживается, рацион постепенно расширяют, добавляя картофельное пюре на воде без масла, отварные перетертые овощи, фруктовое пюре, галетное печенье, мясо птицы без кожи и жира. Разрешаются кисели и ягодные отвары, сухарики из белого хлеба, бублики, сладкие сухари с изюмом.
Из рациона исключают:
- молоко и все молочные продукты (сметана, творог, кефир, ряженка, сливки, сыр и прочие) – такого правила следует придерживаться не менее 1 месяца после перенесенной ротавирусной инфекции;
- свинина, жирное мясо, субпродукты;
- жирная рыба (скумбрия, сельдь, лосось) и икра;
- свежие овощи и фрукты;
- копчености;
- колбасные изделия;
- макароны;
- специи, уксус;
- хлебобулочные изделия и сдобная выпечка;
- конфеты, песочное печенье, сладости.

Все блюда подаются больному в отварном, тушеном или запеченном без корочки виде. Подобного стола следует придерживаться не менее 1 месяца, чтобы максимально уменьшить нагрузку на воспаленный кишечник.
При несоблюдении или игнорировании строгой диеты у больного развивается ферментативная недостаточность, и возобновляются симптомы ротавируса – диарея, рвота, тотальное воспаление органов желудочно-кишечного тракта.
Методы профилактики ротавирусной инфекции
Специфической профилактики ротавируса (вакцин) не существует, поэтому заболеть может абсолютно каждый человек, особенно из группы риска. Чтобы снизить риски заболеваемости и предупредить развития ротавирусной инфекции придерживайтесь простых правил:
- всегда мойте руки с мылом после посещения туалета и перед приемом пищи;
- овощи и фрукты перед употреблением необходимо мыть под проточной водой;
- не употребляйте продукты сомнительного качества;
- не пейте сырую воду из неизвестных источников.

Если в семье кто-то заболел ротавирусной инфекцией, то у больного должна быть отдельная посуда, полотенце, постельное белье и предметы обихода, которые следует ежедневно замачивать в дез.растворах и тщательно мыть горячей водой или кипятить.
Чем опасна ротавирусная инфекция и как предупредить заболевание?
Ротавирусная инфекция (РВИ) – острое инфекционное заболевание, характеризующееся симптомами общей интоксикации и поражением желудочно-кишечного тракта, часто приводящим к обезвоживанию организма.
Возбудителем заболевания является ротавирус, который относительно устойчив во внешней среде и на различных объектах может сохранять жизнеспособность до 30 дней.
Источником инфекции является больной человек или носитель вируса, у которого симптомы заболевания отсутствуют (вирусоносителями чаще всего являются дети старшего возраста и взрослые).
Основной механизм передачи – фекально-оральный (возбудитель попадает в организм человека через рот). Заражение чаще всего происходит контактно-бытовым путем (при несоблюдении правил личной гигиены через «грязные руки», окружающие предметы обихода).
Заражение чаще всего происходит контактно-бытовым путем (при несоблюдении правил личной гигиены через «грязные руки», окружающие предметы обихода).
Основными факторами передачи являются предметы обихода, детские игрушки, соски, инфицированные возбудителем руки взрослых и детей. Также определенное значение в распространении заболевания имеют продукты питания, как правило, не подвергающиеся термической обработке (чаще – немытые или плохо вымытые фрукты, овощи, ягоды), и вода.
Инкубационный период (время от момента попадания возбудителя в организм до появления симптомов заболевания) длится от 12 ч до 7 дней (чаще 1-2 дня).
Основными симптомами РВИ являются: многократная рвота и диарея, боли, вздутие и урчание в животе, снижение аппетита, повышение температуры тела. Нередко у заболевших может отмечаться покраснение зева, насморк, воспаление слизистой глаз, сухой кашель, увеличение шейных лимфатических узлов.
При обильном жидком стуле и рвоте ребенок может потерять большое количество жидкости, что приводит к обезвоживанию. Потеря жидкости опасна для организма – отмечается снижение артериального давления, учащение сердечных сокращений, обмороки, а при тяжёлом течении – острая сердечно-сосудистая и почечная недостаточность.
Потеря жидкости опасна для организма – отмечается снижение артериального давления, учащение сердечных сокращений, обмороки, а при тяжёлом течении – острая сердечно-сосудистая и почечная недостаточность.
Чаще всего случаи заболевания ротавирусной инфекцией регистрируются в зимне-весенний период года. Группой риска являются дети первых двух лет жизни, что объясняется их высокой восприимчивостью к инфекции и недостаточно сформированными в этом возрасте гигиеническими навыками. Кроме того, не соблюдение элементарных правил личной гигиены со стороны родителей при уходе за детьми может также привести к возникновению заболевания у малышей.
С целью профилактики ротавирусной инфекции, как и других острых кишечных инфекций, особое внимание следует уделять выполнению следующих профилактических мероприятий:
- соблюдать правила личной гигиены – тщательно мыть руки тёплой водой с мылом (после прихода домой с улицы, после посещения туалета, перед приготовлением пищи и перед едой, после контакта с домашними животными), следует коротко стричь ногти;
- надежное средство профилактики кишечных заболеваний у новорожденных и детей раннего возраста – грудное вскармливание.
 Грудное молоко способствует формированию нормальной микрофлоры желудочно-кишечного тракта, повышает иммунитет, снижает восприимчивость к патогенной микрофлоре. При грудном вскармливании необходимо соблюдать гигиену молочных желёз. Если ребёнок находится на искусственном вскармливании, то молочную смесь следует готовить на один приём, т.к. при длительном хранении может произойти размножение микроорганизмов. Для разведения смеси рекомендуется использовать кипячёную воду;
Грудное молоко способствует формированию нормальной микрофлоры желудочно-кишечного тракта, повышает иммунитет, снижает восприимчивость к патогенной микрофлоре. При грудном вскармливании необходимо соблюдать гигиену молочных желёз. Если ребёнок находится на искусственном вскармливании, то молочную смесь следует готовить на один приём, т.к. при длительном хранении может произойти размножение микроорганизмов. Для разведения смеси рекомендуется использовать кипячёную воду; - как только ребенок начал самостоятельно передвигаться – ползать, ходить, необходимо чаще делать влажную уборку помещений, не ходить в уличной обуви по полу, следить за чистотой игрушек;
- соблюдать сроки и условия хранения продуктов питания и правила приготовления пищи. Сырые и готовые продукты питания следует хранить в холодильнике раздельно, например, на разных полках: сырые продукты – снизу (чтобы исключить подтекание на готовые продукты), готовые – сверху. Продукты, не подвергающиеся термической обработке (особенно овощи, фрукты), перед употреблением необходимо промывать горячей водой и ошпаривать.
 При завершении приготовления одного продукта и перехода к другому (например, от мясных изделий к фруктовому или овощному пюре) следует вымыть руки, заменить использованную разделочную доску и нож для сырых продуктов на аналогичный инвентарь для готовой продукции;
При завершении приготовления одного продукта и перехода к другому (например, от мясных изделий к фруктовому или овощному пюре) следует вымыть руки, заменить использованную разделочную доску и нож для сырых продуктов на аналогичный инвентарь для готовой продукции; - готовить пищу необходимо чистыми кухонными принадлежностями и в чистой одежде;
- для питья использовать кипяченую или бутилированную воду (особенно для маленьких детей).
Pinkbook | Ротавирус | Эпидемиология болезней, предупреждаемых с помощью вакцин
Маргарет М. Кортезе, доктор медицины и Пенина Хабер, магистр здравоохранения
Ротавирус
- Впервые выявлена как причина диареи в 1973 г.
- Наиболее частая причина тяжелого гастроэнтерита у младенцев и детей *
- Почти всеобщая инфекция к возрасту 5 лет *
- Ежегодно во всем мире умирает до 500 000 диарейных заболеваний *
- * Эпоха предвакцинации
Диарейные заболевания известны у людей с древних времен. До начала 1970-х годов бактериальная, вирусная или паразитарная этиология диарейных заболеваний у детей могла быть выявлена менее чем в 30% случаев. В 1973 году Рут Бишоп и его коллеги с помощью электронной микрографии наблюдали вирусную частицу в кишечной ткани детей с диареей. Этот вирус впоследствии был назван «ротавирусом» из-за его внешнего вида с колесом (rota в переводе с латыни означает колесо). К 1980 году ротавирус был признан наиболее частой причиной тяжелого гастроэнтерита у младенцев и детей раннего возраста в Соединенных Штатах.В эпоху вакцинации большинство детей были инфицированы к пятилетнему возрасту, и ротавирус был причиной до 500 000 смертей среди детей ежегодно во всем мире. Вакцина для предотвращения ротавирусного гастроэнтерита была впервые лицензирована в Соединенных Штатах в 1998 году, но была отменена в 1999 году из-за ее связи с инвагинацией, типом непроходимости кишечника, когда кишечник складывается, как телескоп. Вакцины второго поколения были лицензированы в США в 2006 и 2008 годах.
До начала 1970-х годов бактериальная, вирусная или паразитарная этиология диарейных заболеваний у детей могла быть выявлена менее чем в 30% случаев. В 1973 году Рут Бишоп и его коллеги с помощью электронной микрографии наблюдали вирусную частицу в кишечной ткани детей с диареей. Этот вирус впоследствии был назван «ротавирусом» из-за его внешнего вида с колесом (rota в переводе с латыни означает колесо). К 1980 году ротавирус был признан наиболее частой причиной тяжелого гастроэнтерита у младенцев и детей раннего возраста в Соединенных Штатах.В эпоху вакцинации большинство детей были инфицированы к пятилетнему возрасту, и ротавирус был причиной до 500 000 смертей среди детей ежегодно во всем мире. Вакцина для предотвращения ротавирусного гастроэнтерита была впервые лицензирована в Соединенных Штатах в 1998 году, но была отменена в 1999 году из-за ее связи с инвагинацией, типом непроходимости кишечника, когда кишечник складывается, как телескоп. Вакцины второго поколения были лицензированы в США в 2006 и 2008 годах.
Ротавирус
- Реовирус (РНК)
- Белки VP7 и VP4 определяют серотип вируса и индуцируют нейтрализующие антитела
- Штаммы G1 и G12 составляют большинство инфекций
- Очень стабильный и может оставаться жизнеспособным в течение недель или месяцев, если не дезинфицировать
Патогенез ротавирусов
- Вход через горловину
- Репликация в эпителии тонкой кишки
- При тяжелых инфекциях антиген ротавируса может быть обнаружен в сыворотке крови
- Инфекция приводит к изотонической диарее
Ротавирус
Ротавирус — это двухцепочечный РНК-вирус семейства Reoviridae.Вирус состоит из трех концентрических оболочек, содержащих 11 генных сегментов. Внешняя оболочка содержит два важных белка: VP7, или G-белок, и VP4, или P-белок. VP7 и VP4 индуцируют нейтрализующие антитела, которые, как считается, участвуют в иммунной защите. С 1996 по 2005 гг. На пять генотипов ротавирусов (G1P [8], G2P [4], G3P [8], G4P [8] и G9P [8]) приходилось 90% штаммов, выделенных от детей младше 5 лет в Соединенные Штаты. Из них генотип G1P [8] составлял более 75% штаммов.В недавнем прошлом G12P [8] стал наиболее распространенным генотипом, идентифицированным в США.
Из них генотип G1P [8] составлял более 75% штаммов.В недавнем прошлом G12P [8] стал наиболее распространенным генотипом, идентифицированным в США.
Ротавирус очень стабилен и может оставаться жизнеспособным в окружающей среде в течение недель или месяцев, если не будет проведена дезинфекция.
Патогенез
Вирус попадает в организм через рот. Репликация вирусов происходит в ворсинчатом эпителии тонкой кишки. До двух третей детей с тяжелым ротавирусным гастроэнтеритом обнаруживают присутствие ротавирусного антигена в сыворотке (антигенемия), а у детей может быть обнаружена РНК ротавируса в сыворотке.
Инфекция может привести к снижению кишечной абсорбции натрия, глюкозы и воды, снижению уровней кишечной лактазы, щелочной фосфатазы и активности сахаразы, а также может привести к изотонической диарее.
Иммунные корреляты защиты от ротавируса до конца не изучены. Антитела против VP7 и VP4 в сыворотке и слизистых оболочках, вероятно, важны для защиты от болезней. Клеточный иммунитет, вероятно, играет роль в защите и выздоровлении от инфекции.
Клеточный иммунитет, вероятно, играет роль в защите и выздоровлении от инфекции.
Выздоровление от первой ротавирусной инфекции обычно не приводит к постоянному иммунитету. Повторное заражение может произойти в любом возрасте. Когортное исследование, проведенное в Мексике, показало, что после единичной естественной инфекции 38% детей были защищены от любой последующей ротавирусной инфекции, 77% были защищены от ротавирусной диареи и 87% были защищены от тяжелой диареи. Последующие инфекции обеспечивали все большую защиту и, как правило, были менее тяжелыми, чем первые.
Клинические характеристики ротавируса
- Короткий инкубационный период (обычно менее 48 часов)
- Может протекать бессимптомно или приводить к тяжелой обезвоживающей диарее с лихорадкой и рвотой
- Первая инфекция после 3 месяцев, как правило, наиболее тяжелая
- Желудочно-кишечные симптомы обычно проходят через 3-7 дней
Клинические особенности
Инкубационный период ротавирусной диареи короткий, обычно менее 48 часов. Клинические проявления инфекции различаются и зависят от того, первая это инфекция или повторная инфекция. Инфекция может протекать бессимптомно, может вызывать самоограничивающуюся водянистую диарею или может привести к тяжелой обезвоживающей диарее с лихорадкой и рвотой. До одной трети инфицированных детей могут иметь температуру выше 39 ° C (102 ° F). Первая инфекция после 3-х месячного возраста обычно является наиболее тяжелой. Симптомы со стороны желудочно-кишечного тракта обычно проходят через 3-7 дней.
Клинические проявления инфекции различаются и зависят от того, первая это инфекция или повторная инфекция. Инфекция может протекать бессимптомно, может вызывать самоограничивающуюся водянистую диарею или может привести к тяжелой обезвоживающей диарее с лихорадкой и рвотой. До одной трети инфицированных детей могут иметь температуру выше 39 ° C (102 ° F). Первая инфекция после 3-х месячного возраста обычно является наиболее тяжелой. Симптомы со стороны желудочно-кишечного тракта обычно проходят через 3-7 дней.
Младенцы младше 3 месяцев имеют относительно низкие показатели ротавирусной инфекции, вероятно, из-за пассивных материнских антител и, возможно, из-за грудного вскармливания.Ротавирусная инфекция у взрослых обычно протекает бессимптомно, но может вызывать диарейное заболевание.
Клинические признаки и характеристики стула при ротавирусной диарее неспецифичны, и подобное заболевание может быть вызвано другими патогенами. В результате для подтверждения того, что диарейное заболевание является ротавирусом, требуется лабораторное тестирование.
Осложнения, вызванные ротавирусом
- Тяжелая диарея
- Обезвоживание
- Электролитный дисбаланс
- Метаболический ацидоз
- Дети с ослабленным иммунитетом могут иметь более тяжелое или хроническое заболевание
Осложнения
Ротавирусная инфекция у младенцев и детей младшего возраста может привести к тяжелой диарее, обезвоживанию, нарушению баланса электролитов и метаболическому ацидозу.Лечение поддерживающее; кормление следует продолжать во время болезни. Дети с ослабленным иммунитетом из-за врожденного иммунодефицита или из-за трансплантации костного мозга или солидных органов могут страдать от тяжелого или длительного ротавирусного гастроэнтерита и могут иметь признаки возникающих в результате аномалий во многих системах органов, особенно почек и печени.
Лабораторные испытания
Доступно несколько коммерческих наборов тестов для тестирования образцов стула, которые обнаруживают ротавирусный антиген (VP6), общий для ротавирусов человека, с помощью иммуноферментного анализа (EIA). Эти комплекты просты в использовании, недороги и очень чувствительны. В связи с заметным сокращением ротавирусной инфекции у детей в Соединенных Штатах благодаря вакцинации против ротавируса ожидается, что положительная прогностическая ценность EIA будет ниже (а прогностическая ценность отрицательного результата будет выше) по сравнению с таковой в эпоху превакцинации. В клинических лабораториях все шире используются анализы стула на основе множественной патогенной полимеразной цепной реакции (ПЦР), включающие способность обнаруживать РНК ротавируса.Клиническая интерпретация результатов этих очень чувствительных анализов может быть сложной задачей, поскольку обнаружение нуклеиновой кислоты ротавируса или других патогенов в стуле может указывать на предшествующую инфекцию, а не обязательно на причину текущего заболевания. Анализ последовательности и вирусные культуры доступны в исследовательских лабораториях.
Эти комплекты просты в использовании, недороги и очень чувствительны. В связи с заметным сокращением ротавирусной инфекции у детей в Соединенных Штатах благодаря вакцинации против ротавируса ожидается, что положительная прогностическая ценность EIA будет ниже (а прогностическая ценность отрицательного результата будет выше) по сравнению с таковой в эпоху превакцинации. В клинических лабораториях все шире используются анализы стула на основе множественной патогенной полимеразной цепной реакции (ПЦР), включающие способность обнаруживать РНК ротавируса.Клиническая интерпретация результатов этих очень чувствительных анализов может быть сложной задачей, поскольку обнаружение нуклеиновой кислоты ротавируса или других патогенов в стуле может указывать на предшествующую инфекцию, а не обязательно на причину текущего заболевания. Анализ последовательности и вирусные культуры доступны в исследовательских лабораториях.
Эпидемиология ротавируса
- Резервуар
- Трансмиссия
- Фекально-оральный, от человека к человеку и фомиты
- Временной узор
- Осень и зима (умеренный климат)
- Коммуникабельность
- 2 дня до начала диареи
Эпидемиология
происхождение
Ротавирус встречается во всем мире. В эпоху предвакцинации доля тяжелой диареи у детей младше 5 лет, вызванной ротавирусом, была одинаковой (примерно от 35% до 40%) в развитых и развивающихся странах, что позволяет предположить, что одного улучшения санитарных условий недостаточно для предотвращения инфекции. Распределение конкретных генотипов ротавирусов может отличаться в зависимости от географического района и периода времени.
В эпоху предвакцинации доля тяжелой диареи у детей младше 5 лет, вызванной ротавирусом, была одинаковой (примерно от 35% до 40%) в развитых и развивающихся странах, что позволяет предположить, что одного улучшения санитарных условий недостаточно для предотвращения инфекции. Распределение конкретных генотипов ротавирусов может отличаться в зависимости от географического района и периода времени.
Резервуар
Резервуар ротавируса — желудочно-кишечный тракт и стул инфицированных людей. Хотя ротавирусная инфекция встречается у многих млекопитающих, кроме человека, передача ротавирусов животных человеку считается редкостью и, вероятно, не приводит к клиническим заболеваниям.Эти штаммы животных антигенно отличаются от тех, которые вызывают инфицирование человека, и они редко вызывают инфекцию у людей. Хотя люди с ослабленным иммунитетом могут выделять ротавирус в течение длительного периода, истинное состояние носительства не описано.
Трансмиссия
Ротавирусы в высокой концентрации выделяются с калом инфицированных людей. Передача происходит фекально-оральным путем, как при тесном контакте между людьми, так и через фомиты (например, игрушки и другие поверхности окружающей среды, загрязненные стулом).Передача ротавируса через зараженную воду или пищу встречается редко.
Передача происходит фекально-оральным путем, как при тесном контакте между людьми, так и через фомиты (например, игрушки и другие поверхности окружающей среды, загрязненные стулом).Передача ротавируса через зараженную воду или пищу встречается редко.
Шаблон времени
В умеренном климате болезнь чаще встречается осенью и зимой. В Соединенных Штатах в эпоху предвакцинации годовые пики эпидемии обычно прогрессировали с юго-запада в ноябре и декабре на северо-восток к апрелю и маю. После внедрения вакцины выявилась двухгодичная картина активности болезни с менее заметными различиями во времени по географическим регионам.В тропическом климате болезнь носит менее сезонный характер, чем в районах с умеренным климатом.
Коммуникабельность
Ротавирус очень заразен, о чем свидетельствует почти повсеместное инфицирование детей в возрасте 5 лет в эпоху предвакцинации. Зараженные люди выделяют большое количество вируса со стулом за 2 дня до начала диареи и в течение нескольких дней после появления симптомов. Ротавирус может быть обнаружен в стуле людей с ослабленным иммунитетом в течение более 30 дней после заражения.Распространение распространено в семьях, учреждениях, больницах и детских учреждениях.
Ротавирус может быть обнаружен в стуле людей с ослабленным иммунитетом в течение более 30 дней после заражения.Распространение распространено в семьях, учреждениях, больницах и детских учреждениях.
Светские тенденции ротавируса в США
Эра до вакцинации:
- Примерно 2,7 миллиона случаев в год
- 95% детей инфицированы до 5 лет
После внедрения ротавирусной вакцины:
- Ежегодно предотвращается:
- 280 000 обращений в клинику
- 62000 обращений в отделения неотложной помощи
- 45000 госпитализаций
Светские тенденции в США
В эпоху вакцинации около 2 человек.Ежегодно в США происходит 7 миллионов ротавирусных инфекций, и 95% детей переносят по крайней мере одну ротавирусную инфекцию в возрасте 5 лет. Ротавирусная инфекция стала причиной 410 000 посещений врача, более 200 000 посещений отделений неотложной помощи, от 55 000 до 70 000 госпитализаций и от 20 до 60 смертей ежегодно среди детей в возрасте до 5 лет. На ротавирус приходилось от 30% до 50% всех госпитализаций по поводу гастроэнтерита среди детей младше 5 лет; частота клинических проявлений заболевания была самой высокой среди детей в возрасте от 3 до 35 месяцев.
На ротавирус приходилось от 30% до 50% всех госпитализаций по поводу гастроэнтерита среди детей младше 5 лет; частота клинических проявлений заболевания была самой высокой среди детей в возрасте от 3 до 35 месяцев.
Активность ротавируса контролировалась с помощью данных рутинного тестирования на ротавирус, проводимого в ряде клинических лабораторий по всей стране. После внедрения вакцины возник двухлетний образец активности ротавируса: нечетные годы имеют короткие короткие сезоны, начинающиеся в конце зимы или ранней весной, и даже пронумерованные годы с чрезвычайно низким уровнем циркуляции без определенного сезона.
Заметное снижение бремени ротавирусной болезни в Соединенных Штатах после внедрения ротавирусной вакцины в 2006 году было документально подтверждено данными о госпитализации и помощи в отделениях неотложной помощи при диарее среди детей младшего возраста.Оценка данных о заявках на коммерческое страхование детей показала, что в течение 2007–2011 годов в США детей младше 5 лет в 2007–2011 годах удалось предотвратить в среднем 280 000 посещений клиник, 62 000 посещений отделений неотложной помощи и 45 000 госпитализаций по поводу ротавирусной болезни. Описана косвенная защита ранее неинфицированных и неиммунизированных детей, а также некоторых взрослых, что свидетельствует о важной роли, которую играют младенцы как движущие силы ротавирусной инфекции.
Описана косвенная защита ранее неинфицированных и неиммунизированных детей, а также некоторых взрослых, что свидетельствует о важной роли, которую играют младенцы как движущие силы ротавирусной инфекции.
среди детей в США по-прежнему ниже, чем охват другими вакцинами, вводимыми в младенчестве, отчасти из-за узких возрастных ограничений для доз и, в частности, возрастных ограничений для завершения серии. Среди детей, родившихся в 2015–2016 годах, 73,6% завершили серию вакцинации против ротавируса к 8 месяцам, максимальному возрасту для последней дозы.
Ротавирусные вакцины
- RV5 (RotaTeq)
- RV1 (Rotarix)
Ротавирусные вакцины
В 1998 г. четырехвалентная ротавирусная вакцина на основе резуса (RRV-TV [Rotashield]) была лицензирована и рекомендована для использования в Соединенных Штатах.Однако вакцина RRV-TV была снята с рынка США в течение 1 года после ее появления после того, как постмаркетинговое наблюдение выявило связь с инвагинацией. Риск инвагинации был наиболее повышен в течение 3–14 дней после приема первой дозы, с меньшим увеличением риска в течение 3–14 дней после приема второй дозы. В целом, риск, связанный с первой дозой вакцины RRV-TV, оценивался примерно в один случай на 10 000 реципиентов вакцины.
Риск инвагинации был наиболее повышен в течение 3–14 дней после приема первой дозы, с меньшим увеличением риска в течение 3–14 дней после приема второй дозы. В целом, риск, связанный с первой дозой вакцины RRV-TV, оценивался примерно в один случай на 10 000 реципиентов вакцины.
В настоящее время лицензированы для использования две живые пероральные ротавирусные вакцины: вакцины RV5 (RotaTeq) и RV1 (Rotarix).
Характеристики ротавирусной вакцины
- RV5 (RotaTeq)
- Содержит пять реассортантных штаммов, полученных из родительских штаммов ротавирусов человека и крупного рогатого скота.
- Принимается устно
- RV1 (Rotarix)
- Содержит один штамм живого аттенуированного ротавируса человека (тип G1PA [8])
- Принимается устно
- Аппликатор для полости рта содержит латексную резину
Характеристики
Вакцина RV5 содержит приблизительно 2 x 10 6 инфекционных единиц каждого из пяти реассортантных штаммов, полученных из штаммов ротавирусов человека и крупного рогатого скота. Вакцина против RV1 содержит один штамм живого аттенуированного штамма ротавируса человека 89-12 (тип G1P1A [8]). Каждая доза содержит не менее 10 6 медианных инфекционных единиц вируса в культуре клеток. Вакцины против RV1 и RV5 вводятся перорально. Вакцины против RV5 и RV1 не содержат адъюванта, антибиотика или консерванта. Оральный аппликатор вакцины RV1 содержит латексную резину.
Вакцина против RV1 содержит один штамм живого аттенуированного штамма ротавируса человека 89-12 (тип G1P1A [8]). Каждая доза содержит не менее 10 6 медианных инфекционных единиц вируса в культуре клеток. Вакцины против RV1 и RV5 вводятся перорально. Вакцины против RV5 и RV1 не содержат адъюванта, антибиотика или консерванта. Оральный аппликатор вакцины RV1 содержит латексную резину.
Список вакцины против ротавируса
- Плановая вакцинация всех младенцев без противопоказаний
- Серия из 2 доз вакцины против RV1 (в возрасте 2 и 4 месяцев)
- Серия из 3 доз вакцины против RV5 (в возрасте 2, 4 и 6 месяцев)
- Для обеих ротавирусных вакцин
- Можно начинать уже в возрасте 6 недель
- Максимальный возраст для первой дозы — 14 недель 6 дней *
- Минимальный интервал между дозами — 4 недели
- Максимальный возраст для любой дозы — 8 месяцев 0 дней *
- ACIP не определил максимальный интервал между дозами
- Не следует вводить ротавирусную вакцину младенцам старше 8 месяцев 0 дней *
* Использование не по назначению
Рекомендации по вакцине против ротавируса
- Любые оставшиеся дозы следует вводить по графику
- По возможности завершите серию одним и тем же продуктом
- Если продукт, использованный для предыдущей дозы или доз, недоступен или неизвестен, продолжите или завершите серию с продуктом, который доступен
- Если какая-либо доза в серии была RV5 (RotaTeq) или марка вакцины, использованной для какой-либо предыдущей дозы, неизвестна, необходимо ввести в общей сложности 3 дозы ротавирусной вакцины.

- Младенцы, у которых задокументировано наличие ротавирусного гастроэнтерита до получения полного курса ротавирусной вакцинации, все равно должны начинать или завершать 2- или 3-дозную схему
Ротавирусная вакцина и недоношенные дети
- ACIP поддерживает вакцинацию недоношенных детей, если:
- Хронологический возраст не менее 6 недель
- Клинически стабильный
- Вакцина вводится при выписке или после выписки из отделения интенсивной терапии новорожденных или яслей
График вакцинации и использование
Вакцина против ротавируса обычно рекомендуется для младенцев.Вакцину следует вводить перорально сериями из двух доз (в возрасте 2 и 4 месяцев) для вакцины RV1 или трех доз (в возрасте 2, 4 и 6 месяцев) для вакцины RV5. Серию вакцинации обеими вакцинами можно начинать уже в возрасте 6 недель. Минимальный интервал между приемами — 4 недели.
Консультативный комитет по практике иммунизации (ACIP) разработал рекомендации по возрасту, которые отличаются от рекомендаций производителей. В рекомендациях ACIP указано, что максимальный возраст для первой дозы каждой вакцины составляет 14 недель 6 дней.Минимальный интервал между дозами обеих ротавирусных вакцин составляет 4 недели. Максимальный возраст для любой дозы любой ротавирусной вакцины составляет 8 месяцев 0 дней. Ротавирусную вакцину нельзя вводить детям старше 8 месяцев 0 дней. Это рекомендация не по назначению для обеих вакцин, потому что указанный максимальный возраст для вакцины против RV1 составляет 24 недели, а максимальный возраст для вакцины RV5 составляет 32 недели.
В рекомендациях ACIP указано, что максимальный возраст для первой дозы каждой вакцины составляет 14 недель 6 дней.Минимальный интервал между дозами обеих ротавирусных вакцин составляет 4 недели. Максимальный возраст для любой дозы любой ротавирусной вакцины составляет 8 месяцев 0 дней. Ротавирусную вакцину нельзя вводить детям старше 8 месяцев 0 дней. Это рекомендация не по назначению для обеих вакцин, потому что указанный максимальный возраст для вакцины против RV1 составляет 24 недели, а максимальный возраст для вакцины RV5 составляет 32 недели.
Если какая-либо доза в серии представляла собой вакцину против RV5 или марка вакцины, использованной для любой предыдущей дозы в серии, неизвестна, следует ввести три дозы ротавирусной вакцины.
Ротавирусную вакцину следует вводить во время одного посещения с другими рекомендованными вакцинами.
ACIP считает, что преимущества ротавирусной вакцинации недоношенных детей перевешивают риски неблагоприятных событий. ACIP поддерживает вакцинацию недоношенного ребенка в соответствии с тем же графиком и мерами предосторожности, что и доношенный ребенок, при соблюдении следующих условий: хронологический возраст ребенка составляет не менее 6 недель, ребенок клинически стабилен и вакцина вводится в во время выписки или после выписки из неонатального отделения интенсивной терапии или яслей. Американская академия педиатрии предоставит обновленное руководство по введению вакцины госпитализированным младенцам в начале 2021 года через Красную книгу.
Американская академия педиатрии предоставит обновленное руководство по введению вакцины госпитализированным младенцам в начале 2021 года через Красную книгу.
Грудное вскармливание не снижает иммунный ответ на ротавирусную вакцину. Младенцы, находящиеся на грудном вскармливании, должны быть вакцинированы по графику.
Младенцы, у которых задокументировано наличие ротавирусного гастроэнтерита до прохождения полного курса ротавирусной вакцинации, все равно должны начинать или завершать серию из 2 или 3 доз в соответствии с рекомендациями по возрасту, поскольку первоначальная инфекция может обеспечить только частичную защиту от последующей ротавирусной инфекции.
Эффективность ротавирусной вакцины
- Любой ротавирусный гастроэнтерит: 74% -87%
- Тяжелый гастроэнтерит: 85% -98%
- Обе вакцины значительно сократили количество посещений врача и снизили количество госпитализаций, связанных с ротавирусом.
Иммуногенность и эффективность вакцины
Фаза III испытаний клинической эффективности вакцины против RV5 была проведена в Финляндии и США. Эффективность серии из 3 доз против ротавирусного гастроэнтерита G1-G4 любой степени тяжести составила 74%, а против тяжелого ротавирусного гастроэнтерита G1-G4 — 98% в течение первого полного сезона ротавирусной инфекции после вакцинации.В крупном исследовании использования медицинских услуг, оценивающем детей в течение первых 2 лет жизни, вакцина RV5 снизила частоту посещений кабинетов по поводу ротавирусного гастроэнтерита G1-G4 на 86%, посещений отделений неотложной помощи для этого исхода на 94% и госпитализаций в связи с этим исходом. на 96%.
Эффективность серии из 3 доз против ротавирусного гастроэнтерита G1-G4 любой степени тяжести составила 74%, а против тяжелого ротавирусного гастроэнтерита G1-G4 — 98% в течение первого полного сезона ротавирусной инфекции после вакцинации.В крупном исследовании использования медицинских услуг, оценивающем детей в течение первых 2 лет жизни, вакцина RV5 снизила частоту посещений кабинетов по поводу ротавирусного гастроэнтерита G1-G4 на 86%, посещений отделений неотложной помощи для этого исхода на 94% и госпитализаций в связи с этим исходом. на 96%.
Фаза III испытаний клинической эффективности вакцины против RV1 была проведена в Латинской Америке и Европе. В латиноамериканском исследовании эффективность серии из 2 доз против тяжелого ротавирусного гастроэнтерита в возрасте до 1 года составила 85%.В европейском исследовании эффективность против тяжелого ротавирусного гастроэнтерита составила 96% в течение первого сезона ротавирусной инфекции, а против любого ротавирусного гастроэнтерита — 87%. Кроме того, эффективность против госпитализации по поводу ротавирусного гастроэнтерита составила 96% в течение второго сезона после вакцинации.
Кроме того, эффективность против госпитализации по поводу ротавирусного гастроэнтерита составила 96% в течение второго сезона после вакцинации.
RV5 была внедрена в США в 2006 году, а вакцина RV1 — в 2008 году; следовательно, большинство ранних данных, полученных после внедрения в США, были основаны на вакцине RV5.В Соединенных Штатах было проведено несколько оценок эффективности вакцины случай-контроль против RV5 и RV1, как правило, среди детей младше 2 или 3 лет. Метаанализ с использованием данных, опубликованных до 2017 года, показал, что эффективность вакцины для полной серии против комбинированного результата посещения отделения неотложной помощи или госпитализации по поводу ротавирусной болезни составила 84% для вакцины RV5 и 83% для вакцины RV1. Оценки эффективности вакцины имеют тенденцию к увеличению с увеличением тяжести ротавирусной болезни.Обе вакцины продемонстрировали широкую эффективность в отношении генотипов ротавирусов.
Продолжительность иммунитета от ротавирусной вакцины точно не известна, хотя хорошая эффективность была продемонстрирована в течение первых 2–3 лет жизни в Соединенных Штатах. В странах с низким уровнем дохода эффективность вакцины на втором году жизни обычно ниже, чем на первом году.
В странах с низким уровнем дохода эффективность вакцины на втором году жизни обычно ниже, чем на первом году.
Противопоказания и меры предосторожности для ротавирусной вакцины
- Противопоказания
- Тяжелая аллергическая реакция на компонент вакцины или после предыдущей дозы вакцины
- Латексная резина содержится в пероральном аппликаторе RV1, поэтому младенцы с тяжелой аллергией на латекс не должны получать вакцину RV1; некоторые эксперты предпочитают, чтобы младенцы со спинальной расщелиной или экстрофией мочевого пузыря, которые имеют высокий риск развития аллергии на латекс, получали вакцину RV5 вместо вакцины RV1
- История инвагинации
- Тяжелый комбинированный иммунодефицит (ТКИД)
- Меры предосторожности
- Умеренные или тяжелые острые заболевания, включая гастроэнтерит (отложить до улучшения симптомов)
- Нарушение иммунной системы (ТКИД является противопоказанием)
- Ограниченные данные не указывают на различный профиль безопасности у ВИЧ-инфицированных и неинфицированных ВИЧ младенцев
- Хроническое заболевание желудочно-кишечного тракта (данные о безопасности ротавирусной вакцины для младенцев с хроническими желудочно-кишечными заболеваниями отсутствуют)
Ротавирусная вакцина — условия, не считающиеся мерами предосторожности
- Младенцы, проживающие в семьях с ослабленным иммунитетом
- Младенцы, проживающие в семьях с беременными женщинами
Противопоказания и меры предосторожности к вакцинации
Как и в случае с другими вакцинами, наличие в анамнезе тяжелой аллергической реакции (анафилаксии) на компонент вакцины или после предыдущей дозы является противопоказанием для дальнейших доз. Умеренное или тяжелое острое заболевание (с лихорадкой или без нее) у пациента считается мерой предосторожности перед вакцинацией, хотя лица с легкими заболеваниями могут быть вакцинированы.
Умеренное или тяжелое острое заболевание (с лихорадкой или без нее) у пациента считается мерой предосторожности перед вакцинацией, хотя лица с легкими заболеваниями могут быть вакцинированы.
Латексная резина содержится в пероральном аппликаторе вакцины RV1, поэтому младенцы с тяжелой аллергией на латекс не должны получать вакцину RV1. Пробирка для дозирования вакцины RV5 не содержит латекса. Некоторые эксперты предпочитают, чтобы младенцы со спинальной расщелиной или экстрофией мочевого пузыря, которые подвержены высокому риску развития аллергии на латекс, получали вакцину RV5 вместо вакцины RV1, чтобы свести к минимуму воздействие латекса на этих детей.
В ответ на сообщения о случаях вакцино-приобретенной ротавирусной инфекции после введения ротавирусной вакцины младенцам с тяжелым комбинированным иммунодефицитом (ТКИД) ACIP добавил ТКИД в качестве противопоказания к ротавирусной вакцинации. Детям с известным или предполагаемым иммунодефицитом перед введением ротавирусной вакцины следует проконсультироваться с иммунологом или инфекционистом. Дети с ослабленным иммунитетом из-за врожденного иммунодефицита, гемопоэтических стволовых клеток или трансплантации твердых органов иногда страдают тяжелым, длительным и даже смертельным исходом ротавирусного гастроэнтерита дикого типа.
Дети с ослабленным иммунитетом из-за врожденного иммунодефицита, гемопоэтических стволовых клеток или трансплантации твердых органов иногда страдают тяжелым, длительным и даже смертельным исходом ротавирусного гастроэнтерита дикого типа.
Ограниченные данные, доступные на момент рекомендаций ACIP в 2009 году, не указывали на то, что ротавирусные вакцины имели существенно отличающийся профиль безопасности у младенцев, инфицированных вирусом иммунодефицита человека (ВИЧ), которые клинически бессимптомны или имеют легкие симптомы по сравнению с младенцами, не инфицированными ВИЧ. -зараженный. Дополнительные данные доступны из оценок ВИЧ-инфицированных младенцев, а также младенцев, которые были инфицированы ВИЧ, но не инфицированы; ротавирусная вакцина оказалась хорошо переносимой и иммуногенной.
Постмаркетинговые исследования лицензированных в настоящее время вакцин выявили повышенный риск инвагинации кишечника после введения ротавирусной вакцины. В результате наличие инвагинации в анамнезе является противопоказанием для вакцинации против ротавируса.
Вакцинацию против ротавируса младенцам с острым, умеренным или тяжелым гастроэнтеритом или другим острым заболеванием обычно следует отложить до улучшения состояния. Однако младенцев с легким острым гастроэнтеритом или другим легким острым заболеванием можно вакцинировать, особенно если задержка с вакцинацией приведет к отсрочке введения первой дозы вакцины старше 14 недель и 6 дней.Данных о безопасности ротавирусной вакцины для младенцев с хроническими желудочно-кишечными заболеваниями ранее не было. Младенцы с хроническими желудочно-кишечными заболеваниями (например, болезнь Гиршпрунга, синдром короткой кишки или синдромы врожденной мальабсорбции), не получающие иммуносупрессивную терапию, должны получать пользу от ротавирусной вакцинации.
Младенцы, проживающие в семьях с лицами с ослабленным иммунитетом, могут быть вакцинированы. Непрямая защита члена семьи с ослабленным иммунитетом, обеспечиваемая вакцинацией младенца в домашнем хозяйстве, перевешивает небольшой риск передачи вакцинного вируса члену семьи с ослабленным иммунитетом.
Младенцы, проживающие в семьях с беременными женщинами, должны быть вакцинированы согласно обычному графику. Поскольку у большинства женщин детородного возраста уже имеется иммунитет к ротавирусу, риск заражения аттенуированным вакцинным вирусом считается очень низким. Для всех членов семьи разумно принять меры для предотвращения контакта с фекалиями вакцинированного младенца, например, тщательно мыть руки после смены подгузника.
Безопасность ротавирусной вакцины
- RV5
- Диарея 18.1%
- Рвота 11,6%
- Также большая частота отита, ринофарингита и бронхоспазма
- RV1
- Раздражительность 11,4%
- Кашель или насморк 3,6%
- Метеоризм 2,2%
- Инвагинация
- Постлицензионная оценка RV1 и / или RV5 выявила низкий уровень риска инвагинации; 1 случай превышения на 20000–100000 в США
Безопасность вакцин
В клинических испытаниях вакцины RV5 подробная информация о побочных эффектах собиралась у подгруппы участников в течение 42 дней после каждой вакцинации. В первую неделю после введения любой дозы у реципиентов вакцины RV5 наблюдалось небольшое, но статистически значимое повышение частоты диареи (18,1% в группе RV5, 15,3% в группе плацебо) и рвоты (11,6% в группе RV5, 9,9% в группе плацебо). В течение 42-дневного периода после введения любой дозы у реципиентов RV5 наблюдались статистически значимо более высокие показатели диареи, рвоты, среднего отита, ринофарингита и бронхоспазма по сравнению с получателями плацебо. Частота серьезных нежелательных явлений (включая смерть) в течение 42 дней после приема любой дозы была одинаковой среди реципиентов RV5 и плацебо.Об аналогичной частоте гастроэнтерита, возникающего в любое время после приема дозы, сообщалось как у получателей RV5, так и у получателей плацебо (0,2% в группе RV5, 0,3% в группе плацебо).
В первую неделю после введения любой дозы у реципиентов вакцины RV5 наблюдалось небольшое, но статистически значимое повышение частоты диареи (18,1% в группе RV5, 15,3% в группе плацебо) и рвоты (11,6% в группе RV5, 9,9% в группе плацебо). В течение 42-дневного периода после введения любой дозы у реципиентов RV5 наблюдались статистически значимо более высокие показатели диареи, рвоты, среднего отита, ринофарингита и бронхоспазма по сравнению с получателями плацебо. Частота серьезных нежелательных явлений (включая смерть) в течение 42 дней после приема любой дозы была одинаковой среди реципиентов RV5 и плацебо.Об аналогичной частоте гастроэнтерита, возникающего в любое время после приема дозы, сообщалось как у получателей RV5, так и у получателей плацебо (0,2% в группе RV5, 0,3% в группе плацебо).
В клинических испытаниях RV1 за участниками наблюдали за побочными эффектами в течение 31-дневного периода после вакцинации. В течение 31-дневного периода после вакцинации следующие нежелательные побочные эффекты произошли со статистически более высокой частотой среди реципиентов вакцины: раздражительность (11,4% в группе RV1, 8,7% в группе плацебо) и метеоризм (2. 2% в группе RV1, 1,3% в группе плацебо). Частота серьезных нежелательных явлений (включая смерть) была одинаковой у получателей RV1 и плацебо. Подробная информация о побочных эффектах была собрана у подгруппы участников в течение первой недели после приема каждой дозы. Частота нежелательных явлений в этой подгруппе была сходной у реципиентов RV1 и плацебо, за исключением кашля или насморка 3 степени (т.6%) по сравнению с группой плацебо (3,2%).
2% в группе RV1, 1,3% в группе плацебо). Частота серьезных нежелательных явлений (включая смерть) была одинаковой у получателей RV1 и плацебо. Подробная информация о побочных эффектах была собрана у подгруппы участников в течение первой недели после приема каждой дозы. Частота нежелательных явлений в этой подгруппе была сходной у реципиентов RV1 и плацебо, за исключением кашля или насморка 3 степени (т.6%) по сравнению с группой плацебо (3,2%).
Постмаркетинговый надзор за штаммами в Соединенных Штатах и других странах иногда обнаруживал реассортантные штаммы ротавирусной вакцины в образцах стула детей с диареей. В некоторых из этих отчетов реассортантный вирус, по-видимому, был вероятной причиной диарейного заболевания.
В крупных клинических испытаниях фазы III (более 60 000 младенцев в каждом) вакцины против RV5 и RV1 оценивали возникновение инвагинации после вакцинации.Ни для одной из вакцин повышенного риска инвагинации не наблюдалось. Однако постлицензионный мониторинг был запланирован для оценки возможного риска инвагинации на более низком уровне, чем тот, который может быть оценен в клинических испытаниях. Постлицензионные оценки вакцины против RV5 и / или RV1 в некоторых странах со средним и высоким уровнем доходов выявили повышенный риск инвагинации кишечника после вакцинации на низком уровне. В Соединенных Штатах риск оценивается как 1 избыточный случай инвагинации на 20 000–100 000 вакцинированных младенцев.Риск, по-видимому, проявляется в первую очередь в течение первой недели после первой или второй дозы, но может увеличиваться до 21 дня после первой дозы. Родители и медицинские работники должны знать о низком уровне повышенного риска инвагинации после вакцинации против ротавируса, чтобы младенцы с возможной инвагинацией могли быть быстро обследованы.
Постлицензионные оценки вакцины против RV5 и / или RV1 в некоторых странах со средним и высоким уровнем доходов выявили повышенный риск инвагинации кишечника после вакцинации на низком уровне. В Соединенных Штатах риск оценивается как 1 избыточный случай инвагинации на 20 000–100 000 вакцинированных младенцев.Риск, по-видимому, проявляется в первую очередь в течение первой недели после первой или второй дозы, но может увеличиваться до 21 дня после первой дозы. Родители и медицинские работники должны знать о низком уровне повышенного риска инвагинации после вакцинации против ротавируса, чтобы младенцы с возможной инвагинацией могли быть быстро обследованы.
Хранение и обращение с вакцинами
Ротавирусная вакцина должна храниться в холодильнике при температуре от 2 ° C до 8 ° C (от 36 ° F до 46 ° F).Вкладыши производителя содержат дополнительную информацию, в том числе информацию о хранении разбавителя в пероральных аппликаторах для RV1. Для получения полной информации о передовых методах и рекомендациях, пожалуйста, обратитесь к Руководству CDC по хранению и обращению с вакцинами , www. cdc.gov/vaccines/hcp/admin/storage/toolkit/storage-handling-toolkit.pdfpdf icon.
cdc.gov/vaccines/hcp/admin/storage/toolkit/storage-handling-toolkit.pdfpdf icon.
Эпиднадзор и отчетность за ротавирусом
Ротавирусный гастроэнтерит не подлежит национальной регистрации в США.Оценки заболеваемости и бремени болезней основаны на специальных опросах, когортных исследованиях и данных о выписках из больниц. Методы эпиднадзора за ротавирусной болезнью на национальном уровне включают обзор национальных баз данных о выписке из больниц на предмет специфических ротавирусных или ротавирусных диагнозов, эпиднадзор за ротавирусной болезнью в учреждениях, которые участвуют в Новой сети эпиднадзора за вакцинами, и отчеты об обнаружении ротавируса из дозорных система лабораторий. Специальные оценки (например,, методы контроля случаев и ретроспективные когортные методы) были использованы для измерения эффективности ротавирусной вакцины при рутинном использовании в Соединенных Штатах. CDC также создал национальную систему эпиднадзора за штаммами дозорных лабораторий, которая отслеживает циркулирующие штаммы ротавируса. Для получения информации о руководстве для сотрудников государственных и местных департаментов здравоохранения, которые участвуют в деятельности по надзору за болезнями, предупреждаемыми с помощью вакцин, обратитесь к Руководству по надзору за болезнями, предупреждаемыми с помощью вакцин , www.cdc.gov/vaccines/pubs/surv-manual/chapters.html
Для получения информации о руководстве для сотрудников государственных и местных департаментов здравоохранения, которые участвуют в деятельности по надзору за болезнями, предупреждаемыми с помощью вакцин, обратитесь к Руководству по надзору за болезнями, предупреждаемыми с помощью вакцин , www.cdc.gov/vaccines/pubs/surv-manual/chapters.html
Благодарности
Редакция выражает признательность Валери Морелли и Джинджер Редмон за их вклад в эту главу.
Избранные источники
- Американская академия педиатрии. Ротавирусные инфекции. В: Кимберлин Д., Брэди М., Джексон М. и др., Ред. Красная книга: Отчет Комитета по инфекционным болезням за 2018 год. 31-е изд. Итаска, Иллинойс: Американская академия педиатрии; 2018: 700–4.
- Бейкер Дж., Тейт Дж., Штайнер С. и др.Долгосрочные прямые и косвенные эффекты вакцинации против ротавируса младенцев для всех возрастов в США в 2000-2013 гг .: анализ большого набора данных о выписке из больницы.
 Clin Infect Dis 2019; 5; 68 (6): 976–83.
Clin Infect Dis 2019; 5; 68 (6): 976–83. - Bowen M, Mijatovic-Rustempasic S, Esona M, et al. Тенденции развития штаммов ротавируса в эпоху постлицензионных вакцин: США, 2008-2013 гг. J Infect Dis 2016; 214 (5): 732–8.
- CDC. Добавление истории инвагинации как противопоказания к вакцинации против ротавируса.MMWR 2011; 60 (41): 1427.
- CDC. Добавление тяжелого комбинированного иммунодефицита как противопоказание к введению ротавирусной вакцины. MMWR 2010; 59 (22): 687–8.
- CDC. Профилактика ротавирусного гастроэнтерита среди младенцев и детей рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR 2009; 58 (№ RR-2): 1–25.
- Cortes J, Curns A, Tate J и др. Ротавирусная вакцина и использование медицинских услуг при диарее у детей в США. N Engl J Med 2011; 365 (12): 1108–17
- Haber P, Patel M, Pan Y, et al.Инвагинация после ротавирусных вакцин, о которых сообщалось в VAERS США, 2006-2012 гг.
 Педиатрия 2013; 131 (6): 1042–9.
Педиатрия 2013; 131 (6): 1042–9. - Hallowell B, Parashar U, Curns A, et al. Тенденции лабораторного обнаружения ротавируса до и после проведения плановой вакцинации против ротавируса — США, 2000–2018 гг. MMWR 2019; 68 (24): 539–43.
- Лешем Э., Мориц Р., Курнс А. и др. Ротавирусные вакцины и использование медицинских услуг от диареи в США (2007-2011 гг.). Педиатрия 2014; 134 (1): 15–23.
- Патель М., Гласс Р., Десаи Р. и др. Выполнение обещаний о ротавирусных вакцинах: как далеко мы продвинулись с момента получения лицензии? Lancet Infect Dis 2012; 12 (7): 561–70.
- Пейн Д., Энглунд Дж., Вайнберг Г. и др. Связь вакцинации против ротавируса с посещением стационаров и отделений неотложной помощи среди детей, обращающихся за помощью по поводу острого гастроэнтерита, 2010-2016 гг. JAMA Netw Open 2019; 2 (9): e1
- 2.
- Пиндик Т., Тейт Дж., Парашар У. Десятилетний опыт вакцинации против ротавируса в Соединенных Штатах — внедрение, эффективность и влияние вакцины.
 Expert Rev Vaccines 2018; 17 (7): 593–606.
Expert Rev Vaccines 2018; 17 (7): 593–606. - Pringle K, Cardemil C, Pabst L, et al. Распространение ротавирусной вакцины среди младенцев в США на контрольных участках системы иммунизации. Vaccine 2016; 34 (50): 6396–401.
- Rha B, Tate J, Weintraub E, et al. Инвагинация после вакцинации против ротавируса: обновленный обзор имеющихся данных. Вакцины Эксперт Рев . 2014. 13 (11): 1339–48.
- Руис-Паласиос Дж., Перес-Шаэль I, Веласкес Ф. и др .; Группа по изучению вакцины против ротавируса человека.Безопасность и эффективность аттенуированной вакцины против тяжелого ротавирусного гастроэнтерита. N Engl J Med 2006; 354 (1): 11–22.
- Staat M, Payne D, Halasa N и др. Постоянные доказательства воздействия ротавирусной вакцины на детей в возрасте до 3 лет из Новой сети эпиднадзора за вакцинами США — многоцентровой программы активного эпиднадзора, 2006-2016 гг. Clin Infect Dis 2020; ciaa150. DOI: 10,1093 / cid / ciaa150.
 [Epub перед печатью]
[Epub перед печатью] - Весикари Т., Карвонен А., Примула Р. и др.Эффективность ротавирусной вакцины против ротавирусного гастроэнтерита в течение первых 2 лет жизни у европейских младенцев: рандомизированное двойное слепое контролируемое исследование. Ланцет 2007; 370 (9601): 1757–63.
- Весикари Т., Матсон Д., Деннехи П. и др. Безопасность и эффективность пятивалентной вакцины реассортантного ротавируса человека и крупного рогатого скота (WC3). N Engl J Med 2006; 354: 23–33.
- Вайнтрауб Э, Бэггс Дж., Даффи Дж. И др. Риск инвагинации после моновалентной ротавирусной вакцинации. N Engl J Med 2014; 370 (6): 513–9.
- Yih W., Lieu T., Kulldorff M, et al. Риск инвагинации после вакцинации против ротавируса у младенцев в США. N Engl J Med 2014; 370 (6): 503–12
Ротавирус: симптомы, передача и лечение
Ротавирус — это тип инфекции, наиболее часто встречающийся у детей в возрасте до 5 лет. Он очень заразен и легко передается. Хотя это чаще всего происходит у маленьких детей, взрослые также могут заразиться инфекцией, хотя обычно она протекает менее серьезно.
Хотя это чаще всего происходит у маленьких детей, взрослые также могут заразиться инфекцией, хотя обычно она протекает менее серьезно.
Центры по контролю и профилактике заболеваний сообщают, что до введения ротавирусной вакцины в 2006 году инфекция привела к следующей ежегодной статистике среди детей в возрасте 5 лет и младше в Соединенных Штатах:
- 400000 посещений педиатра
- между 55 000 и 70 000 госпитализаций
- не менее 200 000 обращений в отделения неотложной помощи
- от 20 до 60 смертей
Эффективность вакцины в предотвращении тяжелой ротавирусной болезни превышает 90 процентов.
Ротавирус не лечится лекарствами. Обычно со временем она проходит сама по себе. Однако обезвоживание — серьезная проблема. Чтобы предотвратить опасные для жизни осложнения, важно знать, когда следует обращаться за медицинской помощью.
Ротавирус у детей
Симптомы ротавируса чаще всего проявляются у детей. По данным клиники Майо, симптомы могут проявиться в течение двух дней после контакта с ротавирусом. Самый частый симптом ротавируса — сильная диарея.Дети также могут испытывать:
Самый частый симптом ротавируса — сильная диарея.Дети также могут испытывать:
- рвоту
- сильную усталость
- высокую температуру
- раздражительность
- обезвоживание
- боль в животе
Обезвоживание — это самая большая проблема у детей. Эта возрастная группа более уязвима к потере жидкости и электролитов из-за рвоты и диареи из-за меньшего веса тела. Вам необходимо внимательно следить за своим ребенком на предмет симптомов обезвоживания, таких как:
- сухость во рту
- прохладная кожа
- отсутствие слез при плаче
- снижение частоты мочеиспускания (или меньшее количество влажных подгузников у младенцев)
- запавшие глаза
Ротавирус у взрослых
Взрослые также могут испытывать некоторые симптомы ротавируса.Однако многие здоровые взрослые люди испытывают их в меньшей степени. Некоторые взрослые, инфицированные ротавирусом, могут вообще не испытывать никаких симптомов.
Во время инфекции у вашего ребенка может сначала подняться температура и вызвать рвоту. Водянистая диарея может возникнуть через три-семь дней после этого. Сама инфекция может сохраняться в стуле в течение 10 дней после того, как симптомы исчезнут.
Возможно, вам потребуется обратиться к врачу, если ваши симптомы не улучшатся в течение нескольких дней или они ухудшатся.Ротавирус диагностируется по образцу стула в медицинской лаборатории.
Ротавирус присутствует в кале и в основном передается при контакте рук и рта.
Если вы прикоснетесь к человеку или объекту, несущему вирус, а затем коснетесь своего рта, это может вызвать инфекцию. Чаще всего это происходит из-за того, что вы не моете руки после посещения туалета или смены подгузников.
Младенцы и дети в возрасте до 3 лет подвергаются наибольшему риску ротавирусной инфекции. Пребывание в детском саду также увеличивает их риск.Вы можете подумать о дополнительных мерах предосторожности в зимние и весенние месяцы, поскольку в это время года происходит больше инфекций.
Вирус также может оставаться на поверхностях в течение нескольких дней (а возможно, недель) после прикосновения к ним инфицированного человека. Вот почему так важно часто дезинфицировать все общие поверхности в вашем доме, особенно если член вашей семьи болен ротавирусом.
Нет никаких лекарств или методов лечения, которые заставят ротавирус исчезнуть. Сюда входят противовирусные препараты, антидиарейные препараты и антибиотики, отпускаемые без рецепта.
С точки зрения лечения цель состоит в том, чтобы оставаться гидратированным и чувствовать себя комфортно, пока вирус выходит из вашей системы. Вот несколько советов, что делать тем временем:
- Пейте много жидкости.
- Ешьте супы на бульоне.
- Принимайте Педиалит или другие жидкости с электролитами (особенно важно для детей).
- Ешьте мягкую пищу, такую как белые тосты и соленые овощи.
- Избегайте сладкой или жирной пищи, так как они могут усугубить диарею.
Если у вашего ребенка наблюдаются следующие симптомы, позвоните своему врачу:
- постоянная рвота
- частая диарея в течение 24 часов или дольше
- неспособность удерживать жидкость
- лихорадка 40 ° C (104 ° F) или выше
Вам следует позвонить в службу 911 или обратиться за неотложной медицинской помощью, если у вашего ребенка отсутствует самообладание или имеются признаки вялости.
Госпитализация требуется только при инфекциях, вызвавших сильное обезвоживание.Особенно это касается детей. Ваш врач введет жидкость для внутривенного введения, чтобы предотвратить опасные для жизни осложнения.
Ротавирусная вакцина была впервые представлена на рынке в 2006 году. До этого для маленьких детей было обычным делом иметь хотя бы один приступ ротавирусной инфекции.
С момента внедрения вакцины количество госпитализаций и смертность от ротавируса значительно снизились.
Вы можете помочь предотвратить ротавирус и его осложнения, сделав прививки вашему ребенку.Вакцина выпускается в двух формах:
- Rotarix для младенцев от 6 до 24 недель
- RotaTeq для младенцев от 6 до 32 недель
Обе эти вакцины пероральные, то есть их вводят перорально, а не с помощью инъекции. .
Нет вакцины для детей старшего возраста и взрослых. Вот почему медицинские работники рекомендуют делать ребенку вакцину против ротавируса в раннем возрасте, пока вы можете.
Хотя ротавирусная вакцина предотвращает почти все тяжелые случаи инфекции, ни одна вакцина не является эффективной на 100 процентов.Вы можете поговорить со своим педиатром о рисках и преимуществах этого типа вакцины и о том, является ли это лучшей профилактической мерой для вашего ребенка.
Младенцам с тяжелым комбинированным иммунодефицитом или инвагинацией, а также детям с тяжелым заболеванием не следует делать прививку.
Редкие побочные эффекты вакцины включают:
- диарею
- лихорадку
- беспокойство
- раздражительность
- инвагинация (очень редко)
тяжелое обезвоживание является серьезным осложнением ротавируса.Это также самая частая причина смерти, связанной с ротавирусом, во всем мире. Дети наиболее восприимчивы.
Вам следует позвонить своему педиатру, если у вашего ребенка проявляются какие-либо симптомы ротавируса, чтобы предотвратить осложнения.
Прививки — лучший способ предотвратить ротавирус, особенно у маленьких детей. Вы также можете помочь предотвратить распространение инфекции, если будете часто мыть руки, особенно перед едой.
Вы также можете помочь предотвратить распространение инфекции, если будете часто мыть руки, особенно перед едой.
Ротавирусы — Консультант по инфекционным заболеваниям
ОБЗОР: Что нужно знать каждому практикующему врачу
Вы уверены, что у вашего пациента ротавирусная инфекция? Что вы должны ожидать найти?
Ротавирусный гастроэнтерит обычно проявляется у детей младше 3 лет в течение 1-3 дней после заражения.Клиническое заболевание первоначально характеризуется 2-дневной субфебрильной лихорадкой и рвотой, за которыми следуют 4-5 дней обильной диареи без крови. Хотя в большинстве случаев это происходит самостоятельно, у 1-2% детей разовьется серьезное истощение объема, проявляющееся гипотонией, тахикардией и метаболическим ацидозом. Такое тяжелое заболевание является признаком первичной, а не рецидивирующей инфекции. У взрослых наблюдается схожая картина признаков и симптомов, но вероятность развития серьезных осложнений гораздо ниже. Более того, они могут лучше сообщать о дополнительных симптомах, таких как тошнота, спазмы в животе и снижение аппетита.Инфекция взрослых также может иметь более длительный инкубационный период и более короткое естественное течение.
Более того, они могут лучше сообщать о дополнительных симптомах, таких как тошнота, спазмы в животе и снижение аппетита.Инфекция взрослых также может иметь более длительный инкубационный период и более короткое естественное течение.
Как у пациента развилась ротавирусная инфекция? Каков был основной источник распространения инфекции?
Ротавирус был идентифицирован у нескольких видов птиц и млекопитающих во всем мире. Несмотря на некоторую гомологию с ветеринарными штаммами, патогенные штаммы человека не имеют животного резервуара и в основном передаются от человека. Точный способ передачи продолжает обсуждаться.Расследования вспышек мало помогли в определении основного носителя передачи: замешаны фомиты, кал и респираторные капли.
Хотя фекально-оральный контакт считается наиболее вероятным, сезонность и универсальность ротавирусной болезни повышают вероятность респираторного распространения. В северных широтах, особенно в континентальной части Соединенных Штатов, пик заболеваемости приходится на осенние и зимние месяцы и географически распространяется с запада на восток. Одна из гипотез этих сезонных тенденций основана на доказательствах того, что ротавирус менее жизнеспособен во влажных условиях.Повсеместное распространение ротавируса подтверждается серологическими исследованиями, которые демонстрируют почти универсальность воздействия ротавируса на детей к 3 годам. Младенцы в возрасте от 6 месяцев до 2 лет подвергаются наибольшему риску развития тяжелого заболевания — когда пассивно приобретенный материнский иммунитет ослаблен, а иммунная система хозяина еще не созрела.
Одна из гипотез этих сезонных тенденций основана на доказательствах того, что ротавирус менее жизнеспособен во влажных условиях.Повсеместное распространение ротавируса подтверждается серологическими исследованиями, которые демонстрируют почти универсальность воздействия ротавируса на детей к 3 годам. Младенцы в возрасте от 6 месяцев до 2 лет подвергаются наибольшему риску развития тяжелого заболевания — когда пассивно приобретенный материнский иммунитет ослаблен, а иммунная система хозяина еще не созрела.
140 миллионов случаев ротавируса ежегодно делают его ведущей причиной тяжелых гастроэнтеритов во всем мире. В Соединенных Штатах у трех четвертей детей младше 5 лет есть симптомы ротавирусной инфекции.Несмотря на то, что ежегодно происходит 3 миллиона случаев диареи в домашних условиях, не более 50-100 детей в Соединенных Штатах умирают от этой болезни. Подавляющее большинство (около 85%) из 600 000 смертельных случаев ежегодно происходит в странах с низким уровнем дохода. Последние данные показывают, что заболеваемость снизилась в развитых странах, где ротавирусная вакцина стала широко доступной, но симптоматическая инфекция осталась стабильной во всем остальном мире. Смертность, однако, снизилась примерно на 30% с 1980-х годов, в значительной степени из-за принятия рентабельных методов пероральной регидратации.
Смертность, однако, снизилась примерно на 30% с 1980-х годов, в значительной степени из-за принятия рентабельных методов пероральной регидратации.
Какие люди подвержены большему риску развития ротавирусной инфекции?
Младенцы подвергаются наибольшему риску инфицирования и тяжелого гастроэнтерита в возрасте от 6 месяцев до 3 лет — период, когда пассивный материнский иммунитет ослаблен, а активный иммунитет хозяина еще не созрел. Хотя рецидивирующие инфекции возникают позже в детстве и во взрослом возрасте, эти эпизоды становятся все более легкими. Нарушения иммунодефицита как В-, так и Т-лимфоцитов, включая Х-сцепленную агаммаглобулинемию, синдром ДиДжорджи и тяжелый комбинированный иммунодефицит, связаны с хронической ротавирусной инфекцией и диссеминированным заболеванием.Приобретенные иммунодефициты в результате инфицирования вирусом иммунодефицита человека (ВИЧ) -1 и трансплантации стволовых клеток также предрасполагают людей к симптоматической инфекции. Однако другие причины диарейных заболеваний (например, коронавирус, аденовирус, Clostridium difficile) более распространены в этих особых группах населения.
Однако другие причины диарейных заболеваний (например, коронавирус, аденовирус, Clostridium difficile) более распространены в этих особых группах населения.
Осторожно: существуют другие заболевания, которые могут имитировать ротавирусную инфекцию:
Примерно 60–90% людей, страдающих ротавирусным гастроэнтеритом, имеют лихорадку, рвоту и диарею.Однако это сочетание признаков и симптомов характерно для многих инфекционных гастроэнтеритов. Таким образом, ротавирусную инфекцию можно легко ошибочно диагностировать, если она основана исключительно на клинических признаках. Острая лихорадочная диарея без крови должна вызывать более широкий дифференциал, чем только ротавирус, и включать инфекцию другими вирусами, такими как коронавирус, энтеровирус, аденовирус, гепатит А, или бактериями, такими как энтеротоксигенная кишечная палочка, виды сальмонелл и штаммы кампилобактерий.
Какие лабораторные исследования следует заказать и что ожидать?
Результаты соответствуют диагнозу
Имеется мало лабораторных отклонений, позволяющих отличить ротавирус от других возбудителей диарейных болезней. Аномальные значения обычно ограничиваются электролитными нарушениями и только в случаях сильного истощения объема. Уровни трансаминаз и мочевой кислоты также могут повышаться во время инфекции, но эти результаты не являются обычными и специфичными для заболевания. Однако ротавирусная инфекция является уникальной среди многих гастроэнтеритов, поскольку обычно не вызывает лейкемоидной реакции ни в крови, ни в стуле.
Аномальные значения обычно ограничиваются электролитными нарушениями и только в случаях сильного истощения объема. Уровни трансаминаз и мочевой кислоты также могут повышаться во время инфекции, но эти результаты не являются обычными и специфичными для заболевания. Однако ротавирусная инфекция является уникальной среди многих гастроэнтеритов, поскольку обычно не вызывает лейкемоидной реакции ни в крови, ни в стуле.
Результаты, подтверждающие диагноз
Хотя ротавирусный гастроэнтерит часто диагностируется предположительно, существует несколько редко используемых, но широко доступных лабораторных диагностических средств, позволяющих подтвердить инфекцию.Первоначально электронно-микроскопическое исследование образцов кала было стандартным способом поставить окончательный диагноз. Однако наборы для обнаружения антигенов в значительной степени вытеснили этот процесс. И иммуноферментный анализ, и латекс-агглютинация, наиболее часто используемые методы, обладают высокой чувствительностью, но требуют вирусной нагрузки не менее 10 000 вирионов для выявления инфекции..gif) Более того, повышению чувствительности любого подхода препятствует значительное количество ложноположительных результатов, особенно в популяциях новорожденных.
Более того, повышению чувствительности любого подхода препятствует значительное количество ложноположительных результатов, особенно в популяциях новорожденных.
Какие визуализационные исследования будут полезны для постановки или исключения диагноза ротавирусной инфекции?
Рентгенография обычно не показана при рутинном диагностическом обследовании ротавирусного гастроэнтерита. В сложных случаях, когда есть клиническое подозрение на некротический энтероколит, кишечный пневматоз или инвагинацию, рентгенография брюшной полости или компьютерная томография могут помочь, хотя и не обязательно, в подтверждении диагноза и обосновании хирургического вмешательства.
Какие консультационные услуги или услуги были бы полезны для постановки диагноза и оказания помощи в лечении?
Если вы решите, что у пациента ротавирусная инфекция, какие методы лечения вам следует начать немедленно?
Врач общей практики может управлять большинством случаев ротавирусной инфекции, будь то педиатр, семейный врач или терапевт общего профиля. Если диагноз ставится под сомнение или если инфекция возникает у пациента с ослабленным иммунитетом, следует проконсультироваться со специалистом по инфекционным заболеваниям.При подозрении на непроходимость или перфорацию кишечника следует срочно обратиться к хирургу общей практики.
Если диагноз ставится под сомнение или если инфекция возникает у пациента с ослабленным иммунитетом, следует проконсультироваться со специалистом по инфекционным заболеваниям.При подозрении на непроходимость или перфорацию кишечника следует срочно обратиться к хирургу общей практики.
Пероральная регидратация является основой терапии ротавирусного гастроэнтерита, поскольку основными причинами заболеваемости и смертности являются обезвоживание и нарушение электролитного баланса. Всемирная организация здравоохранения (ВОЗ) в настоящее время рекомендует кормить людей, которые могут переносить пероральный прием, формулой для регидратации с низкой осмолярностью натрия, калия, хлорида, глюкозы и бикарбоната или цитрата.Успех растворов для пероральной регидратации при ротавирусе или любых других диарейных заболеваниях основан на основной концепции, согласно которой совместный транспорт растворенного натрия и натрия полностью изменяет осмотический градиент на просветной поверхности энтероцитов. Этот физиологический механизм остается неизменным даже при атрофии кишечных ворсинок. Хотя пероральная регидратация должна быть первым вариантом лечения, в случае тяжелого гастроэнтерита или недостаточности кровообращения следует отдать предпочтение внутривенной регидратации перед пероральной терапией.
Этот физиологический механизм остается неизменным даже при атрофии кишечных ворсинок. Хотя пероральная регидратация должна быть первым вариантом лечения, в случае тяжелого гастроэнтерита или недостаточности кровообращения следует отдать предпочтение внутривенной регидратации перед пероральной терапией.
1. Противоинфекционные средства
Если я не уверен, какой патоген вызывает инфекцию, какое противоинфекционное средство мне следует заказать?
Противоинфекционные препараты в настоящее время не рекомендуются для лечения ротавирусного гастроэнтерита. После установления диагноза ротавирусного гастроэнтерита следует немедленно провести оральную или внутривенную регидратацию — в зависимости от клинической степени тяжести. В случае неопределенности диагностики при выборе противомикробного препарата следует учитывать наиболее вероятные патогены.У большинства педиатрических и взрослых пациентов гастроэнтерит имеет вирусную этиологию. Бактериальные причины часто можно определить по историческим данным еще до того, как заказать лабораторные исследования. В тех случаях, когда остается диагностическая неопределенность и существует необходимость в эмпирической терапии, выбор противомикробного препарата должен определяться анамнезом пациента, осмотром и факторами риска. Что касается конкретно ротавируса, только одно средство, нитазоксанид, антипротозойное средство, продемонстрировало некоторую пользу.
В тех случаях, когда остается диагностическая неопределенность и существует необходимость в эмпирической терапии, выбор противомикробного препарата должен определяться анамнезом пациента, осмотром и факторами риска. Что касается конкретно ротавируса, только одно средство, нитазоксанид, антипротозойное средство, продемонстрировало некоторую пользу.
В нескольких небольших, но контролируемых исследованиях среди педиатрических когорт исследователи обнаружили, что введение нитазоксанида связано с более коротким временем до исчезновения болезни.Ни один другой антибиотик не продемонстрировал такого преимущества, но было показано, что некоторые пробиотики, например содержащие лактобациллы, сокращают продолжительность диареи менее чем на 1 день.
2. Другие ключевые терапевтические методы.
Когда пероральная регидратационная терапия применяется вместе с добавками цинка, рандомизированные исследования показали, что комбинированное вмешательство снижает стойкую диарею на 15% в день по сравнению с одной пероральной регидратацией. Таким образом, ВОЗ рекомендует сочетать пероральную регидратационную терапию с 10-14-дневным приемом добавок цинка в дозе 10 мг / день для детей младше 6 месяцев или 20 мг / день для детей старше 6 месяцев.Хотя никаких официальных рекомендаций от имени других терапевтических средств не дается, использование пассивного иммунитета для лечения более тяжелых случаев стало более распространенным. Первоначально основанные на анекдотических свидетельствах и отчетах о случаях, недавно появились данные, подтверждающие клиническую пользу перорального введения поликлональных антител педиатрическим пациентам с симптоматической ротавирусной инфекцией. Профилактическое использование антител против ротавирусных антигенов также показало некоторую эффективность у новорожденных.
Таким образом, ВОЗ рекомендует сочетать пероральную регидратационную терапию с 10-14-дневным приемом добавок цинка в дозе 10 мг / день для детей младше 6 месяцев или 20 мг / день для детей старше 6 месяцев.Хотя никаких официальных рекомендаций от имени других терапевтических средств не дается, использование пассивного иммунитета для лечения более тяжелых случаев стало более распространенным. Первоначально основанные на анекдотических свидетельствах и отчетах о случаях, недавно появились данные, подтверждающие клиническую пользу перорального введения поликлональных антител педиатрическим пациентам с симптоматической ротавирусной инфекцией. Профилактическое использование антител против ротавирусных антигенов также показало некоторую эффективность у новорожденных.
Были исследованы и другие экспериментальные дополнительные методы лечения, но ни один из них не продемонстрировал достаточной пользы для включения в какие-либо официальные руководства. К наиболее изученным фармакологическим средствам относятся ацторфан и салицилат висмута. Первый, известный также под своим торговым названием, рацекадотрил, представляет собой ингибитор энкефалиназы, который обладает антидиарейными свойствами за счет снижения кишечной секреции и моторики. Салицилат висмута имел аналогичный успех, но возможность абсорбции салицилата и риск синдрома Рея вызывают опасения по поводу его использования в педиатрической популяции.В целом агенты, препятствующие моторике, по-прежнему не используются при лечении ротавируса.
Первый, известный также под своим торговым названием, рацекадотрил, представляет собой ингибитор энкефалиназы, который обладает антидиарейными свойствами за счет снижения кишечной секреции и моторики. Салицилат висмута имел аналогичный успех, но возможность абсорбции салицилата и риск синдрома Рея вызывают опасения по поводу его использования в педиатрической популяции.В целом агенты, препятствующие моторике, по-прежнему не используются при лечении ротавируса.
Какие осложнения могут возникнуть в результате ротавирусной инфекции?
Что вы должны рассказать семье о прогнозе пациента?
Наиболее частые осложнения ротавирусной инфекции возникают в результате обезвоживания и связанных с ними электролитных нарушений (например, гипонатриемии, гиперкалиемии и ацидемии). Эти метаболические нарушения могут иметь множественные патофизиологические эффекты, включая судороги, почечную недостаточность и сердечно-сосудистый коллапс. Сильное истощение объема может вызвать гиповолемический шок и последующую полиорганную недостаточность. Сообщалось также, что ротавирусный гастроэнтерит предшествует острым желудочно-кишечным расстройствам, таким как некротический энтероколит, кишечный пневматоз и инвагинация.
Сильное истощение объема может вызвать гиповолемический шок и последующую полиорганную недостаточность. Сообщалось также, что ротавирусный гастроэнтерит предшествует острым желудочно-кишечным расстройствам, таким как некротический энтероколит, кишечный пневматоз и инвагинация.
Причинно-следственная связь, однако, еще предстоит установить. Непереносимость лактозы часто встречается у маленьких детей и может сохраняться. Это может усугубить потребности детей в питании и усилить суперинфекцию бактериальными патогенами.Также была продемонстрирована внекишечная инфекция (например, почки, печень, легкие), но ее клиническое значение неясно. В конечном итоге, распознавание болезни и быстрое начало поддерживающей терапии предотвратят большинство этих осложнений.
Прогноз ротавирусного гастроэнтерита обычно благоприятен в условиях, когда инфицированные имеют доступ к чистой питьевой воде и питательным веществам, которые могут действовать как растворенные вещества для регидратации. Географические различия в статистике смертности иллюстрируют важность окружающей среды для исхода болезни.Ежегодно во всем мире от ротавируса умирает 600 000 детей; только несколько десятков из них происходят в Соединенных Штатах. На прогноз также влияет иммунный статус. Люди с ослабленным иммунитетом с большей вероятностью будут страдать от длительного заболевания и выделять вирус в течение продолжительных периодов времени. Однако при постоянной регидратационной терапии результаты в этой группе также в целом благоприятны.
Географические различия в статистике смертности иллюстрируют важность окружающей среды для исхода болезни.Ежегодно во всем мире от ротавируса умирает 600 000 детей; только несколько десятков из них происходят в Соединенных Штатах. На прогноз также влияет иммунный статус. Люди с ослабленным иммунитетом с большей вероятностью будут страдать от длительного заболевания и выделять вирус в течение продолжительных периодов времени. Однако при постоянной регидратационной терапии результаты в этой группе также в целом благоприятны.
Как вы заразились ротавирусной инфекцией и как часто встречается это заболевание?
Ротавирус был идентифицирован у нескольких видов птиц и млекопитающих во всем мире.Несмотря на некоторую гомологию с ветеринарными штаммами, патогенные штаммы человека не имеют животного резервуара и в основном передаются от человека. Точный способ передачи продолжает обсуждаться. Расследования вспышек мало помогли в определении основного носителя передачи: замешаны фомиты, кал и респираторные капли.
Хотя фекально-оральный контакт считается наиболее вероятным, сезонность и универсальность ротавирусной болезни повышают вероятность респираторного распространения.В северных широтах, особенно в континентальной части Соединенных Штатов, пик заболеваемости приходится на осенние и зимние месяцы и географически распространяется с запада на восток. Одна из гипотез этих сезонных тенденций основана на доказательствах того, что ротавирус менее жизнеспособен во влажных условиях. Повсеместное распространение ротавируса подтверждается серологическими исследованиями, которые демонстрируют почти универсальность воздействия на детей к возрасту 3 лет. Однако младенцы в возрасте от 6 месяцев до 2 лет подвергаются наибольшему риску развития тяжелого заболевания — когда пассивно приобретенный материнский иммунитет ослаблен, а иммунная система хозяина еще не созрела.
140 миллионов случаев ротавируса ежегодно делают его ведущей причиной тяжелых гастроэнтеритов во всем мире. В Соединенных Штатах у трех четвертей детей в возрасте до 5 лет имеются симптомы ротавирусной инфекции. Несмотря на то, что ежегодно происходит 3 миллиона случаев диареи в домашних условиях, не более 50-100 детей в Соединенных Штатах умирают от этой болезни. Подавляющее большинство (около 85%) из 600 000 смертельных случаев ежегодно происходит в странах с низким уровнем дохода. Последние данные показывают, что заболеваемость снизилась в развитых странах, где ротавирусная вакцина стала широко доступной, но симптоматическая инфекция осталась стабильной во всем остальном мире.Смертность, однако, упала примерно на 30% с 1980-х годов в значительной степени из-за принятия рентабельных методов пероральной регидратации.
Несмотря на то, что ежегодно происходит 3 миллиона случаев диареи в домашних условиях, не более 50-100 детей в Соединенных Штатах умирают от этой болезни. Подавляющее большинство (около 85%) из 600 000 смертельных случаев ежегодно происходит в странах с низким уровнем дохода. Последние данные показывают, что заболеваемость снизилась в развитых странах, где ротавирусная вакцина стала широко доступной, но симптоматическая инфекция осталась стабильной во всем остальном мире.Смертность, однако, упала примерно на 30% с 1980-х годов в значительной степени из-за принятия рентабельных методов пероральной регидратации.
Какие патогены вызывают это заболевание?
Ротавирус — причина ротавирусного гастроэнтерита — представляет собой двухцепочечный сегментированный РНК-вирус семейства Reoviridae без оболочки. Несмотря на то, что он считается одним патогеном, род ротавирусов включает в себя большое разнообразие серологически и генетически различных групп, каждая из которых способна вызывать диарейные заболевания различной клинической тяжести и демографической специфичности. 11 геномных сегментов вируса кодируют 6 структурных (VP) и 6 неструктурных белков (NSP). Оба класса белков играют роль в вирусной инфекции и репликации, но вирусный капсид в значительной степени ответственен за выработку иммунитета.
11 геномных сегментов вируса кодируют 6 структурных (VP) и 6 неструктурных белков (NSP). Оба класса белков играют роль в вирусной инфекции и репликации, но вирусный капсид в значительной степени ответственен за выработку иммунитета.
Как эти патогены вызывают ротавирусную инфекцию?
Инфекция начинается, когда трипсин кишечника хозяина расщепляет VP4. Это событие раскрывает домен структурного белка, который затем связывает интегрин на поверхности его клеток-мишеней, которые ограничены ворсинчатым эпителием тонкой кишки.Затем конформационное изменение этого белка делает возможным слияние и проникновение ротавирусов. Однако механизм вируса, вызывающего диарею, не так хорошо изучен. Из патологических образцов ясно, что ротавирусная инфекция — независимо от вызываемого ею иммунного ответа — вызывает значительные повреждения слизистой оболочки кишечника. Клинические исследования показали, что степень этого повреждения коррелирует с тяжестью диареи. Разрушение кишечных ворсинок уменьшает общую площадь поверхности и общее количество зрелых, функционирующих эпителиальных клеток, необходимых для адекватного поглощения натрия, глюкозы и воды.Однако из гистопатологии также очевидно, что диарея ротавирусной инфекции может предшествовать разрушению кишечных ворсинок.
Разрушение кишечных ворсинок уменьшает общую площадь поверхности и общее количество зрелых, функционирующих эпителиальных клеток, необходимых для адекватного поглощения натрия, глюкозы и воды.Однако из гистопатологии также очевидно, что диарея ротавирусной инфекции может предшествовать разрушению кишечных ворсинок.
Мышиные модели предполагают альтернативный механизм: диарея может быть более секреторной, чем осмотической. Экспериментальные данные продемонстрировали, что экзогенное введение ротавирусного неструктурного белка NSP4 вызывает секреторное состояние за счет высвобождения кальция и, как следствие, активации поверхностного хлоридного канала. Этот предполагаемый энтеротоксин может также опосредовать секрецию через активацию кишечной нервной системы.Однако мутации в NSP4 не смогли продемонстрировать влияние на естественное течение болезни на животных моделях или на людях. На самом деле путь от ротавирусной инфекции до проявления диарейной болезни сложен и, вероятно, имеет многофакторную этиологию.
Иммунитет хозяина к ротавирусу перекликается с загадкой его патогенеза. Ротавирусная иммунизация работает, задействуя все стороны адаптивного иммунного ответа: антитела, цитотоксические Т-лимфоциты и ответы Т-хелперных клеток.Однако иерархия этих иммунных эффекторов не так хорошо изучена в контексте естественного иммунитета. Хотя ряд исследований показал, что иммунизация и естественная инфекция вызывают перекрестно-реактивные нейтрализующие антитела против структурных белков, таких как VP4 и VP7, другие испытания не смогли продемонстрировать важность титров нейтрализующих антител в обеспечении иммунитета. Тем не менее, хорошо известно, что IgA слизистой оболочки кишечника коррелирует с некоторой защитой от повторного инфицирования, но этот иммунитет является частичным и ослабевает в течение нескольких месяцев или лет.
Какие другие клинические проявления могут помочь мне в диагностике и лечении ротавирусной инфекции?
Есть некоторые признаки, указывающие на то, что ротавирус является вероятным патогеном. Например, рвота при ротавирусной болезни встречается чаще и длится дольше, чем при других желудочно-кишечных вирусных инфекциях. А кровавый понос почти всегда исключает ротавирус как диагноз.
Например, рвота при ротавирусной болезни встречается чаще и длится дольше, чем при других желудочно-кишечных вирусных инфекциях. А кровавый понос почти всегда исключает ротавирус как диагноз.
Какие еще дополнительные лабораторные исследования можно заказать?
Новые анализы на основе полимеразной цепной реакции (ПЦР) используются все чаще, чтобы извлечь выгоду из их повышенной чувствительности, почти полной специфичности и способности различать вирусные штаммы.Посев вирусов, хотя и возможен, не является ни возможным, ни легкодоступным в стандартных стационарных или амбулаторных лабораториях.
Как можно предотвратить ротавирусную инфекцию?
Ротавирус — это почти повсеместный патоген. К третьему году жизни почти все люди демонстрируют серологические доказательства воздействия вируса, хотя это не всегда соответствует широкому или длительному иммунитету. Восприимчивость к хозяину осложняется наличием множества вирусных серотипов и способностью вируса реассортировывать свои геномные сегменты аналогично вирусу гриппа. Таким образом, предотвращение инфекции создает уникальные проблемы, которые делают искоренение маловероятным. Однако первичная профилактика тяжелого ротавирусного гастроэнтерита — цель, которую удалось достичь за последнее десятилетие.
Таким образом, предотвращение инфекции создает уникальные проблемы, которые делают искоренение маловероятным. Однако первичная профилактика тяжелого ротавирусного гастроэнтерита — цель, которую удалось достичь за последнее десятилетие.
В прошлом веке не существовало эффективных стратегий профилактики ротавирусного гастроэнтерита. Хотя вирус считался передающимся через фекально-оральный контакт, общественные санитарные кампании мало повлияли на эпидемиологию болезни. Частично это может быть связано с альтернативным путем передачи через аэрозолизацию респираторных капель, устойчивостью патогена к окружающей среде и незначительной инфекционной дозой или обширным кругом хозяев.Несмотря на неспособность гигиенических мер остановить передачу ротавируса, Центры по контролю и профилактике заболеваний (CDC) по-прежнему рекомендуют помещать всех госпитализированных пациентов с задокументированной или подозреваемой ротавирусной диареей в контактную изоляцию.
Учитывая глобальный охват ротавируса и ограниченное влияние усилий в области общественной санитарии на заболеваемость, остро нуждался новый, более мощный инструмент в виде иммунизации. В 1998 г. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) лицензировало первую ротавирусную вакцину: RotaShield, четырехвалентный аттенуированный рекомбинантный вирус обезьяно-человека, разработанный Wyeth Ayerst.Несмотря на то, что вакцина достигла 90% эффективности в некоторых исследованиях фазы III и была рекомендована Консультативным комитетом по практике иммунизации (ACIP) для включения в календарь иммунизации детей, вакцина была снята с рынка только через год после ее лицензирования. Постмаркетинговое эпиднадзорное исследование продемонстрировало значительно повышенный риск кишечной инвагинации в течение 2 недель после вакцинации. Однако более глубокий анализ в течение длительного периода после контакта не выявил повышенного риска инвагинации у реципиентов вакцины.Несмотря на эти данные, вакцина была прекращена, но не раньше, чем был введен 1 миллион доз.
В 1998 г. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) лицензировало первую ротавирусную вакцину: RotaShield, четырехвалентный аттенуированный рекомбинантный вирус обезьяно-человека, разработанный Wyeth Ayerst.Несмотря на то, что вакцина достигла 90% эффективности в некоторых исследованиях фазы III и была рекомендована Консультативным комитетом по практике иммунизации (ACIP) для включения в календарь иммунизации детей, вакцина была снята с рынка только через год после ее лицензирования. Постмаркетинговое эпиднадзорное исследование продемонстрировало значительно повышенный риск кишечной инвагинации в течение 2 недель после вакцинации. Однако более глубокий анализ в течение длительного периода после контакта не выявил повышенного риска инвагинации у реципиентов вакцины.Несмотря на эти данные, вакцина была прекращена, но не раньше, чем был введен 1 миллион доз.
После отзыва RotaShield две новые живые аттенуированные ротавирусные вакцины получили лицензию: RotaTeq и RotaRix, производимые Merck и GlaxoSmithKline, соответственно. RotaTeq, как и его предшественник RotaShield, представляет собой пероральную живую аттенуированную вакцину, которая включает четыре серотипа иммуногенного поверхностного белка VP7, но на фоне ротавируса крупного рогатого скота, а не обезьян.Она очень эффективна (> 98%) в профилактике тяжелого гастроэнтерита и не связана с инвагинацией с момента ее выпуска в 2006 году. RotaRix — также пероральная живая аттенуированная вакцина — отличается от двух других продуктов тем, что является моновалентной и получено из изолята ротавируса человека. Его эффективность приближается к двум другим вакцинам (около 90%) в предотвращении тяжелого гастроэнтерита, что вызвало одобрение FDA в 2008 году.
RotaTeq, как и его предшественник RotaShield, представляет собой пероральную живую аттенуированную вакцину, которая включает четыре серотипа иммуногенного поверхностного белка VP7, но на фоне ротавируса крупного рогатого скота, а не обезьян.Она очень эффективна (> 98%) в профилактике тяжелого гастроэнтерита и не связана с инвагинацией с момента ее выпуска в 2006 году. RotaRix — также пероральная живая аттенуированная вакцина — отличается от двух других продуктов тем, что является моновалентной и получено из изолята ротавируса человека. Его эффективность приближается к двум другим вакцинам (около 90%) в предотвращении тяжелого гастроэнтерита, что вызвало одобрение FDA в 2008 году.
И RotaTeq, и RotaRix рекомендованы ACIP в качестве плановой иммунизации детей.RotaTeq одобрен для применения в возрасте 2, 4 и 6 месяцев, тогда как RotaRix необходимо вводить только в возрасте 2 и 4 месяцев. Другие ротавирусные вакцины разрабатываются и вводятся в развивающихся странах, чтобы преодолеть стоимость вышеупомянутых продуктов. Однако данные об эффективности этих новых продуктов немногочисленны. Хотя иммунизация является наиболее эффективным средством предотвращения госпитализации и смерти от ротавирусной диареи, стратегии вторичной профилактики, такие как пероральная регидратация, по-прежнему являются основой снижения смертности во всем мире.
КАКИЕ ДОКАЗАТЕЛЬСТВА для конкретных рекомендаций по ведению и лечению?
Андерсон, Э. Дж., Вебер, С. Г.. «Ротавирусная инфекция у взрослых». Lancet Infect Dis. об. 4. 2004. С. 91–9.
Desai, R, Curns, AT, Steiner, CA, Tate, JE, Patel, MM, Parashar, UD. «Гастроэнтерит по всем причинам и госпитализации с кодированием ротавируса среди детей в США, 2000-2009 гг.». Clin Infect Dis. об. 55. 2012. С. e28-34.
Дормитцер, ПР, Манделл, Г.Л., Беннет, Дж. Э., Долин, Р.«Ретровирусы». Принципы и практика инфекционных болезней Манделла, Дугласа и Беннета. 2010. С. 2491-4.
Файген, Р. Д., Черри, Д. Д., Деммлер-Харрисон, Г. Дж., Каплан, С. Л., Уорд, Р. Л., Бернштейн, Д. И., Штат, Массачусетс. «Ретровирусы». Учебник детских инфекционных болезней. 2009. С. 2245-70.
Кинг, К. К., Гласс, Р., Брези, Дж. С., Дагган, К. «Ведение острого гастроэнтерита у детей: пероральная регидратация, поддерживающая терапия и нутритивная терапия». MMWR Recomm Rep. об. 52 (РР-16). 2003. С. 1-16.
Pang, XL, Lee, B, Boroumand, N, Leblanc, B, Preiksaitis, JK, Yu Ip, CC. «Повышенное обнаружение ротавируса с помощью анализа полимеразной цепной реакции с обратной транскрипцией (ОТ-ПЦР) в реальном времени в образцах стула от детей с диареей». J Med Virol. об. 72. 2004. pp. 496-501.
Питцер В. Е., Вибоуд К., Симонсен Л. «Демографическая изменчивость, вакцинация и пространственно-временная динамика эпидемий ротавируса». Sci. об. 325. 2009. С. 290-4.
Plotkin, SA, Orenstein, WA, Offit, PA, Clark, HF, Offitt, PA, Parashar, UD, Ward, RL. «Ротавирусные вакцины». Вакцины. 2008. С. 715-731.
Рабони, С.М., Ногейра, М.Б., Хаким, В.М., Торресилья, В.Т., Лернер, Х., Цучия, Л.Р. «Сравнение латексной агглютинации с иммуноферментным анализом для выявления ротавируса в образцах фекалий». Am J Clin Pathol. об. 117. 2002. pp. 392-4.
Rossignol, JF, Abu-Zekry, M, Hussein, A, Santoro, MG.«Эффект нитазоксанида для лечения тяжелой ротавирусной диареи: рандомизированное двойное слепое плацебо-контролируемое исследование». Ланцет. об. 368. 2006. С. 124–9.
«Всемирная организация здравоохранения / Детский фонд Организации Объединенных Наций (ВОЗ / ЮНИСЕФ). Клиническое ведение острой диареи ». Совместное заявление ВОЗ / ЮНИСЕФ. 2004.
КОДЫ DRG и ожидаемая продолжительность пребывания
008.61 — Энтерит, вызванный ротавирусом
1209 — Доза вакцины против ротавируса
009.0 — Инфекционный колит, энтерит и гастроэнтерит
009.3 — Диарея предполагаемого инфекционного происхождения
009.2 — Инфекционная диарея
Ожидаемая продолжительность пребывания пациентов, госпитализированных по поводу ротавирусного гастроэнтерита, составляет 2-4 дня. Возникновение у хозяев с ослабленным иммунитетом или развитие осложнения продлит это пребывание на период времени, соизмеримый с серьезностью иммуносупрессии или осложнения.
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине».Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC. Лицензионный контент является собственностью DSM и защищен авторским правом.
Северная и Южная Америка США и Канада Латинская Америка Европа, Ближний Восток и Африка Европа, Ближний Восток и Африка (Лондон) Франция (Париж) Германия (Берлин) Италия (Болонья) Испания (Мадрид) Нидерланды (Альфен ан ден Рейн) Соединенное Королевство (Лондон) | Азиатско-Тихоокеанский регион Китай, Малайзия, Новая Зеландия, Филиппины, Гонконг, Южная Корея, Сингапур, Тайвань Япония Сингапур Австралия |
Что такое ротавирус? Причины, лечение и профилактика
Что такое ротавирус?
Ротавирус — это вирус, вызывающий диарею и другие кишечные симптомы.Он очень заразен и является наиболее частой причиной диареи у младенцев и детей младшего возраста во всем мире. Если посмотреть на ротавирус в микроскоп, он имеет круглую форму. Латинское слово «колесо» — «rota», что объясняет, как вирус получил свое название.
Ротавирус вызывает воспаление желудка и кишечника. Это может вызвать сильную диарею, рвоту, лихорадку, боль в животе и обезвоживание у младенцев, маленьких детей и некоторых взрослых.
Лекарства могут помочь с симптомами, но от ротавируса нет лекарства.Даже дети, которые были вакцинированы против нее, могут получить ее более одного раза.
Симптомы ротавируса
Если ваш ребенок контактировал с ротавирусом, симптомы не проявляются в течение примерно 2 дней. Затем у них будет:
- Повышенная температура, рвота и боль в животе. Ротавирус обычно начинается с этих симптомов, которые затем исчезают.
- Диарея начинается после исчезновения первых трех симптомов. Пока вирус проникает в организм вашего ребенка, диарея может длиться от 5 до 7 дней.
Продолжение
Позвоните своему врачу, если у вашего ребенка:
- Летаргия
- Частая рвота
- Меньшее желание пить жидкость
- Стул черный, с кровью или гноем
- Любая высокая температура у ребенка младше 6 месяцев
- Высокая температура более 24 часов у ребенка старше 6 месяцев
При всей рвоте и диарее ваш ребенок может не чувствовать желания есть или пить. Это может сделать их обезвоженными, что может даже стать опасным для жизни.Пожилые люди, особенно люди с другими заболеваниями или состояниями, также могут получить обезвоживание.
Если вы заметили какой-либо из этих симптомов обезвоживания, позвоните своему врачу:
- Беспокойство
- Плач без слез
- Незначительное мочеиспускание или сухость подгузников
- Головокружение
- Сухость во рту и горле
- Сильная сонливость
- Запавшие глаза
У взрослых часто наблюдаются похожие симптомы, но они, как правило, менее серьезны.
Причины ротавируса и факторы риска
Ротавирус может заразиться каждый, но чаще всего он поражает:
- Младенцы
- Маленькие дети
- Близкие родственники
- Те, кто работает с детьми, например, няни или работники по уходу за детьми
Продолжение
Если у вашего ребенка ротавирус, он находится в его фекалиях до появления симптомов и в течение 10 дней после их исчезновения. В то время, когда ваш ребенок вытирается после туалета, ротавирус может распространиться на его руки.Если они не моют руки, они могут загрязнить все, к чему прикасаются, в том числе:
- Мелки и маркеры
- Продукты питания
- Поверхности, такие как раковины и кухонные прилавки
- Игрушки, включая общую электронику, такую как iPad и пульты дистанционного управления
- Посуда
- Вода
Если вы дотронетесь до немытых рук ребенка или любого зараженного им предмета, а затем коснетесь своего рта, вы можете заразиться.
Дезинфекция — ключ к успеху.Ротавирус может жить на поверхностях и предметах неделями.
Диагностика ротавируса
Ваш врач, вероятно, поставит диагноз на основании медицинского осмотра и вопросов о симптомах.
В некоторых случаях они могут попросить лабораторию проанализировать образец стула вашего ребенка.
Лечение ротавируса и домашние средства
Специального лекарства для лечения ротавируса не существует. Антибиотики не могут прикоснуться к нему, а противовирусные препараты не помогают.
Продолжение
Ваш врач может порекомендовать лекарство, помогающее с симптомами, и жидкости для регидратации, чтобы восполнить минералы, потерянные при рвоте и диарее.
Ротавирус обычно проникает в организм вашего ребенка в течение недели. В течение этого времени давайте им много жидкости, чтобы нейтрализовать обезвоживание, в том числе:
Мягкие продукты, такие как крекеры, лучше всего. Избегайте яблочного сока, молока, сыра, сладких продуктов и всего остального, что может усугубить рвоту или диарею. Также избегайте сладких спортивных напитков.
Профилактика ротавирусов
Частое мытье рук и дезинфекция поверхностей помогают, но ничто не является гарантией.
CDC рекомендует сделать вашему ребенку прививку от ротавируса. Это снизит вероятность их получения. Если они все же заболеют, симптомы будут менее серьезными.
Часто задаваемые вопросы о ротавирусе — Национальный фонд инфекционных заболеваний
Что такое
ротавирус?Ротавирус — очень заразный вирус, которым заражаются почти все дети до пятилетнего возраста. Часто сопровождается лихорадкой, рвотой и диареей.Ротавирус — не единственная причина тяжелой диареи, но одна из самых распространенных и серьезных.
Хотя многие случаи протекают в легкой форме, другие могут быть тяжелыми и приводить к обезвоживанию. Обезвоживание может быть серьезным заболеванием.
Дети наиболее подвержены ротавирусной болезни в период с ноября по май, в зависимости от того, в какой части страны они проживают.
Почему обезвоживание может быть опасным для младенцев и маленьких детей?
Быстрая потеря жидкости, сопровождающая рвоту и диарею, может привести к обезвоживанию, во время которого в организме не хватает воды и солей (или электролитов), в которых он нуждается.Младенцы в возрасте до одного года, особенно с высокой температурой, легче всего страдают от обезвоживания из-за их меньшего веса. Иногда бывает необходимо провести регидратацию детей внутривенно. В самых тяжелых случаях обезвоживания у ребенка могут развиться судороги или шок, что в редких случаях может быть опасным для жизни.
Каковы другие симптомы ротавируса?
Ротавирус часто начинается с легкой лихорадки, за которой следует рвота и расстройство желудка, а также учащение водянистой диареи много раз в день.Все, кто ухаживает за маленькими детьми, должны знать симптомы ротавируса, в том числе:
- Частая водянистая диарея (часто с неприятным запахом, зеленая или коричневая)
- Частая рвота
- Лихорадка
- Боль в животе
Следующие признаки обезвоживания:
- Летаргия (ребенок не сосредотачивается на вас, менее реагирует на прикосновения или слова)
- Менее частое мочеиспускание
- При слезах нет слез
- Сухая прохладная кожа
- Сухость или липкость во рту
- Запавшие глаза или запавшее мягкое пятно на макушке
- Сильная жажда
Что мне делать, если я думаю, что у моего ребенка ротавирус?
Если вы считаете, что у вашего ребенка ротавирус, обратитесь к врачу.Ротавирус у маленьких детей и младенцев может быть очень неприятным как для родителей, так и для ребенка, поэтому очень важно быстро распознать его симптомы. В тяжелом случае у ребенка может быть до 20 эпизодов диареи или рвоты в течение 24 часов.
Обезвоживание — одно из наиболее серьезных потенциальных осложнений для инфицированных детей. Младенцу или малышу может потребоваться лечение внутривенными (IV) жидкостями в больнице.
Терапия по уходу на дому может использоваться для лечения неосложненных случаев диареи.Ребенку обычно дают жидкости, такие как растворы электролитов для перорального применения, чтобы восполнить потерю жидкости при диарее и рвоте. Однако сильная рвота может затруднить такую пероральную регидратационную терапию (ОРТ). Обсудите с лечащим врачом вашего ребенка, если посещение офиса необходимо.
Как распространяется ротавирус?
Ротавирус может передаваться как до, так и после того, как у детей появятся признаки болезни. Дети могут заразиться ротавирусной инфекцией, если засовывают пальцы в рот после прикосновения к чему-то, загрязненному стулом инфицированного человека.Обычно это происходит, когда дети забывают достаточно часто мыть руки, особенно перед едой и после туалета.
Люди, ухаживающие за детьми, также могут распространять вирус, особенно если они не моют руки после смены подгузников. Ротавирус устойчив к большинству дезинфицирующих чистящих средств, включая антибактериальные средства. Вирус может выжить в течение нескольких часов на руках человека и в течение нескольких дней на твердых и сухих поверхностях. В результате ротавирус может легко передаваться в семьях, а вспышки могут происходить в детских учреждениях, игровых группах и больницах.
Могу ли я уберечь моего ребенка от заражения ротавирусом?
Уберечь ребенка от ротавируса сложно. Улучшение гигиены и санитарии не очень хорошо способствовало сокращению ротавирусной инфекции. Поскольку вирус настолько широко распространен, даже самая чистая среда может быть заражена. Дети, которые ранее были инфицированы ротавирусом, могут снова заразиться, но повторные инфекции, как правило, протекают менее серьезно.
Ротавирус — это просто детская болезнь?
Взрослые могут быть инфицированы ротавирусом, но, как правило, у них более легкие случаи.Маленькие дети в возрасте от шести до 24 месяцев подвергаются наибольшему риску тяжелой ротавирусной болезни. Нет надежного способа предсказать, как ротавирус повлияет на вашего ребенка. Новым и будущим родителям следует поговорить со своим лечащим врачом во время или до первого визита к ребенку.
Дополнительные ресурсы
Ответы на испанском языке на вопросы родителей о ротавирусе
Ротавирусная вакцина: что вам нужно знать (VIS)
1.Зачем делать прививки?
Ротавирус — это вирус, вызывающий диарею, в основном у младенцев и маленьких детей. Диарея может быть тяжелой и приводить к обезвоживанию. У детей с ротавирусной инфекцией также часто наблюдаются рвота и жар.
До введения ротавирусной вакцины ротавирусная болезнь была распространенной и серьезной проблемой для здоровья детей в Соединенных Штатах. Почти все дети в США перенесли хотя бы одну ротавирусную инфекцию до своего 5-летия.
Каждый год до того, как вакцина стала доступной:
Более 400 000 детей младшего возраста должны были обратиться к врачу по поводу заболевания, вызванного ротавирусом,
Более 200 000 были обращены в отделение неотложной помощи,
От 55000 до 70000 пришлось госпитализировать, а
от 20 до 60 умерли.
С момента введения ротавирусной вакцины количество госпитализаций и обращений за неотложной помощью по поводу ротавируса резко сократилось.
2. Ротавирусная вакцина
Доступны две марки ротавирусной вакцины. Ваш ребенок получит 2 или 3 дозы, в зависимости от того, какая вакцина используется.
Дозы рекомендуются для этих возрастов:
Первая доза: 2 месяца
Вторая доза: 4 месяца
Третья доза: 6 месяцев ( при необходимости)
Ваш ребенок должен получить первую дозу ротавирусной вакцины до 15-недельного возраста, а последнюю — до 8-месячного возраста.Ротавирусную вакцину можно безопасно вводить одновременно с другими вакцинами.
Почти все дети, которым вводят ротавирусную вакцину, будут защищены от тяжелой ротавирусной диареи. И у большинства этих детей вообще не будет ротавирусной диареи.
Вакцина не предотвращает диарею или рвоту, вызванные другими микробами.
Другой вирус, называемый цирковирусом свиней (или его части), содержится в обеих вакцинах против ротавируса. Это не вирус, который заражает людей, и угроза безопасности неизвестна.Нажмите сюда, для получения дополнительной информации.
3. Некоторым младенцам нельзя вводить эту вакцину.
Ребенок, у которого была опасная для жизни аллергическая реакция на дозу ротавирусной вакцины, не должен получать новую дозу. Ребенку с тяжелой аллергией на какой-либо компонент ротавирусной вакцины не следует делать прививку. Сообщите своему врачу, если у вашего ребенка есть какие-либо серьезные аллергии, о которых вы знаете, включая серьезную аллергию на латекс.
Младенцам с «тяжелым комбинированным иммунодефицитом» (ТКИД) не следует вводить ротавирусную вакцину.
Младенцы, у которых была непроходимость кишечника, называемая «инвагинация», не должны получать ротавирусную вакцину.
Легко больные младенцы могут получить вакцину. Младенцы со средней или тяжелой степенью болезни должны дождаться выздоровления. Сюда входят младенцы с умеренной или тяжелой диареей или рвотой.
Проконсультируйтесь с врачом, если иммунная система вашего ребенка ослаблена из-за:
ВИЧ / СПИДа или любого другого заболевания, влияющего на иммунную систему
Лечение лекарственными препаратами, такими как стероиды
Рак или лечение рака с помощью рентгена или лекарств
4.Риск реакции на вакцину
Вакцина, как и любое лекарство, может вызвать побочные эффекты. Обычно они легкие и проходят сами по себе. Также возможны серьезные побочные эффекты, но они встречаются редко.
Большинство младенцев, которым вводят ротавирусную вакцину, не имеют с ней никаких проблем. Но некоторые проблемы были связаны с ротавирусной вакциной:
Легкие проблемы после ротавирусной вакцины: младенцы могут стать раздражительными или иметь легкую временную диарею или рвоту после введения дозы ротавирусной вакцины.
Серьезные проблемы после ротавирусной вакцины: Инвагинация — это вид непроходимости кишечника, лечение которой проводится в больнице и может потребовать хирургического вмешательства. Это происходит «естественным образом» у некоторых младенцев каждый год в Соединенных Штатах, и обычно причина этого неизвестна.
Существует также небольшой риск инвагинации кишечника в результате вакцинации против ротавирусной инфекции, обычно в течение недели после первой или второй дозы вакцины. Этот дополнительный риск оценивается в диапазоне от 1 из 20 000 до 1 из 100 000 младенцев в США, получивших вакцину против ротавируса.Ваш врач может предоставить вам дополнительную информацию.
Проблемы, которые могут возникнуть после любой вакцины:
Любое лекарство может вызвать тяжелую аллергическую реакцию. Такие реакции от вакцины очень редки, по оценкам, менее 1 на миллион доз, и обычно происходят в течение от нескольких минут до нескольких часов после вакцинации.
Как и в случае с любым лекарством, существует очень малая вероятность того, что вакцина станет причиной серьезной травмы или смерти.
Безопасность вакцин постоянно контролируется.Нажмите сюда, для получения дополнительной информации.
5. Что делать, если возникла серьезная проблема?
Что мне искать?
При инвагинации кишечника и поищите признаки боли в животе и сильного плача. Вначале эти эпизоды могли длиться всего несколько минут и приходить и уходить несколько раз в час. Младенцы могут подтягивать ноги к груди.
У вашего ребенка может быть несколько раз рвота или кровь в стуле, или он может казаться слабым или очень раздражительным. Эти признаки обычно появляются в течение первой недели после первой или второй дозы ротавирусной вакцины, но обратите внимание на них в любое время после вакцинации.
Ищите все, что вас беспокоит, например, признаки тяжелой аллергической реакции, очень высокая температура или необычное поведение.
Признаки тяжелой аллергической реакции могут включать крапивницу, отек лица и горла, затрудненное дыхание или необычную сонливость. Обычно это начинается от нескольких минут до нескольких часов после вакцинации.
Что мне делать?
Если вы думаете, что это инвагинация , немедленно обратитесь к врачу. Если вы не можете связаться с врачом, отвезите ребенка в больницу.Сообщите им, когда вашему ребенку сделали ротавирусную вакцину.
Если вы считаете, что серьезная аллергическая реакция или другая неотложная ситуация, которая не может ждать, позвоните 9-1-1 или доставьте ребенка в ближайшую больницу.
В противном случае позвоните своему врачу .
После этого о реакции необходимо сообщить в «Систему сообщений о побочных эффектах вакцины» (VAERS). Ваш врач может подать этот отчет, или вы можете сделать это самостоятельно через веб-сайт VAERS по адресу www.vaers.hhs.gov или позвонив по телефону 1-800-822-7967.
VAERS не дает медицинских консультаций.
6. Национальная программа компенсации травм от вакцин
Национальная программа компенсации травм от вакцин (VICP) — это федеральная программа, которая была создана для компенсации людям, которые могли быть травмированы определенными вакцинами.
Лица, которые считают, что они могли пострадать от вакцины, могут узнать о программе и о подаче иска, позвонив по телефону 1-800-338-2382 или посетив веб-сайт VICP по адресу www.hrsa.gov/vaccinecompensation. Срок подачи иска о компенсации ограничен.
7. Как я могу узнать больше?
Спросите своего врача. Ваш лечащий врач может дать вам вкладыш в упаковку вакцины или порекомендовать другие источники информации.










 Грудное молоко способствует формированию нормальной микрофлоры желудочно-кишечного тракта, повышает иммунитет, снижает восприимчивость к патогенной микрофлоре. При грудном вскармливании необходимо соблюдать гигиену молочных желёз. Если ребёнок находится на искусственном вскармливании, то молочную смесь следует готовить на один приём, т.к. при длительном хранении может произойти размножение микроорганизмов. Для разведения смеси рекомендуется использовать кипячёную воду;
Грудное молоко способствует формированию нормальной микрофлоры желудочно-кишечного тракта, повышает иммунитет, снижает восприимчивость к патогенной микрофлоре. При грудном вскармливании необходимо соблюдать гигиену молочных желёз. Если ребёнок находится на искусственном вскармливании, то молочную смесь следует готовить на один приём, т.к. при длительном хранении может произойти размножение микроорганизмов. Для разведения смеси рекомендуется использовать кипячёную воду; При завершении приготовления одного продукта и перехода к другому (например, от мясных изделий к фруктовому или овощному пюре) следует вымыть руки, заменить использованную разделочную доску и нож для сырых продуктов на аналогичный инвентарь для готовой продукции;
При завершении приготовления одного продукта и перехода к другому (например, от мясных изделий к фруктовому или овощному пюре) следует вымыть руки, заменить использованную разделочную доску и нож для сырых продуктов на аналогичный инвентарь для готовой продукции;
 Clin Infect Dis 2019; 5; 68 (6): 976–83.
Clin Infect Dis 2019; 5; 68 (6): 976–83. Педиатрия 2013; 131 (6): 1042–9.
Педиатрия 2013; 131 (6): 1042–9. Expert Rev Vaccines 2018; 17 (7): 593–606.
Expert Rev Vaccines 2018; 17 (7): 593–606. [Epub перед печатью]
[Epub перед печатью]