Обструктивный бронхит у детей симптомы и лечение: Обструктивный бронхит у детей: признаки, симптомы и лечение
Обструктивный бронхит у ребёнка: симптомы и лечение болезни
Доброго времени суток, дорогие мамочки и папочки. Сегодня мы поговорим о разновидности бронхита у детей – его обструктивной форме. Прочитав статью, вы узнаете, какие виды включает в себя данная патология, чем она может быть вызвана, какими симптомами сопровождается течение болезни, как диагностируется и какими методами проходит лечение и соблюдаются меры профилактики.
Что собой представляет
Бронхиты в общем своём понимании – частое явление в детском возрасте, особенно уязвимой считается возрастная категория от года до 6 лет, характерна для детей, которые посещают дошкольное учреждение.
Бронхит – процесс воспалительного характера, который протекает в бронхах малыша, который вызывают всевозможные микроорганизмы, аллергены, физические или химические факторы, наследственная предрасположенность.
Что касается обструктивной формы бронхита – это такое заболевание, при котором происходит обструкция бронхиальных путей (нарушение полноценной проходимости), что влияет на развитие у малыша дыхательной недостаточности.
Разновидности
В зависимости от того, как протекает процесс воспаления, различают такие виды:
- Острый. После того, как малыш выздоровел в ближайшее время не предполагается повторное заражение.
- Хронический. Повторное заражение может возникать три-четыре раза в году.
По тому, на какой стадии находится данное заболевание, различают:
- Лёгкая форма. Характерна слабость и не сильный кашель.
- Средняя. Характерные признаки: повышение температуры, наличие головной боли.
- Тяжёлая форма. Возможны, астматические приступы, потеря сознания. Также такую форму имеет бронхит аллергического происхождения.
Факторы, способствующие развитию
Стимулировать развитие обструктивной формы бронхита может наличие таких факторов:
- Окружающая среда:
- плохая экология;
- пассивное вдыхание табачного дыма.
- Анатомические и функциональные особенности:
- строение диафрагмы;
- у грудничков значительно суженные дыхательные пути по сравнению с детьми школьного возраста и взрослыми;
- железистая бронхиальная ткань увеличена;
- выработка мокроты повышенной вязкости;
- нехватка иммунитета местного действия.
- Состояние здоровья малыша перед развитием болезни:
- аллергия;
- увеличенный тимус;
- инфекции в период внутриутробного развития;
- рахит;
- ранняя отмена грудного вскармливания;
- как осложнение после перенесения вирусных инфекций, в частности, в грудном возрасте;
- низкий вес тела малыша.
- Состояние здоровья родителей, их склонность к алкоголизму.
- Наследственный фактор. Дети могут иметь предрасположенность к возникновению данной патологии. Также у них может быть наследственный недостаток антитриспина в организме.
Обструктивный бронхит у детей, симптомы
При такой форме бронхита у малышей чаще всего наблюдаются такие признаки:
- Утруднённое дыхание, тяжёлое. При вздохе прослушивается свист в бронхах, возможна одышка.
- Увеличение показателей температуры тела, в среднем выше 38, до 39,4 градусов. Наблюдается вялость, сонливость, ломота в суставах.
- Сухой кашель лающего характера. Мокрота не обильная. Интенсивность кашля возрастает в послеобеденные часы и в ночное время.
- Ринит.
- Возможна отёчность горла.
- Возможны болезненные ощущения в области между лопатками.

Если мы говорим о детках, не достигших годовалого возраста, то для них свойственно наличие таких симптомов:
- Малыш беспокойный, капризный.
- Интенсивный кашель, который может доходить до рвоты.
- Дыхание хриплое, шумное, свистит при вздохе.
- Возможно увеличение объёмов грудной клетки.
- Ринит.
- Плач хриплого характера.
- Резкое возрастание температуры тела.
Диагностика
При появлении характерных симптомов необходимо обратиться за помощью к педиатру. Для начала он проведёт первичный осмотр состояния малыша, прослушает грудку, посмотрит горлышко, проверит размеры и болезненность лимфоузлов. Потом врач отправит вас на диагностику, которая может включать в себя следующие исследования:
- Общий анализ крови.
- Биохимия.
- Цитологическое исследование мокроты.
- Рентгенограмма.
- Спирометрия.
- Проба на аллергены.
После того, как на основании исследований будет определён диагноз, педиатр или назначит лечение сам, или направит вас к другому, узкому, специалисту: аллергологу, пульмонологу, отоларингологу.

Как лечить обструктивный бронхит у детей
Важно знать, что лечение может проводиться амбулаторно, при посещении врача в поликлинике, два-три раза в неделю, так и стационарно, круглосуточно находясь в больнице.
При появлении специфических симптомов необходимо экстренно обратиться к врачу. Не нужно заниматься самолечением, вы элементарно можете перепутать и неправильно начать терапию.
Такой случай был у моей подруги Светы. Она с детства сама очень боится врачей и лечится только народными способами, поэтому с рождением дочери решила обращаться в больницу только в крайних случаях. Так ей однажды пришлось идти в поликлинику, врач поставил ребёнку диагноз – обструктивный бронхит, назначил лечение, малышке тогда был годик. Всё благополучно разрешилось. Спустя, приблизительно три года, у девочки появились симптомы, по мнению Светы, идентичные тем, что были при обструкции. Она, недолго думая, открыла карточку и нашла назначения врача. Но малышке становилось всё хуже. В это время к ним в гости пришла бабушка. Когда она увидела, в каком уже состоянии находится ребёнок, срочно вызвала скорую. Девочка два дня пролежала в реанимации, её ели откачали. Если в прошлый раз у малышки обструктивный бронхит был вызван аллергической реакцией организма, то в этот раз имел инфекционную природу. Малышка в садике заразилась. Естественно, что лечение антигистаминными препаратами не смогло вылечить ребёнка, и болезнь стремительно прогрессировала.
Что же включает в себя курс лечения такой формы бронхита:
- Щадящая диета. Исключение из рациона продуктов, что могут повлиять на развитие аллергии или просто являются тяжёлыми для переваривания.
- Повышенное употребление жидкости, особенно тёплое питьё и травяные настои.
- Препараты, которые стимулируют отхаркивание и имеют муколитическое действие. Например, Лазолван, Флавамед.
- Лёгкий массаж, растирание, гимнастика для улучшения дыхания.
- Антигистамины при наличии аллергической реакции. Например, Зиртек, Эриус (препарат подбирается в соответствии с возрастными нормами).
- Применение бета-2-агонистов для купирования процесса обструкции. Например, Фенотерол.
- Антихолинергические препараты. Способствуют расширению просвета бронхов. Например, Атровент.
- Препараты, которые включают в себя комбинацию двух предыдущих медикаментов. Например, Беродуал.
- Теофилины, назначаются в редких случаях, применяются с повышенной осторожностью.
- Терапия, направленная на снятие воспалительного процесса. Например, приём Эреспала.
- При надобности назначаются антибиотики широкого спектра действия.
- Поддержание оптимальной влажности и температуры (70% и 22 градуса соответственно).
- Прогулки на свежем воздухе, только не в период обострения и не в плохую погоду; солнечные ванны.
Острый обструктивный бронхит у детей, лечение
Острый вид данной формы бронхита являет собой болезнь, для которой характерен синдром обструкции, при котором нарушается проходимость бронхиальных путей, отёк слизистой, скопление слизи на стенках бронхов, вазосекреции, рефлекторный спазм.
Обязательной считается госпитализация детей раннего возраста, особенно грудничков, при средней и тяжёлой степени течения болезни.
- Назначается щадящий режим.
- Проветривание помещения.
- Диета. Сейчас не время перегружать организм.
- Обильное питьё.
- Антибиотики назначаются только в случаи болезни бактериального происхождения.
- Устранение обструкции с помощью медицинских препаратов.
- Лечение сопутствующих симптомов.
Когда срочно нужно вызывать врача
- Возникновение обструкции у ребёнка до года.
- Симптомы интоксикации (высокая температура, тошнота, отсутствие аппетита, рвота).
- Одышка, акроцианоз (синюшность кожных покровов).

Обструктивный бронхит у детей: симптомы и лечение
Дети от одного года до шести лет очень часто болеют бронхитом, особенно те, кто посещает детский сад. Это болезнь дыхательного аппарата человека, которая характеризуется воспалением слизистой оболочки трахеобронхиального древа. Известны следующие причины бронхита: инфекционные (вирусы или другие микроорганизмы), аллергии, реакция на физико-химические раздражители.
Виды и причины обструктивного бронхита
Воспаление бронхов дифференцируют на острую и рецидивирующую формы. Симптомы острой формы воспаления бронхов отличаются стремительным началом и, как правило, быстрым окончанием с абсолютным выздоровлением, если правильно проведено лечение. Но иногда оно может перерасти в хронику или в пневмонию, если малыш часто болеет обструктивным бронхитом.
У детей, перенесших обструктивный бронхит в острой форме, под действием различных факторов может развиться хроническая форма, при этом воспаление охватывает полностью стенку бронхов и ткани вокруг. В целом симптомы похожи на острую форму, только болезнь длится гораздо дольше.
Обструктивный бронхит у детей до года часто проявляется при проникновении в органы дыхания инородного вещества из-за нарушения акта глотания, гастроэзофагеальной рефлюксии, других отклонений в строении пищевода и носоглотки. У детей старше двух лет причиной возникновения непроходимости бронхов могут быть инвазии.
Известны причины, которые предрасполагают к появлению бронхообструктивного синдрома. К таковым относят такие отличительные черты анатомии дыхательных органов маленьких детей как: неширокие дыхательные пути; производство клейкой мокроты; особое устройство диафрагмы; неполноценный локальный иммунитет; нежный эпителий бронхов.
Имеет значение и самочувствие больного перед болезнью, так называемый преморбидный фон:
- аллергии и предрасположенность к ним;
- дефицит витамина Д;
- разрастание тимуса;
- дефицит веса;
- перенесенные внутриутробно инфекции;
- преждевременный перевод на кормление молочной смесью;
- острые респираторные заболевания в младенческом возрасте.
Также огромное влияние оказывает окружающая среда (неблагополучная экология в месте проживания семьи; табакокурение; состояние здоровья родственников, в том числе алкоголизм).
Аллергический обструктивный бронхит у детей
В последнее время наиболее часто встречается аллергический обструктивный бронхит у детей.
В детском возрасте сложно диагностировать эту болезнь, потому что главным признаком ее является кашлянье. В младенчестве аллергический обструктивный бронхит переносится очень тяжело, ребенок страдает от бессонницы, потери аппетита, начинает капризничать и устраивать истерики. Возможно появление приступов удушья при долгом контакте с аллергеном.
В начальной острой форме симптомы можно снять применением антигистаминных препаратов. При лечении аллергического бронхита ни в коем случае нельзя давать малышу антибиотики. Если плохо пролечить этот бронхит, то он может перейти в хроническую форму.
Большое значение приобретает профилактика аллергических реакций у детей с раннего возраста.
Симптомы бронхита
Главным проявлением обструктивного бронхита служит синдром обструкции бронхов. Для него характерны следующие симптомы: свистящая и громкая респирация; подключение к дыханию дополнительной группы мышц; приступы удушья; непродуктивный кашель.
Через пару дней после начавшейся болезни начинают проявляться симптомы бронхообструкции. У ребенка увеличивается количество дыхательных движений (более 50 раз в мин), слышимая свистящая респирация, ему трудно сделать выдох. Наблюдается субфебрилитет. Малыш беспокоится, ищет наиболее удобное расположение для тела. Длительность этого периода примерно два-три дня, а у рахитичных детей он более длительный.
Проводя лечение обструктивного воспаления бронхов надо помнить, что у детей раннего возраста это заболевание обусловлено отеком слизистой оболочки и производством клейкой мокроты. А у более старших детей главную роль играет бронхоспазм.
Комплекс симптомов обструкции бронхов может проявляться и при следующих заболеваниях: бронхиальная астма, стенозирующий ларинготрахеит, попадание инородного тела в дыхательные пути, острый облитерирующий бронхиолит, бронхолегочная форма мукосвицидоза, инвазионные болезни легких.
Лечение обструктивного бронхита
Детей с обструктивным воспалением бронхов переводят в стационар по следующим причинам:
- малоэффективное домашнее лечение на протяжении трех часов;
- первоначальное тяжелое самочувствие ребенка;
- невозможность обеспечить полноценный уход за больным;
- большая опасность получения осложнений.
Проводя домашнее лечение необходимо ребенка сразу же перевести на гиппоаллергенную пищу. В этот период надо давать много теплого питья в виде щелочной минеральной воды – Боржоми, Ессентуки.
Для разжижения мокроты используют отхаркивающие и муколитические средства, для чего с помощью специальных систем типа небулайзера проводят ингаляции. Назначаются лекарства с действующим веществом амброксол. Дополнительно их принимают два-три раза в день вовнутрь в форме таблеток или сиропа, дозы регулируют, с учетом веса и возраста ребенка.
Лечение обструктивного воспаления бронхов исключает прием противокашлевых препаратов.
Большую пользу приносит физиотерапевтическое лечение – массаж и дыхательная гимнастика.
Для облегчения отхождения мокроты используют специальную методику постурального дренажа. Для этого малыша укладывают лёжа на живот или на спину с опущенной головой. Затем производят ритмичные постукивания по его грудной клетке ладонями, сложенными «лодочкой», в течение одной минуты, со скоростью сорок – шестьдесят ударов в минуту. Затем после короткого перерыва повторят постукивания и так 4-5 циклов. Такую процедуру полезно проводить 2-3 раза в день.
Для детей разработано множество комплексов упражнений для дыхательной гимнастики в форме игр, с ее помощью можно не только остановить приступ удушья, но и излечить множество хронических болезней. Кроме того, это отличная профилактика в борьбе с простудами.
Чтобы снять симптомы аллергии ребенку назначают антигистаминные лекарства. Для детей с шести месяцев можно применять Парлазин или Зиртек, с двух лет назначают Эриус и Кларитин, а с пяти можно Телфаст.
Также лечение проводят с помощью бронхолитиков, веществ, действующих на тонус бронхиальных мышц. В острых случаях обструкции широко применяются лекарства, содержащие β2-агонисты, которые обладают повышенной эффективностью (результат отмечают в течение 5-10 мин). Назначают их три-четыре раза в сутки. Это тербуталин, сальбутамол и фенотерол. Кленбутерол обладает пролонгированным эффектом, но сам препарат менее активно расширяет бронхи.
В эту группу входят и лекарства с антихолинергическим эффектом, они начинают воздействовать на симптомы болезни минут через двадцать. Их хорошо использовать при острых респираторных заболеваниях ингаляционно три-четыре раза в сутки, например, препарат Атровент.
Лекарство Беродуал комбинирует в себе эффекты β2-агонистов и антихолинергических средств. Применяется в виде ингаляций в дозе 1 капля на кг веса ребенка, разведенная в 2 мл физраствора.
Очень осторожно и только под наблюдением педиатра можно применять эуфилин, относящийся к группе теофилинов, потому что его лечебная доза очень близка к токсической.
Наряду с этим, проводится и противовоспалительное лечение. Хорошо зарекомендовало себя применение фенспирида.
В тяжелых случаях обструктивного воспаления бронхов применяются глюкокортикоиды в виде ингаляций (Пульмокорт).
Антибиотики широкого спектра (пенициллинового ряда, макролидовой и цефалоспориновой групп) можно применять, если жар у ребенка держится более трех суток и имеются воспалительные изменения в анализе крови.
Следует помнить, что при лечении бронхита большое влияние оказывает окружающая среда. Поэтому необходимо создать комфортный микроклимат в помещении, где находится ребенок. Для этого систематически делают влажную уборку, проветривают комнаты и увлажненяют воздух.
Возможные осложнения
Если у детей с предрасположенностью к аллергии проведенное лечение неэффективно, то возможно развитие рецидивирующего бронхита, который проявляется 2-3 раза в год на фоне острых респираторных заболеваний.
Иногда обструктивный бронхит служит сигнальным признаком бронхиальной астмы, а это опасное заболевание с приступами удушья.
Профилактические мероприятия
Еще при планировании беременности производится профилактика обструктивного бронхита. Будущей матери стоит отказаться от табакокурения и других вредных привычек, полноценно питаться. Исключать даже пассивное курение, с осторожностью применять аллергенные продукты и средства.
Когда малыш родится, нужно не забывать о ценности длительного кормления грудным молоком. Чтобы уберечь младенца от инфекции не следует ходить с ним по местам массового скопления людей во время эпидемии.
Надо чаще прогуливаться на чистом воздухе и закаливать организм. Такая профилактика убережет ваше дитя от получения воспаления бронхов.
Обструктивный бронхит у детей: симптомы и лечение
Кашель у детей встречается довольно часто в практике педиатров. Действительно, сложно представить себе ребенка, который бы никогда не сталкивался с таким явлением. Кашель может быть вызван першением в горле из-за сухости воздуха, воздействия различных аллергенов (например, пыль, пыльца и прочее), а также инфекций. Часто кашель у детей лечится довольно легко, иногда, при развитии бронхитов, требуется лечение антибиотиками. Но иногда мамам приходится сталкиваться с таким понятием, как обструктивный бронхит у детей. И с этом заболеванием у них возникает множество вопросов.
Что такое обструктивный бронхит
Обструктивный бронхит представляет собой серьезное заболевание слизистой оболочки бронхиального дерева воспалительного характера. При попадании в дыхательные пути инфекции или любого другого раздражителя слизистая, выстилающая бронхи, воспаляется. Бронхи сужаются, вызывая синдром обструкции.
Мокрота скапливается в бронхах и плохо отходит. Возникает обструктивный бронхит.
Механизм возникновения обструктивных процессов в бронхах обусловлен скоплением мокроты. Слизистые, подвергнувшись воспалительному процессу, утолщаются, отекают, бронхиальные просветы сужаются, что вызывает сокращение бронхиальных мышц и компрессию дыхательных путей.
Причины возникновения заболевания
Обструктивным бронхитом, протекающим в острой форме, чаще всего болеют дети до 3 лет. Появление этого заболевания в них чаще всего происходит при инфицировании вирусом гриппа, РС-вирусом, цитомегаловирусом, аденовирусами. Другие вирусы, вызывающие обструкцию бронхов, составляют 20% случаев заражения. У детей старше 3 лет появление заболевания обуславливается микоплазменным или хламидийным вирусами.
Причины возникновения обструктивного бронхита у детей могут быть связаны со следующими негативными факторами:
- врожденные пороки органов дыхания;
- попадание в дыхательные органы инородного тела. Очень часто при неправильном вдохе во время приема пищи в бронхи детей попадают крошки или другие мелкие частицы. Инородное тело раздражает слизистую, травмируя ее. Раздраженная слизистая может воспалиться и послужить причиной возникновения патологии;
- аллергии. Различного рода аллергены, раздражающие слизистую бронхов, способствуют возникновению аллергического бронхита, осложняющегося, обструктивным бронхитом;
- вирусные и аденовирусные инфекции. Спускаясь из носоглотки в бронхиальное дерево, вирусы поражают слизистую. Может возникнуть как следствие синдром обструкции, осложненный бронхитом;
- бактериальные инфекции. Стафилококк, пневмококк, стрептококк, гемофильная палочка могут сыграть немаловажную роль в возникновении заболевания;
- неблагоприятные условия внешней среды – загазованность, большая концентрация дыма, паров бензина.
Стоит отметить, что возникновение патологии связано с уже протекающими инфекционными процессами в организме ребенка. Нередко такого рода бронхит может быть и осложнением ОРВИ, ОРЗ, гриппа, ангины. Через 2-3 суток после начала заболевания или переохлаждения ребенка появляются первые симптомы болезни. Признаки, говорящие о начале обструктивного бронхита в первые сутки можно выявить у грудничков и детей с пониженным иммунитетом.
Симптомы обструктивного бронхита
Чтобы не принимать каждое покашливание ребенка за обструктивный бронхит, попробует идентифицировать характерные для этого заболевания симптомы.
1. Дыхание тяжелое. Сужения проходов в бронхах затрудняет естественный процесс вентиляции легких. Попадание воздуха в легкие затруднено. При вдохе можно услышать свист. Появляется отдышка.
2. Навязчивый, лающий, не приносящий облегчения кашель, со скудным отделением мокроты значительно усиливающийся в вечернее и особенно ночное время.
3. У ребенка возникают сонливость и вялость. Повышение температуры тела до 38-39,5 градусов.
4. Насморк, покраснение и отечность горла.
Обструктивный бронхит – достаточно серьезное заболевание. Поэтому при наличии вышеперечисленных признаков у ребенка, его следует незамедлительно показать врачу.
Симптоматика у малышей в грудном возрасте немного отличается:
- Ребенок становится беспокойным;
- Непрерывный, сильный кашель вызывает рвоту;
- Дыхание шумное, хриплое, слышен присвист. Грудная клетка увеличивается и вздувается. В процесс дыхания вовлекаются мышцы межреберного пространства;
- Появляется насморк;
- Плач становится осиплым;
- Повышается температура тела.
У детей старшего подросткового возраста к перечисленным симптомам добавляется боль между лопатками. Довольно громкий свист при дыхании, можно услышать в соседней комнате, мокрота желтого оттенка.

Лечение обструктивного бронхита
Успех лечения обструктивного бронхита у детей зависит не только от правильно подобранных медикаментозных препаратов. Большую роль играют соблюдение режима и питание заболевшего ребенка.
Если температура не повышена, не нужно требовать от него соблюдения постельного режима. Достаточно, просто ограничить подвижность у больного. Дети незаметно переносят заболевание, излишняя подвижность может привести к возникновению отдышки. При высокой температуре требуется соблюдение строгого постельного режима. Прогулки на свежем воздухе в теплую, не ветреную погоду благотворно отразятся на процессе выздоровления.
Педиатры рекомендуют обеспечить малышу обильное питье. Оно способствует выводу токсинов из организма и разжижению застоявшейся в бронхах мокроты. Стоит остановить выбор на питье в виде компотов и морсов приготовленных из свежих или замороженных ягод, соках. Минеральная вода и некрепкий сладкий чай предотвратят повышение ацетона в моче. Питье должно быть не только обильным, но и теплым. Еда должна быть легкоусвояемой и содержать большое количество витаминов. Можно готовить супы на курином бульоне и пюре.
Особенно важно из рациона малыша, во избежание приступов обструкции, исключить продукты, содержащие такие аллергены, как: мед, апельсины, мандарины и прочие цитрусовые, шоколад. Так же не стоит применять пряности в процессе приготовления пищи. Ежедневно нужно проводить влажную уборку помещения с последующим проветриванием. Нельзя применять для уборки дезинфицирующие моющие средства, особенно хлорсодержащие.
Заболевание достаточно просто и легко можно вылечить дома, пользуясь рекомендациями лечащего педиатра. Но бывают такие ситуации, когда необходима срочная госпитализация больного.
Состояния, требующие срочной госпитализации
- при кашле кожа носогубного треугольника и кончиков пальцев, ногти становятся синюшного цвета. Увеличивается частота дыхания. Это говорит о возможном возникновении дыхательной недостаточности;
- появление симптомов ярко выраженной интоксикации: слабость, резкое снижение аппетита, тошнота, вялость, повышение температуры тела;
- обструкция у детей грудного возраста.
Медикаментозное лечение
Обязательными для назначения при обструктивном бронхите, особенно в начальном периоде заболевания, являются противовирусные препараты. В лечении грудничков используют следующие лекарственные формы: в виде свечей, капель, сиропов. Детям, более старшего возраста, от 3 лет назначают препараты в таблетированном виде.
Антибиотики применяют только в случаях необходимости. Наличие воспалительных изменений в результате лабораторного исследования анализов мочи и крови, появление влажных хрипов и изменение цвета мокроты (желтого, желто-зеленого оттенка), проявление симптомов сильно выраженной интоксикации, затянувшийся период гипертермии (больше 3-4 дней) могут послужить причинами назначения антибактериальной терапии.
При лечении обструктивного бронхита у детей мамы должны помнить, что лечить заболевания самостоятельно при помощи антибиотиков является варварством. Антибактериальная терапия назначается только в том случае, если болезнь вызвана бактериями. Чтобы избежать сомнений по этому поводу, нужно сделать общий анализ крови. При наличии бактериальной инфекции, обструкцию лечат в комплексе с приемом антибиотиков, во всех остальных случаях эти препараты противопоказаны малышу.
Основной принцип лечения заболевания основывается на выведении застоявшейся мокроты. Для таких целей к лечению подключают мукорегуляторные средства. Вещества, входящие в их состав, способствуют разжижению мокроты и облегчают ее отделение. Длительность курса лечения от 7 до 10 дней.
Когда приступообразный, мучительный кашель увлажняется, разжиженная мокрота недостаточно хорошо отходит, мукорегуляторы заменяют отхаркивающими препаратами. Препараты данной группы следует принимать в течение 5-10 дней. С целью купирования обструкции используют ингаляции или назначают бронхолитические препараты. Детям старшего возраста рекомендуют применение ингаляторов аэрозолей. К лечению рецидивирующего обструктивного бронхита присоединяют препараты теофиллина.
Склонным к аллергическим реакциям малышам назначают противоаллергические препараты. Гормональную терапию проводят только в случаях тяжелой и среднетяжелой обструкции. Они позволяют быстро купировать приступ.
Для ускорения процесса выздоровления можно воспользоваться вековым опытом народной медицины. Нужно обязательно помнить, перед применением методов и лекарственных средств народной медицины требуется обязательная консультация у лечащего врача. Самолечение может не только ухудшить состояние больного, но и нанести непоправимый вред его здоровью.
Народная медицина
Вареный лук с добавлением меда замечательное отхаркивающее средство. Если в течение дня ежечасно принимать по 1 чайной ложке медово-луковой смеси, уже к концу первых суток кашель уменьшится. Принимать такое средство рекомендуется на протяжении недели. Противопоказано детям, имеющим аллергию на мед.
Отвар шалфея на молоке поможет снизить температуру и успокоить непрерывный кашель. Хорошим потогонным и отхаркивающим действием обладает сахарный сироп, сваренный на настое измельченной хвои сосны или обычный настой из сосновых почек. Противопоказаний к применению такие средства не имеют.
Сок черной редьки с медом отличное отхаркивающее средство. Детям с аллергией на мед употреблять нельзя. Плоды инжира прокипяченные в молоке не вызывают никаких осложнений и не имеют противопоказаний. Такой отвар следует принимать горячим.
Хорошо помогают разжижению и выведению мокроты прогревание медово-водочными, медовыми, картофельно-медовыми и нейтрально — тепловыми компрессами. Обычные прогревания солью, картофелем, гречкой, хлебом.
Важно помнить, что использование горчичников или ингаляции с добавлением эфирных масел могут привести к осложнению, проявляющемуся бронхоспазмами.
Физиотерапия при обструктивном бронхите
- Физиотерапия — неотъемлемая часть комплексного лечения этого заболевания. Своими действиями процедуры физиотерапии позволяют улучшить кровоснабжение тканей, снижая воспалительные процессы и уменьшая болевые ощущения.
Физиопроцедуры, назначаемые при обструктивном бронхите: - Ингаляции с лекарственными травами;
- Теплолечение при использовании озокерита, парафина, лечебных грязей;
- УВЧ;
- Ультрафиолетовое облучение грудной клетки;
Самостоятельному выходу мокроты из бронхов способствует массаж спины и специальная дыхательная гимнастика.
Профилактика обструктивного бронхита
 Здоровый сон ребенка, ежедневные прогулки на свежем воздухе, исключение у детей аллергиков причин возникновения аллергии, влажные уборки и проветривание помещения, защита малыша от пассивного курения, повышение иммунитета, прибегая к процедурам закаливания – основные методы профилактики возникновения заболевания.
Здоровый сон ребенка, ежедневные прогулки на свежем воздухе, исключение у детей аллергиков причин возникновения аллергии, влажные уборки и проветривание помещения, защита малыша от пассивного курения, повышение иммунитета, прибегая к процедурам закаливания – основные методы профилактики возникновения заболевания.
Обструктивный бронхит опасное и серьезное заболевание, несущее за собой тяжелые осложнения. При первых признаках заболевания необходимо срочно обратиться за консультацией к врачу.
причины, симптомы и признаки, лечение, диета, последствия
Общие сведения о бронхите
Для педиатров пациенты с бронхитом являются частью повседневной работы. Инфекции дыхательной системы являются наиболее распространенными у детей. Почти все младенцы и младшие школьники заболевают бронхитом не один раз в год. Обычно с началом посещения детского сада происходит резкое накопление патогенов, и у многих родителей возникает ощущение, что их ребенок постоянно болен.
Обструктивный бронхит у детей встречается намного чаще зимой, чем летом, как все знают из личного опыта. Холодный воздух снаружи и сухой нагретый воздух в помещении увеличивает уязвимость слизистой оболочки бронхов для патогенов.
Является ли клиническое течение бронхита неосложненным или связано с бронхиальной обструкцией, отчасти вызвано генетической предрасположенностью ребенка. В зависимости от семейной истории бронхиальной астмы и аллергии риск может быть увеличен во много раз.
Ущерб здоровью, вызванный воздействием табачного дыма, является основным моментом, который нельзя недооценивать.
Бронхи передают воздух из трахеи (дыхательной трубки) в легкие. Когда эти пути воспаляются, продуцирование слизи увеличивается. Это состояние именуется бронхитом.
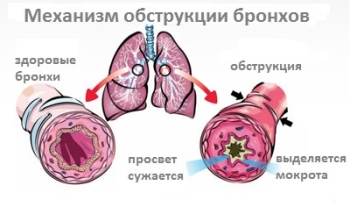
Бронхит бывает ассоциирован с бронхиальной обструкцией. Риск возникновения обструкции зависит от просвета воспаленного бронха: чем меньше просвет, тем более вероятна клинически значимая бронхиальная непроходимость. Это состояние и называется «обструктивный бронхит».
Бронхообструктивные признаки могут быть вызваны следующими патофизиологическими изменениями.
- Гладкие мышцы бронха сжимаются, что приводит к острой одышке.
- Слизистая оболочка респираторного эпителия отекает из-за воспаления, которое сужает бронхиальный просвет.
- Увеличенное производство слизи также забивает просвет.
Кроме того, из-за воспаления в респираторном эпителии функция ресничек уменьшается, и слизь не может транспортироваться адекватно. Аускультация легкого показывает хрипы.
Причины


В 90 % случаев острый обструктивный бронхит у детей возникает из-за вирусов, а остальные 10 % — бактериальные инфекции. У ребенка возможен хронический бронхит с обструкцией, если у него повторяются приступы острого бронхита, которые остаются недиагностированными и нелеченными. Другие причины хронического бронхита с обструкцией включают проживание ребенка в регионе со стойким промышленным загрязнением и пассивное вдыхание сигаретного дыма.
Вирусные инфекции, которые виновны в развитии обструктивного бронхита, включают:
- грипп;
- парагрипп;
- аденовирус;
- вирус Коксаки;
- риновирус;
- респираторно-синцитиальный вирус;
- вирус простого герпеса;
- бокавирус человека.
У ребенка может появиться вторичная бактериальная инфекция, приводящая к бронхиту с обструкцией. Однако это редко встречается у детей, у которых нет иммунодефицита или муковисцидоза.
У ребенка бактериальная инфекция развивается из-за следующих бактерий:
- микоплазма;
- хламидии;
- гемофильная палочка;
- моракселла катаралис;
- пневмококк.
Даже загрязнители воздуха могут привести к бронхиту с обструкцией у детей. Одним из основных загрязнителей воздуха, который может вызвать бронхит, является сигаретный дым. Исследования показывают, что если беременная женщина подвергается воздействию сигаретного дыма или после рождения в доме присутствует сигаретный дым, это вызывает рецидив обструктивного бронхита у детей.
Другие причины развития бронхита с обструкцией у детей:
- грибковая инфекция;
- хроническая аспирация;
- гастроэзофагеальный рефлюкс;
- аллергии.
Заразен ли обструктивный бронхит
Большинство детей с обструктивным бронхитом являются заразными, если причиной является инфекционный агент, такой как вирус или бактерия. Заразный период для бактерий и вирусов обычно длится до тех пор, пока у пациента есть симптомы, хотя некоторые вирусы будут контагиозны за несколько суток до появления симптомов. Контагиозные вирусы, вызывающие бронхит с обструкцией, перечислены в разделе причин.
Заразность проходит, когда симптомы ослабевают. Но бронхит, возникший из-за воздействия загрязняющих веществ, сигаретного дыма или других веществ окружающей среды, не является заразным.
Симптомы обструктивного бронхита у детей


Кашель
Основным проявлением обструктивного бронхита является кашель. Вначале он имеет тенденцию быть сухим и непродуктивным. С увеличением производства секреции слизь становится менее вязкой, что делает кашель более влажным. У некоторых младенцев такие сильные приступы кашля, что возможна рвота. После регрессии обструктивного бронхита неприятный сухой кашель все еще может оставаться на протяжении нескольких дней или недель. Это обусловлено транзиторной гиперреактивностью бронхиальной системы из-за воспаления, вызванного инфекцией.
Одышка и свистящее дыхание
Одышка постепенно увеличивается с тяжестью заболевания. Как правило, дети с обструктивным бронхитом при активности не могут дышать как обычно и начинают кашлять. Одышка в состоянии покоя обычно сигнализирует, что развились ХОБЛ (хроническая обструктивная болезнь легких) или эмфизема. Громкий свистящий звук слышен на выдохе, но в тяжелых случаях его можно услышать при вдохе. Это вызвано воспалением бронхов и сужением респираторных путей.
Другие симптомы
- Ощущение дребезжания в грудной клетке.
- Умеренная лихорадка.
- Насморк.
- Плохой сон из-за кашля.
- Стеснение и боль в груди.
- Чувство щекотания в задней части горла, что приводит к болезненности при глотании.
- Общее чувство недомогания.
Обструктивный бронхит у детей до года проявляется посинением кончиков ушей и носа, ногтей и губ
Вышеуказанные симптомы особенно опасны для детей до года, так как организм еще не силен, иммунитет не сформирован. Это становится причиной быстрого прогрессирования бронхита с обструкцией.
Диагностика
Обструктивный бронхит может подозреваться у пациентов с острой респираторной инфекцией с кашлем. Тем не менее поскольку многие более серьезные заболевания нижних респираторных путей вызывают кашель, обструктивный бронхит следует считать диагнозом исключения.
- Цитологическое исследование мокроты в диагностике обструктивного бронхита будет полезно при постоянном кашле. Слизь, которая выкашливается ребенком, будет проанализирована на наличие инфекций и других патологических составляющих.
- Рентген грудной клетки помогает врачу исключить пневмонию или другую инфекцию легкого. Если кто-то в семье курит, это исследование проводится для исключения проблем с легкими из-за воздействия пассивного курения.
- Бронхоскопия может потребоваться, чтобы исключить аспирацию инородных тел, туберкулез, опухоли и прочие хронические заболевания трахеобронхиального дерева и легких.
- Легочная функциональная проба представляет собой тест на дыхание, в котором используется устройство, известное как спирометр. Врач попросит ребенка дуть в устройство, чтобы измерить объем воздуха, который могут удержать его легкие, и определить, как быстро ребенок может выдохнуть. Это помогает врачу идентифицировать обструкцию у детей.
- Иногда дети с обструктивным бронхитом могут страдать от цианоза. При этом состоянии кислорода в крови недостаточно, что придает коже синеватый оттенок. Если врач наблюдает голубоватый оттенок кожи, он выполнит тест под названием пульсоксиметрия. Она помогает измерять количество кислорода в крови ребенка. Это безболезненный, неинвазивный тест, заключающийся в прикрепление маленького датчика к пальцу или носу вашего ребенка.
Чем и как лечить обструктивный бронхит у детей


В целом, бронхит можно лечить симптоматично, потому что в большинстве случаев он вызван вирусной инфекцией, от которой не существует конкретного лечения.
Для достижения этой цели врач назначит комбинацию лекарств, которые раскрывают бронхиальные дыхательные пути и размягчают слизь, чтобы ее легче было откашлять. Рекомендуется постельный режим.
Наиболее эффективным средством контроля над кашлем и продуцированием мокроты у пациентов с хроническим обструктивным бронхитом является предотвращение экологических раздражителей, особенно сигаретного дыма.
Лечение обструктивного бронхита у детей включает прием ряда препаратов.
Бронходилататоры
Бронхит с обструкцией затрудняет дыхание ребенка из-за сужения респираторных путей. Поэтому врач назначит бронхорасширяющие средства.
Они расширяют воспаленные дыхательные пути и уменьшают отек. Это позволяет ребенку дышать более свободно, без свистящего дыхания, боли или дискомфорта.
Исследования (хоть и ограниченные) показали преимущество применения бронходилататоров и возможное превосходство в отношении антибиотиков для облегчения симптомов бронхита.Альбутерол и Метапротеренол расслабляют гладкие мышцы бронхов, мало влияя на сократительную способность сердца.
Теофиллин и Ипратропиум применяется для контроля таких проявлений, как хронический кашель, одышка, бронхоспазм у стабильных пациентов с хроническим обструктивным бронхитом.
Системные кортикостероиды
Это Преднизолон, Преднизон, Дексаметазон.
Для детей с обострением хронического обструктивного бронхита возможен краткий курс системной кортикостероидной терапии для облегчения свистящего дыхания и воспаления.
Ингаляционные кортикостероиды
Кортикостероиды — наиболее мощные противовоспалительные средства. Ингаляционные формы являются активными местно, практически не проникают в системный кровоток. У детей, которые стабильны при хроническом бронхите с обструкцией, лечение бронходилататором длительного действия в сочетании с ингаляционной формой кортикостероида может способствовать облегчению хронического кашля.
Беклометазон вызывает прямую релаксацию гладких мышц и может снижать активность и количество воспалительных клеток, что уменьшает гиперреактивность респираторных путей.
Флутиказон обладает чрезвычайно сильной сосудосуживающей и противовоспалительной активностью.
Будесонид снижает воспаление в респираторных путях, ингибируя множественные виды воспалительных клеток и снижая продукцию медиаторов, которые участвуют в астматической реакции.
Муколитики
Муколитические препараты вызывают разжижение слизи бронхов (мокроты), чтобы облегчить ее откашливание. Среди муколитиков наиболее известны Ацетилцистеин, Бромгексин и Амброксол.
- Ацетилцистеин обладает противовоспалительным эффектом.
- Бромгексин активирует ферменты, которые расщепляют молекулы слизи и стимулируют железистые клетки для увеличения продуцирования слизи, снижая её вязкость.
- Амброксол является результатом распада бромгексина. В дополнение к его эффектам он стимулирует выработку сурфактанта (вещества, выстилающего изнутри альвеолы легких). Это помогает легким всасывать и усваивать кислород.
Некоторые травяные вещества, такие как плющ, также относятся к муколитическим средствам. Как правило, терапевтическое значение всех этих так называемых сиропов от кашля не следует переоценивать. Гораздо важнее, чтобы дети достаточно пили и делали ингаляции.
Антибиотики
Антибиотики при обструктивном бронхите у детей назначаются в случае бактериальной инфекции. Выбор соответствующего антибиотика зависит от возраста ребенка, потому что в разных возрастных группах есть своя преобладающая патогенная группа.
После получения антибитикограммы антибиотикотерапия может быть определена в соответствии с чувствительностью и резистентностью бактерий. Между внегоспитальными и внутрибольничными инфекциями бактериальные спектры также различаются. Иногда невозможно различить вирусную и бактериальную инфекции, поскольку клиническая картина и параметры крови могут быть весьма похожими. В этой ситуации ребенок будет лечиться антибиотиком, хотя это всего лишь вирусная инфекция с высокой температурой.
Амоксициллин и Клавуланат (Аугментин)


Это полусинтетический антибиотик с широким спектром бактерицидной активности, охватывающий как грамотрицательные, так и грамположительные микроорганизмы. Он работает, останавливая рост бактерий.
Это хороший альтернативный антибиотик для детей с аллергией или непереносимостью категории макролидов. Он обычно переносится хорошо и обеспечивает хорошее «покрытие» большинства инфекционных патогенов, но он неэффективен против видов Mycoplasma и Legionella. Период полураспада пероральной дозы составляет 1-1,3 часа. Хорошо проникает в ткани, но не проходит гематоэнцефалический барьер, что делает его бесполезным в борьбе с нейроинфекцией.
Эритромицин
Эритромицин принадлежит к группе макролидов. Макролидные антибиотики ингибируют рост или убивают чувствительные бактерии, снижая производство важных белков, необходимых бактериям для выживания. Он назначается при стрептококковой, стафилококковой, микоплазменной и хламидийной инфекций.
Азитромицин
Используется для лечения некоторых легкихили умеренных бактериальных инфекций (включая синусит, пневмонию). Это макролидный антибиотик, работает, останавливая рост бактерий.
Не давайте это лекарство ребенку младше 6 месяцев.
Тетрациклин
Тетрациклин действует на грамположительные и грамотрицательные организмы, а также на микоплазменные, хламидийные инфекции.
В определенных случаях тетрациклин применяется, если пенициллин или другой антибиотик невозможно использовать в лечении тяжелых инфекций, таких как клостридия, листерия и прочие.
Он меньше эффективен, чем Эритромицин.
Тетрациклин лучше всего работает, если принимать его натощак за час до или спустя 2 часа после еды. Принимать каждую дозу следует с полным стаканом воды (240 миллилитров). Не рекомендуется лежать 10 минут после приема этого лекарства. По этой причине не стоит принимать дозу прямо перед сном.
Тетрациклин может сделать кожу более чувствительной к солнечному свету. Используйте солнцезащитный крем и надевайте на ребенка защитную одежду, когда вам необходимо быть на солнце.
Детям до 8 лет принимать тетрациклин не следует. Тетрациклин может вызывать стойкое обесцвечивание зубов и может также оказывать влияние на рост ребенка.
Цефдиторен
Этот препарат принадлежит классу препаратов, известных как антибиотики-цефалоспорины.
Назначается при обострении хронического бронхита, который вызван чувствительными штаммами S pyogenes.
Цефдиторен лучше всего работает, если принимается с пищей.
Этот препарат не рекомендуется для более длительного использования (несколько месяцев) из-за повышенного риска побочных эффектов.


Триметоприм-сульфаметоксазол
Используется для лечения определенного типа пневмонии (пневмоцистной пневмонии) у пациентов с ослабленным иммунитетом. Этот препарат представляет собой комбинацию 2 антибиотиков: сульфаметоксазола и триметоприма. Как и тетрациклин, он обладает активностью против коклюша, но не действует на микоплазменные инфекции.
Следует пить много жидкости, принимая этот препарат, чтобы снизить риск развития образования камней в почках.
Не давайте этот медикамент ребенку младше 2 месяцев.
Амоксициллин
Этот препарат является антибиотиком типа пенициллина.
Производный от ампициллина, он обладает аналогичным антибактериальным спектром (некоторые грамположительные и грамотрицательные организмы). Имеет аналогичное пенициллину бактерицидное действие, действуя на восприимчивые бактерии во время стадии размножения, у него превосходная биодоступность и устойчивость к желудочной кислоте, более широкий спектр активности, чем у пенициллина.
Амоксициллин менее активен, чем пенициллин против Streptococcus pneumococcus; устойчивые к пенициллину штаммы также устойчивы к амоксициллину, но более высокие дозы могут быть эффективными. Препарат более эффективен против грамотрицательных организмов (например, N meningitidis, H influenzae), чем пенициллин.
Кларитромицин
Полусинтетический макролидный антибиотик. Он также используется для предотвращения определенных бактериальных инфекций.
Доксициклин
Представляет собой синтетический бактериостатический антибиотик широкого спектра в классе тетрациклина.
Детям до 8 лет использовать Доксициклин следует только в случаях тяжелых или угрожающих жизни состояний. Это лекарство может вызвать стойкое пожелтение или обесцвечивание зубов у детей.
Антибиотики лучше всего работают, если количество препарата в организме сохраняется на постоянном уровне. Поэтому принимать антибактериальные препараты следует в одинаковое время ежедневно.
Принимать антибиотики требуется, пока не будет закончен положенный курс, даже если симптомы пропадут спустя несколько дней. Слишком ранняя остановка приема лекарства позволит бактериям продолжить рост, что приведет к рецидиву инфекции.
Анальгетики/жаропонижающие
Анальгетики и жаропонижающие средства часто полезны для облегчения апатии, недомогания и лихорадки, ассоциированных с болезнью.
- Ибупрофен. Ибупрофен — нестероидный противовоспалительный препарат (НПВП). Он уменьшает выработку веществ, вызывающие воспаление и боль в организме. Ибупрофен применяется для понижения температуры и лечения воспаления или боли.
Симптомы обструктивного бронхита у детей и схема его лечения
Обструктивная форма бронхита – одно из самых опасных заболеваний. По степени тяжести оно стоит на втором месте после пневмонии. Чаще всего болезнью страдают дети в возрасте до 6-7 лет. Обусловлено это тем, что у малышей очень узкие просветы в бронхах.
Воспалительный процесс провоцирует скопление большого количества слизи в бронхиальных каналах, что приводит к утолщению слизистой оболочки и закупоривает бронхи.
Общее описание
Обструктивный бронхит – это сильный спазм бронхов, препятствующий выходу образующейся слизи. Сопровождается сильным кашлем и высокой температурой. Наиболее опасен он для детей в возрасте до 1-2 лет, т. к. у них не развит кашлевой рефлекс, способствующий отхождению мокроты. При сильном приступе кашля ребенок может даже задохнуться.
При обструкции слизистая оболочка бронхов разрастается, закупоривает дыхательные каналы. Мокрота и слизь скапливаются в них, затрудняя дыхание. Скопление мокроты вызывает сильное воспаление, отек бронхов, что приводит к серьезному кислородному голоданию.
Причины возникновения, чем опасен
Помимо наследственных аномалий пищевода, болезней ЖКТ и носоглотки, существует немало причин бронхита. Вызвать болезнь могут:


- вирусные инфекции;
- аллергия;
- герпес;
- микоплазмоз или хламидиоз;
- аденовирусы;
- наличие паразитов.
Склонны к обструкции бронхов недоношенные дети, с ослабленным иммунитетом. Факторы риска — генетическая предрасположенность (астма, рахит, муковисцидоз, врожденная гипоплазия легкого и т. д.), пассивное курение, загрязненная атмосфера. Обструктивный бронхит может возникнуть на фоне любого простудного заболевания или переохлаждения. К обструкции приводит недолеченный острый бронхит, болезни нервной системы.
Это заболевание очень опасно. Если вовремя не начать лечение, оно может вызвать осложнения, вплоть до летального исхода (особенно у малышей до 2 лет).
Последствия обструктивного бронхита:
- пневмония;
- нарушения работы сердца;
- пневмосклероз.
Классификация
Различают три формы обструктивного бронхита: острую, хроническую и аллергическую.

Острая форма возникает на фоне вирусной инфекции. Первые признаки болезни можно заметить уже через несколько дней после начала ОРВИ или гриппа. Появляется сильный кашель с хрипами, затрудненное дыхание.
Хронический или рецидивирующий обструктивный бронхит – результат не вылеченной острой формы. Характеризуется утренними приступами кашля, потливостью, утомляемостью, невысокой температурой. Заболевание может возникать несколько раз в год, быть спровоцировано переохлаждением.
Аллергическая форма обструктивного бронхита у детей носит приступообразный характер, возникает при тесном контакте с аллергеном. Часто сопровождается насморком, слезотечением, но не вызывает повышения температуры.
Любой вид бронхиальной обструкции опасен, протекает в очень тяжелой форме, особенно в возрасте до 2 лет. Лечить это заболевание необходимо только в стационаре, чтобы не вызвать серьезных осложнений.
Специфические и неспецифические признаки
При обструктивном бронхите развиваются такие первичные симптомы:
- сильный, изматывающий кашель, особенно в ночное время;
- покраснение горла;
- свистящее дыхание;
- хрипы;
- вздутие грудной клетки;
- одышка с затруднением выдоха;
- насморк;
- высокая температура.


Вторичные признаки:
- потеря аппетита;
- сонливость, слабость;
- повышенная потливость;
- тахикардия;
- боль в груди;
- судороги;
- рвота;
- посинение кожи лица и рук;
- учащенное дыхание.
Опасность заключается в стремительном прогрессировании заболевания, быстром отеке бронхов, что приводит к кислородному голоданию.
Как распознать болезнь
Младенцы страдают от обструкции мелких ответвлений бронхов (бронхиол). Обструктивный бронхит у детей до года называется бронхиолитом. Самые первые симптомы болезни — лихорадка, насморк, приступообразный кашель, удушье. Возникает сильный отек слизистой, препятствующий отхождению мокроты. Ребенок постоянно плачет, не может спать. Болезнь развивается очень быстро, нередко приводит к серьезным осложнениям.
Для детей в возрасте от 1 до 4 лет чаще диагностируется именно обструктивный бронхит. Обычно он появляется после перенесенных вирусных инфекций и вызывается бронхоспазмом. На ранней стадии заболевания кашель может быть редким, слабым.


Если болезнь вовремя не лечить, то через 3-4 дня появляются сильные приступы кашля, хрипы, повышение температуры, тяжелое, учащенное, свистящее дыхание, затрудненное при выдохе, и вздутие грудной клетки. Дополнительные симптомы — насморк и боль в горле. Кашель усиливается в ночное время.
У детей 4-6 лет обструктивный бронхит лечится быстрее. Благодаря развитию дыхательной мускулатуры кашель становится продуктивным, малыш может самостоятельно избавляться от мокроты. Процесс выздоровления ускоряется и тем, что в этом возрасте могут назначаться более серьезные препараты.
При обнаружении хотя бы некоторых перечисленных симптомов необходимо срочно вызывать врача. Ни в коем случае нельзя заниматься самолечением, использовать «проверенные» народные средства без консультации со специалистом.
Дети до 2 лет с признаками обструкции подлежат немедленной госпитализации.
Меры диагностики
Диагноз обструктивный бронхит ставится врачом на основании осмотра и прослушивания легких. Назначается общий анализ крови. Высокая СОЭ и повышенное содержание лейкоцитов говорят о серьезном воспалительном процессе.
Чтобы подтвердить диагноз и исключить пневмонию, назначается рентген. Если легочный рисунок усилен, но нет очагов инфильтрации, потемнения, то диагностируется обструктивный бронхит.
Как проходит лечение дневного недержания мочи у детей и что делать, если это происходит ночью — прочитайте статью на нашем сайте.
Предлагаем узнать все подробности об антибиотиках, которые используются при лечении пиелонефрита у детей.
А здесь есть статья о признаках и лечении еще одного заболевания мочеполовой системы у детей — цистите.
Как и чем лечить
Лечение острого обструктивного бронхита у детей до года проводится только в условиях стационара. От 2 лет и старше можно лечить в домашних условиях при условии, что состояние ребенка удовлетворительное, не вызывает опасений. Составлять схему лечения должен врач.


Обязательные процедуры:
- ингаляции с физраствором;
- промывание носоглотки;
- физиопроцедуры;
- массаж;
- диета;
- обильное теплое питье.
Как делают массаж при обструктивном бронхите у детей, смотрите видео:
Если бронхит имеет инфекционное происхождение или болезнь протекает тяжело, с длительной высокой температурой, то могут назначаться антибиотики. Для снятия бронхоспазма используются спазмолитики (Но-шпа или Папаверин).
При обструктивном бронхите ни в коем случае нельзя принимать противокашлевые препараты: используются только отхаркивающие, разжижающие мокроту (на основе амброксола).
В тяжелых случаях врач может назначить гормональную терапию, иногда с внутривенным введением Эуфиллина. Эффективны противовирусные лекарственные средства, например, Эреспал, иммуномодуляторы (Виферон, Интерферон, Кипферон). При выраженных симптомах аллергии применяются антигистаминные препараты.
Обязательные условия:
- поддержание высокой влажности в помещении;
- регулярное проветривание;
- соблюдение гипоаллергенной молочно-растительной диеты;
- ежедневная влажная уборка комнаты;
- частое и обильное питье (некислые морсы, чаи, минеральная вода без газа).
При обструктивном бронхите у детей нельзя использовать согревающие мази, горчичники и эфирные масла, при высокой температуре не делают компрессы и прогревания. Перед тем как начинать лечение народными средствами, необходимо проконсультироваться с лечащим врачом и убедиться, что у ребенка нет аллергии.
Узнайте о симптомах и лечении обструктивного бронхита у детей из видео доктора Комаровского:
Для молодых мам у нас есть статья о том, как и чем обрабатывать пупок новорожденного в домашних условиях.
А тем, кто еще только готовится стать мамой, мы хотим рассказать о необходимом наборе вещей для новорожденного.
Если у новорожденного начал кровить пупок, сразу вызовите вашего педиатра и послушайте, что на эту тему говорит доктор Комаровский.
Прогноз и меры профилактики
При правильном и своевременно проведенном лечении обструктивный бронхит полностью проходит и не повторяется. Но болезнь может носить рецидивирующий характер и может привести к тяжелым последствиям.
В группе риска находятся дети склонные к аллергии, с повышенным уровнем иммуноглобулина в крови. При частых рецидивах обструктивный бронхит перерастает в астму.
Профилактические меры:


- постепенное закаливание ребенка;
- укрепление иммунитета;
- своевременное лечение простуды и ОРВИ;
- соблюдение режима дня;
- полноценное питание.
Очень важно соблюдать в помещении правильный температурный режим (18-21С) и влажность (не менее 65%). Избегать контакта с аллергенами, не водить ребенка в людные места во время эпидемий, оградить от вдыхания табачного дыма, чаще гулять на свежем воздухе (лучше в лесу или у водоема).
Соблюдая эти рекомендации, можно сохранить здоровье малыша, не допустить появления заболевания и вызываемых им осложнений. Если избежать болезни не удалось, то необходимо проконсультироваться с врачом, который определит, как вылечить обструктивный бронхит у вашего ребенка.
Нужно строго следовать предписаниям педиатра и не пытаться вылечить болезнь самостоятельно. Это опасно. В случае тяжелого течения не стоит отказываться от госпитализации.
Вконтакте
Одноклассники
Мой мир
Первые признаки бронхита у ребенка без температуры и лечение
Статистика такова, что именно малыши 2-6 лет подвержены развитию бронхита, ведь иммунная система несовершенна и до 3-4 лет находится лишь на стадии формирования. В частности, дыхательная система крайне уязвима к натиску инфекции (вирусы, бактерии).

Родителям важно с особой внимательностью относиться к здоровью своих детей и не игнорировать появление приступообразного, частого кашля. Если не лечить бронхит на раннем этапе (при остром течении), то осложнения: пневмония, бронхиальная астма неизбежны.
Что такое бронхит?
Бронхит – респираторное заболевание с развитием воспалительного течения слизистой оболочки, выстилающей бронхи.
Это следствие факторов-провокаторов со способностью проникать в организм извне, приводить к неприятным признакам интоксикации, одышки, кашля с мокротой, слабости, недомогание, повышения высокой температуры.
Особенность бронхита – поражение бронхов и трахей, проявление кашля (хрипов) в легких, одышки в ночные часы. Этим отличается патология от иных схожих воспалительных заболеваний с охватом нижних (верхних) отделов дыхательных путей.
СПРАВКА! Воспалительный процесс при бронхите не распространяется на лёгкие, поэтому врачам не составляет особого труда быстро установить точный диагноз.
С учётом провоцирующих факторов по видам бронхит бывает:
- бактериальный
- вирусный
- аллергический.
Первые 2 формы вызваны инфекцией со способностью распространения в радиусе 10 м по окружности, поэтому считаются заразными. Ребенок может заболеть при чихании, кашле рядом пребывающего больного (зараженного) человека.
Бронхи и их функции
 Бронхи у детей имеют довольно рыхлое, несформированное состояние.
Бронхи у детей имеют довольно рыхлое, несформированное состояние.
Состоят из 3 оболочек:
- слизистой стенки, покрытой ресничным эпителием
- бокаловидных клеток, образующих слизистый секрет
- адвентициальной оболочки с образованием из соединительной ткани.
Бронхи выполняют 2 важные функции в организме:
- Транспортирующая, для подачи кислорода к легким и альвеолам из трахей
- Защитная с целью предохранения легких от поражения за счет формирования кашлевого рефлекса и человек в моменты откашливания самостоятельно может удалять из легких инородные тела.
Факторы риска развития бронхита у детей
 Основной провоцирующий фактор – микробы (вирусы бактерии), способные проникать в детский организм и бронхи извне, вызывая воспалительное течение.
Основной провоцирующий фактор – микробы (вирусы бактерии), способные проникать в детский организм и бронхи извне, вызывая воспалительное течение.
У малышей начинают проявляться симптомы простуды:
- головная боль
- сильный кашель (сухой, мокрый)
- высокая температура
- сопли.
Другие провоцирующие факторы:
- переохлаждения организма
- долгое пребывание в помещении при t -ниже 18 градусов
- укутывания малышей в случае развития воспаления бронхов на фоне мокрой, вспотевшей, быстро продуваемой кожи
- прорезывание зубов с возникновением кашля у детей до 2-ух лет по причине несовершенства иммунных механизмов
- респираторные инфекции (аденовирус, цитомегаловирус, вирус гриппа, бактерии) способные излишне сужать полость бронхов, затруднять дыхание, приводить к развитию вторичной инфекции и полному уничтожению эпителиальных стенок бронхов.
ВАЖНО! Независимо от возраста, дети чаще страдают вирусным бронхитом по причине раздражения полости бронхов агрессивными частицами (химические, токсические). Элементы вируса или аллергены сразу же начинают оказывать активное губительное действие при попадании в бронхи. Лечение нужно проводить сразу же при первых проявлениях воспалительного течения.
Именно дети тянут в рот грязные руки (игрушки, предметы быта), на которых оседают микробы. Также попадание инфекции в дыхательные пути бывает при контактах с заболевшими людьми.
Реже, но инфекция может попадать в бронхи с кровотоком, что бывает при врожденных пороках дыхательной системы у грудничков или в случае вдыхания паров никотина (бензина, химических растворителей), других раздражающих частиц (тополиный пух, пыльца растений, шерсть животных), вызывая развитие аллергической формы бронхита.
Симптомы бронхита у ребенка
Основные симптомы:
 сильный кашель с усилением в ночные часы
сильный кашель с усилением в ночные часы- одышка даже при незначительной подаче нагрузки на организм или в моменты пребывания ребенка в состоянии покоя
- клокотание, шуршание в бронхах по типу хрипов
- повышение температуры до 38 градусов при развитии бронхита вирусной (бактериальной) этиологии
- приступы тахикардии
- посинение покровов кожи
- напряженность живота по причине невозможного нормального вдыхания воздуха на фоне сильного сужения просвета бронхов.
Симптомы острого бронхита
Острый бронхит бывает у детей независимо от возраста, приводит к поражению исключительно внутреннего эпителия бронхов.
Длительность острой фазы составляет не более 3-х недель.
Провоцирующим фактором становится:
- невылеченная до конца бактериальная (вирусная) патология
- переохлаждение организма.
Острая фаза бронхита чаще сопровождается с:
- беспокоящим ознобом
- лихорадкой
- повышением температуры до 39 градусов
- слабостью
- интоксикацией
- отхождением слизистых выделений из носа
- снижением аппетита
- головной болью.
Отличительные особенности острого бронхита у детей:
- Появление лающего сухого кашля с усилением в ночные часы и повышение температуры с удержанием вплоть до 8-10 дней.
- Лихорадочное состояние наблюдается в случае поражения вирусами гриппа.
- Озноб беспокоит детей долгое время при поражении микоплазмами, аденовирусом.
- В первые 2-3 дня при прослушивании бронхов у малышей при остром бронхите наблюдаются грубые сухие хрипы и только через 2-3 дня переходят во влажную крупнопузырчатую стадию.
На заметку! В группу риска входят дети с ослабленной иммунной системой, наличие вич-инфекции, когда острая фаза бронхита может быстро перейти в хроническую. Подвержены развитию острой формы бронхита с течение до 3 недель подряд груднички до 1 года. Родителям важно быть бдительными и не допускать скопления мокроты в бронхах, для чего чаще переворачивать ребенка с одного бока на другой, вызывая искусственный кашлевой рефлекс для усиления отхождения мокроты.
Симптомы обструктивного бронхита
Данная форма бронхита нередко возникает внезапно, например, после того вдыхания ребенком паров никотина, лакокрасочных изделий в период поведения домашнего ремонта. Вызвать патологию могут обычные контакты детей с домашним животными.
Симптомы обструктивного бронхита обычно начинают проявляться на 3 4 день:
 хриплость дыхания с удлинением на выдохе
хриплость дыхания с удлинением на выдохе- сухой приступообразный затяжной кашель в сопровождении с рвотой
- вздутие грудной клетки
- свистящие хрипы при дыхании или прослушивании легких
- одышка
- отхождение большого количества мокроты.
Обструктивная форма считается тяжелой и опасной, поскольку приводит к резкому сужению просвета в бронхах, закупорке и скоплению мокроты. Если не провести вовремя лечение, то состояние может резко ухудшиться, начать развитие гипоксия, проявляться приступы удушья
Опасность обструкции бронхов – в развитии бронхиальной астмы. Родителям нельзя игнорировать приступы одышки, появление признаков обструкции чаще 1 раза в год. Если дети неустойчивы перед развитием астмы, то при обструкции бронхов необходимо принимать срочные лечебные меры воздействия.
Стоит знать! При обструктивном бронхите температура обычно – в норме, но наблюдается приступообразный сухой кашель, не приносящий облегчения, а в лёгких при прослушивании – характерные свистящие хрипы. Часто дети до 2-3 лет испытывают проблемы с дыханием по причине излишней вязкости отделяемого секрета, способного приводить к обструкции бронхов или закупорке комочками слизи. Явление может стать опасным, когда стенки бронхов спазмируются и начинает наблюдаться нехватка кислорода в крови.
Симптомы простого бронхита
Простой бронхит – следствие простуды.
Основные признаки:
 сухой кашель с продолжительностью до 5-7 дней
сухой кашель с продолжительностью до 5-7 дней- иссушение слизистой в горле
- осиплость голоса
- лающий кашель в случае поражения воспалением полости гортани
- повышение температуры до +37+38 градусов
- булькающие хрипы в бронхах
- слабость
- головная боль.
Степень проявления простого бронхита напрямую зависит от физического развития, общего самочувствия, возраста детей. Но примерно через 7-8 дней обычно малышам становится гораздо легче, когда вирусы погибают и дыхание высвобождается.
Длительность патологии сильно варьирует – от нескольких дней и до 2-3 недель подряд. Если вызвано вирусами, то протекает несколько по-иному и чревато осложнениями. Если не запустить процесс, то вероятно развитие пневмонии и бронхиолита.
Особенность простого бронхита – прохождение симптомов спустя 7-8 дней, но далее – вновь резкое ухудшение самочувствия, усиление кашля и головной боли, повышение температуры. Это признаки того, что к вирусной инфекции присоединилась бактериальная, поэтому нельзя медлить с лечением, преимущественно антибиотическими препаратами.
На заметку! Распознать простую форму бронхита гораздо труднее, нежели осложнённую, поскольку в первом случае признаки – незначительные, во втором – более яркие, бурные.
Признаки бронхиолита
Бронхиолит – поражение крупных (мелких) ответвлений бронхиального древа и бронхиол на границе с альвеолами. Данная форма болезни чаще наблюдается у малышей до 1 года по причине слабости иммунной системы, неспособности подавления вирусов, быстро проникающих вглубь дыхательной системы.
Симптомы бронхиолита:
 побледнение, цианоз покровов кожи
побледнение, цианоз покровов кожи- повышение субфебрильной температуры
- снижение аппетита
- отсутствие слез при плаче детей
- поверхностное дыхание
- среднепузырчатые хрипы
- сухость во рту
- одышка
- отсутствие мочеиспускания
- трудности на выдохе
- приподнимание грудной клетки
- отечность лица
- приступообразный сухой кашель без мокроты, не приводящий к облегчению
- боли в грудине.
При проведении диагностики выявляется прозрачность легочной ткани на рентген снимке и повышено СОЭ (лейкоцитоз) при обследовании крови.
Особенности бронхиолита:
- повышение температуры до 39 градусов,
- одышка,
- дыхательная недостаточность,
- учащение сердцебиения,
- посинение носогубного треугольника.
Опасность в том, что малыш может просто задохнуться во сне в виду анатомических особенностей грудной клетки и не в силах самостоятельно откашливаться. Подобные признаки ни в коем случае нельзя игнорировать.
Протекание заболевания у детей разного возраста
Бронхит у детей протекает по-разному. Бывает, что появляется незначительный кашель и без повышения температуры. Иногда же ребенка сильно знобит, возникают приступы удушья и спазмы бронхов по причине накопления вязкой мокроты.
Появление хрипов у детей – признак выздоровления. Это значит, что мокрота начинает выводиться наружу, облегчается дыхание и бронхи постепенно очищаются от инфекции.
Но дети до 2-ух лет тяжело переживают бронхит, поскольку не могут самостоятельно откашливаться. Более старшие дети переносят недуг легче, ведь сами могут выплевывать мокроту.
Признаки острого течения у детей 2-3 лет:
 снижение аппетита
снижение аппетита- слабость
- недомогание
- повышение незначительной температуры, хотя в первые дни бывает вплоть до 38 градусов
- насморк
- головная боль
- сухой кашель с длительностью в 3-4 дня и постепенным переходом во влажный или с отделением гнойной мокроты
- хрипы
- ужесточение дыхания
- лихорадочное состояние
- одышка в период обострения болезни
- посинение покровов кожи
- усиление потоотделения
Особенности протекания аллергического бронхита:
- сухой кашель с отделением прозрачной мокроты
- приступы удушья
- влажные хрипы при прослушивании
- слезотечение
- отхождение обильной слизи (соплей) из носа.
На заметку! При обструктивном бронхите у детей 2-3 лет наблюдается закупорка просвета бронхов и серозные накопления, поэтому возможны приступы удушья, признаки гипоксии. При данной форме заболевания дыхание – шумное (со свистами). Наблюдается приступообразный сухой кашель с усилением в ночные часы, вздутие грудной клетки. Хотя высокая температура обычно отсутствует.
Диагностика
В первую очередь ребенок будет визуально осмотрен педиатром и для уточнения диагноза может быть перенаправлен к пульмонологу, аллергологу, иммунологу.
Установить форму бронхита (от чего и будет зависеть последующее лечение) помогают лабораторные (инструментальные) исследования:
 анализ крови (клинический, общий, биохимический)
анализ крови (клинический, общий, биохимический)- бакпосев, микроскопия мокроты
- ПЦР анализ
- мазок из рото-носоглотки
- анализ газового состава крови
- бронхоскопия
- рентгенограмма
- спирография легких.
Проводятся дифференциальные методы, чтобы исключить возможное развитие других, схожих с симптомами заболеваний:
- бронхиальная астма,
- муковисцидоз,
- пневмония,
- туберкулез.
Когда следует обратиться к врачу?
Обращаться к врачу либо вызывать скорую помощь необходимо, если наблюдаются:
 приступы удушья
приступы удушья- обильный кашель с отхождением кровянистой мокротой
- сдавливающая, постепенно усиливающаяся боль в грудине
- затруднения дыхание даже в состоянии покоя
- свисты, хрипота с отхождение желто-зеленой мокроты
- высокая температура свыше 2 дней подряд
- тошнота, рвота при позывах кашля
- боль в груди
- непрекращающаяся лихорадка.
Осложнения бронхита – нередкое явление у детей. Острая фаза может быстро перейти в хроническую или в пневмонию.
Если приступы вызваны бактериальной (вирусной) инфекцией, то уже конечно, нельзя медлить с обращением к педиатру для проведения диагностики, выявления и уточнения диагноза, назначения эффективного лечения.
Чем опасен бронхит для детей?
Опасность бронхита – в осложнениях, если не лечить на раннем этапе либо проводить неправильные манипуляции. Дыхательные пути у малышей – узкие, поэтому развиться отечность легких и бронхов может за считанные дни, вызвать тем самым асфиксию вплоть до летального исхода.
Если бронхит рецидивирует, то может переходить в хроническую стадию Далее воспалительный процесс пойдёт в ткани легких, приведёт к нарушению газообмена, интоксикации и даже к развитию туберкулеза, в случае проникновения в кровяное русло – сепсиса.
Возможные осложнения:
 бронхиальная обструкция
бронхиальная обструкция- бронхиолит
- менингит.
- гломерулонефрита (при поражении тканей почек)
- васкулита (при поражении оболочки сердца)
- воспаление легких
- бронхиальная астма
- пневмония
- дыхательная недостаточность в случае растяжения альвеол, задержки углекислого газа и скопления в легких.
Лечение бронхита у ребенка
Базовое лечение – медикаментозное. Важно грамотно подойти к выбору препаратов, чтобы быстро подавить воспалительный очаг, не допустить развитие осложнений и помочь иммунной системы прийти в норму.
Если признаки бронхита – незначительные, то лечение проводится дома. Если выявлен обструктивный бронхит, бронхиолит в сопровождении с высокой температурой, одышкой, спазмами в бронхах, то лечение исключительно – стационарное.
Цели:
- очистить бронхи
- ускорить выведение инфекционных накоплений и мокроты
- подавить деятельность возбудителя, сократить тем самым терапевтический период и добиться полного выздоровления.
Основное лечение – медикаментозное: антимикробные препараты как наиболее восприимчивые к предполагаемому вирусу. Детям до 3 лет назначаются инъекции (в/в, в/м) с 3 лет – чаще медикаменты в форме таблеток..
Если бронхит протекает в тяжело в сопровождении с высокой температурой, то показаны антибиотики.
Дополнительно:
 Муколитические препараты для разжижения мокроты, улучшения свойств секрета, активизации мукоцилиарного входа, оказания противовоспалительного эффекта
Муколитические препараты для разжижения мокроты, улучшения свойств секрета, активизации мукоцилиарного входа, оказания противовоспалительного эффекта- Отвлекающие процедуры (разогревающие мази, ванночки для ног, компрессы, горчичники) для улучшения самочувствия и дренажной функции бронхов, но в периоды отсутствия температуры и приступов признаков интоксикации
- Народные средства (грудные сборы) при сильном кашле
- Ингаляции, отвары трав для снятия воспаления
- Физиотерапия
- Массаж
- Позиционный дренаж
- Обильное питье.
СПРАВКА! Если адекватно подойти к проведению терапии, то подавить острое течение бронхита удается через 10-12 дней, тогда ребёнок может считаться полностью здоровым или выписан из стационара в моменты наблюдения участковым педиатром.
Медикаментозная терапия
Если признаки бронхита – незначительные, то проводится монотерапия с назначением детям одного перорального препарата из группы пенициллинов, макролидов, цефалоспаринов.
Если заболевание прогрессирует или пребывает на пике активности, то проводится ступенчатая антибиотикотерапия с введением ряда лекарств в виде инъекций вплоть до значительного улучшения.
В процессе проведения терапии дети обязательно сдают контрольный анализ мокроты на бакпосев, что позволяет выявить врачам – насколько бронхи очистились от серозных накоплений и есть ли смысл далее проводить лечение антибиотиками. Быть может, пришло время произвести замену препаратов на более легкие.
Основные назначения:
- муколитики (Амброксол, Бромгексин) для разжижения мокроты
- отхаркивающие средства (Геделикс, Лазолван)
- иммуноглобулины (Рибавирин, Ремантадин) в случае формирования патологии на фоне гриппа
- жаропонижающие препараты(Нурофен)
- таблетки от кашля(Мукалтин)
СПРАВКА! При бронхите вирусной этиологии проводится исключительно антивирусная терапия с применением Интерферона (капли, аэрозоли) до 5-6 раз в день. Антибиотики по отношению к вирусам – абсолютно бесполезные препараты.
Антибиотики
Если патология протекает в сопровождении с высокой температурой, затрудненным дыханием, интоксикацией, тошнотой, головной болью, окрашиванием мокроты в желто-зеленые оттенок, то назначаются:
- Препараты пенициллинового ряда (Аугментин, Амоксиклав, Амоксициллин, Флемоксин Солютаб) с оказанием бактерицидного эффекта с целью разрушения клеточных структур бактерий;
- Цефалоспарины (Цефтриаксон)
- Макролиды с бактериостатическим эффектом (Сумамед, Клацид).
Отхаркивающие средства
Препараты назначаются чаще малышам до 2 лет, не умеющим самостоятельно откашливаться.
Лучшие средства для разжижения мокроты, ускорения стекания по стенкам и вызывания рефлекторного кашля:
- АЦЦ
- Доктор Мом
- Бронхикум
 АЦЦ
АЦЦ  Бронхикум
Бронхикум  Доктор Мом
Доктор МомИнгаляции
Ингаляции хорошо устраняют признаки бронхита. Их можно проводить вдыхая пары раствора, можно заливать в раствор в небулайзер.
Способы:
- Для проведения можно использовать лекарственные травки (лаванда, шалфей, мать-и-мачеха, кипарис, эвкалипт, календула, чабрец, зверобой, тысячелистник, ромашка.
- Полезно готовить детям сок из чеснока и репчатого лука.
- Можно поводить ингаляции с помощью обычной пищевой соды до 5 минут за сеанс, итак 2 раза в день (утром, на ночь)
Жаропонижающее препараты
Назначаются при достижении температуры +37,8+38 градусов. Это значит, что антитела успешно борются с инфекцией в организме, но необходима помощь. Повышение температуры у детей до отметки +39 градусов опасно.
А вот если температура – небольшая, меньше +38 градусов, применять жаропонижающие средства не следует. Важно понимать, что организм сам борется с инфекцией. Медикаменты же могут дать побочный (обратный) эффект, привести к создания благоприятной среды для усиления размножения вирусов в организме.
Если температура – высокая, то в помощь препараты:
- Ибупрофен
- Парацетамол
- Эффералган (сироп, суспензия, свечи) для грудничков до года.
 Парацетамол
Парацетамол  Нурофен
Нурофен  Эффералган детский
Эффералган детскийСПРАВКА! Нельзя давать детям Анальгин, Фенацетин, Амидопирин, Аспирин. Если наблюдается сильная (длительная) лихорадка, то допустимо дать ребенку с 3 лет Парацетамол, Анальгин, но не более 0,5 дозы.
Обильное питье
При бронхите чаще поить малышей – обязательное условие, поскольку именно питьё поспособствует разжижению мокроты и ускорению отхождения.
В помощь – травяные отвары, слабый чай, минеральная щелочная вода, морсы, компоты, отвар из шиповника.
Можно приготовить по следующим рецептам:
 Термопсис (трава), алтей (корень). 10 г смешать, залить водой (400 мл), настоять 2-3 часа, давать малышам 3 раза в день по 50 л
Термопсис (трава), алтей (корень). 10 г смешать, залить водой (400 мл), настоять 2-3 часа, давать малышам 3 раза в день по 50 л- Мать-и-мачеха +солодка корень + алфей (корень) смешать, добавить плоды фенхеля. Взять 10 г смеси, залить кипятком (1 стакан), настоять 20 минут. Давать малышам по 20 мл незадолго до еды, 2 раза в день
- Приготовить настой из трав ольхи, багульника, плодов рябины, зверобоя, шалфея, душицы. 20 г залить кипятком (1 стакан), настоять 40 минут, процедить. Давать детям пить 3 раза в день до еды.
Влажный климат в помещении
Создание влажного климата в помещении, где пребывают ребёнок позволит не допустить развитие осложнений, поскольку именно в сухом воздухе витает большее количество бактерий и вирусов. Пересушенный воздух создает благоприятные условия для размножения инфекции.
Влажность воздуха необходима для ускорения выведения мокроты, перехода сухого кашля во влажный, поэтому при необходимости стоит поставить в помещении увлажнитель воздуха, либо просто произвести влажную уборку.
Массаж
 При бронхите у деток массаж крайне важен. Груднички и дети до двух лет не умеют самостоятельно откашливать мокроту.
При бронхите у деток массаж крайне важен. Груднички и дети до двух лет не умеют самостоятельно откашливать мокроту.
Необходим массаж при обструктивном течении бронхита.
Родителям рекомендуется постукивать ребёнка по спинке в утренние часы, расположив его таким образом, чтобы голова слегка наклонена вниз, а под живот положить подушку. И так в течение 3-7 дней.
Детям постарше полезно проводить дыхательную гимнастику на раннем этапе делать массаж грудной клетки.
Народные средства рецепты
Помочь ребенку можно следующим образом:
- Брусничный сок, мед – 3 раза в день;
- Отвар мать-и-мачеха + калина цветки + черная смородина. Столовую ложку сухого сбора залить кипятком и настоять 1 час, давать детям пить. Если температура в норме, то можно на ночь.
- Редька и мед;
- Содовые ингаляции.
Что нельзя делать при бронхите?
Нельзя при бронхите:
 Нельзя необдуманно проводить ингаляции, особенно малышам, которые могут попросту задохнуться по причине несостоятельности дыхательной мускулатуры и неспособности самостоятельно прокашляться;
Нельзя необдуманно проводить ингаляции, особенно малышам, которые могут попросту задохнуться по причине несостоятельности дыхательной мускулатуры и неспособности самостоятельно прокашляться;- Нельзя держать детей под горячим душем по причине вызова асфиксии, удушья. Важно дождаться, когда кашель перейдет в мокрый.
- Нельзя проводить паровые ингаляции, особенно при обструктивном течение болезни.
- Нельзя прикладывать согревающие компрессы на грудь в области сердца.
- Нельзя давать детям аллергикам сильнодействующие травяные сборы, прополис, мед, чтобы не вызвать приступ аллергии.
- Нельзя давать пить горячие напитки во избежание ожогов, питье должно быть исключительно теплым.
Отзывы
Отзывы о лечении бронхита у детей:
Врач-отоларинголог высшей категории и автор сайта vdohvidoh.com. Много лет успешно помогает взрослым и детям избавиться от ЛОР-заболеваний.
лечение, как проявляется, симптомы, причины, что делать
Плохое самочувствие ребенка всегда вызывает беспокойство, испуг, иногда даже неуправляемую панику окружающих. Особенно страшными кажутся явления, когда совсем маленький ребёнок начинает на глазах родных быстро задыхаться. В этом момент начинаешь жалеть об отсутствии специальности врача, неожиданно забываются навыки, передаваемые родителями, бабушками. Причиной этого может быть спазм бронхов, происходящих при приступах обструктивного бронхита. Итак, как лечить обструктивный бронхит у ребенка в домашних условиях, почему он появляется, как диагностируется и что делать, если малыш им заболел — в статье ниже.
Открыть содержание статьи
Обструктивный бронхит у детей — причины
Заболевание выражается появлением воспалительного процесса бронхов, приводящего к резкому ослаблению проходимости дыхательной системы. Происходит постепенное сужение (обструкция) путей из-за образования большого объёма слизи, мокроты. Негативный процесс нарушает работу дыхательной системы. Протекать оно может как в острой, так и в хронической форме. Первостепенные причины возникновения заболевания следующие:
- осложнения, сопровождающие вирусные инфекции. Например, парагрипп, аденовирусы, постоянно изменяющиеся вирусные инфекции ОРЗ, Орви у ребенка, а также грипп, ангина, воспаления легких;
- неблагоприятная экологическая атмосфера, «содержащая» современные варианты соединений, вызывающих аллергию. Это составляющие элементы косметических, бытовых средств, рекомендуемых при мытье посуды, уборке помещений. Пыль, содержащая не только микрочастицы аллергенных трав, деревьев, но и вредные элементы, включаемые в состав цемента, асфальта. При ослабленной иммунной системе ребёнка, склонности к выраженной аллергической реакции на них, этот фактор имеет значение. Первой реакцией организма детей на попадания вредных соединений считается появление кашля, характерного симптома этого типа бронхита;
- наследственность. Сейчас изучаются два основных фактора, подтверждающих наследственный характер заболевания. Первый заключается в существующем диагностическом подтверждении заболевания у нескольких членов семьи. Второй связан с исследованиями наследственной генетической патологии. Например, дефицит антитриспина, доказуемый современными методами проведения лиагностических анализов;
- риск возникновения обструктивного бронхита, перерождение в хроническую форму, характерную для взрослых людей, чаще всего определяется «профессиональной» вредностью. Курением, возникающими вирусными инфекциями, остающимися в организме надолго в недолеченном состоянии;
- аллергический обструктивный бронхит у детей может появиться на фоне другого заболевания, чаще всего Орви или гриппа, если ребенок выпил или съел какой-то продукт, сожержащий химию или имеет в составе аллерген, к которому ребенок чувствителен. Рекомендуем на время болезни кормить и поить ребенка только «проверенными» продуктами и напитками.
Таким образом прежде чем диагностировать обструктивный бронхит у детей, симптомы и лечение правильно назначить, врач должен тщательно расспросить маму, чтобы выявить более «глубокие» причины возникновения болезни и предотвратить ее в будущем.
Признаки обструктивного бронхита у детей
Многие простудные и вирусные заболевания детей сопровождаются появлением кашля. Неприятные покашливания всегда настораживают, требуя внимательного поиска причин его появления. Кашель, сопровождающий эту болезнь с момента её появления настораживает своим «подсвистыванием». Скопление слизи в бронхиальной структуре формируется на фоне аллергии, Орви, провоцируя приступ такого заболевания как обструктивный бронхит. У ребенка симптомы, подлежащие быстрому анализу специалистом, проявляются следующим образом:
- кашель. Появляющийся днём, он становится сильным утром, днём при физической работе. Резко учащается при наличии аллергенных раздражителей в виде пыли, дыма, духов, других средств. Сила кашля бывает очень большой, изматывая ребёнка. Или выражаться незначительным покашливанием, не вызывающим подозрений, оттягивающим обследование;
- свистящее дыхание, происходящее из-за недостаточности количества кислорода. Неприятный звук раздаётся на выдохе. Ребёнок хрипит и при вдохе, дышит часто, коротко. Пытается вызвать кашлем выход мокроты, но откашливание происходит не всегда. В таком состоянии единственно правильным решением является срочный вызов врача, и, скорее всего он диагностирует острый обструктивный бронхит;
- у детей может появиться одышка, причем не сразу. Часто одышка появляется в период сна. В это время симптомы болезни видны отчётливее. Ребёнок старается лежать на животе, слегка свесив голову для освобождения от мокроты. В тяжёлых ситуациях развивается гипоксия, сильное потоотделение, быстрая утомляемость, слабость.
Возможна и небольшая температура при обструктивном бронхите у детей.
Сопутствующие признаки ОБ
По поводу такого заболевания как обструктивный бронхит у детей, Комаровский говорит следующее: дополнительными симптомами, позволяющими правильно установить диагноз, являются слабость, грудные хрипы, повышениеная температура, затруднённое дыхание. Обструктивный бронхит он считает не отдельным видом болезни, а симптомом. При появлении его быстро развиваются препятствия на пути прохода воздуха в лёгкие и обратно. Провоцировать начало бронхита могут многие заболевания, проходящие с высокой температурой, например, ангина, Орви.
После конкретизации диагноза врачом, назначения лечения, появление сопутствующих симптомов в виде Т 37,5° не является показателем для поддержания постельного режима. Приступы обструктивного бронхита легче переносятся на воздухе, в вертикальном положении ребёнка, несмотря на повышенную температуру.
Методы диагностики заболевания
Астма и воспаление легких могут стать осложнениями такого состояния как обструктивный бронхит. У детей лечение необходимо провести срочно на основании подтверждённого диагноза. Диагностика основана на комплекте результатов следующих анализов:
- общий анализ крови, мочи. Значения СОЭ повышены, уровень эозинофилов увеличен. Исследуются общий белок, фибриноген, билирубин, глюкоза, другие биохимические показатели анализа крови;
- рентгенограмма грудной клетки. Её методами определяют возможные локальные повреждения лёгких, наличие сопутствующих заболеваний. Если бронхиты наблюдаются около трёх лет, то может обнаружиться эмфизема лёгких, усиление рисунка бронхов, деформация корней;
- спирометрия. Полученные данные указывают на работу внешнего дыхания, степень обструкции, величину нарушения вентиляции лёгочных путей;
- физикальные исследования. Они подтверждают появление коробочного перкуторного звука в области лёгких, уменьшение подвижности лёгочных краёв, проявляется свистящее, жёсткое дыхание;
- бронхоскопия. С её помощью определяют состояние слизистой бронхов. Берут мокроту, делают специальный бронхоальвеолярный лаваж. Микроскопическое, бактериологическое изучения необходимы для исключения туберкулёза лёгких.
Но чаще всего врач определяет обструкцию с помощью фонендоскопа и внешнего осмотра ребенка.
Внимание! Диагноз «обструкция» — не повод для незамедлительного приема антибиотиков! Нужны антибиотики при обструктивном бронхите у детей или нет — покажет только анализ крови и назначить только педиатр.
Способы лечения обструктивного бронхита
Первой врачебной помощью является устранение бронхиальной непроходимости, освобождение дыхательных путей, лечение основной болезни. В роли элемента скорой помощи, облегчения состояния удушья у детей используют отсасывание мокроты, слизи с помощью резинового баллончика, электрического отсоса.
По ходу лечения делают вибрационный массаж, позиционный дренаж. Отвлекающая терапия в форме тёплых ванн, обильного питья, отхаркивающих микстур облегчает состояние заболевшего. Эффективными считаются настои из корня алтея, термопсиса, ипекакуаны. С помощью аэрозольных ингаляций можно пользоваться специальными медицинскими препаратами — они разжижают мокроту, снимают отёк слизистой бронхов. Процедуры с использованием ингаляций проводятся часто (назначает врач).
При обнаружении гнойных выделений из-за присоединившейся инфекции, рекомендуются антибиотики широкого спектра действия (после ОАК!). Обязательно назначается витаминотерапия для активизации защитных сил организма, например, Витрум, Аскорбиновая кислота, Биомакс, Компливит, др.
Из лекарственных препаратов назначаются спазмолитики, бронхолитические, отхаркивающие, антигистаминные средства.Они вводятся в детский организм внутримышечно, в виде внутривенных инъекций, таблеток.
Но лучший и быстрый результат дает использование небулайзера с гормональными препаратами, которые моментально снимают спазм бронхов. Среди основных препаратов находятся лекарства с выраженным бронха расширяющим действием типа Атровент, Спирива, Сальбутамол, Эуфиллин (очень осторожно!), др. Схема лечения подбирается врачом на основании комплекса результатов анализов, состояния организма, наличия сопутствующих заболеваний, возраста больного.
Лечение обструктивного бронхита считается сложным, длительным процессом. Проходит оно под наблюдением терапевта в начальной стадии, пульмонолога до выздоровления.
Самостоятельное лечение обструктивного бронхита детей
Без осмотра врачом и оценки состояния ребёнка специалистом самостоятельное лечение не делают. Только в случае отсутствия тяжёлых симптомов бронхита помощь и лечение можно грамотно, пользуясь советами врача, организовать дома. Как правильно лечить обструктивный бронхит у детей дома? Для этого выполняют следующие условия:
- Поддерживают определённый климат в месте нахождения ребёнка. Так же как при лечении насморка, важна чистота воздуха, которым дышит ребёнок. «Здоровый» климат соответствует температуре не выше 21°, оптимальная влажность воздуха равна 70 %. Если ребёнку холодно, то его надо тепло одеть, разрешая играть в квартире.
- В первую очередь лечат первичное заболевание. При назначении конкретных антибиотиков, их используют несколько дней. Важно помнить, что распространённой причиной болезни считаются вирусные инфекции, не подвластные действию антибиотиков. Они помогают победить микробы, бактерии. Если улучшение состояния выражено слабо, то используют более эффективные препараты, назначаемые врачом. Среди них антигрибковые препараты, защищающие дыхательные органы от дисбактериоза.
- Обильное питьё. Чем больше ребёнок пьёт, тем более жидкой получается слизь. Она не приклеивается к стенкам, а выходит из организма. Это простой, но очень важный элемент ухода за больным, который просто выполняется дома. Рекомендуется использовать чаи, настои, сиропы, соки.
- Массаж спины. Дома его делают обязательно, получив консультации специалистов. Он ускоряет процессы отделения мокроты, выводу её из организма. На стенках бронхов во время заболевания накапливается засохшая слизь. Перкуссионный массаж помогает «оторвать» засохшие сгустки слизи, поэтому он рекомендуется если возникают частые обструктивные бронхиты у ребенка. Для его правильного выполнения малыша укладывают на свои колени лицом вниз. При этом голова находится ниже туловища. Кончиками пальцев слегка постукивают между лопаток, двигаясь от поясницы к голове. Резко посадить ребёнка, попросить откашляться. Делать процедуру надо раза трижды за день. В случае наличия высокой температуры массаж делать нельзя. Видео как это делать:
Важно знать, что при оказании самостоятельной помощи в период обострения запрещаются:
- паровые ингаляции при обструктивном бронхите у детей. Во время их проведения слизь увеличивается в размерах, затрудняется её выход при откашливании. Не полностью сформировавшаяся мускулатура дыхательной системы ребёнка, не справляется с удалением разбухшей мокроты. После процедуры ребёнок может не только издавать хрипы, но и захлёбываться слизью;
- принимать горячую ванну. С точки зрения образования и увеличения в размерах слизи и мокроты она действует аналогично ингаляциям;
- давать отхаркивающие препараты до снятия спазма. Принцип действия муколитиков основан на образовании большого объёма слизи в дыхательных путях. Маленькому ребёнку во время приступов сложно дышать. Справиться с образовавшимся объёмом слизи он не может.
Рекомендации доктора Е.О. Комаровского
В вопросе «как лечить обструктивный бронхит у ребенка» Комаровский дает следующие рекомендации: использование иммуностимуляторов так же приводит к повышенному образованию слизи. Ребёнку трудно с ним справиться. Диагностирование обструктивного бронхита он советует проводить по наличию трёх основных признаков: спазм, отёк, появление трудно выходящей слизи. Основной причиной возникновения заболевания учёный считает вирусную инфекцию. Переохлаждение организма провоцирует другие болезни, не всегда приводящие к обструктивному бронхиту. Методики их лечения разработаны и применяются под наблюдением врача. Бактериальный бронхит, например, протекает с резким повышением температуры, слабостью, ознобом, т.е. «общее состояние ребёнка очень плохое и требуется срочная госпитализация», считает доктор Комаровский.
Обструктивный бронхит у детей — видеоконференция с Комаровским:
Острый обструктивный бронхит у детей
Заболевание характеризуется воспалением бронхиального «дерева». Если его симптомы проявляются дольше трёх недель, то принято говорить о диагностике острого обструктивного бронхита. Когда болезнь продолжается более трёх месяцев в году, повторяется на протяжении двух лет несколько раз, врачи диагностируют хроническую форму обструктивного бронхита. Признаки острого обструктивного бронхита активно развиваются на фоне Орви. Схема как лечить острый обструктивный бронхит у ребенка назначается только лечащим врачом.
Стадии лечения
Обычно лечение носит амбулаторный характер. Его первой стадией является купирование симптомов, редукция признаков изменения дыхательных путей, мероприятия по предупреждению появления осложнений. Тип и схему лечения назначает врач. Назначения состоят из медицинских препаратов широкого спектра действия, домашних методов в форме массажа и обильного питья. Параллельно назначаются сеансы УВЧ, УФ облучения грудной клетки, процедуры микроволновой терапии. Эффективным считается применение теплолечение парафином, лечебной грязью, глиной, озокеритом. Новым методом лечения стали процедуры галотерапии. Комплекс упражнений лечебной гимнастики поможет быстрее справиться с болезнью.
Препараты для небулайзера
Ингаляции медицинскими препаратами и целебными растворами трав имеют значение при лечении обструктивного бронхита. Простое устройство «небулайзер» помогает создать аэрозольное облако, состоящее из активных молекул и ионов лекарственного препарата. В мелкодисперсной форме лекарство достигает дыхательных путей и определяет условия для нормальной работы. Существующее многообразие приборов позволяет использовать многие лекарства. Оптимальными лекарственными средствами, вводимыми в организм небулайзером, считаются Беродуал, Кленбутерол, Сальметерол, Сальбутамол, Венталин. Все определяется возрастом и состоянием ребёнка. Самым популярным в назначениях врача считается Сальбутамол. Он обладает эффективной способностью расширения бронхов. При развитии острого обструктивного синдрома применяется в любом возрасте.
Подробно о том, что такое небулайзер, как его выбрать, какие препараты и в каких дозах использовать в нем, мы писали в этой статье.
Остаточный кашель при обструктивном бронхите у детей
Даже когда лечение ребёнка идёт с быстрым положительным эффектом, сложно защитить его от неприятного остаточного кашля. Он может продолжаться и три недели. Надо набраться терпения, прекратить давать таблетки, если позволяет врач. Полностью перейти на испытанные народные средства «войны с кашлем». Самое главное убрать возможные раздражители, провоцирующие усиление сухого остаточного кашля. Проветривать комнату, делать влажную уборку, гулять на чистом воздухе, постоянно готовить разнообразное тёплое питьё. После восстановления структуры бронхов и очистки дыхательных путей остаточный кашель прекратится.
Особенности лечения детей грудного периода
Первым делом надо успокоить малыша и вызвать врача. Самодеятельность и отказ от госпитализации малышей не допускается. Обструктивный бронхит у детей до года и в грудном возрасте протекает значительно быстрее. Несовершенство иммунной системы, не полностью созревшие функции дыхательных органов в условиях образования слизи и мокроты не справляются с неожиданной нагрузкой. Груднички часто реагируют на новые продукты питания появлением диатеза и пищевой аллергии. Они провоцируют приступ бронхита. Часто обострение наступает ночью в период сна. Слабая мускулатура грудной клетки не способна обеспечить требуемую вентиляцию лёгких и откашлять слизь из бронхов. В этот момент у ребёнка возникает повышенное сердцебиение, тахикардия совместно с одышкой. Срочная помощь и лечение обструктивного бронхита у детей до года оказывается быстро — звоните 103, не откладывая.
Если болезнь протекает относительно легко, то рекомендуется вместе с назначенным лечением воспользоваться народными методами. Это лечебные компрессы с картофелем, маслом, содой, обильное питьё.
Народные средства лечения
Использование народных приёмов лечения заболевания доказало свою эффективность на протяжении столетий. Знаменитые травники и целители использовали для облегчения вывода мокроты, откашливания многочисленные рецепты. Кто не дышал паром над картошкой, укрывшись одеялом? Не глотал не всегда приятный раствор мёда с тёртой чёрной редькой или луковым соком, не радовался вкусному чаю, заваренному с малиной, мятой, грудным сбором, шалфеем? Сухие ягоды, цветки липы, ромашки, листья земляники, чёрной смородины, заготовленные летом, помогали справиться с кашлем, мокротой.
Важно! Использовать паровые и «горячие» процедуры можно для лечения кашля только после снятия обструкции и при отсутствии температуры и присоединения бактериальной инфекции.
Что это такое и как лечить обструктивный бронхит у детей — видео:
Профилактика обструктивного бронхита у детей
Основой для предотвращения такого заболевания как рецидивирующий обструктивный бронхит у детей является внимательное отношение за поведением ребёнка и условиями его жизни. Необходимо организовать условия здоровой окружающей атмосферы, исключив появление аллергенных факторов, провоцирующих болезнь. Среди них сырость, плесень, запылённость, табачный дым, холод в комнатах, где дети проводят много времени. Занятия спортом, походы в лес, прогулки в парках, поездки на море, закаливания, тренировки в бассейне, потребление витаминов в требуемом количестве помогут сохранить здоровье, избежать проблем, появляющихся при лечении такого заболевания как обструктивный бронхит.
Истории заболевания
Как лечить у ребенка — отзывы мам можно почитать в комментариях к статье. Вот одна история болезни «обструктивный бронхит у детей», присланная прямо в нашу редакцию:
«Мой ребенок болел обструктивными бронхитами по 6-8 раз в году начиная с младенчества. Никакие Бады, процедуры, а тем более лекарства, не способствовали уменьшению количества этих жутких обструктивных состояний. Однажды я сказала «СТОП!» тому количеству лекарств и «овощному» образу жизни ребенка. Как только появилась возможность, мы стали закаляться. «Тяжелый» спорт нам был противопоказан, так как дыхательная система очень слаба. Ребенок был очень худым, вес набирал тяжело. Однако стал меньше болеть и обструктивных состояний стало меньше. Через два года мы пошли на футбол. Причем я осознанно выбрала команду, которая занималась на свежем воздухе круглый год.
Сейчас ребенку 8 лет, обструктивное состояние может проявиться во время Орви если он случайно съест какую-нибудь «цветную» дрянь — шокладку с красителями, конфету, словом, химическое что-то. Перестали болеть в принципе. Во время Орви — только горячее питье, малина, кое-какие легкие Бады. Мукалтин в виде отхаркивающего? Цетрин/Лоратадин в виде антигистаминного? Парацетамол и Ибупрофен в виде жаропонижающего. Никаких противовирусных, так широко и часто рекламируемых.
Мой вывод: только ИНТЕНСИВНЫЙ спорт, здоровое питание, хорошее настроение. Иначе в море лекарств можно реально потерять ребенка. Не болейте!»
Лечение бронхита у детей
В большинстве случаев бронхит у ребенка развивается после перенесенных вирусных заболеваний — гриппа, парагриппа, риновируса, аденовирусной, респираторно-синцитиальной инфекции.
Реже бронхит у детей вызывается бактериальными возбудителями (стрептококком, пневмококком, палочкой гемофильной палочки, моракселлой, псевдомонадой и кишечными палочками, клебсиеллой), грибами рода Aspergillus и Candida, внутриклеточной инфекцией (хламидиозом, микоплазмозом), цитохламидозом.Бронхит у детей часто сопровождает течение кори, дифтерии, коклюша.
Бронхит аллергической этиологии возникает у детей, сенсибилизированных вдыхаемыми аллергенами, попадающими в бронхиальное дерево с вдыхаемым воздухом: бытовой пылью, бытовой химией, пыльцой растений и др. В некоторых случаях бронхит у детей связан с раздражением слизистой оболочки бронхов химическим или физическим воздействием. факторы: загрязненный воздух, табачный дым, пары бензина и др.
Предрасположенность к бронхиту присутствует у детей с отягощенным перинатальным фоном (родовая травма, недоношенность, гипотрофия и др.)), аномалии конституции (лимфогипопластический и экссудативный катаральный диатез), врожденные респираторные заболевания, а также врожденные респираторные заболевания (ринит) и врожденные респираторные заболевания, а также врожденные респираторные заболевания, а также врожденные респираторные заболевания, и врожденные аномалии конституции; трахеит), нарушение носового дыхания (аденоиды, искривление носовой перегородки), хроническая гнойная инфекция (синусит, хронический тонзиллит).
В эпидемиологическом плане наибольшее значение имеют холодное время года (преимущественно осенне-зимний период), сезонные вспышки ОРВИ и гриппа, пребывание детей в детских коллективах, неблагоприятные социальные условия.
Специфика бронхита у детей
Специфика развития бронхита у детей неразрывно связана с анатомо-физиологическими особенностями дыхательных путей в детском возрасте: обильное кровоснабжение слизистой оболочки, слабость подслизистых структур.Эти особенности способствуют быстрому распространению экссудативно-пролиферативной реакции из верхних дыхательных путей вглубь дыхательных путей.
Вирусные и бактериальные токсины подавляют двигательную активность цилиарного эпителия. В результате инфильтрации и отека слизистых оболочек, а также увеличения секреции вязкой слизи «мерцание» ресничек еще больше замедляется — тем самым отключается основной механизм самоочищения бронхов.
Это приводит к резкому снижению дренажной функции бронхов и затрудняет отток мокроты из нижних дыхательных путей.На этом фоне создаются условия для дальнейшего размножения и распространения инфекции, обтурации секретом бронхов меньшего калибра.
Таким образом, особенностями бронхита у детей являются значительная длина и глубина поражения бронхиальной стенки, выраженность воспалительной реакции.
Классификация бронхитов у детей
По происхождению различают первичный и вторичный бронхиты у детей. Первичный бронхит первоначально начинается в бронхах, и поражается только бронхиальное дерево.Вторичный бронхит у детей — это продолжение или осложнение другой патологии дыхательных путей.
Течение бронхита у детей бывает острым, хроническим и рецидивирующим. В зависимости от степени воспаления различают ограниченный бронхит (воспаление бронхов в пределах одного сегмента или доли легкого), широко распространенный бронхит (воспаление двух и более долей бронхов) и диффузный бронхит у детей (двустороннее воспаление бронхов).
В зависимости от характера воспалительной реакции бронхит у детей может быть катаральным, гнойным, фибринозным, геморрагическим, язвенным, некротическим и смешанным. У детей чаще встречаются катаральный, катарально-гнойный и гнойный бронхит. Особое место среди поражений дыхательных путей занимает детский бронхиолит (в том числе облитерирующий) — двустороннее воспаление концевых отделов бронхиального дерева.
По этиологии различают вирусные, бактериальные, вирусно-бактериальные, грибковые, ирритативные и аллергические бронхиты у детей.Наличие обструктивных компонентов секретируют у детей необструктивный и обструктивный бронхит.
Симптомы
.Трахеобронхит у детей: симптомы и лечение
Трахеобронхит — это термин, обозначающий воспалительное поражение одновременно с трахеей и бронхами ребенка. Ввиду их близости друг к другу, поскольку трахея переходит в главные бронхи, воспалительный процесс часто поражает слизистые оболочки обоих органов, особенно в детском возрасте, когда иммунная система еще не работает на полную мощность и несовершенна по сравнению с взрослое тело.
Обычно процесс начинается в верхних дыхательных путях, как при атипичной пневмонии, без надлежащего лечения, «опускаясь» ниже области трахеи и бронхов.В некоторых случаях поражение будет происходить с поражением большего количества и гортани, либо образуется сразу как первичный воспалительный процесс на фоне определенных инфекций или патологий . Без лечения бронхит может угрожать здоровью детей и требует полноценной диагностики и терапии под строгим врачебным контролем.
Причина воспаления
Чаще всего воспалительный процесс в трахее и бронхах образуется из-за проникновения на поверхность слизистых оболочек этих вирусов или бактерий дыхательной системы.При сильном иммунитете и адекватной местной защите слизистых оболочек эти инфекционные агенты нейтрализуют, если защитные факторы недостаточны или инфекция имеет высокую степень агрессивности, развивается трахеобронхит.

Существует ряд предрасполагающих факторов и ситуаций, в которых такая патология более вероятна. Это должно включать:
- Частая заболеваемость ОРВИ и недавним гриппом, приводящие к снижению иммунной реактивности
- Нерациональное применение антибиотиков и иммуномодуляторов, необоснованное назначение противовирусных препаратов
- наличие рахита, неправильного питания, снижения витаминной обеспеченности, анемии, диабета и других патологий обмена
- Врожденный иммунодефицит, патология клеточная и гуморальная
- ноги и ступни, системное переохлаждение
- пассивное курение, если члены домохозяйства курят на глазах у ребенка
- Анатомические дефекты органов дыхания, спазм бронхов
- Нарушение микроклимата в помещении (жаркий и сухой воздух, пыль, плесень на стенах).

Бронхит относится к категории инфекционных заболеваний, возбудители передаются от больных детей к здоровым (хотя инфекция может быть разной), и они часто поражают дошкольников и школьников. При подозрении на развитие трахеобронхита важно немедленно изолировать ребенка, чтобы лечить и распространять микробные и вирусные частицы среди здоровых детей.
В подавляющем большинстве случаев бронхит считается осложнением неправильно леченной простуды или гриппа, а также пневмонии, синусита, тонзиллита или детских инфекций (коклюш, корь, ветряная оспа). Часто такие осложнения превращаются в инфекцию на фоне аденоидов, когда ребенок вынужден двигаться из-за заложенности носа дыханием ртом. Подобные затруднения дыхания возможны на фоне врожденных дефектов грудной клетки и носовых ходов.
Возможно, как вариант развития аллергической формы патологии при вдыхании, вызывающей значимый аллерген с предварительной сенсибилизацией организма. Если на фоне аллергии или в слизистую оболочку проникает вирус или микроб, наиболее трудно распознать и лечить форму трахеобронхита — инфекционно-аллергическую.
У детей обычно острая форма заболевания, в единичных случаях протекает хронический процесс, при отсутствии лечения, проблем с питанием и иммунитетом.
У подростков одним из факторов риска могут стать вредные привычки: курение, в том числе VAPI, а также употребление алкоголя, наркотических и психотропных средств.
Виды трахеобронхита у детей и их характеристика
В детском возрасте развитие трахеобронхита может иметь множественные формы с типичными изменениями на пораженных участках.
Подразделяются по степени тяжести процесса, продолжительности течения и характеру воспаления:
- Острый бронхит обычно проявляется приступами кашля в ночное время, когда он формирует диффузное воспаление в трахее и бронхах на различных уровнях.
- Хронический бронхит характеризуется периодами кашля и мокроты днем и ночью. При нем на фоне долго протекающего воспаления образуются либо атрофические процессы, либо гипертрофия стенок трахеи и бронхов.
- Аллергический трахеобронхит протекает в виде резких приступов при контакте с аллергенами. Для него характерна вялотекущая симптоматика и отсутствие общих симптомов, характерных для инфекций.
Важно, чтобы врач при осмотре и осмотре ребенка точно определил причину воспаления, тогда лечение будет максимально эффективным и быстрым. Симптомы бронхита у детей различаются в зависимости от формы и течения, и о них следует подробнее рассказать.
Симптомы острого трахеобронхита
Симптомы при остром бронхите в целом аналогичны ОРВИ в его начальном периоде: слабость, вялость и раздражительность ребенка, повышение температуры тела, недомогание и головные боли, снижение аппетита.
Также типично проявление местных симптомов:
- Кашель — сухой, приступообразный и навязчивый, усиливающийся в ночное время и иногда заканчивающийся приступом тошноты или рвоты.
- Боль в груди по ходу трахеи и бронхов
- Слизистые выделения из носа обильные в природе
- Покраснение глотки при осмотре полости рта ребенка, боль вдоль задней стенки и при глотании, болезненность, жжение и сухость
- Одышка, сильное потоотделение, частый пульс.
В тяжелом состоянии и в запущенной форме заболевания у ребенка наблюдается гипоксия, при которой могут посинеть губы и носогубный треугольник , это более заметно при кашле. Если в процесс вовлекается гортань, к симптомам могут добавляться сильный хриплый голос или осиплость, развитие лающего кашля и иногда удушья из-за отека гортани.
Обычно состояние особенно тяжелое в первые два-три дня болезни, по мере лечения и начавшегося разжижения и выделения мокроты ребенок чувствует себя лучше, постепенно кашель стихает и уходит воспаление.
Проявления хронического бронхита
При отсутствии адекватного лечения острого трахеобронхита или при правильно подобранных препаратах на фоне различных народных методов самолечения симптомы становятся менее четкими и отчетливыми, процесс переходит в хронический. В норме все симптомы не выражены так ярко и четко, как резкий процесс, но проявляются на фоне банальных простуд, переохлаждений при воздействии на организм каких-либо стрессовых факторов.
Немедленно возникают:
- Обильный ринит слизистого характера
- Покраснение задней стенки глотки с отеком и рыхлостью слизистых оболочек и миндалин
- Болезненность с болезненностью при глотании, креплин голос
- Типичные приступы кашля, особенно сильные ночью, с развитием боли в груди, одышки.
Повышение температуры небольшое — от субфебрильных значений до фебрильных цифр, и часто длится долго .На фоне хронического воспалительного процесса в трахее и бронхиальном дереве обычно развивается прогрессирующая деформация бронхов, изменения слизистых оболочек трахеи, что может быть предрасполагающим фоном для дальнейших патологий по типу бронхообструктивного синдрома или астмы. .
Особенности симптомов и клинический диагноз
Начинается с трахеобронхита у детей как от простуды или гриппа и часто является осложнением или клинической формой .Основным признаком патологии считается приступообразный сухой кашель, возникающий на фоне плача, смеха или глубокого дыхания, вначале он может походить на ларингит, в связи с чем можно спутать состояние.
Важно, чтобы родители вызвали врача на дом или попросили принять при наличии боли в груди на фоне глубоких вдохов или после кашля, при сухом кашле, навязчивых приступах, развитии одышки и охриплости, бледность кожи лица и тела при цианозе на пальцах рук или вокруг рта, с повышением потоотделения на фоне общих симптомов заболевания — слабости и раздражительности, плохого аппетита, повышения температуры тела.

По мере прогрессирования кашель становится влажным, мокрота от кашля из бронхов, обычно зеленоватая или желтоватая. Тяжесть состояния зависит от возраста и особенностей иммунного ответа ребенка.
Отличиями аллергической формы можно считать обострение приступов ночью или при выходе на улицу , отсутствие температуры и симптомы насморка, насморк, а часто и конъюнктивит.
Для дополнительной диагностики при наличии таких жалоб врач назначает обследование: общие анализы крови и мочи, биохимический анализ, а иногда и мокроты с определением возбудителей болезней.Также взяты мазки из горла и носа для определения причины инфекции, при наличии аллергических проявлений — предполагаемого уровня эозинофилов в крови и наличия аллергии в крови или коже. При дифференциальной диагностике, чтобы исключить пневмонию, показана рентгенография органов грудной клетки.
Общие принципы лечения бронхита у детей
Важно лечение только под наблюдением врача, с контролем эффективности и переносимости выбранного лечения. Он должен включать как общие процедуры, так и местное лечение. Прежде всего, основу для всех составляет постельный режим с постепенным переходом на домашний, специальная диета с нераздражающими продуктами и блюдами с высоким содержанием витаминов и минералов. Также показано медикаментозное лечение и физиотерапия в период диспансерного наблюдения, народные методы альтернативной терапии применимы только по согласованию с врачом при необходимости.
Острый бронхит: лечение
В основе острого процесса часто лежит вирусная инфекция, поэтому основой терапии является противовирусное лечение и иммунная защита.Применяют назначенные врачом в возрастных дозировках в сочетании с общими мерами и симптоматическими препаратами.
Хронический бронхит: лечение
Обычно, когда хронический бронхит формируется вторично по отношению к микробной инфекции, часто требуются антибиотики и иммунотерапия для стимуляции защитных сил организма. Чтобы лечение подействовало на начальном этапе, врач определяет природу микробного агента и его чувствительность к определенным антибиотикам .При лечении хронического воспаления трахеи и бронхов используют защищенные пенициллины и цефалоспорины, а также макролиды. Они применимы в пероральном виде, инъекций не требуется и не имеет более высокой эффективности . Все схемы приема антибиотиков и дополнительных препаратов будет расписывать врач, сокращать или удлинять курс, менять дозировку самостоятельно нельзя.
Запрещено самолечение антибиотиками, даже если вы ранее давали им детей и они хорошо переносятся.Не всегда хронический бронхит требует их приема, особенно если это воспаление вирусной природы или аллергия. Когда лекарства противопоказаны и будут только больно. Реакция может быть более тяжелой и выраженной.
Аллергический трахеобронхит: тактика лечения
При наличии аллергических поражений трахеи и бронхов необходимо применение десенсибилизирующей терапии и противоаллергических препаратов. Запрещены антибиотики и противовирусные препараты, они только усугубят ситуацию.Эффективны при аллергии пероральные формы антигистаминных препаратов, начиная со второго поколения, без седативных и побочных эффектов. При наличии бронхоспазма или отека гортани показано применение бронходилататоров и гормональных препаратов, инъекций, ингаляционной терапии с бронходилататорами и кортикостероидами, противовоспалительных средств.
Дополнительные лекарства и деньги в лечении
Из-за наличия болезненного кашля, беспокоящего ребенка, необходимо применять препараты для разжижения слизи и облегчения приступов кашля.Используются препараты противокашлевого ряда, которые угнетают деятельность кашлевого центра в головном мозге и приводят к подавлению приступов навязчивого и сухого кашля при его плохой переносимости. Применение препарата строго ограничено, только на фоне сухого кашля.
При наличии продуктивного кашля данная группа препаратов запрещена, они могут грозить развитием застоя и пневмонии.
Для облегчения кашля и разжижения слизи показано применение муколитических и мукорегуляторных препаратов.Они подавляют воспаление, разжижают мокроту, помогают ей откашляться и делают кашель некачественным и продуктивным. Важно не подавлять кашель, а превратить его из болезненного и сухого в продуктивный кашель с мокротой и выздороветь.
Коррекция диеты и питьевого режима
В период обострения состояния показано изменение диеты и питьевого режима, чтобы дать организму отдых и разгрузку, помочь в выведении продуктов обмена и токсинов, вырабатываемых возбудителем инфекции.

Также нужно пить много щелочной природы, которая помогает в отделении и разжижении мокроты, успокаивает раздраженное горло и облегчает дыхание . Детям полезны компоты и морсы, минеральная вода без газа в теплом виде, отвары липового цвета и шиповника, молоко с маслом и медом, малиновый чай. Запрещены крепкий черный чай, кофе, а также газированные напитки и концентрированные соки (разбавленные водой до 2/3 ее объема).
Из пищевых продуктов, особенно при подозрении на аллергический компонент воспаления, следует избегать таких продуктов и блюд, которые могут быть потенциальными аллергенами.К ним относятся продукты пчеловодства и шоколад, яркие и экзотические фрукты, лосось, яйца и орехи. У предрасположенных детей они могут усилить отек и спазм бронхов, вызывающие кашель.
Обязательно показана жаропонижающая, противовоспалительная терапия, дезинтоксикационная и иммуноферментная терапия. Показана ингаляционная терапия с бронхолитиками, препаратами для разжижения слизи и стимуляторами ее происхождения. Используя ингаляции только при сухом кашле, влажном продуктивном кашле их следует снимать.
Применение физиотерапии в лечении
После того, как острый процесс постепенно затухает, в восстановительном периоде для нормализации вентиляционных функций дыхательной системы показаны физиотерапевтические процедуры.За счет него улучшается приток крови к пораженным слизистым оболочкам, нормализуется их работа, стимулируется отхаркивание и активизируются дыхание, насыщение тканей кислородом. В детской практике применяют массаж, дыхательную гимнастику и тепловые процедуры, ингаляционную терапию отварами трав и лекарств, электрофорез с лекарствами.
Все назначения согласовываются с врачом и проводятся дома или в поликлинике только при отсутствии температуры на фоне нормализации общего состояния.Курс лечения состоит из нескольких процедур, проводимых ежедневно или через день под наблюдением врача.
Просмотры сообщений: 747
.Бронхит — причины, симптомы, лечение
Переключить навигацию Меню
- О нас
- Влияние на сообщество
- Благотворительная деятельность
- Управление
- Здоровое будущее
- Пресс-релизы
- Медицинская библиотека
О нас
Ранняя история
Команда руководителей
Влияние на сообщество
Что нас отличает
.Бронхит — NHS
Бронхит — это инфекция основных дыхательных путей легких (бронхов), вызывающая их раздражение и воспаление.
Основные дыхательные пути отходят по обе стороны от дыхательного горла (трахеи).
Они приводят к все меньшему и меньшему диаметру дыхательных путей в легких, называемых бронхиолами.
Стенки дыхательных путей выделяют слизь для улавливания пыли и других частиц, которые в противном случае могли бы вызвать раздражение.
Большинство случаев бронхита возникает, когда инфекция раздражает и воспаляет дыхательные пути, в результате чего они выделяют больше слизи, чем обычно.
Ваше тело пытается избавиться от лишней слизи при кашле.
Бронхит можно описать как острый или хронический бронхит.
Острый бронхит — это временное воспаление дыхательных путей, вызывающее кашель и появление слизи. Длится до 3 недель.
Заболевание может поражать людей любого возраста, но чаще всего встречается у детей в возрасте до 5 лет.
Заболевание чаще встречается зимой и часто возникает после простуды, боли в горле или гриппа.
Хронический бронхит — это ежедневный продуктивный кашель, который длится 3 месяца в году и не менее 2 лет подряд.
Это одно из ряда заболеваний легких, включая эмфизему, которые в совокупности известны как хроническая обструктивная болезнь легких (ХОБЛ).
В основном это поражает взрослых старше 40 лет.
Очень важно бросить курить, если у вас бронхит.
Сигаретный дым и химические вещества, содержащиеся в сигаретах, усугубляют бронхит и повышают риск развития хронического бронхита и ХОБЛ.
Врач общей практики может помочь вам бросить курить.
Вы также можете позвонить на горячую линию NHS Smokefree для получения консультации по телефону 0300 123 1044 с понедельника по пятницу с 9:00 до 20:00 и в субботу и воскресенье с 11:00 до 16:00.
Информация:Консультации по коронавирусу
Если у вас бронхит и вы беспокоитесь о коронавирусе, вы можете получить консультацию по коронавирусу и бронхиту в Британском фонде легких.
Симптомы бронхита
Основным симптомом острого бронхита является отрывистый кашель, при котором может выделяться прозрачная желто-серая или зеленоватая слизь (мокрота).
Другие симптомы аналогичны симптомам простуды или синусита и могут включать:
- боль в горле
- головную боль
- насморк или заложенность носа
- боли и боли
- усталость
Если у вас есть острый бронхит, кашель может длиться несколько недель после того, как исчезнут другие симптомы.
Вы также можете обнаружить, что постоянный кашель вызывает боль в мышцах груди и живота.
У некоторых людей может возникнуть одышка или хрипы в результате воспаления дыхательных путей.
Но это чаще встречается при длительном (хроническом) бронхите.
Когда обращаться к терапевту
В большинстве случаев острый бронхит можно легко вылечить дома с помощью покоя, нестероидных противовоспалительных препаратов (НПВП) и большого количества жидкости.
Вам нужно обращаться к терапевту только в том случае, если у вас серьезные или необычные симптомы.
Например, обратитесь к терапевту, если:
- ваш кашель сильный или длится более 3 недель
- у вас высокая температура более 3 дней — это может быть признаком гриппа или более серьезного состояния, например как пневмония
- вы кашляете слизью с прожилками крови
- у вас есть основное заболевание сердца или легких, такое как астма, сердечная недостаточность или эмфизема
- у вас затрудняется дыхание
- у вас были повторяющиеся эпизоды бронхита
Врачу общей практики может потребоваться исключить другие легочные инфекции, такие как пневмония, симптомы которой аналогичны симптомам бронхита.
Если они подозревают, что у вас пневмония, вам, вероятно, потребуется рентген грудной клетки и взять образец слизи для анализа.
Если терапевт считает, что у вас может быть основное заболевание, он также может предложить вам пройти функциональный тест легких.
Вам будет предложено сделать глубокий вдох и подуть в устройство, называемое спирометром, которое измеряет объем воздуха в ваших легких.
Пониженная емкость легких может указывать на серьезную проблему со здоровьем.
Причины бронхита
Вирусные и бактериальные инфекции
Бронхит обычно вызывается вирусом.Реже его вызывают бактерии.
В большинстве случаев бронхит вызывается теми же вирусами, которые вызывают простуду или грипп.
Вирус содержится в миллионах крошечных капелек, которые выходят из носа и рта, когда кто-то кашляет или чихает.
Размер этих капель обычно составляет около 1 м. Некоторое время они зависают в воздухе, а затем приземляются на поверхности, где вирус может выжить до 24 часов.
Любой, кто прикоснется к этим поверхностям, может распространить вирус дальше, прикоснувшись к чему-то другому.
Узнайте больше о том, как распространяются микробы простуды и гриппа
Вдыхание раздражающих веществ
Бронхит также может быть вызван вдыханием раздражающих веществ, таких как смог, химические вещества в бытовых товарах или табачный дым.
Курение — основная причина хронического бронхита. Это может повлиять на людей, которые вдыхают пассивное курение, а также на самих курильщиков.
У людей с хроническим бронхитом часто развивается еще одно связанное с курением заболевание легких, называемое эмфиземой, когда воздушные мешочки в легких повреждаются, вызывая одышку.
Если вы курите, постарайтесь сразу же бросить курить, так как курение усугубляет бронхит и увеличивает риск развития эмфиземы.
Отказ от курения при бронхите также может быть прекрасной возможностью полностью бросить курить.
Узнайте больше о методах лечения отказа от курения
Профессиональное воздействие
Вы также можете подвергаться риску хронического бронхита и других типов хронической обструктивной болезни легких (ХОБЛ), если часто подвергаетесь воздействию материалов, которые могут повредить ваши легкие, например как:
- зерновая пыль
- текстиль (волокна ткани)
- аммиак
- сильные кислоты
- хлор
Это иногда называют профессиональным бронхитом.Обычно это проходит, когда вы больше не подвергаетесь воздействию раздражающего вещества.
Узнайте больше о причинах ХОБЛ
Лечение бронхита
В большинстве случаев острый бронхит проходит самостоятельно в течение нескольких недель без необходимости лечения.
А пока вы должны пить много жидкости и много отдыхать.
В некоторых случаях симптомы бронхита могут длиться намного дольше. Если симптомы длятся не менее 3 месяцев, это называется хроническим бронхитом.
От хронического бронхита нет лекарства, но некоторые изменения образа жизни могут помочь облегчить симптомы, например:
Есть несколько лекарств для облегчения симптомов.
Лекарства, называемые бронходилататорами и стероидами, «открывают» дыхательные пути, и их можно назначать в виде ингаляторов или таблеток.
Муколитические препараты разжижают слизь в легких, облегчая откашливание.
Лечение симптомов в домашних условиях
Если у вас острый бронхит:
- много отдыхайте
- пейте много жидкости — это помогает предотвратить обезвоживание и разжижает слизь в легких, облегчая кашель
- лечить головные боли , высокая температура и боли при приеме парацетамола или ибупрофена — хотя ибупрофен не рекомендуется при астме.
Остерегайтесь лекарств от кашля
Доказательств эффективности лекарств от кашля мало.
Узнайте больше о лечении кашля
Агентство по регулированию лекарственных средств и медицинских товаров (MHRA) рекомендовало не давать отпускаемые без рецепта лекарства от кашля детям младше 6 лет.
Детям в возрасте от 6 до 12 лет следует используйте их только по рекомендации врача или фармацевта.
В качестве альтернативы лекарству от кашля, отпускаемому без рецепта, попробуйте приготовить собственную смесь меда и лимона, которая успокаивает боль в горле и облегчает кашель.
Антибиотики
Антибиотики обычно не назначают при бронхите, поскольку обычно он вызывается вирусом.
Антибиотики не действуют на вирусы, и назначение их, когда в них нет необходимости, со временем может сделать бактерии более устойчивыми к лечению антибиотиками.
Узнайте больше об устойчивости к антибиотикам
Врач пропишет антибиотики только в том случае, если у вас повышенный риск развития осложнений, таких как пневмония.
Антибиотики также могут быть рекомендованы:
- недоношенным детям
- пожилым людям старше 80
- людям с заболеваниями сердца, легких, почек или печени в анамнезе
- людям с ослабленной иммунной системой, которые могут быть результат основного состояния или побочного эффекта лечения стероидами
- человек с кистозным фиброзом
Если вам прописали антибиотики при бронхите, скорее всего, это будет 5-дневный курс амоксициллина или доксициклина.
Побочные эффекты этих препаратов встречаются редко, но включают плохое самочувствие, тошноту и диарею.
Осложнения бронхита
Пневмония — наиболее частое осложнение бронхита.
Это происходит, когда инфекция распространяется дальше в легкие, в результате чего крошечные воздушные мешочки внутри легких заполняются жидкостью.
Примерно 1 из 20 случаев бронхита приводит к пневмонии.
К людям с повышенным риском развития пневмонии относятся:
- пожилой человек
- курящий
- человек с другими заболеваниями, такими как болезнь сердца, печени или почек
- человек с ослабленной иммунной системой
Легкая пневмонию обычно можно лечить антибиотиками в домашних условиях.В более тяжелых случаях может потребоваться госпитализация.
Помогите нам улучшить наш веб-сайт
Если вы закончили то, что делаете, можете ли вы ответить на несколько вопросов о вашем сегодняшнем визите?
Примите участие в нашем опросе
Последняя проверка страницы: 7 августа 2019 г.
Срок следующего рассмотрения: 7 августа 2022 г.





 сильный кашель с усилением в ночные часы
сильный кашель с усилением в ночные часы хриплость дыхания с удлинением на выдохе
хриплость дыхания с удлинением на выдохе сухой кашель с продолжительностью до 5-7 дней
сухой кашель с продолжительностью до 5-7 дней побледнение, цианоз покровов кожи
побледнение, цианоз покровов кожи снижение аппетита
снижение аппетита анализ крови (клинический, общий, биохимический)
анализ крови (клинический, общий, биохимический) приступы удушья
приступы удушья бронхиальная обструкция
бронхиальная обструкция Муколитические препараты для разжижения мокроты, улучшения свойств секрета, активизации мукоцилиарного входа, оказания противовоспалительного эффекта
Муколитические препараты для разжижения мокроты, улучшения свойств секрета, активизации мукоцилиарного входа, оказания противовоспалительного эффекта Термопсис (трава), алтей (корень). 10 г смешать, залить водой (400 мл), настоять 2-3 часа, давать малышам 3 раза в день по 50 л
Термопсис (трава), алтей (корень). 10 г смешать, залить водой (400 мл), настоять 2-3 часа, давать малышам 3 раза в день по 50 л Нельзя необдуманно проводить ингаляции, особенно малышам, которые могут попросту задохнуться по причине несостоятельности дыхательной мускулатуры и неспособности самостоятельно прокашляться;
Нельзя необдуманно проводить ингаляции, особенно малышам, которые могут попросту задохнуться по причине несостоятельности дыхательной мускулатуры и неспособности самостоятельно прокашляться;