Мононуклеоз что это такое у детей: Мононуклеоз у детей — причины, симптомы, методы диагностики и лечения в СПб
Инфекционный мононуклеоз:симптомы, лечение, диагностика, классификация
Инфекционный мононуклеоз – острое проявление вирусного заболевания, клинически затрагивающее ротовую область, глотку, селезенку, печень и лимфоузлы. Провокатор его возникновения – герпесвирус Эпштейна-Барра, встречающийся как у взрослых, так и среди детей.
Распространенность недуга не зависит от времени года или пола человека. Впрочем, исследователи выявили некоторую закономерность: у подростков, проходящих пубертатный период, болезнь определяется чаще.
Основные причины
Причина инфекционного мононуклеоза одна – вирус Эпштейна-Барра. Им можно заразиться после контакта с заболевшим человеком. Так как частицы вируса сохраняются в слюне носителя, то основной способ передачи его – воздушно-капельный.
Поймать вирус можно, воспользовавшись одними предметами обихода с зараженным носителем. Часто передача происходит половым путем, а также через поцелуи, невымытые руки, посуду и т.
В некоторых случаях вирус передается в момент переливания крови, а также от матери к малышу в период вынашивания.
Наиболее подвержены болезни люди с ослабленным иммунитетом, острой нехваткой полноценного сна и рационального питания.
Симптоматика недуга
Симптомы инфекционного мононуклеоза проявляются не сразу: инкубационный период может колебаться в промежутке от 5 до 45 дней. В некоторых случаях заболевший может отмечать у себя следующие первичные признаки:
- общее физическое недомогание;
- слабость в теле, упадок сил;
- легкую заложенность носа.
Постепенно проявления увеличивают свою интенсивность, к ним добавляются такие симптомы:
- рост температуры тела до отметки на термометре 37,6 градусов;
- боль в горле;
- увеличение миндалин, лимфоузлов.
Спустя время заболевший замечает:
- сильную лихорадку;
- головную боль;
- ломоту в теле;
- острую боль в горле в момент глотания.

Если обратиться к врачу, то тот может обратить внимание на увеличение размеров селезенки и печени и симптомы фолликулярной, катаральной или язвенно-некротической ангины. К ним относятся увеличение миндалин, желтоватый налет на стенках глотки, возможна легкая кровоточивость.
Инфекционный мононуклеоз у детей по своим проявлениям схож с данным недугом у взрослых, отличаясь лишь повышенной скоростью развития.
После того, как печень и селезенка увеличиваются, они сразу дают сигнал об этом пожелтением глазных склер и кожи, а также более темным цветом мочи заболевшего. Могут наблюдаться кожные высыпания, сопровождающиеся легким зудом.
У вас появились симптомы инфекционного мононуклеоза?
Возможные осложнения
Инфекционный мононуклеоз у взрослых и тем более детей игнорировать нельзя, так как он чреват осложнениями:
- сохраняясь в организме пациента, вирус периодически дает рецидив болезни;
- велика вероятность развития инфекции – стрептококковой или стафилококковой.
 Попадая в ослабленный организм, бактерии обеспечивают особенно агрессивное проявление;
Попадая в ослабленный организм, бактерии обеспечивают особенно агрессивное проявление; - менингоэнцефалит – серьезное неврологическое заболевание, затрагивающее церебральное вещество головного мозга;
- увеличившиеся миндалины способны спровоцировать затруднение дыхания и обструкцию верхних дыхательных путей;
- в качестве осложнения инфекционного мононуклеоза у детей возможен гепатит, инфильтрация легких;
- тромбоцитопения – в крайне редких случаях.
Диагностика недуга
Диагностика инфекционного мононуклеоза весьма обширная. После осмотра пациента терапевт, инфекционист или педиатр (у детей) назначает сдачу общего анализа крови. В нем о наличии недуга говорит слабый лейкоцитоз и смещение формулы лейкоцитов в левую сторону.
В крови обнаруживаются атипичные мононуклеары. К слову, именно из-за них пациенту рекомендуется три раза с определенными промежутками времени проходить серологическое обследование, так как эти вещества характерны и для ВИЧ-инфекции.
Дополнительно сдается ПЦР для определения вируса Эпштейна-Барра и его активности в организме пациента. Могут быть дополнительно найдены М-иммуноглобулины.
При инфекционном мононуклеозе с характерными признаками ангины рекомендуется дополнительно осмотр отоларинголога.
Лечение заболевания
В зависимости от особенности протекания лечение инфекционного мононуклеоза может проходить в условиях стационара или дома. Больному полагается соблюдение постельного режима, а в некоторых случаях – еще и специальной диеты.
Комплекс лечения направлен на снятие интоксикации организма, симптомов, приведение его в стабильное состояние. Наряду с этим назначается витаминная терапия (качественное питание, витаминные комплексы по возрасту).
Тяжелые случаи инфекционного мононуклеоза с явно выраженными некротизирующими процессами требуют участия антибиотиков. В случае если имеет место разрыв селезенки, то в экстренном порядке осуществляется ее полное удаление.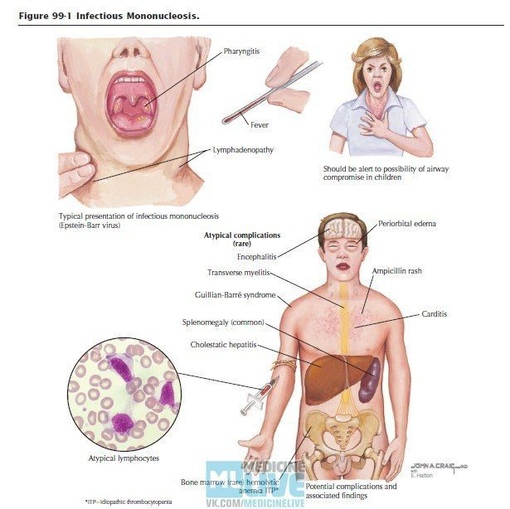
Профилактические меры
Если заболевание проходит без серьезных осложнений и под наблюдением врача, прогноз благоприятный. После выздоровления в течение года рекомендуется несколько раз сдавать общий анализ крови и анализ на определение активности вируса Эпштейна-Барра.
К другим мерам профилактики инфекционного мононуклеоза относятся:
- рациональное закаливание;
- прием витаминных комплексов в осенне-зимний период;
- длительные прогулки на свежем воздухе;
- умеренная физическая активность;
- тщательная дезинфекция всех личных вещей и помещений, в которых находился заболевший.
Ответы на распространенные вопросы
Как не заболеть инфекционным мононуклеозом?
К сожалению, полностью оградить себя от этого заболевания невозможно. Однако можно предпринять профилактические меры, чтобы снизить риск осложнений. В период простудных заболеваний желательно избегать мест большого скопления людей.
В период простудных заболеваний желательно избегать мест большого скопления людей.
Какие могут быть последствия этой болезни?
Последствия инфекционного мононуклеоза – это осложнения, с которыми сталкивается ослабленный организм или тот, который не получил должного лечения. К ним относятся дополнительная бактериальная инфекция, менингоэнцефалит, гепатит. В большинстве основное последствие заболевания – падением иммунитета.
Инфекционный мононуклеоз: чем лечить?
Лечение подбирается врачом в индивидуальном порядке. Важно снять симптомы и токсическую нагрузку на организм. При наличии бактериальной инфекции – использовать антибиотики.
Не нашли ответа на свой вопрос?
Наши специалисты готовы проконсультировать вас по телефону:
ИНФЕКЦИОННЫЙ МОНОНУКЛЕОЗ У ДЕТЕЙ: клиника, диагностика, лечение
Кудин А.
УЗ «Городская детская инфекционная больница» г. Минска.
Инфекционный мононуклеоз является полиэтиологичным заболеванием и может вызываться различными лимфотропными инфекциями. В соответствии с МКБ 10 выделяют ИМ, вызванный гамма-герпесвирусом (вирусом Эпштейна-Барр (ВЭБ) или герпесвирусом 4-го типа), цитомегаловирусный ИМ, ИМ другой этиологии (на фоне аденовирусной инфекции, токсоплазмоза; инфекции, вызванной герпесвирусом 6-го или 7-го типа; в острую стадию ВИЧ-инфекции и т.д.) и ИМ неуточненной этиологии (в тех случаях, когда у пациентов с клиническими признаками ИМ не удается обнаружить ни один из известных возбудителей данного заболевания). Однако, как правило, если отдельно вопрос этиологии ИМ не оговаривается, это заболевание связывают с ВЭБ-инфекцией (ВЭБИ). Считается, что более 80-95% всех случаев типичного ИМ ассоциировано с ВЭБИ.
ВЭБ обладает тропизмом к различным клеткам, но основной мишенью для него являются В-лимфоциты и дендритные клетки, несущие на себе рецептор CD21 (или CR2 – рецептор для C3d компонента системы комплемента). Кроме В-лимфоцитов, поражается эпителий слизистой носоглотки и протоков слюнных желез. В определенных ситуациях могут инфицироваться Т-лимфоциты и NK-клетки, моноциты/макрофаги, нейтрофилы, миоэпителиальные и гладкомышечные клетки. Как и при других инфекционных заболеваниях, вызывающихся лимфотропными вирусами, исходы острой ВЭБ-инфекции (ВЭБИ) могут быть разными и являются интегративным показателем взаимодействия вируса и иммунной системы человека.
Кроме В-лимфоцитов, поражается эпителий слизистой носоглотки и протоков слюнных желез. В определенных ситуациях могут инфицироваться Т-лимфоциты и NK-клетки, моноциты/макрофаги, нейтрофилы, миоэпителиальные и гладкомышечные клетки. Как и при других инфекционных заболеваниях, вызывающихся лимфотропными вирусами, исходы острой ВЭБ-инфекции (ВЭБИ) могут быть разными и являются интегративным показателем взаимодействия вируса и иммунной системы человека.
В организме человека ВЭБ может находиться в двух состояниях: в фазе активной инфекции и в латентном состоянии. Активная фаза ВЭБИ характеризуется значительным накоплением вирусных частиц, гибелью пораженных клеток, выходом вируса во внеклеточное пространство и инфицированием доступных для ВЭБ чувствительных клеток. Такой вариант развития вируса касается, в первую очередь, эпителиальных клеток ротоглотки и в значительно меньшей степени – В-лимфоцитов. Этот процесс имеет место при острой инфекции и при обострении хронической. Именно в этом цикле жизнедеятельности вируса возможно подавление его активности с помощью противовирусных препаратов, блокирующих вирусную ДНК-полимеразу и обрывающих синтез вирусной ДНК (ацикловир, валацикловир, ганцикловир, фоскарнет и др. ).
).
Латентная фаза ВЭБИ означает, что вирус находится в ядре инфицированной клетки (в первую очередь, это В-лимфоциты памяти]) в виде эписомы. При этом вирус продуцирует минимальное количество веществ, закодированных в его ДНК (латентные мембранные протеиды, ядерные белки, мелкие РНК), которые необходимы для репликации вируса вместе с клеткой-хозяином, но без образования дополнительных вирусных частиц и без гибели инфицированной клетки. Более того, вирус «заинтересован» в том, чтобы клетка-хозяин жила как можно дольше и чтобы вирус воспроизводился вместе с ней. Оказалось, что некоторые вирусные белки способны подавлять программу апоптоза ВЭБ(+) В-лимфоцитов, индуцируя феномен «клеточного бессмертия».
При отсутствии адекватного контроля со стороны основных факторов противовирусного иммунитета (цитотоксические лимфоциты, NK-клетки, Th2-зависимые механизмы иммунного ответа) возможна неконтролируемая пролиферация ВЭБ(+) В-лимфоцитов (т.е. клеток, несущих чужеродную генетическую информацию).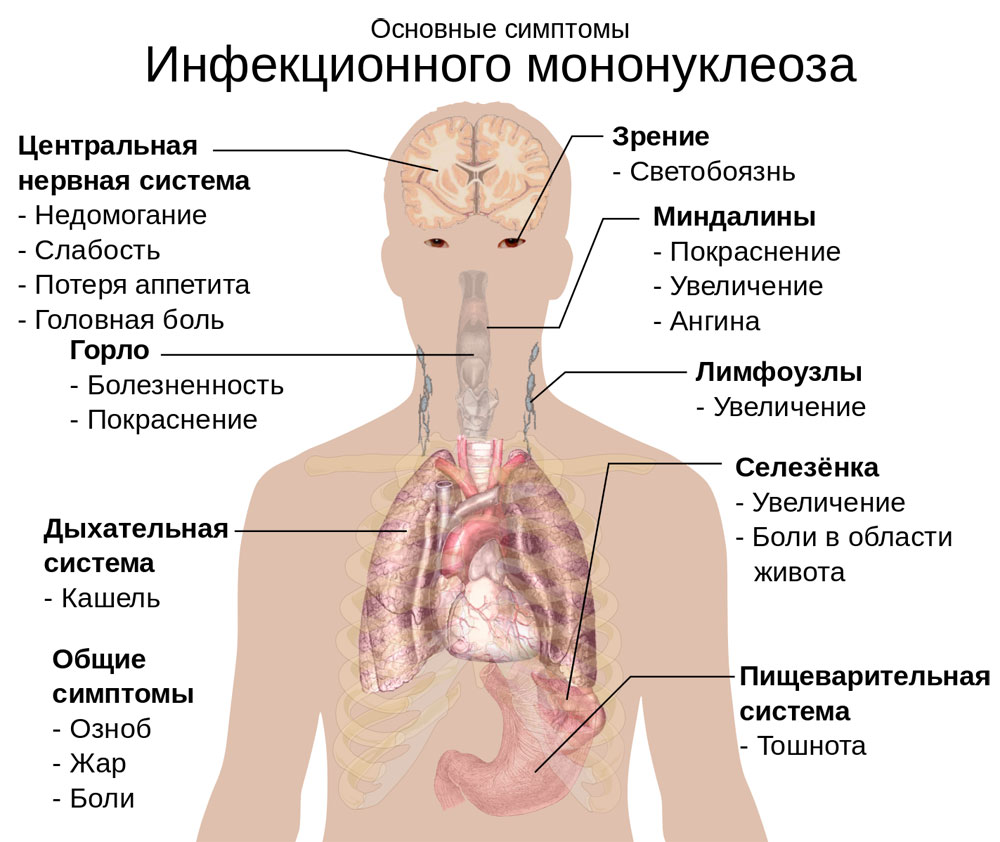 Потенциально это может привести к развитию В-клеточной лимфопролиферативной болезни (нередко проявляющейся малигнизацией, особенно у людей с исходным иммунодефицитом). ВЭБ-ассоциированными более чем в половине случаев являются лимфома Беркитта (в странах Африки), назофарингеальная карцинома, смешанно-клеточная лимфома Ходжкина, ряд опухолей у больных со СПИД-ом (лимфомы головного мозга, гладко-мышечная опухоль, плазмобластная лимфома, ходжкинская лимфома им др.), внеузловая NK/T-лимфома, NK-лейкемия и др.
Потенциально это может привести к развитию В-клеточной лимфопролиферативной болезни (нередко проявляющейся малигнизацией, особенно у людей с исходным иммунодефицитом). ВЭБ-ассоциированными более чем в половине случаев являются лимфома Беркитта (в странах Африки), назофарингеальная карцинома, смешанно-клеточная лимфома Ходжкина, ряд опухолей у больных со СПИД-ом (лимфомы головного мозга, гладко-мышечная опухоль, плазмобластная лимфома, ходжкинская лимфома им др.), внеузловая NK/T-лимфома, NK-лейкемия и др.
Кроме того, ВЭБ способен вызывать поликлональную стимуляцию В-лимфоцитов, что в ряде случаев может привести к развитию аутоиммунных заболеваний (иммунные цитопении, рассеянный склероз и некоторые другие).
В тех случаях, когда происходит значительное (по экспансии и уровню вирусной нагрузки) инфицирование клеток, участвующих в защите от вируса, развиваются тяжелые, угрожающие жизни человека варианты течения ВЭБИ. Преимущественное инфицирование CD8+ лимфоцитов приводит к развитию гемофагоцитарного синдрома. В основе формирования двух вариантов хронической активной ВЭБИ лежит поражение соответственно CD4+ лимфоцитов или NK- клеток. Значительно более редкими формами хронической ВЭБИ (ХВЭБИ) являются интерстициальная пневмония, поражения ЦНС, аневризмы коронарных артерий (как при болезни Кавасаки). Одним из необычных проявлений хронической ВЭБИ является гиперчувствительность к укусам комаров.
В основе формирования двух вариантов хронической активной ВЭБИ лежит поражение соответственно CD4+ лимфоцитов или NK- клеток. Значительно более редкими формами хронической ВЭБИ (ХВЭБИ) являются интерстициальная пневмония, поражения ЦНС, аневризмы коронарных артерий (как при болезни Кавасаки). Одним из необычных проявлений хронической ВЭБИ является гиперчувствительность к укусам комаров.
Хорошо известно, что у детей раннего возраста острая ВЭБИ в большинстве случаев протекает субклинически или в стертой форме, без развития клиники ИМ. По некоторым данным, наиболее распространенной формой первичной ВЭБИ у детей является ОРИ, на долю которой приходится более 40 % всех случаев. Однако этот вариант течения острой ВЭБИ не имеет каких-либо специфических проявлений и обычно не верифицируется. Наиболее известным вариантом острой ВЭБИ и вторым по частоте (около 18 % всех случаев инфекции) является ИМ, имеющий очень специфические клинические проявления. Эта форма острой ВЭБИ считается характерной, в первую очередь, для подростков и молодых людей.
Таким образом, главное, что следует помнить про патогенез ИМ – в основе развития заболевания лежит индуцированное вирусом иммунное воспаление (иммуно-патологический процесс), протекающее с поражением ВЭБ-инфицированных клеток, в первую очередь В-лимфоцитов и эпителиоцитов слизистой небных миндалин. В период разгара ИМ около 10-20 % всех циркулирующих в периферической крови В-лимфоцитов. С учетом того, что в периферической крови в каждый момент времени находится всего 0,2-2% всех лимфоцитов организма человека, основным местом поражающего действия вируса являются лимфоидные органы, а в них — В-зоны (где находятся В-лимфоциты) и дендритные клетки.
По мере выздоровления количество ВЭБ(+) В-лимфоцитов уменьшается до определенного стабильного минимального уровня и в последующем сохраняется пожизненно. В крови здоровых людей содержится от 1 до 50 инфицированных ВЭБ-ом клеток на один миллион В-лимфоцитов. При этом у здоровых носителей около 5% периферических мононуклеарных клеток (в первую очередь, Т-лимфоцитов) направлены против ВЭБ, что говорит о значимости для организма человека постоянного контроля над этой инфекцией.
При благоприятном течении острой ВЭБИ по мере снижения вирусной и антигенной нагрузки параллельно с этим основная часть активированных Т-лимфоцитов, выполнивших свою функцию, погибает по механизму апоптоза, а остальные превращаются в клетки памяти.
Клинические проявления ИМ складываются из признаков синдрома системного воспалительного ответа (ССВО), поражений лимфоидных органов и ангины. Манифестация происходит, как правило, бурно с резкого повышения температуры, появления признаков интоксикации (чаще умеренно выраженных), болей в горле, заложенности носа без насморка (вследствие аденоидита) и храпа во сне. Увеличиваются шейные (прежде всего, заднешейные) и подчелюстные лимфоузлы, и нередко может отмечаться генерализованная лимфоаденопатия. Иногда лимфоаденопатия предшествует появлению развернутой клиники ИМ, опережая ее на 5-7 дней. Часто, но не всегда, образуются налеты на миндалинах, которые могут плохо сниматься шпателем (т.к. представляют собой не только компоненты воспалительного экссудата, но и погибший эпителий слизистой).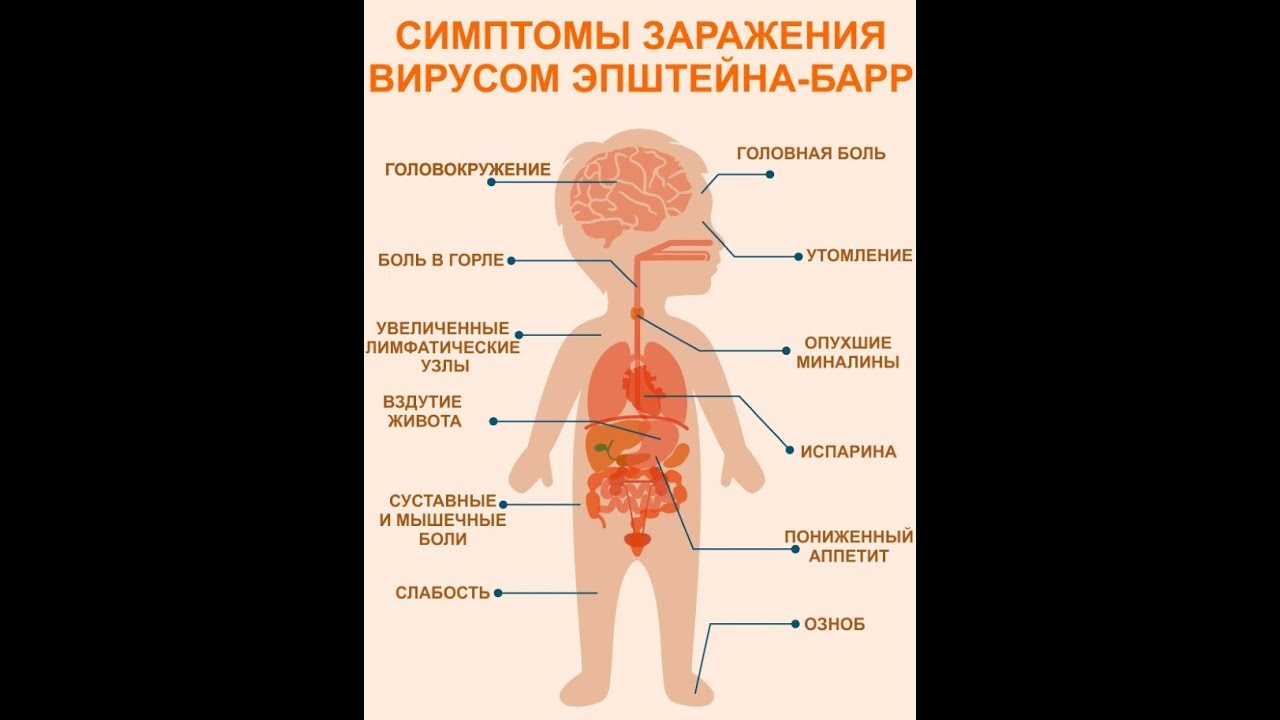 Более чем у половины больных определяется увеличение печени и/или селезенки. Важным в дифференциальной диагностике между банальной стрептококковой ангиной (требующей антибактериальной терапии) и экссудативным тонзиллитом при ИМ является отсутствие или незначительная боль в горле. Т.е. когда налетына миндалинах – большие, а горло не болит, это должно заставить задуматься врача о ИМ!!!
Более чем у половины больных определяется увеличение печени и/или селезенки. Важным в дифференциальной диагностике между банальной стрептококковой ангиной (требующей антибактериальной терапии) и экссудативным тонзиллитом при ИМ является отсутствие или незначительная боль в горле. Т.е. когда налетына миндалинах – большие, а горло не болит, это должно заставить задуматься врача о ИМ!!!
Развитие всех клинических проявлений ИМ происходит в течение нескольких суток. В эти сроки симптоматика может нарастать и дополняться. Важно помнить, что развернутая клиника ИМ, все перечисленные симптомы у одного больного встречают редко. Обычно один или несколько симптомом отсутствуют. И в этом случае следует подтверждать диагноз лабораторно.
Как правило, большинство врачей ориентируется на наличие в общем анализе крови (ОАК) атипичных мононуклеаров (АМ) в количестве >10%. Это действительно позволяет констатировать ИМ. Однако, следует помнить, что АМ появляются в крови не сразу, часто с 4-5-го дня болезни, а иногда только на второй неделе заболевания. Кроме того, примерно у 5% пациентов они могут вовсе отсутствовать. В этом случае следует ориентироваться на клинические проявления и наличие в ОАК преобладания лимфоцитов и моноцитов: наличие у ребенка ангины, которая сопровождается лимфоцитозом должно навести врача на мысль о том, что ангина какая-то специфическая.
Кроме того, примерно у 5% пациентов они могут вовсе отсутствовать. В этом случае следует ориентироваться на клинические проявления и наличие в ОАК преобладания лимфоцитов и моноцитов: наличие у ребенка ангины, которая сопровождается лимфоцитозом должно навести врача на мысль о том, что ангина какая-то специфическая.
Банальные стрептококковые тонзиллиты обычно вызывают выраженные воспалительные изменения в ОАК (лейкоцитоз, нейтрофилез, выраженный сдвиг лейкоцитограммы влево, когда молодые формы нейтрофилов составляют 15-20% и более). При ИМ небольшой сдвиг формулы крови влево тоже часто имеет место (обычно в пределах 6-12%, как одно из проявлений ССВО), однако при этом отмечается лимфомоноцитоз. Кроме того, некоторые инфекции, способные протекать с мононуклеозоподобным синдромом (аденовирусная, например), не сопровождаются лимфоцитозом в лейкоцитограмме, а протекают с нейтрофилезом или нормоцитозом [Melon2005].
Косвенным признаком ИМ можно считать повышение в крови содержания трансаминаз (АсАТ обычно больше, чем АлАТ). Эта, так называемая адаптивная ферментемия, связана с перестройкой метаболизма вследствие выраженного ССВО на фоне ИМ. Поэтому у пациентов с «подозрительной» ангиной имеет смысл проведение биохимического анализа крови.
Эта, так называемая адаптивная ферментемия, связана с перестройкой метаболизма вследствие выраженного ССВО на фоне ИМ. Поэтому у пациентов с «подозрительной» ангиной имеет смысл проведение биохимического анализа крови.
Следует помнить, что тяжелое поражение печени с развитием желтушной формы гепатита (и иногда даже фульминантного гепатита) связано не с вирусным цитолизом гепатоцитов (ВЭБ не имеет тропизма к этим клеткам), а с инфицированием в печени местных Т- и T/NK-лимфоцитов, которые и вызывают поражение гепатоцитов (клеточно-опосредованный цитолиз).
В качестве дополнительных лабораторных тестов для доказательства ВЭБИ могут быть использованы:
- методы определения титра гетерофильных антител (у нас – это реакция Пауль-Буннеля, за рубежом – monospot test). Диагностическая значимость его невелика, но в определенных ситуациях это исследование помогает в диагностике. Основным его достоинством является то, что гетерофильные антитела обнаруживаются при первичном ВЭБ-ассоциированном ИМ и не определяются при ИМ другой этиологии.
 Недостатком метода является его частый ложноотрицательный ответ у дошкольников и младших школьников,
Недостатком метода является его частый ложноотрицательный ответ у дошкольников и младших школьников, - серологические методы: обнаружение IgM к капсидному антигену (viral capsid antigen) и IgG к раннему антигену ВЭБ (Epstein-Barr early antigen), соответственно анти-VCA IgM и анти EB EA IgG,
- определение ДНК ВЭБ методом ПЦР в крови (плазме или сыворотке), что всегда свидетельствует об активной репликации вируса (в отличие от ее обнаружения в мононуклеарах – в основном, в В-лимфоцитах — периферической крови).
Из всех клинических проявлений ИМ, пожалуй, только изменения миндалин могут быть связаны с прямым цитопатогенным действием вируса на эпителий слизистой оболочки этих структур. Но и здесь свой вклад в местные изменения вносит иммунное воспаление. Это означает, что тонзиллит (включая варианты с образованием налетов на миндалинах) по сути является асептическим воспалением, часто протекающим без присоединения вторичной бактериальной инфекции (как бы «страшно» не выглядела ротоглотка при осмотре). Поэтому без наличия косвенных признаков бактериальной суперинфекции нет необходимости в назначении антибактериальной терапии (АБТ). Такими признаками можно считать (с некоторыми оговорками) выраженные воспалительные изменения в ОАК (о чем говорилось ранее). Из острофазовых показателей, по-видимому, следует иметь в виду повышение уровня СРБ более 70-100 мг/л. Что же касается повышения СОЭ, то ее уровень при ИМ часто превышает 30 мм/ч, очевидно, вследствие увеличения в крови глобулиновой фракции белков, отражающей поликлональную стимуляцию В-лимфоцитов. При отсутствии признаков бактериальной суперинфекции назначение АБТ неоправданно. Есть данные о том, что АБТ увеличивает продолжительность сохранения ангины.
Поэтому без наличия косвенных признаков бактериальной суперинфекции нет необходимости в назначении антибактериальной терапии (АБТ). Такими признаками можно считать (с некоторыми оговорками) выраженные воспалительные изменения в ОАК (о чем говорилось ранее). Из острофазовых показателей, по-видимому, следует иметь в виду повышение уровня СРБ более 70-100 мг/л. Что же касается повышения СОЭ, то ее уровень при ИМ часто превышает 30 мм/ч, очевидно, вследствие увеличения в крови глобулиновой фракции белков, отражающей поликлональную стимуляцию В-лимфоцитов. При отсутствии признаков бактериальной суперинфекции назначение АБТ неоправданно. Есть данные о том, что АБТ увеличивает продолжительность сохранения ангины.
При наличии показаний к АБТ следует применять цефалоспорины 1-2 поколения, макролиды или линкосамиды и помнить, что при ИМ НЕЛЬЗЯ применять аминопенициллины из-за высокого риска развития «ампициллиновой сыпи» — как правило, обильной мелко- и крупно-пятнистопапулезной сыпи, нередко с геморрагическим компонентом, внешне сходную с полиморфной экссудативной эритемой. В основе ее генеза лежит реакция гиперчувствительности замедленного типа. Поэтому в тяжелых случаях эта экзантема способна прогрессировать с развитием синдрома Стивенса-Джонсона или даже токсического эпидермального некролиза.
В основе ее генеза лежит реакция гиперчувствительности замедленного типа. Поэтому в тяжелых случаях эта экзантема способна прогрессировать с развитием синдрома Стивенса-Джонсона или даже токсического эпидермального некролиза.
Здесь будет уместно обратить внимание на то, что Н1-блокаторы не имеет смысла назначать не только при обычном течении ИМ, но и при появлении «ампициллиновой сыпи» (как бы кому-то этого не хотелось). Ни в том, ни в другом случае IgE-зависимые реакции не развиваются, «работают» Т-клеточные реакции, поэтому гистамин является одним из многих медиаторов такого воспаления и при этом типе реакций не играет существенной роли. Естественно, в случае развития крапивницы на какой-либо из применяемых препаратов, назначение Н1-блокаторов будет обосновано. Но только в этом случае.
Показанием к назначению АБТ могут быть и некоторые осложнения ИМ. Так вследствие аденоидита повышается вероятность развития отитов и синуситов. Поэтому наряду с применением средств улучшающих носовое дыхание (об этом речь пойдет ниже) в комплексную терапию следует включать и АБ, эффективны в отношении наиболее вероятных этиологических факторов этих осложнений (пневмококк, гемофильная палочка): цефалоспорины 2-3-го поколения, при их непереносимости – азитромицин.
В ситуации, когда налеты на миндалинах есть, а воспалительные изменения в общем анализе крови отсутствуют (лимфомоноцитоз с нейтропенией и отсутствием или незначительным – до 10-12% молодых форм нейтрофилов – сдвигом лейкоцитограммы влево) и уровень СРБ невысокий (до 50-70 мг/л), боль в горле незначительная или отсутствует высока вероятность участия в воспалении нормальной анаэробной флоры , активировавшейся на фоне заболевания. В этом случае можно попытаться включить в схему терапии метронидазол 7,5-10 мг/кг 3 раза в день на 7-10 дней (с оценкой эффекта через 3-4 дня: если налеты не уменьшились или уменьшились незначительно, препарат стоит отменить).
Отношение к назначению противовирусных препаратов в настоящее время уже достаточно однозначное: они не нужны во время острой ВЭБИ. Как уже говорилось, клинические проявления ИМ связаны, прежде всего, с иммуноопосредованным воспалением, а не с цитолитическим действием самого вируса. Фактически, чем сильнее иммунный ответ на ВЭБ, тем тяжелее клинические проявления ИМ (иногда даже возникает необходимость в подавлении очень выраженного, «избыточного» иммунного воспаления). Поэтому практические попытки применения противовирусных препаратов (ацикловира) не оказали влияния на тяжесть и продолжительность ИМ, хотя при этом и снижали уровень вирусной нагрузки в слюне и в лимфоидных образованиях ротоглотки, не влияя на этот показатель в В-лимфоцитах (там, в основном, вирус находится в фазе латентного цикла). После прекращения применения этих препаратов репликация вируса возобновляется до момента формирования надежного противовирусного иммунитета.
Поэтому практические попытки применения противовирусных препаратов (ацикловира) не оказали влияния на тяжесть и продолжительность ИМ, хотя при этом и снижали уровень вирусной нагрузки в слюне и в лимфоидных образованиях ротоглотки, не влияя на этот показатель в В-лимфоцитах (там, в основном, вирус находится в фазе латентного цикла). После прекращения применения этих препаратов репликация вируса возобновляется до момента формирования надежного противовирусного иммунитета.
Однако при хронических ВЭБ-ассоциированных заболеваниях, при которых вирус находится в литическом цикле развития, противовирусные препараты могут иметь эффект (волосатая лейкоплакия языка, хроническая активная ВЭБИ).
Кроме того, включение противовирусных препаратов, возможно, будет полезным при тяжелых атипичных формах острой ВЭБИ, протекающих с поражением внутренних органов (фульминантный гепатит, кардит, пульмонит) и ЦНС (энцефалит, менингоэнцефалит). По-видимому, это связано с тем, что развитие этих вариантов острой ВЭБИ обусловлено поражением вирусом нетипичных для этой инфекции клеток (CD8+ цитотоксических лимфоцитов, CD4+ клеток, NK-клеток, моноцитов/макрофагов).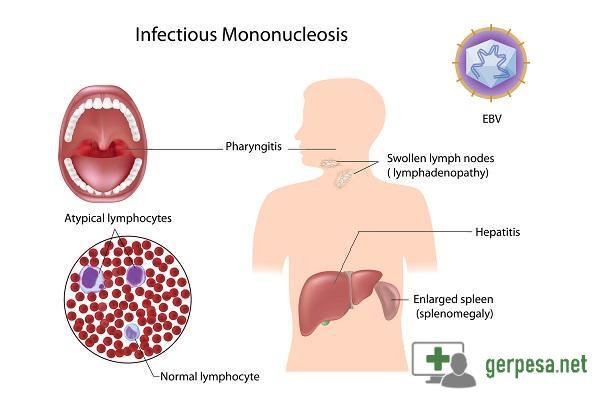
Больше всего вопросов в лечении ИМ возникает в отношении применения глюкокортикостероидов (ГКС). В 50-60-х годах прошлого века эти препараты применялись широко и, как считалось, с хорошим эффектом. Затем в связи с потенциально онкогенными свойствами ВЭБ, иммуносупрессивным действием ГКС и неясными последствиями действия двух этих факторов на организм каждого конкретного больного, от применения ГКС при неосложненном течении ИМ отказались. Однако и в наше время проводятся исследования по оценке влияния ГКС на пациентов с ИМ. Существуют работы, в которых показывается как эффективность этих препаратов (по крайней мере, кратковременная и в отношении некоторых симптомов), так и отсутствие влияния ГКС на степень выраженности и продолжительность сохранения симптоматики ИМ.
Мнение автора этой статьи совпадает с мнением первой группы ученых, т.к. я неоднократно видел клинический эффект от применения ГКС у детей с ИМ. Исходя из патогенеза заболевания, такого эффекта ГКС следует ожидать. Другое дело, надо ли всем детям с ИМ назначать ГКС? Однозначно – нет! ИМ — это самолимитирующееся заболевание, которое в подавляющем большинстве случаев заканчивается выздоровлением в течение 7-14 дней (здесь речь идет об острых проявлениях инфекции, т.к. остаточные явления в виде полиаденопатии, гепатолиенального синдрома, гипертрофии миндалин могут сохраняться от нескольких недель до нескольких месяцев). Показаниями к назначению ГКС должны быть только тяжелые формы ИМ, сопровождающиеся тяжелой обструкцией верхних дыхательных путей (обычно, верхних в виде тяжелого аденоидита), различными цитопениями, поражениями нервной системы. Причем, если ГКС назначаются, это не должно быть одно-двукратное введение. Обычно рекомендуется 7-14-дневный курс терапии: в течение половины этого срока назначают ГКС из расчета 1 мг/кг/сут по преднизолону (максимум – 60 мг/сут), внутрь, а затем в течение оставшегося срока дозу постепенно снижают вплоть до отмены. В некоторых случаях при неэффективности обычных доз ГКС прибегают к пульс-терапии метилпреднизолоном (15-30 мг/кг, в/вено, в течение часа, 1 раз в день, 3 дня подряд) с последующей постепенной отменой (ежедневно доза снижается на 50% вплоть до отмены).
Другое дело, надо ли всем детям с ИМ назначать ГКС? Однозначно – нет! ИМ — это самолимитирующееся заболевание, которое в подавляющем большинстве случаев заканчивается выздоровлением в течение 7-14 дней (здесь речь идет об острых проявлениях инфекции, т.к. остаточные явления в виде полиаденопатии, гепатолиенального синдрома, гипертрофии миндалин могут сохраняться от нескольких недель до нескольких месяцев). Показаниями к назначению ГКС должны быть только тяжелые формы ИМ, сопровождающиеся тяжелой обструкцией верхних дыхательных путей (обычно, верхних в виде тяжелого аденоидита), различными цитопениями, поражениями нервной системы. Причем, если ГКС назначаются, это не должно быть одно-двукратное введение. Обычно рекомендуется 7-14-дневный курс терапии: в течение половины этого срока назначают ГКС из расчета 1 мг/кг/сут по преднизолону (максимум – 60 мг/сут), внутрь, а затем в течение оставшегося срока дозу постепенно снижают вплоть до отмены. В некоторых случаях при неэффективности обычных доз ГКС прибегают к пульс-терапии метилпреднизолоном (15-30 мг/кг, в/вено, в течение часа, 1 раз в день, 3 дня подряд) с последующей постепенной отменой (ежедневно доза снижается на 50% вплоть до отмены).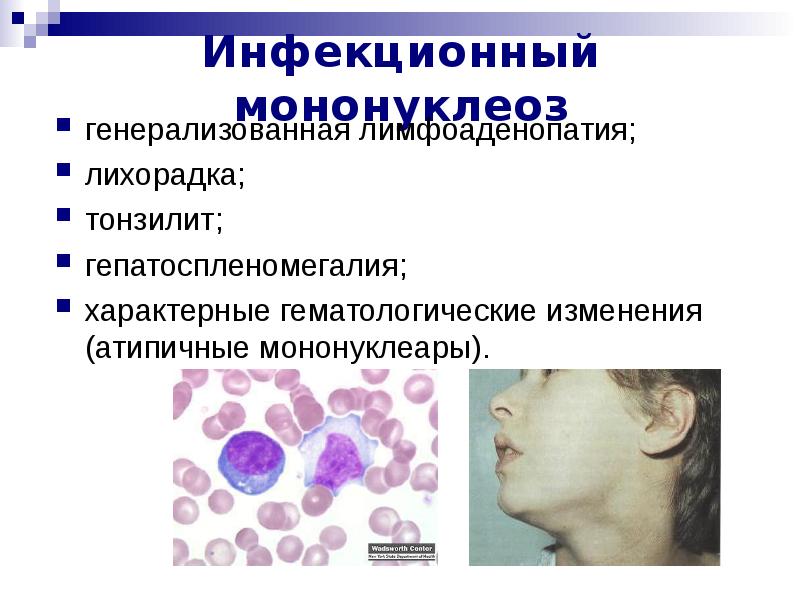
В русскоязычной литературе последние годы широко обсуждался вопрос о применении. Если исходить из представленных выше данных о патогенезе ИМ, становится понятным, что в острый период заболевания нет необходимости в дополнительной иммуностимуляции уже развившегося иммуноопосредованого воспаления. Такая необходимость может возникнуть в периоде поздней реконвалесценции (с 3-й недели до 3-х месяцев), т.к. в это время у людей, перенесших ИМ, развивается вторичный иммунодефицит, выраженный в разной степени. Резюмируя ту информацию, которая есть в литературе по применению иммуностимуляторов, следует сказать, что при наличии клинических признаков вторичного иммунодефицита (ребенок стал чаще и дольше болеть разными инфекционными заболеваниями после перенесенного ИМ) может возникнуть необходимость в иммунокоррекции. Но в настоящее время нет надежных и доступных методов оценки эффективности разных иммуностимуляторов у конкретного ребенка. Поэтому с учетом различной чувствительности иммунной системы ребенка к разным иммуномодуляторам, подбирать такую терапию придется эмпирически и без гарантии успеха. Успокаивает только то, что у большинства детей в течение 1,5-4 месяцев изменения в работе иммунной системы нивелируются. Хотя с учетом возможности формирования активной хронической ВЭБИ вопрос о необходимости и тактике применения иммуномодуляторов остается открытым.
Успокаивает только то, что у большинства детей в течение 1,5-4 месяцев изменения в работе иммунной системы нивелируются. Хотя с учетом возможности формирования активной хронической ВЭБИ вопрос о необходимости и тактике применения иммуномодуляторов остается открытым.
Еще один момент в клинике ИМ нередко тревожит врачей и заставляет предпринимать «героические» усилия по спасению больного. Это — поражение печени, точнее – повышение уровня трансаминаз. На самом деле, как уже говорилось, далеко не всегда повышение уровня АлАТ и АсАТ связано с развитием гепатита (тем более что нередко содержание АсАТ выше, чем АлАТ, что, вроде бы, не характерно для поражений печени). Но даже в тех случаях, когда имеет место преимущественное повышение концентрации АлАТ и можно думать о легкой безжелтушной форме гепатита, он проходит самостоятельно в течение 7-10 дней без всякого лечения. Поэтому использование желчегонных препаратов, гепатопротекторов, препаратов урсодезоксихолиевой кислоты является лишним и необоснованным.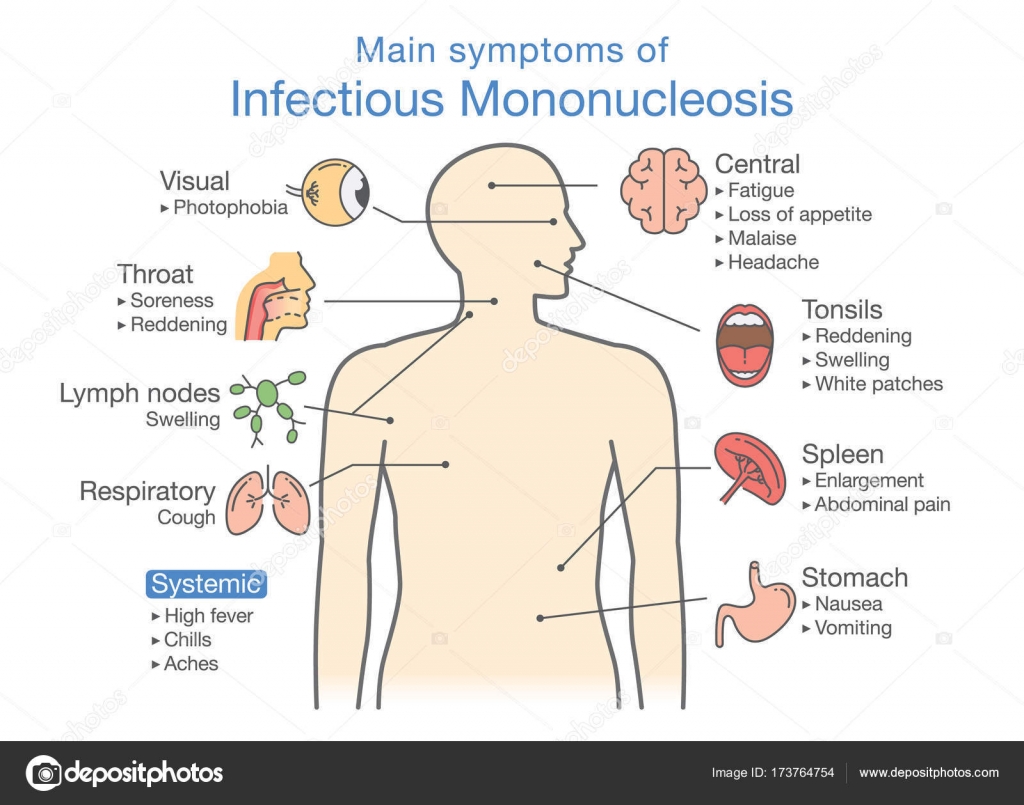 Не исключено, что при тяжелом желтушном варианте ИМ может быть поднят вопрос об использовании двух последних групп препаратов, но этот вопрос должен решаться в каждом случае индивидуально. К тому же, если помнить о механизмах развития поражений печени, то применение ГКС здесь будет более оправданным, особенно в случае развития фульминантного гепатита.
Не исключено, что при тяжелом желтушном варианте ИМ может быть поднят вопрос об использовании двух последних групп препаратов, но этот вопрос должен решаться в каждом случае индивидуально. К тому же, если помнить о механизмах развития поражений печени, то применение ГКС здесь будет более оправданным, особенно в случае развития фульминантного гепатита.
Говоря о поражении печени при ИМ, нельзя обойти стороной и вопрос о правильном питании таких пациентов. Нередко в нашей литературе указывают на необходимость назначения молочно-растительной диеты. Серьезных исследований по этому вопросу не поводилось. На самом деле для этого нет никаких оснований и ориентироваться нужно только на потребности ребенка, его пищевые пристрастия, аппетит и переносимость пищи. Естественно, какие-то разумные ограничения должны быть (не запрещение, а ограничение жирных и жареных продуктов, острых блюд и т.д.), однако такой образ питания полезен не только больному, но и здоровому человеку. Таким образом, пациент с ИМ должен просто правильно питаться без больших ограничений. Только больные с тяжелыми желтушными формами ИМ будут нуждаться в более строгой диете, как и больные с аналогичными формами вирусных гепатитов.
Только больные с тяжелыми желтушными формами ИМ будут нуждаться в более строгой диете, как и больные с аналогичными формами вирусных гепатитов.
Основное же место в лечении больных с ИМ занимает симптоматическая терапия. При высокой лихорадке назначают жаропонижающие препараты (у детей это обычно парацетамол 10-15 мг/кг до 4 раз в сутки и ли ибупрофен 5-10 мг/кг до 3 раз в сутки), лучше чередуя для сохранения эффекта. При выраженных болях в горле применяют ибупрофен в той же дозе 3 раза в день, не зависимо от температуры. Полоскать рот достаточно просто водой после каждого приема пищи (применение местных антисептиков не влияет на скорость выздоровления и выраженность клинической симптоматики). Тем пациентам, которым субъективно становится легче после соляно-содовых полосканий, не стоит запрещать это делать.
Одним из характерных признаков ВЭБ-ассоциированного ИМ является заложенность носа и храп во сне. В первую очередь это связано с асептическим (иммунным) воспалением глоточной миндалины.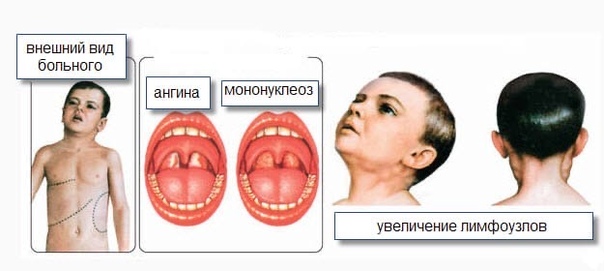 Небольшой вклад в нарушение носового дыхания может вносить и отечность слизистой носа, но без образования экссудата. Поэтому у таких детей обычно нет отделяемого из носа, и поэтому сосудосуживающие капли, как правило, неэффективны. Исходя из собственного опыта, можно предложить в тех случаях, когда носовое дыхание сильно затруднено, но других показаний для системного назначения ГКС нет, применять местно действующие ГКС (напр., «назонекс»). Курс его применения обычно составляет 5-14 дней.
Небольшой вклад в нарушение носового дыхания может вносить и отечность слизистой носа, но без образования экссудата. Поэтому у таких детей обычно нет отделяемого из носа, и поэтому сосудосуживающие капли, как правило, неэффективны. Исходя из собственного опыта, можно предложить в тех случаях, когда носовое дыхание сильно затруднено, но других показаний для системного назначения ГКС нет, применять местно действующие ГКС (напр., «назонекс»). Курс его применения обычно составляет 5-14 дней.
Таким образом, в основе клинической манифестации ИМ лежит иммунопатологическое воспаление, индуцированное ВЭБ-ом и опосредованное, прежде всего, факторами клеточного иммунитета. Заболевание в большинстве случаев протекает благоприятно и самостоятельно заканчивается выздоровлением. Основную роль в лечении больных с ИМ играет симптоматическая терапия, направленная на облегчение симптомов болезни. Применение антибиотиков должно быть хорошо обоснованным. Наличие налетов на миндалинах не является достаточным основанием для АБТ. В тяжелых и осложненных случаях терапия дополняется назначением короткого курса ГКС. Они показаны пациентам с обструкцией дыхательных путей, с различными цитопениями, с поражением нервной системы. Назначение Н1-блокаторов, витаминов, гепатопротекторов, местных антисептиков и т.д. в подавляющем большинстве случаев не требуется. Никакая специальная диета детям с ИМ, как правило, не нужна.
В тяжелых и осложненных случаях терапия дополняется назначением короткого курса ГКС. Они показаны пациентам с обструкцией дыхательных путей, с различными цитопениями, с поражением нервной системы. Назначение Н1-блокаторов, витаминов, гепатопротекторов, местных антисептиков и т.д. в подавляющем большинстве случаев не требуется. Никакая специальная диета детям с ИМ, как правило, не нужна.
КУДИН Александр Петрович, к.м.н., доцент, зав.отделением № 5 УЗ ГДИКБ.
Инфекционный мононуклеоз — симптомы, осложнения, лечение, профилактика
directions
Мононуклеоз – острое инфекционное заболевание, поражающее лимфоидную ткань. Вирус инфекционного мононуклеоза имеет широкое распространение, однако его течение в основном происходит в лёгких формах. Наиболее часто мононуклеоз встречается у детей старше 3-х лет и у взрослых до 40. Источником заражения является заболевший человек. Передача инфекции может произойти при поцелуях, через игрушки, либо воздушно-капельным путём, во время родов и при переливании крови. Даже спустя долгое время инфицированный человек может заразить своих близких. Для того, чтобы это не произошло, лучше всего сдать специальный анализ, способный подтвердить наличие заболевания и способствовать его диагностике.
Даже спустя долгое время инфицированный человек может заразить своих близких. Для того, чтобы это не произошло, лучше всего сдать специальный анализ, способный подтвердить наличие заболевания и способствовать его диагностике.
Врачи-специалисты
Старшая медицинская сестра
Медицинская сестра
Медицинская сестра эндоскопического кабинета
Врач-терапевт
Медицинская сестра процедурной
Анализ на коронавирус методом ПЦР. Результат в течение 3-х дней
Результат в течение 3-х дней
Наши клиники в Санкт-Петербурге
Медицентр Юго-ЗападПр.Маршала Жукова 28к2
Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону +7 (812) 640-55-25
Длительность инкубационного периода напрямую определяется состоянием иммунитета. В среднем он может составлять от 5 дней и до 2-х месяцев.
В среднем он может составлять от 5 дней и до 2-х месяцев.
Симптомы и течение заболевания
Первые симптомы заболевания похожи на обычное простудное заболевание:
- воспаление миндалин;
- дыхание через рот;
- храп;
- повышение температуры;
- отсутствие аппетита;
- боль при глотании;
- вялость;
- ломота в теле;
- увеличение всех лимфатических узлов;
В период, когда болезнь входит в активную стадию, отмечается увеличение селезёнки и печени, развивается желтушный синдром, иногда может появляться экзантема. Разгар болезни имеет продолжительность около 2-3х недель, после чего самочувствие больного начинает постепенно улучшаться. При хроническом течении заболевания периоды обострений и ремиссий могут сменяться, и болезнь может продолжаться на протяжении 1,5 лет.
Осложнения:
- изменения со стороны крови;
- разрыв селезёнки;
- аритмия, блокада, перикардит;
- менингит;
- острая печёночная и почечная недостаточность;
- воспаление лёгких;
- асфиксия;
- ангина;
- отит.

Поражение лимфоидной системы, а как следствие и иммунитета, может сделать человека уязвимым к другим инфекциям. Поэтому у больных мононуклеозом очень легко развивается и любое другое заболевание. При этом лечение осложнений может вызывать появление сыпи на кожных покровах. Вирус обладает онкогенной активностью, поэтому следует очень внимательно следить за состоянием здоровья перенёсшего заболевание.
Лечение
Точно установить диагноз поможет клинический анализ крови. Инфекционный мононуклеоз поражает клетки крови, создавая в её плазме атипичные мононуклеары. Больным необходимо проходить обследование во время всего течения болезни, а также сдавать анализ на ВИЧ, так как при его возникновении может развиваться мононуклеозоподобный синдром. После болезни детям на протяжении 6-12 месяцев прекращают прививки. Больных мононуклеозом в лёгкой форме можно лечить на дому. Лечение проводится симптоматическими и общеукрепляющими препаратами, при осложнениях прописывают антибиотики.
Заболевшим людям противопоказано долго быть на солнце, необходимо соблюдать диету и абсолютный покой, обильно пить и принимать витамины. Повторные заболевания мононуклеозом встречаются редко, так как считается, что у человека перенёсшего мононуклеоз устанавливается стойкий иммунитет.
При неправильном лечении инфекция может перейти в хроническую форму, что увеличивает вероятность заражения гепатитом, ВИЧ, поражается нервная система, печень и сердце.
Инфекционный мононуклеоз у беременных
При планировании беременности нужно учитывать все обстоятельства, в том числе и прошлые заболевания. После мононуклеоза организму нужно очень долгое время, чтобы полностью восстановиться. Наступление беременности крайне нежелательно, пока в крови проявляются остаточные явления заболевания. Этот период в среднем может длиться от 6 до 12 месяцев. Болезнь может повлиять как на здоровье матери, так и ребёнка, и привести к невынашиванию плода. В утробе матери у него могут появиться какие-либо уродства, нарушения в развитии.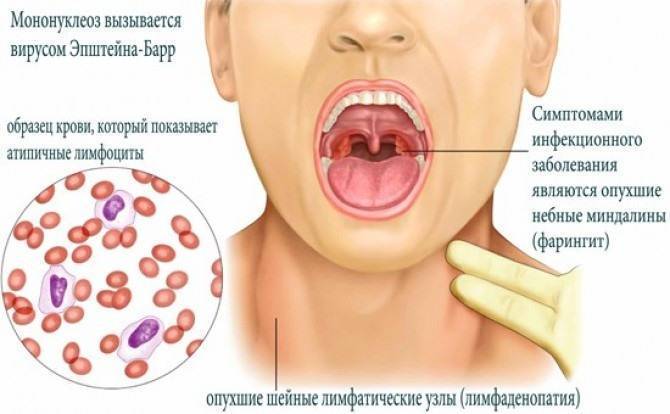
У беременных инфекционный мононуклеоз проявляется в виде недомогания, ангины, увеличения лимфоузлов, лихорадки, в большинстве случаев наблюдается спленомегалия (увеличение селезёнки).
Профилактика
Особых мер профилактики специалистами не было разработано. Есть только неспецифический способ, заключающийся в поддержании иммунологической резистентности организма.
761,845,757,948,1261,941
Резник Анна Викторовна 07.11.2020 15:56medi-center.ru
Хочу выразить огромную благодарность травматологу-ортопеду по имени Риахи Аймен! У меня был перелом нижней трети плеча, врач очень оперативно передал меня в хорошие руки, на операцию (все за пару дней), меня успешно прооперировали, я осталась довольна качеством таких услуг! Риахи Аймен — очень заботливый доктор, на которого можно положиться. Спасибо!
Спасибо!
medi-center.ru
Прошел эндоскопическое обследование у группы врачей в составе: Мордвинцевой Анны Ахатовны, Суйдюмова Тимура Руслановича, Локотковой Александры Владимировны. Отношение к пациенту внимательное, ответственное. Работу выполняют профессионально, уверенно, без суеты. Спасибо!
Анисимов Максим Сергеевич 04.08.2020 11:16medi-center.ru
Выражаю огромную благодарность травматологу Джораеву Агамурату Оразмамедовичу, вправившему мне плечо, несмотря на то, что вывих не был виден на рентгене! Профи! Спасибо!
добрый день! хочу сердечно поблагодарить гастроэнтеролога Банникову Татьяну Петровну за профессиональный прием. Я обратилась с болью, думая, что у меня проблемы с желчным пузырем, даже принимала соотвествующие лекарства, но после опроса симптоматики и осмотра мне был поставлен другой диагноз и назначено соотвествующее лечение. Очень чуткий и внимательный доктор! Спасибо!
Ваше имя: Валентина.
Дата события: 25 апреля
Специализация врача: Гастроэнтеролог Банникова Т.П.
Обследование: первичный прием с жалобами на боль в боку.
Я обратилась с болью, думая, что у меня проблемы с желчным пузырем, даже принимала соотвествующие лекарства, но после опроса симптоматики и осмотра мне был поставлен другой диагноз и назначено соотвествующее лечение. Очень чуткий и внимательный доктор! Спасибо!
Ваше имя: Валентина.
Дата события: 25 апреля
Специализация врача: Гастроэнтеролог Банникова Т.П.
Обследование: первичный прием с жалобами на боль в боку.
Добрый день!Хочу поблагодарить Радченко Сергея Ивановича за прекрасную работу и высокий уровень компетенции.По мимо основной причины обращения, помог по сопутствующим вопросам.Обращался в «Медицентр» на Аллее Поликарпова 6. Очень благодарен!
Добрый вечер, хочу выразить благодарность клинике на Охтинской аллее, прикрепились с мужем по ОМС, всегда чисто, приятный персонал, приветливый, внимательный, всегда подскажет и ответит на любой вопрос, врачи специалисты в своем деле, принимают в назначенное время, без очередей.
Инфекционный мононуклеоз у детей: симптомы
Мононуклеоз у ребенка – симптомы, последствия, лечение
Как лечить инфекционный мононуклеоз у детей: симптомы и лечение
У детей в возрасте старше 2-3 лет и взрослых до 40 лет к распространенным болезням принадлежит инфекционный мононуклеоз. В народе его часто называют болезнью заласканных детей или “поцелуйной”. Это объясняется тем, что вирус Эпштейна-Барра, который провоцирует заболевание, распространяется в основном через тесный телесный контакт. Чаще всего главные пути передачи – поцелуи, грязные игрушки, посуда. Здоровый человек может заразиться в связи с переливанием крови, если донор является носителем вируса, младенец – воздушно-капельным путем, интранатально – от матери.
Это острое инфекционное заболевание, характеризующееся поражением лимфоидной ткани, что провоцирует воспаление миндалин, лимфоузлов, увеличение печени, селезенки. Кроме того, в периферической крови больного увеличивается количество вироцитов (атипичных мононуклеаров).
Кроме того, в периферической крови больного увеличивается количество вироцитов (атипичных мононуклеаров).
Многие родители могут даже не знать, что их малыш переболел, так как зачастую заболевание проходит в легкой форме. Но необходимо знать, как лечить инфекционный мононуклеоз у детей, симптомы и лечение в различных ситуациях.
Симптомы могут быть следующими:
- повышение температуры от 37 до 39° C и выше, основном держится от 5 до 10 дней;
- увеличение лимфоузлов, чаще всего шейных;
- воспаление аденоидов;
- отечность век, заложенность носа, храп во сне;
- увеличение печени, селезенки;
- появление сыпи без четкой локализации – в основном на лице и груди;
- общая слабость, вялость.
Инфекционный мононуклеоз у детей: фото симптомов
Инфекционный мононуклеоз у детей: последствия и особенности
Мононуклеоз у ребенка длится 2-3 недели, почти незаметно и не имеет серьезных последствий.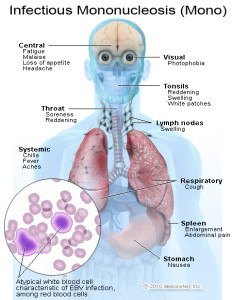 После выздоровления может наблюдаться иммунодефицит. Вирус поражает лимфоидную систему, которая непосредственно связана с иммунитетом. Поэтому иммунологическая реактивность в результате нарушается.
После выздоровления может наблюдаться иммунодефицит. Вирус поражает лимфоидную систему, которая непосредственно связана с иммунитетом. Поэтому иммунологическая реактивность в результате нарушается.
При развитии заболевания могут подключаться стрептококковая или стафилококковая инфекции. Тогда с осложнениями протекает инфекционный мононуклеоз у детей. Последствия данного инфекционного заболевания могут быть такие:
- гнойная, фолликулярная ангина;
- бронхит, отит;
- пневмония;
- затруднение дыхания вследствии обструкции верхних дыхательных путей;
- тромбоцитопения.
Лечение инфекционного мононуклеоза у детей – обращайтесь в МОЦ Фортис
Лечение мононуклеоза у детей не имеет особой специфики. Заключается в проведении общеукрепляющей терапии и очищении организма от влияния токсических веществ. Больному рекомендован постельный режим. Если несколько инфекций возникают одновременно, назначается также антибактериальная терапия для профилактики гнойно-воспалительных осложнений. Стоит помнить, что независимо от возраста, особенностей течения заболевания, только доктор может назначить правильное лечение инфекционного мононуклеоза. У детей протокол будет в основном симптоматическим, так как специального препарата для борьбы с вирусом нет.
Стоит помнить, что независимо от возраста, особенностей течения заболевания, только доктор может назначить правильное лечение инфекционного мононуклеоза. У детей протокол будет в основном симптоматическим, так как специального препарата для борьбы с вирусом нет.
Для того чтобы точно знать об особенностях лечения, при первых симптомах следует записаться на консультацию к специалисту. Это позволит избежать тяжелых последствий болезни. Доктор назначит проведение клинического анализа крови, чтоб выявить наличие или отсутствие специфических клеток – атипичных мононуклеаров. Дополнительно используется вирусологическая диагностика при помощи метода ПЦР-анализа.
При появлении первых симптомов болезни запишитесь на консультацию к врачу-педиатру медицинского оздоровительного центра Фортис. Рекомендуем перед записью ознакомиться с прайс-листом и графиком работы медцентра. Если остались вопросы – воспользуйтесь формой обратной связи.
Приходите по адресу – Харьков, проспект Независимости, д. 10 (второй этаж), стеклянный выход станции метро ”Университет”. Мы работаем с понедельника по пятницу – 8.00-21.00, субботу – 8.00-18.00. Обращайтесь – будем рады вам помочь!
10 (второй этаж), стеклянный выход станции метро ”Университет”. Мы работаем с понедельника по пятницу – 8.00-21.00, субботу – 8.00-18.00. Обращайтесь – будем рады вам помочь!
что это за болезнь. Симптомы мононуклеоза. Как лечить мононуклеоз у ребёнка
Мононуклеоз – это острое вирусное заболевание, при котором наблюдается лихорадка, увеличение лимфатических узлов, воспаление миндалин (ангина), увеличение размеров печени и селезёнки.
Характерной особенностью заболевания является изменение состава крови. В частности, в крови появляются особые клетки – мононуклеары, по которым болезнь и получила своё название.
Причины мононуклеоза
Мононуклеоз вызывается одной из разновидностей вируса герпеса (вирусом Эпштейна-Барр). Путь передачи инфекции – воздушно капельный. Болезнь эпидемической угрозы не представляет. Вирус быстро погибает во внешней среде.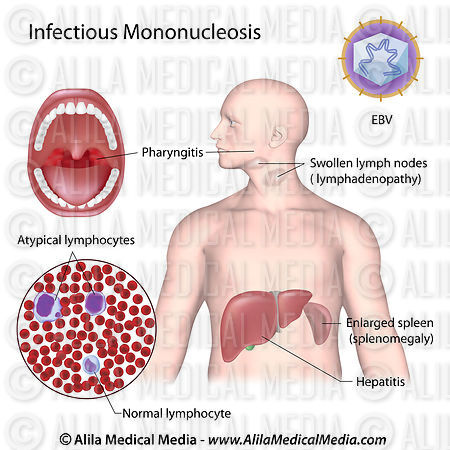 Но он присутствует в слюне. Ребёнок, тянущий в рот различные предметы, может заразиться, особенно, если он находится в группе детей, в которой есть носитель инфекции. Поэтому в детских садах иногда случаются вспышки мононуклеоза.
Но он присутствует в слюне. Ребёнок, тянущий в рот различные предметы, может заразиться, особенно, если он находится в группе детей, в которой есть носитель инфекции. Поэтому в детских садах иногда случаются вспышки мононуклеоза.
Также регистрируются семейные очаги заболевания. Подчеркивая эту особенность, мононуклеоз называют «болезнью поцелуев». Чаще всего им болеют дети в возрасте от года до 10 лет. Второй пик частоты заболевания приходится на подростковый возраст. К достижению зрелого возраста большинство людей уже обладают иммунитетом против мононуклеоза.
Симптомы мононуклеоза
Инкубационный период мононуклеоза в среднем составляет 7-10 дней, максимальная продолжительность – 21 день.
Чаще всего заболевание начинается остро, с подъёма температуры. Если температура не поднимается сразу, это обычно происходит к концу первой недели заболевания. За время болезни температура может подниматься несколько раз. Снижается она постепенно. В вечернее время довольно долго может отмечаться незначительное повышение температуры. В отдельных случаях повышения температуры не наблюдается.
Снижается она постепенно. В вечернее время довольно долго может отмечаться незначительное повышение температуры. В отдельных случаях повышения температуры не наблюдается.
Другие симптомы также могут присутствовать как в ярко выраженных, так и смазанных формах.
Острый период заболевания длится, как правило, 2-3 недели. Процесс выздоровления может занимать достаточно долгое время (до нескольких месяцев). Дольше всего сохраняется припухлость лимфатических узлов и незначительное увеличение размеров печени и селезенки.
Основные симптомы мононуклеоза:
Повышение температуры
Для мононуклеоза характерно повышение температуры до 38°C и выше. Подъём температуры сопровождается ознобом, ломотой в теле, головной болью.
Увеличение лимфатических узлов
В первую очередь обнаруживается припухание шейных лимфатических узлов. Иногда увеличиваются подмышечные, паховые и другие группы узлов.
Иногда увеличиваются подмышечные, паховые и другие группы узлов.
Покраснение нёбных миндалин
Наблюдается покраснение и увеличение нёбных миндалин. Довольно часто проявляется весь комплекс симптомов ангины.
Увеличение печени и селезёнки
При мононуклеозе наблюдается увеличение размера печени и селезенки (достигает максимума на 4-й – 10-й день, но может проявляться уже с первых дней болезни).
Сыпь
Могут появляться различного вида высыпания. Сыпь исчезает через несколько дней, не оставляя следов.
Подробнее о симптоме
Методы диагностики мононуклеоза
Симптомы мононуклеоза не являются специфическими. Поэтому диагностика основывается, прежде всего, на данных лабораторных исследований. Необходимые исследования объединены в профиле «Диагностика инфекционного мононуклеоза».
Поэтому диагностика основывается, прежде всего, на данных лабораторных исследований. Необходимые исследования объединены в профиле «Диагностика инфекционного мононуклеоза».
Общий анализ крови
Общий анализ крови при мононуклеозе обычно показывает увеличение количества лейкоцитов и СОЭ. Характерно значительное увеличение лимфоцитов и моноцитов, вместе эти разновидности могут составлять до 80-90% от общего количества лейкоцитов. Основным признаком мононуклеоза является повышение количества специфических клеток – атипичных мононуклеаров (представляющих собой изменённые лимфоциты) до уровня свыше 10%. Однако они обнаруживаются не ранее, чем на 5-й день с начала болезни.
Подробнее о методе диагностики
Биохимический анализ крови
Серологический анализ крови
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения мононуклеоза
Лечение мононуклеоза у детей проводит врач-педиатр. При остром течении заболевания следует вызвать врача на дом.
Специфических методов лечения мононуклеоза не существует. Противовирусные препараты, кортикостероиды и иммуномодуляторы назначаются только при тяжелом течении болезни. Антибиотики используются в случае присоединения бактериальной инфекции.
Лечение мононуклеоза проводится по схеме, общей для многих ОРВИ.
Обильное питьё
Для снижения интоксикации организма необходимо обильное тёплое питьё.
Симптоматическое лечение
При температуре выше 38,5°C применяются жаропонижающие препараты. При проявлении симптомов ангины назначаются антисептические средства. Рекомендуется полоскание горла.
Коррекция диеты
Поскольку мононуклеоз может протекать с поражением печени, рекомендуется диета с ограничением жирной, острой и жареной пищи (стол №5).
Прием витаминосодержащих препаратов
При мононуклеозе показана витаминотерапия (витамины группы В, C и Р).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Похожие заболевания
Все заболеванияМононуклеоз
О заболевании «детский мононуклеоз» многие родители никогда не слышали. И самое интересное, что большинство людей на планете когда-то уже перенесли этот недуг, но просто не заметили его. Чаще всего у взрослых заболевание протекает бессимптомно, в легкой форме. Ярко выраженные симптомы инфекционного мононуклеоза (увеличенные лимфоузлы, печень или селезенка) проявляются у детей со сниженным иммунитетом.
Причины
Инфекционный мононуклеоз путем при тесных контактах с больным человеком: при поцелуях, переливании крови, во время поездок в общественном транспорте и использовании средств личной гигиены. Дети же в основном заражаются, когда долгое время находятся в закрытых пространствах – в садиках и школах.
Инфекционный мононуклеоз у детей: понятие и признаки
Инфекционный мононуклеоз — это острое вирусное заболевание, которое также называется вирусом Эпштейна-Барр — по фамилиям ученых, открывших его. В основном оно поражает детей до 10 лет, притом в два раза чаще — мальчиков.
Чаще всего в начале развития заболевание протекает спокойно. Родители могут заметить у ребенка хроническую усталость, недомогание, першение в горле и заложенность носа.
Кульминацией являются следующие симптомы:
- ангина (зернистость задней стенки слизистой глотки)
- увеличенные печень и селезенка. Иногда селезенка увеличивается настолько, что это может закончится ее разрывом.

- увеличенные лимфоузлы (чаще всего воспаляются заднешейные лимфатические узлы. Это становится особенно заметно, когда ребенок поворачивает голову)
- высокая температура — сыпь на коже
Многие люди не испытывают симптомов заболевания, но при этом могут быть переносчиками вируса и легко заразить других. Поэтому если ребенок общался с больным инфекционным мононуклеозом, родителям необходимо внимательно следить за его здоровьем. Если в следующие 2-3 месяца заболевание не проявилось, значит ребенок не заразился, или его иммунитет справился с недугом.
Но если первые симптомы мононуклеоза у детей все же проявились, родители должны обратиться к врачу и ни в коем случае не пытаться вылечить заболевание самостоятельно. При неправильном лечении могут появиться осложнения.
Обращаем внимание, что в острой форме мононуклеоза ребенок должен быть обязательно госпитализирован в стационар.
Диагностика и лечение мононуклеоза у детей в Медицинском центре «АКАДЕМИК»
В медицинском центре «АКАДЕМИК» для диагностики мононуклеоза у ребенка врач назначит следующие исследования:
- Анализ крови на антитела к вирусу Эпштейна-Барр
- Общий биохимический анализ крови
- Мазок на флору из зева (горла) и носа
Если диагноз подтверждается, врачи составляют план лечения и назначают:
- Инфузионную терапию (внутривенные инъекции лекарственных препаратов)
- Противовирусные препараты
- Общеукрепляющую терапию (витамины группы B, C и Р)
- Гептопротекторы (предназначаются для лечения печени)
Осложнения инфекционного мононуклеоза у детей
При своевременной диагностике и лечении осложнения инфекционного мононуклеоза возникают не так часто. Тем не менее, самым распространенным среди них является воспаление печени, которое может вызвать желтуху у детей. В очень редких случаях случается разрыв селезенки – это самое опасное последствие мононуклеоза, которое иногда оборачивается летальным исходом.
Тем не менее, самым распространенным среди них является воспаление печени, которое может вызвать желтуху у детей. В очень редких случаях случается разрыв селезенки – это самое опасное последствие мононуклеоза, которое иногда оборачивается летальным исходом.
Когда ребенок переболел мононуклеозом, его иммунитет остается ослабленным еще около года. Поэтому в этот период будет эффективным сделать плановые прививки после перенесенного заболевания и по возможности ограничить контакты ребенка с большим количеством людей, а также воздержаться от поездок в места с непривычным климатом.
Самая коварная особенность мононуклеоза – его вирус мононуклеоза является онкогенноактивным, т.е. он может оказать стимулирующее действие на развитие онкозаболеваний. Поэтому очень важно повторно сдать анализ крови после выздоровления, чтобы отследить, как идет восстановление состава крови. Чтобы предотвратить эти осложнения, при явных симптомах мононуклеоза у ребенка нужно обратиться к врачу, который в случае острой формы заболевания обеспечит госпитализацию в стационар. Наши врачи в короткие сроки проведут диагностику, назначат лечение и приложат все силы, чтобы ребенок скорее выздоровел.
Наши врачи в короткие сроки проведут диагностику, назначат лечение и приложат все силы, чтобы ребенок скорее выздоровел.
Записаться на прием
Мононуклеоз у детей: симптомы, лечение, профилактика
Многих мам пугает диагноз “инфекционный мононуклеоз”, хотя вирус Эпштейн-Барра — возбудитель болезни — один из самых распространенных в мире. Давайте разберемся, насколько опасен мононуклеоз для детей и как его лечить.
Мононуклеоз у детей: симптомы
Мононуклеоз классифицируется как вирус ВГЧ — то есть вирус герпеса человека, который присутствует у 95-98% населения. Многие люди, в крови которых обнаружен ВГЧ, удивляются, узнав, что болели мононуклеозом. А все потому, что одна из характеристик этого инфекционного заболевания — неясные симптомы. За мононуклеоз можно легко принять аденоидит, ангину или ОРВИ. Но так бывает не всегда — порой инфекция мононуклеоза дает неприятные осложнения и последствия, заставляя родителей понервничать.
Наиболее близка для среды мононуклеоза лимфатическая система: вирус “селится” на миндалинах, на печени и селезенке, вызывая их увеличение. У ребенка отекает носоглотка, появляется храп, сыпь, боль в горле и температура — главный признак. Главная ловушка мононуклеоза — это то, что его легко можно принять за ангину, начав лечить заболевание антибиотиками. Чтобы избежать этого, ребенку в качестве диагностики картины заболевания следует сделать клинический анализ крови, который сразу подскажет о наличии или отсутствии атипичных мононуклеаров и отобразит, в какой форме протекает болезнь: в вирусной, бактериальной или хронической.
Заражение мононуклеозом происходит через слюну — общую посуду, игрушки и т.д.
Лечение мононуклеоза:
- измерить температуру. Ребенку любого возраста можно легко измерить температуру при помощи термометров AGU, которым требуется всего 1-3 секунды для бесконтактного измерения;
- если температура более 38 °C, следует принять жаропонижающее средство, проконсультировавшись с врачом;
- полоскание горла;
- диетическое питание;
- постельный режим.

Профилактика мононуклеоза:
- отказ от массовых мероприятий;
- прием витаминов;
- закаливание;
- здоровое питание.
Мононуклеоз — HealthyChildren.org
Инфекционный мононуклеоз иногда называют мононуклеозом или болезнью поцелуев. Чаще всего он вызывается вирусом Эпштейна-Барра (EBV), который относится к семейству организмов, вызывающих герпесвирусы. Большинство людей в какой-то момент своей жизни заражаются ВЭБ. Как и все герпесвирусы, ВЭБ остается в организме после инфицирования человека. Большую часть времени вирус находится в неактивном (латентном) состоянии, но иногда вирус размножается и выделяется со слюной и другими жидкостями организма.
Получение сведений об инфекционных заболеваниях
Вирус Эпштейна-Барра передается от человека к человеку через слюну, кровь и другие жидкости организма. Обычно требуется тесный контакт, например, поцелуй или половой контакт.
Хотя инфекция может возникнуть в любом возрасте, мононуклеоз чаще всего встречается у людей в возрасте от 15 до 30 лет.
Признаки и симптомы
У многих младенцев и детей раннего возраста, инфицированных ВЭБ, нет симптомов или они имеют очень легкую форму.Когда есть признаки и симптомы мононуклеоза, они обычно включают следующее:
Лихорадка
Боль в горле, включая белые пятна на задней стенке горла
Увеличение лимфатических узлов в задней части шеи, паха и подмышек
Усталость
Помимо этих классических симптомов, у некоторых детей также могут быть один или несколько из следующих признаков и симптомов:
У некоторых детей с EBV-инфекцией развивается менингит, воспаление мозга (энцефалит) и парализующее заболевание, называемое синдромом Гийена-Барре.Иногда EBV может вызывать миокардит (воспаление сердечной мышцы), аномальное снижение количества тромбоцитов (тромбоцитопения) и воспаление яичек (орхит).
Этот вирус может вызывать несколько типов рака. В Африке ВЭБ вызывает лимфому Беркитта; в Азии рак носоглотки; а в Соединенных Штатах — разновидность лимфомы. Однако рак, вызванный ВЭБ, встречается редко. Непонятно, почему некоторые люди, инфицированные этим вирусом, заболевают раком, а подавляющее большинство — нет.У пациентов с трансплантатами органов ВЭБ может вызывать злокачественное заболевание, называемое лимфопролиферативным заболеванием.
Это редкое генетическое заболевание, чаще встречающееся у мальчиков, при котором организм не может контролировать инфекцию ВЭБ. Эта серьезная инфекция может привести к печеночной недостаточности, уменьшению количества клеток крови или раку и часто приводит к летальному исходу. Инкубационный период инфекционного мононуклеоза составляет от 30 до 50 дней.
Когда звонить педиатру
Обратитесь к педиатру, если у вашего ребенка наблюдаются основные симптомы, описанные здесь, особенно жар, боль в горле, усталость и увеличенные железы.
Как ставится диагноз?
Диагноз инфекционного мононуклеоза обычно ставится на основании анамнеза, физического обследования и анализов крови. Эти тесты могут включать общий анализ крови для проверки на необычно выглядящие белые кровяные тельца (атипичные лимфоциты). Анализы крови также могут обнаружить повышение уровня антител против EBV.
Лечение
Большая часть лечения мононуклеоза направлена на то, чтобы вашему ребенку было комфортнее, пока инфекция не пройдет сама по себе.Например
Некоторые педиатры могут порекомендовать ребенку ацетаминофен, чтобы снизить температуру и облегчить боль.
Боль в горле можно вылечить, полоская горло теплой водой с солью.
Постельный режим может быть важен для ребенка, который чувствует усталость.
Поскольку мононуклеоз вызывает вирус, инфицированным детям не следует лечить антибактериальными препаратами.
Небольшому проценту детей, инфицированных ВЭБ, назначают кортикостероиды, такие как преднизон, но только при наличии определенных осложнений, таких как воспаленные миндалины, которые могут блокировать дыхательные пути.
Детям с инфекционным мононуклеозом не следует заниматься контактными видами спорта до тех пор, пока не исчезнет отек селезенки. Если тело попадает в область увеличенной селезенки, она может разорваться или разорваться, вызывая внутреннее кровотечение, которое может привести к смерти. Имейте в виду, что это нечасто и что мононуклеоз редко приводит к смерти.
Каков прогноз?
В большинстве случаев инфекционный мононуклеоз проходит через 1–3 недели (хотя симптомы, в частности усталость, у некоторых детей могут длиться еще несколько недель).Пациенты с аномальной иммунной системой могут иметь более тяжелую инфекцию, которая еще больше ослабляет иммунную систему, что приводит к раку или смерти, вызванным печеночной недостаточностью и бактериальными инфекциями.
Профилактика
Трудно предотвратить распространение этого вируса, потому что инфицированные люди могут распространять вирус до конца своей жизни. Ваш ребенок должен избегать зараженной слюны, не разделяя стаканы, бутылки с водой или столовые приборы.
Вакцины для защиты от инфекционного мононуклеоза не существует.
Совет по профилактике
Когда делиться, а когда не делиться? Вашему ребенку не следует делить стаканы, бутылки с водой или столовые приборы, в которых может быть инфицированная слюна.
Информация, содержащаяся на этом веб-сайте, не должна использоваться в качестве замены медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать различные варианты лечения в зависимости от индивидуальных фактов и обстоятельств.
На что обращать внимание на ребенка
Мононуклеоз, также называемый инфекционным мононуклеозом или железистой лихорадкой, является распространенной вирусной инфекцией. Чаще всего это вызвано вирусом Эпштейна-Барра (EBV). Примерно 85–90 процентов взрослых имеют антитела к EBV к 40 годам.
Моно чаще всего встречается у подростков и молодых людей, но может также влиять на детей. Продолжайте читать, чтобы узнать о моно у детей.
ВЭБ передается при тесном контакте, особенно при контакте со слюной инфицированного человека.По этой причине, а также из-за возрастного диапазона людей, которым он чаще всего подвержен, моно часто называют «болезнью поцелуев».
Mono распространяется не только через поцелуи. Вирус также может передаваться при совместном использовании личных вещей, таких как столовая утварь и стаканы. Он также может передаваться через кашель или чихание.
Поскольку тесный контакт способствует распространению ВЭБ, дети часто могут заразиться через взаимодействие с товарищами по играм в детском саду или в школе.
Симптомы мононуклеоза обычно проявляются через четыре-шесть недель после заражения и могут включать:
У детей, недавно получавших лечение антибиотиками, такими как амоксициллин или ампициллин, может появиться розовая сыпь на теле.
Некоторые люди могут иметь моно и даже не знать об этом. Фактически, у детей может быть немного симптомов, если они вообще есть.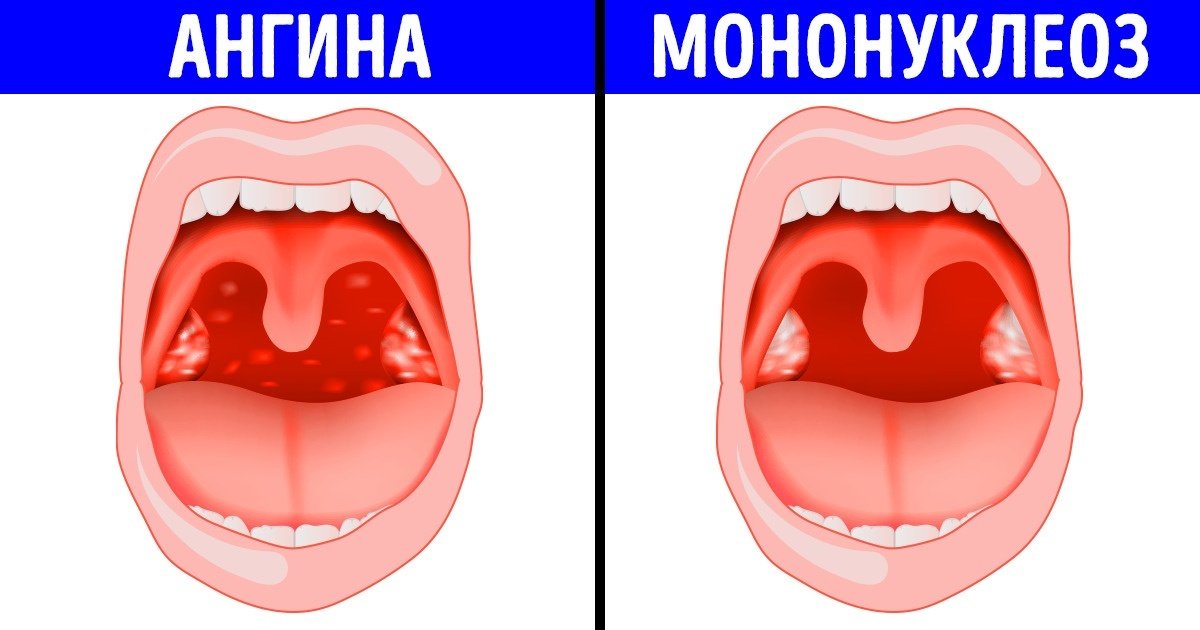 Иногда симптомы могут напоминать боль в горле или грипп. Из-за этого инфекция часто остается невыявленной.
Иногда симптомы могут напоминать боль в горле или грипп. Из-за этого инфекция часто остается невыявленной.
Поскольку симптомы часто могут быть очень похожи на симптомы других состояний, может быть трудно диагностировать моно, основываясь только на симптомах.
Если есть подозрение на моно, врач вашего ребенка может провести анализ крови, чтобы определить, есть ли у вашего ребенка определенные антитела, циркулирующие в крови. Это называется тестом на моноспот.
Однако обследование не всегда необходимо, так как лечения нет и оно обычно проходит без осложнений.
Тест Monospot может дать результаты быстро — в течение дня. Однако иногда это может быть неточно, особенно если оно проводится в течение первой недели после заражения.
Если результаты теста Monospot отрицательные, но все еще есть подозрения на моноанализ, врач вашего ребенка может повторить тест через неделю.
Другие анализы крови, такие как общий анализ крови (CBC), могут помочь подтвердить диагноз моно.
У людей с моно обычно больше в крови лимфоцитов, многие из которых могут быть атипичными. Лимфоциты — это тип клеток крови, который помогает бороться с вирусными инфекциями.
Специального лечения для моно не существует. Поскольку это вызывает вирус, его нельзя лечить антибиотиками.
Если у вашего ребенка моно, сделайте следующее:
- Убедитесь, что он много отдыхает. Хотя дети с мононуклеозом могут не чувствовать такой усталости, как подростки или молодые люди, требуется больше отдыха, если они начинают чувствовать себя хуже или более уставать.
- Предотвратить обезвоживание. Убедитесь, что они получают много воды или других жидкостей. Обезвоживание может усугубить такие симптомы, как боль в голове и теле.
- Дайте им безрецептурное обезболивающее. Обезболивающие, такие как ацетаминофен (Тайленол) или ибупрофен (Адвил или Мотрин), могут помочь при болях и болях. Помните, что детям нельзя давать аспирин.

- Пусть они пьют холодную жидкость, сосут леденцы для горла или съедают холодную пищу, например эскимо, если у них очень болит горло. Кроме того, полоскание горла соленой водой также может помочь при боли в горле.
Многие люди с моно замечают, что их симптомы начинают исчезать в течение нескольких недель. Иногда чувство усталости или утомления может длиться месяц или дольше.
Пока ваш ребенок восстанавливается после моно, он должен избегать грубых игр или контактных видов спорта.Если их селезенка увеличена, эти виды деятельности увеличивают риск разрыва селезенки.
Врач вашего ребенка сообщит вам, когда он сможет безопасно вернуться к нормальному уровню активности.
Вашему ребенку часто не нужно пропускать детский сад или школу, когда у него моно. Во время выздоровления их, скорее всего, придется отстранить от некоторых игровых занятий или занятий физкультурой, поэтому вам следует сообщить школе вашего ребенка об их состоянии.
Врачи не знают точно, как долго ВЭБ может оставаться в слюне человека после болезни, но обычно вирус все еще может быть обнаружен в течение месяца или дольше после этого.
Из-за этого детям, у которых был моно, следует обязательно часто мыть руки, особенно после кашля или чихания. Кроме того, они не должны делиться с другими детьми такими предметами, как стаканы или столовые приборы.
В настоящее время вакцины для защиты от ВЭБ нет. Лучший способ предотвратить заражение — это соблюдать правила гигиены и избегать совместного использования личных вещей.
Большинство людей инфицированы ВЭБ к тому времени, когда они достигают среднего возраста.После того, как вы переболели моно, вирус остается бездействующим в вашем теле на всю оставшуюся жизнь.
ВЭБ может время от времени реактивироваться, но эта реактивация обычно не вызывает симптомов. Когда вирус реактивируется, его можно передать другим людям, которые еще не подвергались его воздействию.
На что обращать внимание на ребенка
Мононуклеоз, также называемый инфекционным мононуклеозом или железистой лихорадкой, является распространенной вирусной инфекцией. Чаще всего это вызвано вирусом Эпштейна-Барра (EBV).Примерно 85–90 процентов взрослых имеют антитела к EBV к 40 годам.
Чаще всего это вызвано вирусом Эпштейна-Барра (EBV).Примерно 85–90 процентов взрослых имеют антитела к EBV к 40 годам.
Моно чаще всего встречается у подростков и молодых людей, но может также влиять на детей. Продолжайте читать, чтобы узнать о моно у детей.
ВЭБ передается при тесном контакте, особенно при контакте со слюной инфицированного человека. По этой причине, а также из-за возрастного диапазона людей, которым он чаще всего подвержен, моно часто называют «болезнью поцелуев».«
Mono распространяется не только через поцелуи. Вирус также может передаваться при совместном использовании личных вещей, таких как столовая утварь и стаканы. Он также может передаваться через кашель или чихание.
Поскольку тесный контакт способствует распространению ВЭБ, дети часто могут заразиться через взаимодействие с товарищами по играм в детском саду или в школе.
Симптомы мононуклеоза обычно проявляются через четыре-шесть недель после заражения и могут включать:
У детей, недавно получавших лечение антибиотиками, такими как амоксициллин или ампициллин, может появиться розовая сыпь на теле.
Некоторые люди могут иметь моно и даже не знать об этом. Фактически, у детей может быть немного симптомов, если они вообще есть. Иногда симптомы могут напоминать боль в горле или грипп. Из-за этого инфекция часто остается невыявленной.
Поскольку симптомы часто могут быть очень похожи на симптомы других состояний, может быть трудно диагностировать моно, основываясь только на симптомах.
Если есть подозрение на моно, врач вашего ребенка может провести анализ крови, чтобы определить, есть ли у вашего ребенка определенные антитела, циркулирующие в крови.Это называется тестом на моноспот.
Однако обследование не всегда необходимо, так как лечения нет и оно обычно проходит без осложнений.
Тест Monospot может дать результаты быстро — в течение дня. Однако иногда это может быть неточно, особенно если оно проводится в течение первой недели после заражения.
Если результаты теста Monospot отрицательные, но все еще есть подозрения на моноанализ, врач вашего ребенка может повторить тест через неделю.
Другие анализы крови, такие как общий анализ крови (CBC), могут помочь подтвердить диагноз моно.
У людей с моно обычно больше в крови лимфоцитов, многие из которых могут быть атипичными. Лимфоциты — это тип клеток крови, который помогает бороться с вирусными инфекциями.
Специального лечения для моно не существует. Поскольку это вызывает вирус, его нельзя лечить антибиотиками.
Если у вашего ребенка моно, сделайте следующее:
- Убедитесь, что он много отдыхает. Хотя дети с мононуклеозом могут не чувствовать такой усталости, как подростки или молодые люди, требуется больше отдыха, если они начинают чувствовать себя хуже или более уставать.
- Предотвратить обезвоживание. Убедитесь, что они получают много воды или других жидкостей. Обезвоживание может усугубить такие симптомы, как боль в голове и теле.
- Дайте им безрецептурное обезболивающее. Обезболивающие, такие как ацетаминофен (Тайленол) или ибупрофен (Адвил или Мотрин), могут помочь при болях и болях.
 Помните, что детям нельзя давать аспирин.
Помните, что детям нельзя давать аспирин. - Пусть они пьют холодную жидкость, сосут леденцы для горла или съедают холодную пищу, например эскимо, если у них очень болит горло. Кроме того, полоскание горла соленой водой также может помочь при боли в горле.
Многие люди с моно замечают, что их симптомы начинают исчезать в течение нескольких недель. Иногда чувство усталости или утомления может длиться месяц или дольше.
Пока ваш ребенок восстанавливается после моно, он должен избегать грубых игр или контактных видов спорта. Если их селезенка увеличена, эти виды деятельности увеличивают риск разрыва селезенки.
Врач вашего ребенка сообщит вам, когда он сможет безопасно вернуться к нормальному уровню активности.
Вашему ребенку часто не нужно пропускать детский сад или школу, когда у него моно. Во время выздоровления их, скорее всего, придется отстранить от некоторых игровых занятий или занятий физкультурой, поэтому вам следует сообщить школе вашего ребенка об их состоянии.
Врачи не знают точно, как долго ВЭБ может оставаться в слюне человека после болезни, но обычно вирус все еще может быть обнаружен в течение месяца или дольше после этого.
Из-за этого детям, у которых был моно, следует обязательно часто мыть руки, особенно после кашля или чихания.Кроме того, они не должны делиться с другими детьми такими предметами, как стаканы или столовые приборы.
В настоящее время вакцины для защиты от ВЭБ нет. Лучший способ предотвратить заражение — это соблюдать правила гигиены и избегать совместного использования личных вещей.
Большинство людей инфицированы ВЭБ к тому времени, когда они достигают среднего возраста. После того, как вы переболели моно, вирус остается бездействующим в вашем теле на всю оставшуюся жизнь.
ВЭБ может время от времени реактивироваться, но эта реактивация обычно не вызывает симптомов.Когда вирус реактивируется, его можно передать другим людям, которые еще не подвергались его воздействию.
На что обращать внимание на ребенка
Мононуклеоз, также называемый инфекционным мононуклеозом или железистой лихорадкой, является распространенной вирусной инфекцией. Чаще всего это вызвано вирусом Эпштейна-Барра (EBV). Примерно 85–90 процентов взрослых имеют антитела к EBV к 40 годам.
Чаще всего это вызвано вирусом Эпштейна-Барра (EBV). Примерно 85–90 процентов взрослых имеют антитела к EBV к 40 годам.
Моно чаще всего встречается у подростков и молодых людей, но может также влиять на детей.Продолжайте читать, чтобы узнать о моно у детей.
ВЭБ передается при тесном контакте, особенно при контакте со слюной инфицированного человека. По этой причине, а также из-за возрастного диапазона людей, которым он чаще всего подвержен, моно часто называют «болезнью поцелуев».
Mono распространяется не только через поцелуи. Вирус также может передаваться при совместном использовании личных вещей, таких как столовая утварь и стаканы. Он также может передаваться через кашель или чихание.
Поскольку тесный контакт способствует распространению ВЭБ, дети часто могут заразиться через взаимодействие с товарищами по играм в детском саду или в школе.
Симптомы мононуклеоза обычно проявляются через четыре-шесть недель после заражения и могут включать:
У детей, недавно получавших лечение антибиотиками, такими как амоксициллин или ампициллин, может появиться розовая сыпь на теле.
Некоторые люди могут иметь моно и даже не знать об этом. Фактически, у детей может быть немного симптомов, если они вообще есть.Иногда симптомы могут напоминать боль в горле или грипп. Из-за этого инфекция часто остается невыявленной.
Поскольку симптомы часто могут быть очень похожи на симптомы других состояний, может быть трудно диагностировать моно, основываясь только на симптомах.
Если есть подозрение на моно, врач вашего ребенка может провести анализ крови, чтобы определить, есть ли у вашего ребенка определенные антитела, циркулирующие в крови. Это называется тестом на моноспот.
Однако обследование не всегда необходимо, так как лечения нет и оно обычно проходит без осложнений.
Тест Monospot может дать результаты быстро — в течение дня. Однако иногда это может быть неточно, особенно если оно проводится в течение первой недели после заражения.
Если результаты теста Monospot отрицательные, но все еще есть подозрения на моноанализ, врач вашего ребенка может повторить тест через неделю.
Другие анализы крови, такие как общий анализ крови (CBC), могут помочь подтвердить диагноз моно.
У людей с моно обычно больше в крови лимфоцитов, многие из которых могут быть атипичными.Лимфоциты — это тип клеток крови, который помогает бороться с вирусными инфекциями.
Специального лечения для моно не существует. Поскольку это вызывает вирус, его нельзя лечить антибиотиками.
Если у вашего ребенка моно, сделайте следующее:
- Убедитесь, что он много отдыхает. Хотя дети с мононуклеозом могут не чувствовать такой усталости, как подростки или молодые люди, требуется больше отдыха, если они начинают чувствовать себя хуже или более уставать.
- Предотвратить обезвоживание. Убедитесь, что они получают много воды или других жидкостей. Обезвоживание может усугубить такие симптомы, как боль в голове и теле.
- Дайте им безрецептурное обезболивающее. Обезболивающие, такие как ацетаминофен (Тайленол) или ибупрофен (Адвил или Мотрин), могут помочь при болях и болях.
 Помните, что детям нельзя давать аспирин.
Помните, что детям нельзя давать аспирин. - Пусть они пьют холодную жидкость, сосут леденцы для горла или съедают холодную пищу, например эскимо, если у них очень болит горло. Кроме того, полоскание горла соленой водой также может помочь при боли в горле.
Многие люди с моно замечают, что их симптомы начинают исчезать в течение нескольких недель. Иногда чувство усталости или утомления может длиться месяц или дольше.
Пока ваш ребенок восстанавливается после моно, он должен избегать грубых игр или контактных видов спорта. Если их селезенка увеличена, эти виды деятельности увеличивают риск разрыва селезенки.
Врач вашего ребенка сообщит вам, когда он сможет безопасно вернуться к нормальному уровню активности.
Вашему ребенку часто не нужно пропускать детский сад или школу, когда у него моно. Во время выздоровления их, скорее всего, придется отстранить от некоторых игровых занятий или занятий физкультурой, поэтому вам следует сообщить школе вашего ребенка об их состоянии.
Врачи не знают точно, как долго ВЭБ может оставаться в слюне человека после болезни, но обычно вирус все еще может быть обнаружен в течение месяца или дольше после этого.
Из-за этого детям, у которых был моно, следует обязательно часто мыть руки, особенно после кашля или чихания.Кроме того, они не должны делиться с другими детьми такими предметами, как стаканы или столовые приборы.
В настоящее время вакцины для защиты от ВЭБ нет. Лучший способ предотвратить заражение — это соблюдать правила гигиены и избегать совместного использования личных вещей.
Большинство людей инфицированы ВЭБ к тому времени, когда они достигают среднего возраста. После того, как вы переболели моно, вирус остается бездействующим в вашем теле на всю оставшуюся жизнь.
ВЭБ может время от времени реактивироваться, но эта реактивация обычно не вызывает симптомов.Когда вирус реактивируется, его можно передать другим людям, которые еще не подвергались его воздействию.
На что обращать внимание на ребенка
Мононуклеоз, также называемый инфекционным мононуклеозом или железистой лихорадкой, является распространенной вирусной инфекцией. Чаще всего это вызвано вирусом Эпштейна-Барра (EBV). Примерно 85–90 процентов взрослых имеют антитела к EBV к 40 годам.
Чаще всего это вызвано вирусом Эпштейна-Барра (EBV). Примерно 85–90 процентов взрослых имеют антитела к EBV к 40 годам.
Моно чаще всего встречается у подростков и молодых людей, но может также влиять на детей.Продолжайте читать, чтобы узнать о моно у детей.
ВЭБ передается при тесном контакте, особенно при контакте со слюной инфицированного человека. По этой причине, а также из-за возрастного диапазона людей, которым он чаще всего подвержен, моно часто называют «болезнью поцелуев».
Mono распространяется не только через поцелуи. Вирус также может передаваться при совместном использовании личных вещей, таких как столовая утварь и стаканы. Он также может передаваться через кашель или чихание.
Поскольку тесный контакт способствует распространению ВЭБ, дети часто могут заразиться через взаимодействие с товарищами по играм в детском саду или в школе.
Симптомы мононуклеоза обычно проявляются через четыре-шесть недель после заражения и могут включать:
У детей, недавно получавших лечение антибиотиками, такими как амоксициллин или ампициллин, может появиться розовая сыпь на теле.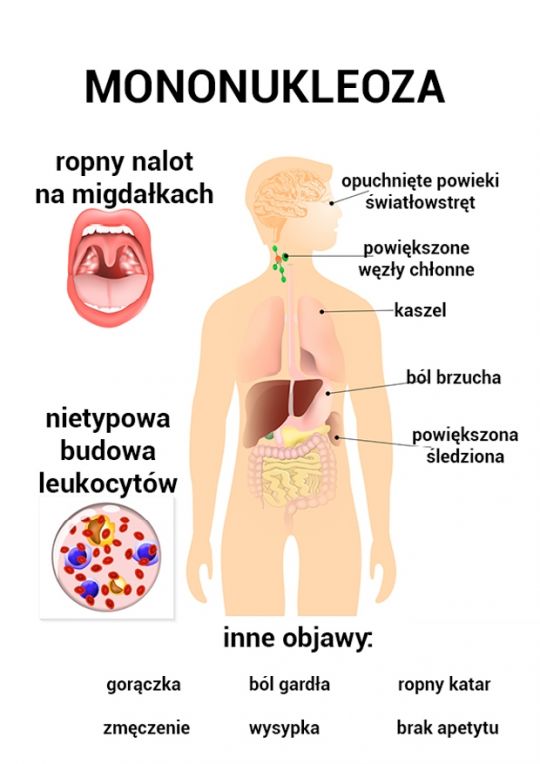
Некоторые люди могут иметь моно и даже не знать об этом. Фактически, у детей может быть немного симптомов, если они вообще есть.Иногда симптомы могут напоминать боль в горле или грипп. Из-за этого инфекция часто остается невыявленной.
Поскольку симптомы часто могут быть очень похожи на симптомы других состояний, может быть трудно диагностировать моно, основываясь только на симптомах.
Если есть подозрение на моно, врач вашего ребенка может провести анализ крови, чтобы определить, есть ли у вашего ребенка определенные антитела, циркулирующие в крови. Это называется тестом на моноспот.
Однако обследование не всегда необходимо, так как лечения нет и оно обычно проходит без осложнений.
Тест Monospot может дать результаты быстро — в течение дня. Однако иногда это может быть неточно, особенно если оно проводится в течение первой недели после заражения.
Если результаты теста Monospot отрицательные, но все еще есть подозрения на моноанализ, врач вашего ребенка может повторить тест через неделю.
Другие анализы крови, такие как общий анализ крови (CBC), могут помочь подтвердить диагноз моно.
У людей с моно обычно больше в крови лимфоцитов, многие из которых могут быть атипичными.Лимфоциты — это тип клеток крови, который помогает бороться с вирусными инфекциями.
Специального лечения для моно не существует. Поскольку это вызывает вирус, его нельзя лечить антибиотиками.
Если у вашего ребенка моно, сделайте следующее:
- Убедитесь, что он много отдыхает. Хотя дети с мононуклеозом могут не чувствовать такой усталости, как подростки или молодые люди, требуется больше отдыха, если они начинают чувствовать себя хуже или более уставать.
- Предотвратить обезвоживание. Убедитесь, что они получают много воды или других жидкостей. Обезвоживание может усугубить такие симптомы, как боль в голове и теле.
- Дайте им безрецептурное обезболивающее. Обезболивающие, такие как ацетаминофен (Тайленол) или ибупрофен (Адвил или Мотрин), могут помочь при болях и болях.
 Помните, что детям нельзя давать аспирин.
Помните, что детям нельзя давать аспирин. - Пусть они пьют холодную жидкость, сосут леденцы для горла или съедают холодную пищу, например эскимо, если у них очень болит горло. Кроме того, полоскание горла соленой водой также может помочь при боли в горле.
Многие люди с моно замечают, что их симптомы начинают исчезать в течение нескольких недель. Иногда чувство усталости или утомления может длиться месяц или дольше.
Пока ваш ребенок восстанавливается после моно, он должен избегать грубых игр или контактных видов спорта. Если их селезенка увеличена, эти виды деятельности увеличивают риск разрыва селезенки.
Врач вашего ребенка сообщит вам, когда он сможет безопасно вернуться к нормальному уровню активности.
Вашему ребенку часто не нужно пропускать детский сад или школу, когда у него моно. Во время выздоровления их, скорее всего, придется отстранить от некоторых игровых занятий или занятий физкультурой, поэтому вам следует сообщить школе вашего ребенка об их состоянии.
Врачи не знают точно, как долго ВЭБ может оставаться в слюне человека после болезни, но обычно вирус все еще может быть обнаружен в течение месяца или дольше после этого.
Из-за этого детям, у которых был моно, следует обязательно часто мыть руки, особенно после кашля или чихания.Кроме того, они не должны делиться с другими детьми такими предметами, как стаканы или столовые приборы.
В настоящее время вакцины для защиты от ВЭБ нет. Лучший способ предотвратить заражение — это соблюдать правила гигиены и избегать совместного использования личных вещей.
Большинство людей инфицированы ВЭБ к тому времени, когда они достигают среднего возраста. После того, как вы переболели моно, вирус остается бездействующим в вашем теле на всю оставшуюся жизнь.
ВЭБ может время от времени реактивироваться, но эта реактивация обычно не вызывает симптомов.Когда вирус реактивируется, его можно передать другим людям, которые еще не подвергались его воздействию.
На что обращать внимание на ребенка
Мононуклеоз, также называемый инфекционным мононуклеозом или железистой лихорадкой, является распространенной вирусной инфекцией. Чаще всего это вызвано вирусом Эпштейна-Барра (EBV). Примерно 85–90 процентов взрослых имеют антитела к EBV к 40 годам.
Чаще всего это вызвано вирусом Эпштейна-Барра (EBV). Примерно 85–90 процентов взрослых имеют антитела к EBV к 40 годам.
Моно чаще всего встречается у подростков и молодых людей, но может также влиять на детей.Продолжайте читать, чтобы узнать о моно у детей.
ВЭБ передается при тесном контакте, особенно при контакте со слюной инфицированного человека. По этой причине, а также из-за возрастного диапазона людей, которым он чаще всего подвержен, моно часто называют «болезнью поцелуев».
Mono распространяется не только через поцелуи. Вирус также может передаваться при совместном использовании личных вещей, таких как столовая утварь и стаканы. Он также может передаваться через кашель или чихание.
Поскольку тесный контакт способствует распространению ВЭБ, дети часто могут заразиться через взаимодействие с товарищами по играм в детском саду или в школе.
Симптомы мононуклеоза обычно проявляются через четыре-шесть недель после заражения и могут включать:
У детей, недавно получавших лечение антибиотиками, такими как амоксициллин или ампициллин, может появиться розовая сыпь на теле.
Некоторые люди могут иметь моно и даже не знать об этом. Фактически, у детей может быть немного симптомов, если они вообще есть.Иногда симптомы могут напоминать боль в горле или грипп. Из-за этого инфекция часто остается невыявленной.
Поскольку симптомы часто могут быть очень похожи на симптомы других состояний, может быть трудно диагностировать моно, основываясь только на симптомах.
Если есть подозрение на моно, врач вашего ребенка может провести анализ крови, чтобы определить, есть ли у вашего ребенка определенные антитела, циркулирующие в крови. Это называется тестом на моноспот.
Однако обследование не всегда необходимо, так как лечения нет и оно обычно проходит без осложнений.
Тест Monospot может дать результаты быстро — в течение дня. Однако иногда это может быть неточно, особенно если оно проводится в течение первой недели после заражения.
Если результаты теста Monospot отрицательные, но все еще есть подозрения на моноанализ, врач вашего ребенка может повторить тест через неделю.
Другие анализы крови, такие как общий анализ крови (CBC), могут помочь подтвердить диагноз моно.
У людей с моно обычно больше в крови лимфоцитов, многие из которых могут быть атипичными.Лимфоциты — это тип клеток крови, который помогает бороться с вирусными инфекциями.
Специального лечения для моно не существует. Поскольку это вызывает вирус, его нельзя лечить антибиотиками.
Если у вашего ребенка моно, сделайте следующее:
- Убедитесь, что он много отдыхает. Хотя дети с мононуклеозом могут не чувствовать такой усталости, как подростки или молодые люди, требуется больше отдыха, если они начинают чувствовать себя хуже или более уставать.
- Предотвратить обезвоживание. Убедитесь, что они получают много воды или других жидкостей. Обезвоживание может усугубить такие симптомы, как боль в голове и теле.
- Дайте им безрецептурное обезболивающее. Обезболивающие, такие как ацетаминофен (Тайленол) или ибупрофен (Адвил или Мотрин), могут помочь при болях и болях.
 Помните, что детям нельзя давать аспирин.
Помните, что детям нельзя давать аспирин. - Пусть они пьют холодную жидкость, сосут леденцы для горла или съедают холодную пищу, например эскимо, если у них очень болит горло. Кроме того, полоскание горла соленой водой также может помочь при боли в горле.
Многие люди с моно замечают, что их симптомы начинают исчезать в течение нескольких недель. Иногда чувство усталости или утомления может длиться месяц или дольше.
Пока ваш ребенок восстанавливается после моно, он должен избегать грубых игр или контактных видов спорта. Если их селезенка увеличена, эти виды деятельности увеличивают риск разрыва селезенки.
Врач вашего ребенка сообщит вам, когда он сможет безопасно вернуться к нормальному уровню активности.
Вашему ребенку часто не нужно пропускать детский сад или школу, когда у него моно. Во время выздоровления их, скорее всего, придется отстранить от некоторых игровых занятий или занятий физкультурой, поэтому вам следует сообщить школе вашего ребенка об их состоянии.
Врачи не знают точно, как долго ВЭБ может оставаться в слюне человека после болезни, но обычно вирус все еще может быть обнаружен в течение месяца или дольше после этого.
Из-за этого детям, у которых был моно, следует обязательно часто мыть руки, особенно после кашля или чихания.Кроме того, они не должны делиться с другими детьми такими предметами, как стаканы или столовые приборы.
В настоящее время вакцины для защиты от ВЭБ нет. Лучший способ предотвратить заражение — это соблюдать правила гигиены и избегать совместного использования личных вещей.
Большинство людей инфицированы ВЭБ к тому времени, когда они достигают среднего возраста. После того, как вы переболели моно, вирус остается бездействующим в вашем теле на всю оставшуюся жизнь.
ВЭБ может время от времени реактивироваться, но эта реактивация обычно не вызывает симптомов.Когда вирус реактивируется, его можно передать другим людям, которые еще не подвергались его воздействию.
Что такое моно? — Детская больница Джона Хопкинса
Слышали ли вы когда-нибудь о «болезни поцелуев»? Если вы сказали, что это моно, вы правы!
Инфекционный мононуклеоз, сокращенно называемый мононуклеозом, обычно вызывается вирусом Эпштейна-Барра (ВЭБ). EBV — один из самых распространенных вирусов. Большинство людей заражаются им в какой-то момент своей жизни.Младенцы и маленькие дети, инфицированные ВЭБ, часто не ощущают никаких симптомов, а иногда у них проявляются легкие симптомы, напоминающие простуду.
Но дети старшего возраста и подростки, инфицированные ВЭБ, могут чувствовать такие симптомы, как жар и сильная боль в горле.
Как дети получают моно?
Mono заразен, а это означает, что кто-то, у кого он есть, может распространить вирус среди других людей. Хотя это называется болезнью поцелуев, есть и другие способы получить моно.Обычно они связаны со слюной (слюной). Таким образом, совместное использование соломинок, зубных щеток или еды из одной тарелки может распространяться моно.
Поначалу люди не чувствуют себя больными после заражения вирусом EBV. Симптомы появляются через месяц или два. А у некоторых людей симптомы вообще не проявляются. Так они могут распространять вирус и даже не подозревать об этом. Вот почему так важно не делиться в школе такими вещами, как вилки, соломинки, бутылки с водой или блеск для губ.
Каковы признаки моно?
Mono может вызвать сильную усталость, но могут быть и другие симптомы.К ним относятся:
- высокая температура
- боль в горле
- Увеличение лимфатических узлов на шее
- головные боли
- боль в мышцах
- Боль в животе с увеличенным опуханием печени или селезенки (органы в верхней части живота)
- потеря аппетита
Может показаться, что у вас грипп или ангина, потому что симптомы очень похожи. Единственный способ точно определить, есть ли у вас моно, — это пойти к врачу, который проведет обследование, чтобы определить, есть ли у вас моно.Иногда для уверенности врач делает анализ крови.
Что делать, если у меня моно?
Если у вас моно, вам, вероятно, понадобится много отдыха. Это может означать отказ от школы на какое-то время, никаких занятий спортом, бега на улице, игр с друзьями или даже борьбы с младшим братом.
Во время отдыха пейте много воды и других жидкостей. Вы можете попросить маму или папу дать вам обезболивающее, если у вас жар, боль в горле или боли в мышцах. Однако не принимайте аспирин, потому что это может подвергнуть вас риску заболевания, называемого синдромом Рейе, которое может быть опасным.
Некоторые дети с моно могут совсем не чувствовать себя плохо. Но очень важно прислушиваться к своему телу. Ребенок, у которого есть моно, должен сообщить родителям, если ему станет хуже. А если ребенок чувствует усталость и усталость, это значит, что организм говорит, что ему нужно больше отдыха.
Детям, занимающимся контактными видами спорта (например, футболом или баскетболом), необходимо пропускать занятия в течение примерно месяца после болезни, особенно если у них опухла селезенка. Ваш врач сообщит вам, когда вы сможете безопасно вернуться в игру.
Mono обычно уходит через несколько недель, хотя вам придется немного расслабиться. Обязательно мойте руки после кашля или чихания.





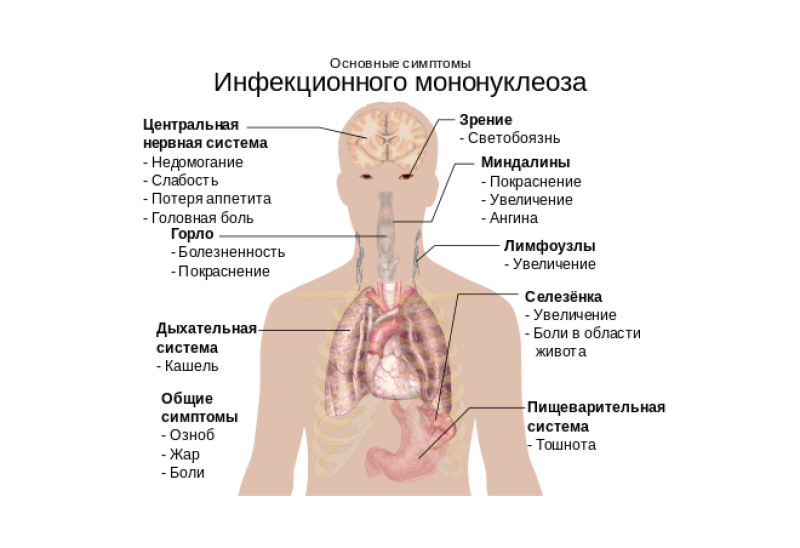 Попадая в ослабленный организм, бактерии обеспечивают особенно агрессивное проявление;
Попадая в ослабленный организм, бактерии обеспечивают особенно агрессивное проявление; Недостатком метода является его частый ложноотрицательный ответ у дошкольников и младших школьников,
Недостатком метода является его частый ложноотрицательный ответ у дошкольников и младших школьников,



 Помните, что детям нельзя давать аспирин.
Помните, что детям нельзя давать аспирин.  Помните, что детям нельзя давать аспирин.
Помните, что детям нельзя давать аспирин.  Помните, что детям нельзя давать аспирин.
Помните, что детям нельзя давать аспирин.  Помните, что детям нельзя давать аспирин.
Помните, что детям нельзя давать аспирин.