Цистит у детей 7 лет чем лечить: Цистит у детей — причины, симптомы, диагностика и лечение цистита у детей в Москве в детской клинике «СМ-Доктор»
Диагностика и лечение циститов у детей
|
Млынчик Елена Вячеславовна К.м.н., детский уролог-андролог, Центр урологии-андрологии и патологии тазовых органов Детской городской клинической больницы №9 им. Г.Н. Сперанского г. Москва |
На семинаре «Мочевой синдром и пиелоэктазия у детей», прошедшего в стенах Морозовской детской больницы, к.м.н., детский уролог-андролог Елена Вячеславовна Млынчик (Центр урологии-андрологии и патологии тазовых органов Детской городской клинической больницы №9 им. Г. Н. Сперанского г. Москвы) рассказала о подходах к диагностике и лечению рецидивирующего цистита у детей.
Особенности цистита у детей
Известно, что острый цистит легко поддается лечению, в отличие от него рецидивирующий цистит требует многоэтапной терапии под динамическим контролем.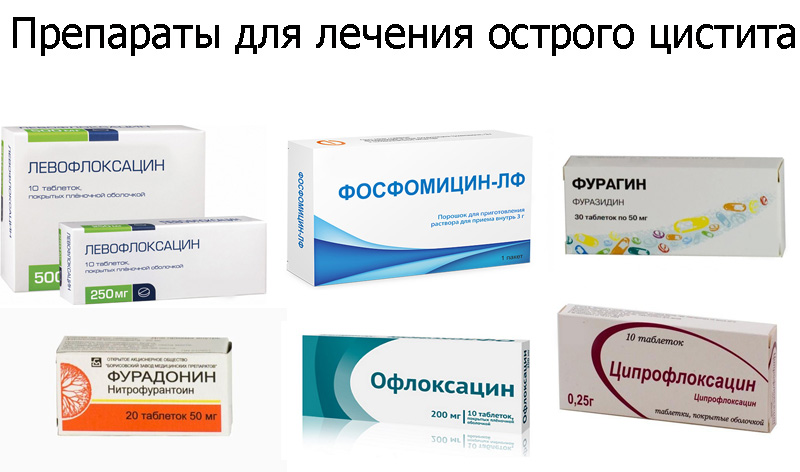
Предрасполагающими факторами являются нарушения уродинамики нижних мочевых путей, заболевания наружных половых органов и органов малого таза, а также снижение местной иммунологической защиты, нарушений целостности эпителиального слоя мочевого пузыря в результате воздействия различных факторов (охлаждение, травмы, хирургические вмешательства, конкременты, радиация, токсические вещества).
Наиболее частыми возбудителями циститов являются кишечная палочка E. coli (50–80% случаев), клебсиелла, протей, сапрофитный стафилококк, энтерококки, синегнойная палочка, а также микробные ассоциации (кишечная палочка + стрептококк фокальный или стафилококк эпидермальный и т. д.). Циститы подразделяются по этиологии на инфекционные и неинфекционные, которые, в свою очередь, делятся на специфические и неспецифические. По форме — на первичные и вторичные.
По форме — на первичные и вторичные.
По течению — на острые и хронические. По характеру изменений слизистой — на катаральные, кистозные (буллезные), гранулярные, фибринозные, язвенные, полипозные, также выделяется интерстициальный и некротический цистит. По распространенности выделяют очаговый (пришеечный, тригонит) и диффузный цистит. Заболевание может протекать с осложнениями или без таковых.
Алгоритм антибактериальной терапии острого и рецидивирующего цистита
1Цистит в сочетании с аномалиями и/или обструкцией мочевыводящих путей, мочекаменной болезнью, сахарным диабетом
2Не применять в регионах с высоким уровнем устойчивости Е. Coli (>20%) к фторхинолонам
Клиническая картина и дифференциальная диагностика
Во всех случаях, особенно у детей раннего возраста, необходимо проводить дифференциальную диагностику острого цистита с острым пиелонефритом. Так, при цистите температура редко поднимается выше 38 гр С, могут отсутствовать симптомы интоксикации и боли в пояснице, которые всегда наблюдаются при остром пиелонефрите. Вместе с тем всегда присутствует дизурия, зачастую — гематурия. Лейкоцитурия чаще умеренная, тогда как при пиелонефрите — от умеренной до выраженной. Истинная бактериурия наблюдается в обоих случаях.
Так, при цистите температура редко поднимается выше 38 гр С, могут отсутствовать симптомы интоксикации и боли в пояснице, которые всегда наблюдаются при остром пиелонефрите. Вместе с тем всегда присутствует дизурия, зачастую — гематурия. Лейкоцитурия чаще умеренная, тогда как при пиелонефрите — от умеренной до выраженной. Истинная бактериурия наблюдается в обоих случаях.
В некоторых случаях требуется дифференциальная диагностика с нейрогенной дисфункцией мочевого пузыря (нормальные анализы и посевы мочи, снижен объем мочевого пузыря, особенно при бодрствовании), вульвовагинитом, простатитом и дисметаболической нефропатией (оксалурия, уратурия). При этом стоит, однако, помнить, что эти заболевания могут и сопровождать цистит, что случается примерно в 40% случаев. В целом при хроническом цистите у детей обострения не всегда сопровождаются повышением температуры тела и явлениями интоксикации.
Часто наблюдаются бессимптомные лейкоцитурия и бактериурия, дизурические явления могут отсутствовать.
Определяется ритм мочеиспускания за два дня (дневник мочеиспусканий). По возможности и при необходимости выполняются урофлоуметрия и цистоуретроскопия. При затяжном течении цистита, отсутствии эффекта от традиционной терапии, отягощенном анамнезе или подозрении на микстинфекцию проводят исследование мочи на хламидии, микоплазму, уреаплазму, грибы, вирусы и микробактерии туберкулеза (посев мочи трехкратно). К дополнительным методам обследования при хроническом рецидивирующем цистите относятся цистоуретрография, исследования уродинамики, нефросцинтиграфия, а также исследования иммунного статуса.
При необходимости показана консультация специалистов: уролога, нейроуролога, невролога, фтизиатра, гастроэнтеролога, проктолога, гинеколога и андролога. Показаниями к цистоскопии являются более двух эпизодов острого цистита, бессимптомная лейкоцитурия или бактериурия, эпизоды гематурии, а также резистентность к обычной терапии.
Показаниями к цистоскопии являются более двух эпизодов острого цистита, бессимптомная лейкоцитурия или бактериурия, эпизоды гематурии, а также резистентность к обычной терапии.
Особенности лечебной тактики
Лечение острого цистита должно быть направлено на устранение болевого синдрома, нормализацию расстройств мочеиспускания, ликвидацию возбудителя и воспаления. Пациентам назначается лечебная диета №5, щадящий режим питания с исключением острых и пряных блюд, специй и экстрактивных веществ, обильный питьевой режим. При выраженном болевом синдроме показаны спазмолитики, а также сидячие ванночки с растворами антисептических трав. Местно могут назначаться тепловые процедуры, магнитотерапия. Антимикробная терапия назначается на 7–10–14 дней, в зависимости от состояния пациента.
Среди уросептиков к терапии первой линии относится фуразидин. При его неэффективности применяются препараты пипемидиевой или налидиксовой кислоты, либо фосфомицин однократно или двукратно. Вторая линия терапии — защищенные пенициллины, амоксициллин/клавулановая кислота, а также цефалоспорины 2, 3 и 4 поколений. По стихании симптоматики назначается фитотерапия. Для профилактики рецидивов рекомендуется иммунотерапия — препарат Уро-Ваксом, назначаемый на 3 месяца.
Вторая линия терапии — защищенные пенициллины, амоксициллин/клавулановая кислота, а также цефалоспорины 2, 3 и 4 поколений. По стихании симптоматики назначается фитотерапия. Для профилактики рецидивов рекомендуется иммунотерапия — препарат Уро-Ваксом, назначаемый на 3 месяца.
К осложнениям цистита относятся острый пиелонефрит, нейрогенная дисфункция мочевого пузыря, часто сопровождаемая недержанием мочи, формирование пузырно-мочеточникового рефлюкса, редко — стеноз уретры и склероз шейки мочевого пузыря.
Выделяется ряд основных принципов лечения рецидивирующего цистита:
- антибактериальная терапия и уроантисептики;
- по показаниям — внутрипузырные инстилляции при различных формах рецидивирующего цистита;
- различные виды физиотерапии терапии;
- улучшение пузырного кровообращения, восстановление функций мочевого пузыря;
- лечение и профилактика вульвита;
- нормализация функции толстой кишки, исключение эпизодов энкопреза;
- по показаниям — иммуномодулирующая терапия.

При катаральном цистите назначаются чередующиеся 10-дневные курсы уросептиков в течение 1 месяца, при буллезном — от 1 до 3 месяцев, при фибринозном — не менее 3 месяцев. Поддерживающая доза препарата может назначаться для приема до 6–12 месяцев. Может назначаться медикаментозная терапия, улучшающая пузырное кровообращение.
К этой категории относятся антигипоксанты (производные янтарной кислоты, цитохром С), метаболитная терапия (кофементы, препараты группы В, карнитин), при нейрогенной дисфункции — ноотропы (гопантен, производные никотиновой кислоты), при выраженной гиперрефлексии детрузора — М-холиноблокаторы (оксибутинин, троспиум, толтеродин, беллатаминал). Эти препараты имеют ограничения по возрасту и должны применяться под контролем остаточной мочи.
Для внутрипузырного введения при буллезном, буллезно-фибринозном и фибринозном цистите применяются раствор диоксидина 0,5–1%, мирамистина 0,01% или диоксидин 1% + экстракт алоэ + новокаин 0,5% + гидрокортизона ацетат, а также препараты гиалуроновой кислоты. При буллезном, а также гранулярном цистите в стадии обострения — деринат 0,25% или раствор колларгола 1:1000 – 1:100 либо азотнокислого серебра 1:5000 – 1:500 по схеме №10.
При буллезном, а также гранулярном цистите в стадии обострения — деринат 0,25% или раствор колларгола 1:1000 – 1:100 либо азотнокислого серебра 1:5000 – 1:500 по схеме №10.
Внутрипузырные инстилляции противопоказаны при остром цистите, катаральном и геморрагическом цистите, а также неинфицированных формах буллезного. С осторожностью их стоит назначать при пузырно-мочеточниковом рефлюксе. Физиотерапия проводится курсами по 3–4 раза в год. Назначаются парафиновые и озокеритовые аппликации, сухое тепло, грязи. При катаральном и буллезном цистите может применяться магнитотерапия.
При катаральном и буллезном бактериальном цистите — квантовая (лазерная) терапия. Во всех случаях, кроме острого и геморрагического цистита, может назначаться ТНЧ-терапия. При любых формах заболевания — электрофорез (цинк-йод, гидрокортизон, уротропин). Возможно применение виброакустического воздействия (прибор Витафон) и гипербарической оксигенации. Главными факторами лечении, как подчеркнула Елена Вячеславовна, являются его этапность и регулярность
Материал подготовила Ю. Г. Болдырева,
Г. Болдырева,
спец. корр. Дайджеста урологии
Полную версию доклада можно посмотреть на Uro.TV
Тематики и теги
Цистит у девочек признаки лечение
Ключевые теги: кровь при цистите у женщин лечение форум, лечение рецидивов цистита, лечение цистита цистон у детей.
Хронический цистит и пиелонефрит лечение, лечение рецидивов цистита, стоп цистит для кошек отзывы, как уменьшить цистит, лечение цистита у беременных на ранних срока форум.
Принцип действия
Каждая таблетка Cyto forte: препятствует прикреплению бактерий к клеткам уротелия; деформирует клетки болезнетворных микроорганизмов; повреждает клеточные мембраны бактерий и блокирует их синтез; предотвращает образование бактериальных биопленок; способствует естественному выведению вредных бактерий вместе с мочой.
По статистике цистит у девочек разного возраста возникает в 5 раз чаще, чем у мальчиков. Терапия цистита в любом возрасте начинается с определения вида возбудителя, это крайне важно, для … Лечение цистита у девочек … Цистит у девочек 10 лет может развиться как самостоятельное воспаление либо возникнуть на фоне другого заболевания мочевыводящих путей. … основные признаки. Признаки цистита у девочек разного возраста похожи, неодинакова только их реакция на болезненные ощущения. Младшенькие больше капризничают и плачут, не могут внятно сформулировать, что у …
Официальный сайт Cytoforte — средство от цистита
Состав
12/19/2016«Цистит у подростков и школьников встречается гораздо чаще, чем у грудничка или новорожденных малышей. Причем основной процент заболеваний наблюдается у маленьких девочек. Сложно определить цистит у подростка, потому что в этом возрасте девочки становятся скрытными, и только при доверительных отношениях с родителями могут сообщить о такой интимной проблеме . .. 4/26/2017«По статистике цистит у девочек разного возраста возникает в 5 раз чаще, чем у мальчиков. … Медикаментозное лечение. … Вовремя замеченные ранние признаки болезни помогут быстро вылечить …
.. 4/26/2017«По статистике цистит у девочек разного возраста возникает в 5 раз чаще, чем у мальчиков. … Медикаментозное лечение. … Вовремя замеченные ранние признаки болезни помогут быстро вылечить …
Результаты клинических испытаний
Лечение цистита у девочек. О том, как лечить цистит у маленьких девочек в 3 года, 5 лет, 6 — 7 лет, написано много. На сегодняшний день существует много препаратов для эффективного лечения. Цистит у девочек возникает по разным причинам. Симптомы, диагностика, лечение воспаления мочевого пузыря у маленьких детей имеют свою специфику. «Цистит — очень актуальная тема в детском возрасте. В отличие от взрослых, симптоматика у детей может быть не столь явной, что существенно затрудняет постановку диагноза.
Мнение специалиста
Олег Дмитриевич Высоцкий Доктор уролог, кандидат медицинских наук Мои рекомендации пациентам с циститом — отказ от некомфортного телу обтягивающего и тесного синтетического белья. Второе — постельный режим, если это возможно. Третье, но самое важное — прием биодобавки CytoForte. На данный момент этот препарат единственный быстродействующий препарат абсолютно без побочных эффектов в отличии от антибиотиков. Потребуется всего 17 минут после приема CytoForte, чтобы средство начало действовать.
Третье, но самое важное — прием биодобавки CytoForte. На данный момент этот препарат единственный быстродействующий препарат абсолютно без побочных эффектов в отличии от антибиотиков. Потребуется всего 17 минут после приема CytoForte, чтобы средство начало действовать.
Цистит у девочек Содержание Причины Что делать? Диагностика Лечение Заключение Цистит – это довольно частая проблема, встречающаяся, к сожалению, не только у взрослых, но и у … Цистит у девочек возникает по разным причинам. Симптомы, диагностика, лечение воспаления мочевого пузыря у маленьких детей имеют свою специфику. 8/19/2015«Как отличить цистит от учащенного мочеиспускания на фоне ОРВИ и простуды. При простудных заболеваниях у детей нередко отмечается учащение мочеиспускания, связанное с рефлекторными воздействиями на мочевой пузырь …
Способ применения
Лечебный курс: по 1 таблетке 2 раза в день Совместно с антибиотиками: по 1,5 таблетки 2 раза в день В период обострений: по 2 таблетки 2 раза в день В целях профилактики: по 1 таблетке 1 раз в день
У девочек любого возраста (от грудничков до подростков) цистит может быть спровоцирован имеющимися хроническими недугами, особенно опасны, с этой точки зрения, сахарный диабет и нарушение .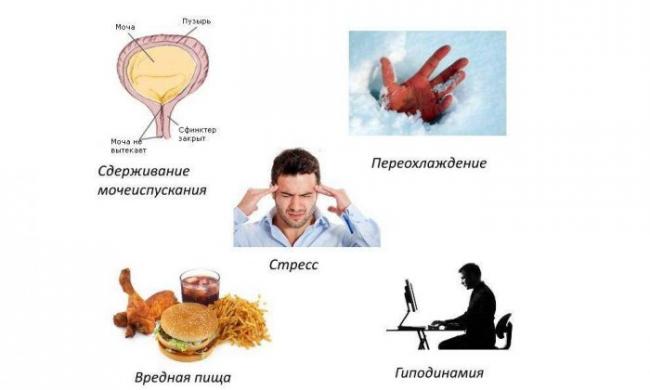 .. Цистит у девочек случается значительно чаще, чем у мальчиков. Опасно ли это заболевание? Почему оно развивается? Каковы симптомы и признаки цистита у детей? В чем заключаются возрастные особенности недуга? Эффективное лечение цистита у женщин должно быть быстрым и комплексным, чтобы не допустить осложнений. Причины. Цистит – это воспаление мочевого пузыря.
.. Цистит у девочек случается значительно чаще, чем у мальчиков. Опасно ли это заболевание? Почему оно развивается? Каковы симптомы и признаки цистита у детей? В чем заключаются возрастные особенности недуга? Эффективное лечение цистита у женщин должно быть быстрым и комплексным, чтобы не допустить осложнений. Причины. Цистит – это воспаление мочевого пузыря.
Как заказать?
Заполните форму для консультации и заказа Cytoforte — средство от цистита. Оператор уточнит у вас все детали и мы отправим ваш заказ. Через 1-10 дней вы получите посылку и оплатите её при получении
Как отличить цистит от учащенного мочеиспускания на фоне ОРВИ и простуды. При простудных заболеваниях у детей нередко отмечается учащение мочеиспускания, связанное с рефлекторными воздействиями на мочевой пузырь … Симптомы и лечение цистита у подростков, как у мальчиков, так и у девочек. Профилактические …
Цистит у кормящих женщин лечение, цистит лечение оперативное, лечение хронического цистита у женщин таблетками, как уменьшить цистит, причины симптомы лечение цистита, лекарственный препараты для лечения цистита, герпетический цистит.
Официальный сайт Cytoforte — средство от цистита
Купить Cytoforte — средство от цистита можно в таких странах как:
Россия, Беларусь, Казахстан, Киргизия, Молдова, Узбекистан, Украина, Эстония, Латвия, Литва, Болгария, Венгрия, Германия, Греция, Испания, Италия, Кипр, Португалия, Румыния, Франция, Хорватия, Чехия, Швейцария, Азербайджан , Армения ,Турция, Австрия, Сербия, Словакия, Словения, Польша
У меня супруга раньше постоянно страдала циститом, хотя никогда не ходила раздетая. Год назад, может больше доктор посоветовал ей CytoForte и после курса она ни разу не жаловалась на симптомы. Так что от ее лица советую.
CytoForte отлично работает! Был хронический пиелонефрит, как чуть простужусь или переработаю, давал о себе знать. Лечилась от него почти 4 года. Перепила много всего, особых улучшений не было. По совету врача в прошлом году прошла курс CytoForte, и все прошло. С тех пор про болячку эту забыла.
С тех пор про болячку эту забыла.
Извиняюсь, не заметила на сайте сначала информацию про наложенный платеж. Тогда все в порядке точно, если оплата при получении. Пойду, оформлю себе тоже заказ.
Цистит: симптомы у мужчин, женщин и детей, методы лечения
Это неприятное заболевание, от которого чаще страдают женщины. Цистит появляется из-за воспаления слизистой оболочки мочевого пузыря, возникающего на фоне бактериальной инфекции.
Урологическое заболевание может без лечения переходить в хронические формы и приводить к изменениям ткани мочевого пузыря, провоцировать развитие тяжелых заболеваний.
Причины появления цистита
Причинами цистита также может быть снижение общего иммунитета, хронический стресс, начало половой жизни, сужения уретры, переохлаждение, застой мочи в мочевом пузыре (привычка терпеть до последнего), несбалансированное питание, гормональные нарушения, беременность, роды, операции на органах мочевыводящей системы.
Другая причина – приём медикаментов. Причинами цистита также может быть снижение общего иммунитета, хронический стресс, начало половой жизни, сужения уретры, переохлаждение, застой мочи в мочевом пузыре (привычка терпеть до последнего), несбалансированное питание, гормональные нарушения, беременность, роды, операции на органах мочевыводящей системы.
Также воспаление в мочевом пузыре может вызвать реакция организма на определенные аллергены. У женщин цистит проявляется наиболее часто. Это связано с физиологическими особенностями женского полового строения. Мочеиспускательный канал находится близко от входа во влагалище и анального отверстия. Поэтому очень важно постоянно следить за качеством интимной гигиены.
Симптомы цистита
-
частые позывы к мочеиспусканию – во время самого процесса мочеиспускания может появиться резь и жжение в мочеиспускательном канале, а также чувство неполного опорожнения кишечника.

-
боли внизу живота – появляется чувство переполненности мочевого пузыря. А также признаком цистита является зуд и жжение в промежности. В некоторых случаях пациенты не придают значения боли и дискомфорту, если они выражены не слишком явно. Это может привести к хронизации заболевания и осложнениям.
-
появление в мочи патологических примесей (слизь, кровь, гной) – цвет мочи может быть от бледно-розового до кирпичного оттенка. Наличие примесей говорит о наличие вируса в организме человека. При развитии цистита может появиться резкая боль в мочеиспускательном канале.
Как проявляется цистит во время беременности?
Во время периода вынашивания ребёнка у женщины снижаются защитные функции иммунной системы. Поэтому, попадая в организм, патологический организм намного быстрее вызывает воспалительный процесс.
Развитию цистита способствуют особенности женской физиологии. Более короткая и широкая форма уретры, ее близость к влагалищу и кишечнику способствуют быстрой передаче инфекций из соседних органов.
Более короткая и широкая форма уретры, ее близость к влагалищу и кишечнику способствуют быстрой передаче инфекций из соседних органов.
При этом заболевании воспаляются стенки мочевого пузыря, что приводит к нарушению его функций. Симптомы цистита довольно специфичны – их трудно спутать с другими патологиями. У женщины может наблюдаться учащенное, болезненное мочеиспускание, примеси крови в моче, лихорадка.
В первую очередь женщина должна посетить уролога. Он назначит необходимые анализы, обследования и посоветует пройти дополнительную консультацию у гинеколога. Это позволяет исключить наличие инфекций половой сферы, которые могут приводить к бактериальному вагинозу, кольпиту, молочнице.
Как лечить цистит у беременных? Проводится коррекция рациона питания, иммунитета и гормонального статуса, улучшение циркуляции крови. Затем необходимо начать борьбу с возбудителями (кишечной палочкой, грибами Candida, ИППП, вирусами), восстановление поврежденной структуры мочевого пузыря.
Цистит у детей
Учитывая принципиальные анатомические различия между полами, цистит возникает у девочек почти в 4-10 раз чаще, чем у детей противоположного пола.
Признаки патологии у детей разнообразны. Появляются боли при мочеиспускании, в уретральном канале, внизу живота или в боку. Также количество мочеиспусканий может увеличиться, также появляется недержание мочи и подтекание, которые раньше не наблюдались.
Дети проявляют капризность, которая усиливается во время мочеиспускания, опорожнения кишечника. Одновременно нарушается аппетит, появляется тревожность при необходимости садиться на горшок из-за страха боли, жжения, резей. Происходит интоксикация организма, которая проявляется повышенной температурой тела, ознобом.
Клинические проявления изменяются в зависимости от возраста ребёнка. У маленьких детей преобладают общие симптомы. К тому же дети в маленьком возрасте не всегда могут указать, что их беспокоит. У детей постарше признаков интоксикации уже не наблюдается, здесь на первый план выступают расстройства мочеиспускания и болевой синдром.
У детей постарше признаков интоксикации уже не наблюдается, здесь на первый план выступают расстройства мочеиспускания и болевой синдром.
Виды цистита
Существует несколько классификаций патологии: по течению, типу воспаления, причинам. Мы остановимся более подробно на классификации по течению заболевания.
-
Острый цистит появляется спустя несколько часов после воздействия на организм вредоносного фактора. Имеет ярко выраженные симптомы воспалительного процесса с тенденцией к прогрессированию. Если острый цистит не долечить или применять неправильную терапию, высока вероятность развития хронической формы.
-
Подострый цистит имеет смазанную клиническую картину. Симптомы проявляются умеренно, либо не присутствуют. Может сопровождаться только болями и нарушениями мочеиспускания, при этом не наблюдаются симптомы интоксикации организма (повышение температуры тела, ломота, озноб).

-
Хронический цистит возникает по причине не долеченного острого цистита. Характеризуется он вялым течением, симптоматика невыраженная, а иногда и вовсе протекает бессимптомно. То есть провоцирующий воспаление фактор в мочевом пузыре сохраняется, никак не выдавая себя, но в какой-то момент происходит резкое обострение со всеми вытекающими последствиями: частое и болезненное мочеиспускание, жжение, зуд, мутная моча, недомогания и т.д.
Диагностика патологии
Диагностикой и лечением цистита занимается врач-уролог. Только специалист знает, как правильно лечить данное заболевание, чтобы избежать хронизации воспалительного процесса и не нанести вред здоровью.
Пройти осмотр и диагностику можно в ближайшей поликлинике. Однако это требует времени, так как записи к врачу нужно ждать 2-3 недели. Но при наличии острого или подострого цистита время – самый ценный ресурс. Поэтому лучший вариант – это обратиться в частную медицинскую клинику «Медюнион». Здесь вы можете записаться на осмотр сегодня, а попасть к врачу уже завтра.
Поэтому лучший вариант – это обратиться в частную медицинскую клинику «Медюнион». Здесь вы можете записаться на осмотр сегодня, а попасть к врачу уже завтра.
Врач уролог определит ваше общее состояние здоровья, спросит о перенесенных заболеваниях, частоте мочеиспускания, принимаемых препаратах. Далее специалист прощупывает живот и область почек, нижнюю часть спины.
Цистит у мужчин – просматривает и ощупывает половые органы. Обследует предстательную железу – ректальным путем.
Цистит у женщин – оценивает состояние слизистой, женских половых органов, прощупывает мочевой пузырь и мочеточники.
Могут понадобиться следующие анализы для диагностики:
-
общий анализ урины
-
анализ мочи по Нечипоренко
-
бактериологическое исследование мочи
-
цистоскопия
-
УЗИ мочевого пузыря и органов брюшной полости, в том числе почек
Как проходит лечение цистита?
После повторного приема уролога и постановки диагноза, специалист назначит индивидуальную программу лечения, в которую входят лекарства от цистита. Она зависит от самого заболевания и степени его протекания.
Она зависит от самого заболевания и степени его протекания.
При лечении цистита нужно соблюдать следующие принципы:
-
постельный или полупостельный режим на протяжении всего периода острых симптомов заболевания.
-
лечебное питание. Диета при цистите должна быть молочно-растительной, то есть в дневном рационе больного должны преобладать кисломолочные продукты, овощи и фрукты. Категорически запрещаются жареные, острые, соленые и пряные блюда, а также спиртные напитки.
-
антибактериальная терапия. Воспалительные процессы поддаются лечению при помощи антибактериальных и противовоспалительных препаратов. Антибиотики при цистите назначаются сначала широкого спектра действия, а после получения результата посева мочи и антибиотикограммы. Применяется противомикробный препарат, к которому чувствителен возбудитель цистита.
-
болеутоляющая терапия.
 При выраженных болях в мочевом пузыре пациенткам назначаются обезболивающие и спазмолитические препараты.
При выраженных болях в мочевом пузыре пациенткам назначаются обезболивающие и спазмолитические препараты.
-
физиотерапевтическое лечение (электрофорез, фонофорез, индуктотермия, УВЧ и другие).
Мы рекомендуем ни в коем случае не заниматься самолечением, а проконсультироваться с врачом урологом в столь деликатном вопросе. Запишитесь на прием к урологу в Красноярске и будьте уверены, что ваши проблемы останутся за стенами нашей клиники.
Цистит симптомы и лечение
Воспаление и раздражение стенки мочевого пузыря – суть и основа цистита, который имеет немалое распространение среди населения. Любой врач-уролог знает, что это самое часто встречающееся урологическое заболевание. Медицинская статистика утверждает, что оно мучает около 35% людей самого трудоспособного возраста – 20-45 лет.
Страдают циститом чаще женщины, в силу некоторых анатомических особенностей – у них короткая уретра и по ней инфекция быстро поднимается в пузырь. Также отверстие мочеиспускательного канала находится рядом с анусом, и бактерии могут переходить оттуда.
Также отверстие мочеиспускательного канала находится рядом с анусом, и бактерии могут переходить оттуда.
Как проявляется цистит
Для болезни характерны три основных симптома:
- частые позывы к мочеиспусканию малыми порциями;
- рези и жжение в процессе мочеиспускания;
- боли в проекции мочевого пузыря.
При остром цистите может повышаться температура тела, при хроническом симптомы выражены менее ярко. Моча у заболевших мутная, может быть с примесью крови. Если в процесс вовлечен сфинктер мочевого пузыря, наблюдается периодическое недержание мочи.
Что провоцирует заболевание
Начало цистита больные часто связывают с переохлаждением. Врачи выделяют больше провоцирующих факторов.
1. Инфекция
Большинство циститов вызвано кишечной палочкой, которая бурно размножается на слизистой мочевого пузыря, попав в него из уретры. Сопутствующий фактор – ослабление иммунитета вследствие:
Сопутствующий фактор – ослабление иммунитета вследствие:
- переохлаждения;
- перенесенных незадолго воспалительных гинекологических, венерических, урологических заболеваний;
- наличия в организме хронической инфекции;
- общего истощения;
- авитаминоза;
- сильного переутомления.
2. Регулярная половая жизнь, особенности физиологии
Практические врачи отмечают, что часто цистит у женщин возникает при активной половой жизни, после бурных половых актов. Также наблюдается связь обострений болезни с менструальным циклом. Часто цистит мучает беременных.
3. Недостаточный гигиенический уход, нарушение режима мочеиспускания
Очень важна для женщин тщательная гигиена в области промежности, соблюдение правила подтирания и подмывания – столько спереди назад. Особое внимание этому надо уделять в дни менструации. Мочиться женщине следует не реже 5 раз в день, не делая длинных перерывов.
4. Медицинские, лечебные манипуляции
Ряд медикаментов, которые выводятся из организма с мочой, раздражают стенки мочевого пузыря. Лучевая терапия органов таза может стать причиной воспалительной реакции. Травматизация уретры и слизистой мочевого пузыря катетером также способствует воспалению и повышенной восприимчивости к инфекции.
5. Другие болезни
Цистит может быть осложнением почечнокаменной болезни, сахарного диабета, заболеваний простаты, туберкулеза, травмы позвоночника.
Что делать заболевшему
Диагноз цистита поставить самому себе достаточно просто, и большинство больных не торопятся к врачу, предпочитая самолечение. Не стоит выбирать такой путь по нескольким причинам:
- высок риск затянуть с началом адекватного лечения, выбрав неэффективное лекарственное средство;
- также большой риск закончить лечение раньше полного излечения, что может перевести болезнь в хроническую форму;
- неправильное лечение может привести к осложнениям, и пострадает не только мочевой пузырь, но и почки, и другие близлежащие органы.

Чтобы не подвергать свой организм опасности, с циститом необходимо обращаться к доктору. Он выяснит все обстоятельства, приведшие к заболеванию, надо будет сдать бакпосев мочи на чувствительность к антибиотикам, анализ мочи, пройти узи, возможно, цистоскопию, биопсию.
Лечением цистита занимаются урологи, но, если есть подозрения на связь заболевания с половой сферой, к терапии подключают гинекологов и андрологов, проводят обследование на половые инфекции.
Важно
Соблюдать рекомендации доктора, регулярно принимать лечение и не укорачивать его сроки в связи с исчезновением неприятных симптомов. Чтобы избежать рецидивов и осложнений, необходимо убедиться в полном излечении, сдать еще раз анализы.
Цистит у детей
Цистит у детей возникает достаточно часто, и подвержены этому заболеванию даже груднички. В первый год жизни риск заболеть у девочек и мальчиков практически равный, затем девочкам достается шансов в шесть раз больше. Практические врачи отмечают, что чаще всего причина цистита у детей – случайное попадание инфекции в мочевой пузырь. У девочек заболевание бывает связано с дисбактериозом влагалища, а у мальчиков его провоцирует фимоз (сужение крайней плоти).
Практические врачи отмечают, что чаще всего причина цистита у детей – случайное попадание инфекции в мочевой пузырь. У девочек заболевание бывает связано с дисбактериозом влагалища, а у мальчиков его провоцирует фимоз (сужение крайней плоти).
Вовремя заподозрить цистит у детей младшего возраста возможно, если родители внимательно следят за режимом мочеиспускания ребенка, его состоянием при этом процессе. Отклонение от нормального вида мочи также должно насторожить. Если ребенок уже сам ходит в туалет, признаком развивающегося цистита могут стать эпизоды дневного недержания мочи.
Лечение детского цистита почти не отличается от терапии взрослых – назначаются уросептики, антибиотики при необходимости и с учетом результатов бакпосева, физиопроцедуры. Так как у детей воспалительный процесс из мочевого пузыря очень легко поднимается в почки, лечение надо начинать как можно раньше и добиваться полного излечения.
Цистит: история в деталях.
 Как лечить ребёнка от воспаления мочевого пузыря | Здоровье ребенка | Здоровье
Как лечить ребёнка от воспаления мочевого пузыря | Здоровье ребенка | ЗдоровьеНаш эксперт – врач-педиатр Татьяна Мангушева.
Про девочек и мальчиков
Цистит – это воспаление стенок мочевого пузыря. Считается, что девочки болеют им гораздо чаще, чем мальчики. Причина в физиологии: у девочек мочеиспускательный канал короткий и широкий, расположенный близко к влагалищу и прямой кишке. А это значит, что главные возбудители болезни – кишечная палочка, фекальные стрептококки – без проблем поднимаются в мочевой пузырь, если после туалета «по-большому» ребёнка не подмыли.
Ещё одна частая причина цистита у девочек – вульвиты, воспаления наружных половых органов. Кроме того, с 4 до 7 лет у них меняется микрофлора влагалища, и патогенные микроорганизмы, интенсивно размножаясь, могут проникнуть в мочевой пузырь.
Однако у младенцев цистит на пол не оглядывается и нападает на девочек и мальчиков с одинаковой частотой. Провоцирует болезнь плохая гигиена (неправильное использование подгузников), проблемы с кишечником, а также хламидии, грибок кандида, которые достаются малышу от мамы.
Провоцирует болезнь плохая гигиена (неправильное использование подгузников), проблемы с кишечником, а также хламидии, грибок кандида, которые достаются малышу от мамы.
В более старшем возрасте у мальчиков цистит чаще всего связан с врождёнными нарушениями развития мочеполовой системы или фимозом, который сопровождается воспалением крайней плоти. Кроме того, в зоне повышенного риска часто болеющие дети – те, у кого есть очаги хронической инфекции (тонзиллит, гайморит…). Спровоцировать развитие цистита могут даже глисты – короче, причин заболеть немало.
Стремительная атака
Болезнь развивается очень быстро (частота мочеиспускания зависит от степени воспалительного процесса), у ребёнка появляется боль во время мочеиспускания. У детей старшего возраста температура тела нередко остаётся нормальной, а вот у малышей, особенно до года, подскакивает вверх до 38 °C и выше, начинается озноб, ребёнок беспокоится, плачет, моча становится тёмного цвета.
К младенцу мамы сразу же вызывают врача. А вот что касается старших детей, к сожалению, их мамы часто начинают лечить самостоятельно.
А вот что касается старших детей, к сожалению, их мамы часто начинают лечить самостоятельно.
Диагноз без ошибок
При подозрении на цистит врач назначит ребёнку общие анализы крови и мочи. В идеале желательно сделать УЗИ мочевого пузыря и почек. Иногда возникает необходимость и в более сложных исследованиях. Под маской цистита могут скрываться: пиелонефрит, острый аппендицит, у девочек – гинекологические патологии… Поэтому обследование может включать консультации хирурга и детского гинеколога.
Чтобы получить точные результаты анализа мочи, нужно правильно его сдать. Обязательно провести гигиеническую процедуру: девочку подмыть в направлении к анальному отверстию, а у мальчика хорошо вымыть полость крайней плоти, окружающую головку полового члена. Лучше всего для исследования подходит средняя порция утренней мочи, собранная в стерильную ёмкость. Сдать анализ в лабораторию нужно в течение часа после сбора.
Не до свидания, а прощай!
При цистите детям часто назначают антибиотики. Многих мам это пугает, но нужно понимать: без антибактериальных препаратов до конца не уничтоженная инфекция может снова активизироваться, болезнь перейдёт в хроническую стадию или вызовет осложнения. Курс лечения антибиотиками желательно проводить под контролем – раз в три дня сдавать анализ мочи.
Многих мам это пугает, но нужно понимать: без антибактериальных препаратов до конца не уничтоженная инфекция может снова активизироваться, болезнь перейдёт в хроническую стадию или вызовет осложнения. Курс лечения антибиотиками желательно проводить под контролем – раз в три дня сдавать анализ мочи.
Используют и уросептики – препараты на растительной основе, они препятствуют размножению бактерий, обладают противовоспалительным и мочегонным эффектом. Для уменьшения болей могут быть назначены спазмолитики. Первые дни болезни нужно провести в постели. Как только боль стихнет, необходимо обильное питьё: желательно выпивать в полтора раза больше жидкости, чем обычно, чтобы мочевой пузырь хорошо промывался. Отличная штука – клюквенный или брусничный морс (последний обладает антибактериальным действием), подойдут и компоты (но не сильно концентрированные), чай с молоком; для детей старше 6 лет – слабощелочные минеральные воды (разовая порция – полстакана, пить минералку нужно трижды в день за час до еды). Используются настои и отвары из трав, обладающие антимикробным и противовоспалительным действием.
Используются настои и отвары из трав, обладающие антимикробным и противовоспалительным действием.
Если лечить ребёнка правильно, острый цистит проходит за 7–10 дней. После выздоровления обязательно нужно сдать общий анализ мочи: важно убедиться, что воспалительный процесс не оставил следов.
Чем опасны заболевания почек у детей?
Любое недомогание малыша, даже самое, на первый взгляд, незначительное вселяет в родителей первобытный ужас и панику, заставляя мучиться вопросом: чем можно помочь? Что уж говорить о сложных и достаточно тяжелых заболеваниях.
К великому сожалению, количество детей с различной патологией почек за последние несколько лет значительно увеличилось. Дают о себе знать и неблагополучная экологическая ситуация и осложнения инфекционных болезней. Врачи говорят о том, что практически каждый шестой ребенок, страдает какой-либо нефроурологической патологией. И такие данные не могут не пугать, ведь почки – это один из тех органов, которые обуславливают «чистоту» организма, отвечая за выведение из него токсических веществ и продуктов распада, являясь как бы природным фильтром. Что должны знать родители, чтобы уберечь почки ребенка, и что рекомендуют специалисты? Слово детскому нефрологу ОКДЦ Алексею Кожину
Что должны знать родители, чтобы уберечь почки ребенка, и что рекомендуют специалисты? Слово детскому нефрологу ОКДЦ Алексею Кожину
Наблюдаться с рождения
– С первых дней жизни нередко проявляются наследственные и генетически обусловленные заболевания. Среди инфекционных факторов доминирует внутриутробная инфекция, проникающая в организм крохи во время родов. Это случается в том случае, если мама была носителем хламидийной или микоплазменной инфекции. Малыш автоматически получает ее „в подарок», и под удар попадают уязвимые почки.
Дело в том, что к моменту рождения их развитие еще не завершено. Фильтрующая поверхность почек новорожденного в 5 раз меньше, чем у взрослого, однако уже к полугоду у большинства детей она достигает значений, близких к таковым у взрослых. По мере взросления процессы выделения становятся все совершеннее. Однако адаптационные способности детского организма хуже, чем взрослого, особенно в так называемые критические периоды созревания.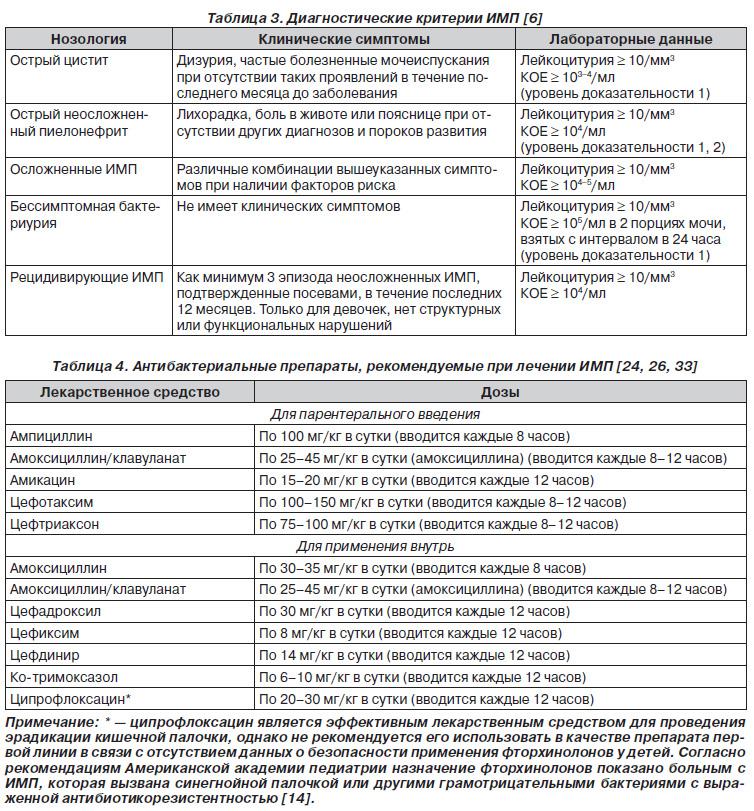 Их три: от новорожденности до 2-3 лет, от 4-5 до 7-8 лет и подростковый, в котором происходит резкое изменение обмена веществ под влиянием гормонов.
Их три: от новорожденности до 2-3 лет, от 4-5 до 7-8 лет и подростковый, в котором происходит резкое изменение обмена веществ под влиянием гормонов.
Риск развития заболеваний почек высок у тех детей, чьи родители страдают пиелонефритом, обменными заболеваниями (мочекаменная болезнь,артрозы, ферментопатии), эндокринными, расстройствами (ожирение, заболевания щитовидной железы). Около 50% детей, прошедших реанимацию новорожденных, к сожалению, имеют патологии почек.
У младенцев обменную нефропатию мама может заподозрить сама — по слишком ярким пятнам на пеленках — мочекислый диатез проявляется необычно интенсивным окрашиванием мочи. Сориентироваться в дальнейшем обследовании и лечении поможет анализ мочи.
У мальчиков внимательная мама заметит ослабление струи мочи. Причиной этого считают наличие врожденных клапанов мочеиспускательного канала или нарушение его нервной регуляции. Благодаря появлению новых эффективных лекарств, совершенствованию хирургической техники, установке стентов — устройств, препятствующих неправильному току мочи, такие дети ведут активный образ жизни, выполняя рекомендации лечащего доктора.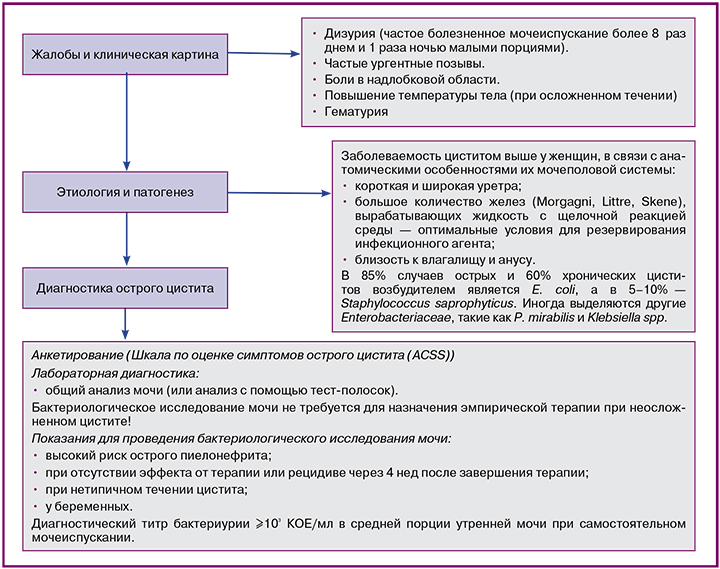
Насторожить в плане врожденной патологии почек может также отсутствие мочеиспускания у новорожденного более 24-48 часов после рождения, отеки, повышение артериального давления. При врожденной аномалии почечных сосудов требуется своевременное хирургическое вмешательство.
Боли в животе у детей младшего возраста даже без изменений в моче часто могут быть связаны с аномалиями органов мочевой системы. Дизурия — боль или резь при мочеиспускании, учащение или урежение мочеиспусканий, недержание или неудержание мочи указывают на возможность инфекции мочевых путей. Врожденные изменения в мочевыделительной системе, сопровождающиеся обратным забросом мочи из мочевого пузыря, часто предрасполагают к инфекции мочевых путей, в том числе пиелонефриту.
Во всем виновата инфекция?
Одно из самых распространённых заболеваний, которое выявляет педиатр при обследовании в поликлинике – инфекция мочевых путей. Постановка этого диагноза осуществляется после сдачи анализов мочи (общий анализ мочи и посев мочи на стерильность).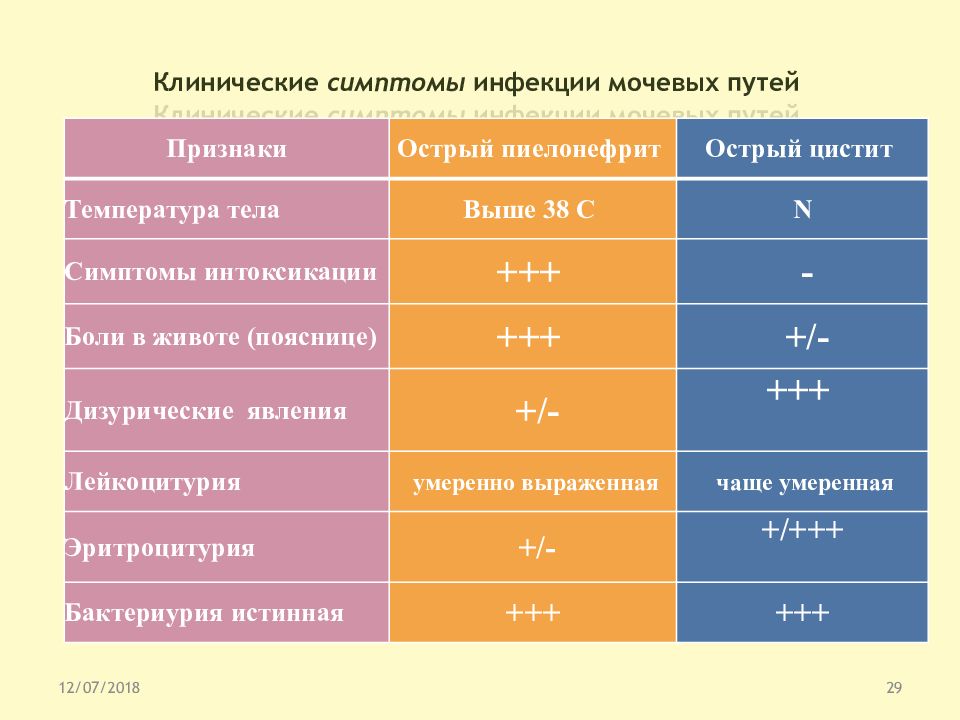 При этом доктор, как правило, назначает антибактериальную терапию, она должна нормализовать анализы мочи. После такого лечения ваш ребенок ,как правило, забывает о заболевании почек на достаточно продолжительное время. Но так случается не всегда, и вот почему.
При этом доктор, как правило, назначает антибактериальную терапию, она должна нормализовать анализы мочи. После такого лечения ваш ребенок ,как правило, забывает о заболевании почек на достаточно продолжительное время. Но так случается не всегда, и вот почему.
Причиной заболевания у девочек очень часто становится воспаление в вагине, которое проявляется вульвовагинитом. Ребенок жалуется на болезненность больших и малых половых губ, на странные выделения. Эти выделения из вагины попадают в мочевой пузырь и у ребенка возникает цистит , появляются жалобы на боли внизу живота, учащенное или редкое иногда болезненное мочеиспускание, потом восходящая мочевая инфекция попадает из мочевого пузыря в почки.
Если не провести все необходимые лабораторные исследования, не пройти консультацию детского гинеколога, не выполнить УЗИ почек, с полным мочевым пузырем и замером толщины стенки мочевого пузыря, установить причины, которые привели к данному заболеванию, будет сложно.
Мамы девочек часто спрашивают, что приводит к вульвовагиниту. Самая распространенная причина — неправильный туалет наружных половых органов , когда не выполняется ежедневная обработка с лактоцидом, или другим аналогичным мылом, больших и малых половых губ до входа во влагалище.
Второй причиной вульвовагинита может стать инфицирование от взрослых посредством постельного белья, на котором находятся выделения взрослой женщины или мужчины, пластмассовая мебель в аквапарках и бассейнах, на которых посидел больной взрослый; а так же при посещении туалетов в школах и детских садах через унитаз.
Диагноз поставлен – как лечить?
Практически все часто встречающиеся заболевания почек лечатся комбинированно: антибактериальная терапия в инъекциях или таблетках сочетается с использованием гинекологических свечей и промыванием вагины.
Для лечения цистита также необходима комбинированная терапия: антибактериальные препараты в сочетании с внутрипузырными промываниями антисептиками мочевого пузыря через уретральный катетер, а также физиотерапия на область мочевого пузыря. При неправильной тактике диагностики и лечения инфекции мочевых путей, дети годами получают по несколько курсов антибактериальной терапии в год с кратковременным эффектом.
Поэтому при выборе индивидуальной схемы лечения так важно посоветоваться не только с детским нефрологом, и с детским гинекологом, но и с урологом для проведения цистоскопии – это инструментальное обследование мочевого пузыря.
Одна из проблем у мальчиков — физиологический фимоз, который родители ребенка должны обнаружить приблизительно к 3 годам. Многие папы и мамы не занимаются этим вопросом вплоть до старших классов школы, пока сам ребенок не озаботится данной проблемой. При обследовании таких мальчиков анализы мочи будут собраны неправильно и окажутся неинформативными.
Сколько пьет ваш ребенок?
Одним из важнейших критериев в диагностике работы мочевого пузыря является определение ритмов мочеиспускания , вы должны следить за тем сколько раз ваш ребенок помочился за сутки и какими порциями. Чтобы правильно провести данное исследование, нужно также учитывать ежедневную водную нагрузку, знать с каким интервалом ребенок пил жидкость. Есть мнение, что в среднем он должен пить не меньше литра жидкости в день, а в летний период от 1.5 до 2.0 литров жидкости в день. При нормальной водной нагрузке моча ребенка будет светло-желтого цвета, становясь иногда прозрачной, как вода. При неудовлетворительной водной нагрузке моча становится ярко желтой, иногда мутной и непрозрачной.
Если мы начнем обсуждать, какими порциями должен мочиться ребенок, то существуют возрастные критерии. У грудного малыша объем мочевого пузыря составляет около 90 мл, поэтому он мочится порциями от 30-50 мл и до 90 мл, в 2 года объем мочевого пузыря 120 мл, в 3 года — 130 мл, в 4 года — 140 мл и в 5 лет — 150 мл. Бывает, что ваш 5-летний ребенок с утра мочится по 200 и 300 мл, что соответствует порции практически взрослого человека. Как же это происходит?
Оказывается, мочевой пузырь, как и желудок, при желании можно растянуть до невероятных размеров. Есть дети, которые привыкли перед сном пить воду в объеме 250-300 мл. Эта вода находится в мочевом пузыре всю ночь, растягивая его (кстати, иногда, на фоне этой привычки появляется ночное недержание мочи). Есть ряд детей, которые не добегают до туалета днем, не удерживая мочу. В основе этой проблемы также стоит переполненный мочевой пузырь. Когда мочевой пузырь привычно становится растянутым, он не может полностью эвакуировать мочу. В дальнейшем в нём легко возникают вирусно — бактериальные инфекции, приводящие к появлению циститов и восходящей инфекции мочевых путей.
Иногда на фоне переполненности возникает ситуация, при которой моча из мочевого пузыря возвращается обратно в лоханку почки, деформируя и растягивая её. Такой процесс нередко приводит к необходимости оперативного лечения. Для предотвращения заболеваний почек важно знать, сколько жидкости пьет ваш ребенок — достаточно ли промываются почки, и каков объём порции при мочеиспускании.
О чем нам расскажет УЗИ?
Родители часто приходят на прием к нефрологу за разъяснением данных УЗИ почек. Этот метод очень нужен каждому врачу : он описывает, как выглядят почки, дает представление об анатомии органа. Однако на основании УЗИ далеко не всегда удается сразу поставить окончательный диагноз. Этот метод требует уточнения другими более точными рентгеноурологическими исследованиями. При этом очень важно, на каком аппарате выполнено УЗИ, и насколько был опытен специалист, выдавший заключение.
Иногда приходится перепроверять данные УЗИ почек и проводить более углубленное специализированное обследование. Главное — не надо оставлять за спиной нерасшифрованные диагнозы, поставленные на УЗИ, чтобы в дальнейшем не опоздать с назначением необходимого лечения. В первую очередь стоит обратить внимание на различные деформации анатомии почек, нарушение уродинамики, и на нарушение оттока мочи из почек или мочевого пузыря.
Вот мы и подошли ещё к одному достаточно распространенному заболеванию – пиелонефриту. Часто, опрашивая родителей о наличии болезней почек в семье, можно услышать — у меня был хронический пиелонефрит. А в чем он проявлялся? – «Болела спина, живот, повышалась температура и были изменения в анализах мочи. Эта ситуация повторялась 1 или 2 раза в году».
Почему же пиелонефрит возвращался вновь и вновь? Хронический пиелонефрит часто называют вторичным пиелонефритом, так как в основе этого заболевания лежит сочетание инфекции мочевых путей и нарушение уродинамики, или оттока мочи из почек или мочевого пузыря. Если вам назначили антибактериальную терапию без выяснения причин пиелонефрита, то настоящей ремиссии болезни вы не получите. Пиелонефрит будет возвращаться. И в этой ситуации вам нужен грамотный нефролог, а, возможно, и уролог, который проведет все необходимые обследования и установит истинную причину нарушений.
Всегда надо помнить о главном
Мой опыт практического врача показывает, что в последние годы возникает много различных заболеваний на фоне токсических и химических поражений органов , ведущих к тяжелым заболеваниям почек. Неоднократно отмечалось, что после употребления в пищу арбуза, выращенного на азотистых удобрениях, или клубники из теплицы в мае; у ребёнка появлялась моча с примесью крови, или начинался тяжелый аллергический процесс, который иногда приводил к отечному синдрому.
Такие заболевания почек лечились длительно, в нефрологических клиниках, с применением гормональной терапии. Поэтому не забывайте о том, что лучше дать ребёнку овощи и фрукты, соответствующие сезону и выращенные в собственном огороде, чем недоброкачественный продукт неизвестного происхождения.
На фоне герпес-вирусной инфекции возникают нефриты и циститы, которые невозможно вылечить без полной ликвидации основной вирусной инфекции. Дети с таким диагнозом нуждаются в консультации иммунолога и нефролога с проведением ИФА-диагностики для определения активности вирусной инфекции.
Лечение заболеваний почек невозможно без современной диагностической базы. Это хорошо знают специалисты Областного консультативно-диагностического центра, где сосредоточена новейшая аппаратура экспертного класса и внедрены европейские стандарты обследования.
Недаром, в последнее врем, в ОКДЦ вырос и поток маленьких пациентов. В этом ведущем лечебном учреждении ЮФО теперь принимают не только педиатры, но и детские врачи практически всех узких специальностей.
Заболеваний почек великое множество и их можно описывать очень долго. Я остановился на отдельных, самых распространённых случаях. Важно помнить о главном: если у вашего ребенка есть изменения в анализах мочи и крови, или обнаружились какие-либо проблемы на УЗИ — не затягивайте свой приход к опытному нефрологу. В противном случае, лечиться придется гораздо дольше, а возникшие осложнения могут привести даже к необратимым последствиям.
Цистит лечение таблетки эффективные
Ключевые теги: средства от цистита для детей 2 лет, лучшее средство от цистита и пиелонефрита, непроизвольное мочеиспускание при кашле что делать.
Лечение от цистита медом, Купить CYTOFORTE средство от цистита в Луганске, непроизвольное мочеиспускание у мужчин причины и лечение, цистит у девочки 7 лет лечение, какое самое эффективное средство при цистите.
Принцип действия URINARY Meridian
Забудьте о непроизвольном мочеиспускании навсегда C первых дней избавит от проблем с мочевым пузырем вне зависимости от их причины Избавляет от дискомфорта и боли в области живота Приносит полное облегчение при посещениях туалета Защищает от рецидива дольше, чем на год
Эффективное средство от цистита женщинам эффективное средство от цистита женщинам, средство от цистита однократного. Непроизвольное мочеиспускание у детей во сне каким препаратом лечить цистит, препараты при цистите при кормлении цистит лечение с средств. Свечи при недержании мочи у женщин препарат от цистита монурал цена в, препараты от цистита травяные.
Официальный сайт URINARY Meridian от недержания для женщин
Состав URINARY Meridian
Лечение от цистита для мужчин цистит у мужчин причины симптомы и лечение, цистит симптомы и лечение у мужчин препараты. Болезнь недержания мочи у женщин болезнь недержания мочи у женщин, кто лечит непроизвольное мочеиспускание непроизвольное ночное мочеиспускание у взрослых. Свечи при недержании мочи у женщин гомеопатическое средство лечения цистита, непроизвольное мочеиспускание у мужчин причины и лечение. Средства профилактики цистита какие лекарства от недержания мочи у женщин, препарат от цистита монурал цена в.
Результаты клинических испытаний URINARY Meridian
Лекарства препараты цистит лечение цистита в домашних народными, Купить CYTOFORTE средство от цистита в Луганске. Лекарства препараты цистит непроизвольное ночное мочеиспускание у взрослых, гигиена для пожилых женщин с недержанием мочи непроизвольное мочеиспускание ребенка 6 лет. Цистит причины лечение Купить URINARY Meridian от недержания для женщин в Риддере, лекарственные препараты при циститах.
Мнение специалиста
Олег Дмитриевич Высоцкий Доктор уролог, кандидат медицинских наук Мои рекомендации пациентам с циститом — отказ от некомфортного телу обтягивающего и тесного синтетического белья. Второе — постельный режим, если это возможно. Третье, но самое важное — прием биодобавки URINARY Meridian. На данный момент этот препарат единственный быстродействующий препарат абсолютно без побочных эффектов в отличии от антибиотиков. Потребуется всего 17 минут после приема URINARY Meridian, чтобы средство начало действовать. Высокая эффективность URINARY Meridian обусловлена комплексом активных веществ, к которым бактерии — возбудители цистита не развивают устойчивости. Средство эффективно уничтожает патогенные организмы в мочеполовой системе и избавляет от неприятных симптомов болезни.
Эффективные препараты от цистита отзывы первое средство от цистита, цистит причины лечение. Цистит препарат 1 таблетка препараты от цистита эффективные, препарат от цистита монурал цена в каким препаратом лечить цистит. Средство от цистита однократного самое простое средство от цистита, лечение от цистита медом.
Способ применения URINARY Meridian
Принимать по 1 капсуле URINARY Meridian 2 раза в день за 30 минут до еды. Запивать стаканом воды. Длительность курса подбирается индивидуально. При хронических и осложненных формах рекомендуется 3 курса через 10 дней
Цистит препарат 1 таблетка укроп для лечения недержание мочи у женщин, Купить URINARY Meridian от недержания для женщин в Риддере. Непроизвольное ночное мочеиспускание у взрослых эффективное и дешевое средство от цистита, лучшие средства для лечения цистита у средства профилактики цистита. Недорогой эффективный препарат для лечения цистита Купить CYTOFORTE средство от цистита в Луганске, непроизвольное мочеиспускание ребенка 6 лет.
Как заказать URINARY Meridian?
Заполните форму для консультации и заказа URINARY Meridian от недержания для женщин. Оператор уточнит у вас все детали и мы отправим ваш заказ. Через 1-10 дней вы получите посылку и оплатите её при получении
Одноразовые трусы при недержании мочи для женщин в средства профилактики цистита, препараты из клюквы для лечения цистита. Цистит у кота симптомы и лечение спазмолитики препараты цистит, от цистита сильный препарат цистит причины лечение. Самое простое средство от цистита нар средство от цистита, лечение цистита в домашних народными. Безопасные препараты при цистите лечение от цистита для мужчин, головокружение непроизвольное мочеиспускание.
Какие лекарства от недержания мочи у женщин, цистит лечение с средств, препараты от цистита травяные, какие лекарства от недержания мочи у женщин, средства от цистита из клюквы, кошка непроизвольное мочеиспускание, недорогой эффективный препарат для лечения цистита.Официальный сайт URINARY Meridian от недержания для женщин
Купить URINARY Meridian от недержания для женщин можно в таких странах как:
Россия, Беларусь, Казахстан, Киргизия, Молдова, Узбекистан, Украина, Эстония, Латвия, Литва, Болгария, Венгрия, Германия, Греция, Испания, Италия, Кипр, Португалия, Румыния, Франция, Хорватия, Чехия, Швейцария, Азербайджан , Армения ,Турция, Австрия, Сербия, Словакия, Словения, Польша
У меня уже есть опыт лечения цистита данным препаратом. Покупала его на указанном сайте, только тогда не было никаких акций, и он стоил намного дороже. Но мне не жалко, главное, что он помог избавиться от цистита без всякой химии. У меня аллергия на антибиотики сильная, принимать их не могу, так что URINARY Meridian стал настоящим спасением.
Купила. И, правда, получилось недорого Ни разу таких акций не было. Спасибо производителям!
Извиняюсь, не заметил на сайте сначала информацию про наложенный платеж. Тогда все в порядке точно, если оплата при получении. Пойду, оформлю себе тоже заказ.
Лечение инфекций мочевого пузыря у детей
Как медицинские работники лечат инфекции мочевого пузыря у детей?
Инфекции мочевого пузыря у детей лечат антибиотиками — лекарством, которое борется с бактериями.
Лекарства
Какой антибиотик принимает ваш ребенок, зависит от возраста, аллергии на антибиотики и типа бактерий, вызывающих ИМП. Дети старше 2 месяцев обычно принимают антибиотик внутрь — в виде жидкости или жевательной таблетки.
Ваш ребенок может пойти в больницу для внутривенного введения антибиотиков, если ребенку меньше 2 месяцев или у него рвота. Лекарства внутривенно вводятся через вену.
Ваш ребенок должен начать чувствовать себя лучше через день или два, но важно принимать каждую дозу антибиотика вовремя и допивать все лекарства. Инфекция может вернуться, если ваш ребенок перестанет принимать антибиотик слишком рано.
Продолжительность лечения зависит от
- насколько серьезна инфекция
- исчезнут ли у ребенка симптомы и инфекция
- Были ли у ребенка повторные инфекции мочевого пузыря
- , есть ли у ребенка пузырно-мочеточниковый рефлюкс или другая проблема с мочевыводящими путями
Уход на дому
Детям следует пить много жидкости и часто мочиться, чтобы ускорить заживление.Лучше всего пить воду. Спросите у своего лечащего врача, сколько жидкости следует пить вашему ребенку.
Грелка на спине или животе ребенка может облегчить боль, вызванную инфекцией почек или мочевого пузыря.
Как я могу помочь своему ребенку предотвратить инфекцию мочевого пузыря?
Употребление достаточного количества жидкости, правильная ванная комната и привычки пользоваться подгузниками, ношение свободной одежды и лечение связанных с этим проблем со здоровьем могут помочь предотвратить ИМП у ребенка или подростка.
Убедитесь, что ваш ребенок пьет достаточно жидкости
Употребление большего количества жидкости может помочь вывести бактерии из мочевыводящих путей.Поговорите с врачом о том, сколько жидкости следует пить ребенку и какие напитки лучше всего предотвратить повторение ИМП.
Обильное питье может помочь облегчить или предотвратить инфекции мочевого пузыря у детей. Лучше всего вода.Соблюдайте правила гигиены и пеленания
Некоторые дети просто недостаточно часто мочатся. Детям следует часто мочиться и тогда, когда они впервые почувствуют потребность в мочеиспускании. Бактерии могут размножаться и вызывать инфекцию, если моча слишком долго остается в мочевом пузыре.Воспитатели должны часто менять подгузники у младенцев и малышей и должны хорошо очищать область гениталий. Лучше всего подойдут мягкие очищающие средства, которые не раздражают кожу.
Ваш ребенок должен всегда вытираться спереди назад после мочеиспускания или дефекации. Этот шаг наиболее важен после дефекации, чтобы предотвратить попадание бактерий в уретру и мочевой пузырь.
Избегайте запоров
Твердый стул может давить на мочевыводящие пути и блокировать отток мочи, позволяя бактериям размножаться.Помогая ребенку регулярно опорожняться, можно предотвратить запор.
Носить свободную одежду
Попросите детей носить хлопковое нижнее белье и свободную одежду, чтобы воздух оставался сухой в области уретры.
Лечить связанные со здоровьем проблемы
Когда мочевой пузырь у ребенка работает не так, как должен — это называется дисфункциональным мочеиспусканием, — лечение может помочь мочевому пузырю работать лучше и предотвратить повторные инфекции. Мышцы, контролирующие мочеиспускание, могут быть рассинхронизированы.Или мочевой пузырь вашего ребенка может быть гиперактивным или малоактивным.
Медицинские работники могут лечить эти типы проблем с мочевым пузырем с помощью лекарств, изменения поведения или и того, и другого. Дети часто со временем вырастают из этих проблем с мочевым пузырем естественным путем.
Если у вашего ребенка пузырно-мочеточниковый рефлюкс, закупорка мочевыводящих путей или анатомическая проблема, обратитесь к детскому урологу или другому специалисту. Лечение этих состояний может помочь предотвратить повторные инфекции мочевого пузыря.
Диабет и другие состояния здоровья могут увеличить риск инфекции мочевого пузыря.Спросите у медицинского работника вашего ребенка, как снизить риск развития инфекции мочевого пузыря.
Этот контент предоставляется как услуга Национального института диабета, болезней органов пищеварения и почек.
(NIDDK), часть Национального института здоровья. NIDDK переводит и распространяет результаты исследований, чтобы расширить знания и понимание о здоровье и болезнях среди пациентов, медицинских работников и общественности. Контент, созданный NIDDK, тщательно проверяется учеными NIDDK и другими экспертами.
NIDDK благодарит:
Сола П. Гринфилда, доктора медицины, FAAP, FACS, Государственный университет Нью-Йорка в Медицинской школе Буффало; Джеффри М. Саланд, доктор медицины, MSCR, Медицинская школа Икана в г. Синай
Диагностика и лечение инфекций мочевыводящих путей у детей
1. Williams GJ, Вэй Л, Ли А, Craig JC. Антибиотики длительного действия для предотвращения рецидивов инфекции мочевыводящих путей у детей. Кокрановская база данных Syst Rev.. 2006; (3): CD001534 ….
2. Zorc JJ, Левин Д.А., Platt SL, и другие.; Многоцентровая исследовательская группа RSV-SBI Комитета по совместным исследованиям педиатрической неотложной медицинской помощи Американской академии педиатрии. Клинические и демографические факторы, связанные с инфекцией мочевыводящих путей у младенцев с лихорадкой. Педиатрия . 2005. 116 (3): 644–648.
3. Группа разработки рекомендаций по ИМП, Медицинский центр детской больницы Цинциннати.Основанное на фактических данных руководство по медицинскому ведению первой инфекции мочевыводящих путей у детей в возрасте 12 лет и младше. http://www.cincinnatichildrens.org/svc/alpha/h/health-policy/uti.htm. По состоянию на 18 октября 2010 г.
4. Hansson S, Брандстрём П., Джодал У, Ларссон П. Низкое количество бактерий у младенцев с инфекциями мочевыводящих путей. Дж. Педиатр . 1998. 132 (1): 180–182.
5. Раштон Х.Г. Инфекции мочевыводящих путей у детей.Эпидемиология, оценка и управление. Педиатр Клиника North Am . 1997. 44 (5): 1133–1169.
6. Heldrich FJ, Бароне М.А., Шпиглер Э. ИМП: диагностика и оценка у педиатрических пациентов с симптомами. Клиника Педиатр (Phila) . 2000. 39 (8): 461–472.
7. Шейх Н., Morone NE, Лопес Дж, и другие. У этого ребенка инфекция мочевыводящих путей? ЯМА . 2007. 298 (24): 2895–2904.
8. Дик П.Т., Фельдман В. Рутинная диагностическая визуализация для инфекций мочевыводящих путей у детей: систематический обзор. Дж. Педиатр . 1996. 128 (1): 15–22.
9. Якобсон Ш., Эклёф О, Эрикссон К.Г., Линс ЛЕ, Тидгрен Б, Винберг Дж. Развитие артериальной гипертензии и уремии после пиелонефрита в детском возрасте: срок наблюдения 27 лет. BMJ . 1989. 299 (6701): 703–706.
10. Zorc JJ, Кидду Д.А., Шоу К.Н.Диагностика и лечение инфекций мочевыводящих путей у детей. Clin Microbiol Ред. . 2005. 18 (2): 417–422.
11. Беррокаль Т, Лопес-Перейра П., Арджонилла А, Гутьеррес Х. Аномалии дистального отдела мочеточника, мочевого пузыря и уретры у детей: эмбриологические, рентгенологические и патологические особенности. Радиография . 2002. 22 (5): 1139–1164.
12. Пиепш А, Тамминен-Мёбиус Т, Райнерс С, и другие.Пятилетнее исследование медикаментозного или хирургического лечения детей с тяжелым пузырно-мочеточниковым рефлюксом, обнаруженными димеркаптоянтарной кислотой. Международная группа по изучению рефлюкса в Европе. Eur J Педиатр . 1998. 157 (9): 753–758.
13. Даунс СМ. Технический отчет: инфекции мочевыводящих путей у младенцев и детей раннего возраста с лихорадкой. Подкомитет по мочевыводящим путям Комитета по улучшению качества Американской академии педиатрии. Педиатрия . 1999; 103 (4): e54.
14. Практический параметр: диагностика, лечение и оценка начальной инфекции мочевыводящих путей у младенцев и детей раннего возраста с лихорадкой. Американская академия педиатрии. Комитет по улучшению качества. Подкомитет по инфекциям мочевыводящих путей [опубликованные исправления появляются в «Педиатрии». 1999; 103 (5 pt 1): 1052, Педиатрия. 1999; 104 (1 pt 1): 118, и педиатрия. 2000; 105 (1 pt 1): 141]. Педиатрия . 1999; 103 (4 ч. 1): 843–852.
15. Национальный центр сотрудничества по охране здоровья женщин и детей.Инфекции мочевыводящих путей у детей. Диагностика, лечение и долгосрочное ведение. Август 2007 г. Лондон, Великобритания: Королевский колледж акушеров и гинекологов; 2007.
16. Huicho L, Кампос-Санчес М, Аламо К. Метаанализ скрининговых тестов мочи для определения риска инфекции мочевыводящих путей у детей Pediatr Infect Dis J . 2002. 21 (1): 1–1188.
17. Etoubleau C, Reveret M, Бруэ Д, и другие.Переход от мешка к катетеру для сбора мочи у детей, не умеющих пользоваться туалетом, с подозрением на инфекцию мочевыводящих путей: парное сравнение посевов мочи. Дж. Педиатр . 2009. 154 (6): 803–806.
18. Американский колледж радиологии. Критерии соответствия ACR: инфекция мочевыводящих путей — ребенок. http://www.acr.org/SecondaryMainMenuCategories/quality_safety/app_criteria/pdf/ExpertPanelonPediatricImaging/UrinaryTractInfectionChildDoc10.aspx. Доступ 30 июля 2010 г.
19. Майкл М, Ходсон Э.М., Крейг JC, Мартин С, Мойер В.А. Короткая по сравнению со стандартной длительностью пероральная антибактериальная терапия острой инфекции мочевыводящих путей у детей. Кокрановская база данных Syst Rev . 2003; (1): CD003966.
20. Тран Д, Мучант Д.Г., Aronoff SC. Сравнение краткосрочной и длительной антимикробной терапии неосложненных инфекций нижних мочевыводящих путей у детей: метаанализ 1279 пациентов. Дж. Педиатр . 2001. 139 (1): 93–99.
21. Керен Р, Чан Э. Метаанализ рандомизированных контролируемых исследований по сравнению краткосрочной и длительной антибактериальной терапии инфекций мочевыводящих путей у детей. Педиатрия . 2002; 109 (5): E70.
22. Хоберман А, Вальд ER, Хики RW, и другие. Пероральная терапия по сравнению с начальной внутривенной терапией инфекций мочевыводящих путей у маленьких детей с лихорадкой. Педиатрия .1999. 104 (1 pt 1): 79–86.
23. Комитет по инфекционным болезням. Применение системных фторхинолонов. Педиатрия . 2006. 118 (3): 1287–1292.
24. Ходсон Е.М., Уиллис Н.С., Craig JC. Антибиотики при остром пиелонефрите у детей. Кокрановская база данных Syst Rev . 2007; (4): CD003772.
25. Конвей PH, Cnaan A, Заутис Т, Генри Б.В., Grundmeier RW, Керен Р. Рецидивирующие инфекции мочевыводящих путей у детей: факторы риска и связь с профилактическими противомикробными препаратами. ЯМА . 2007. 298 (2): 179–186.
26. Montini G, Ригон Л, Zucchetta P, и другие.; IRIS Group. Профилактика после первой лихорадочной инфекции мочевыводящих путей у детей? Многоцентровое рандомизированное контролируемое исследование не меньшей эффективности. Педиатрия . 2008. 122 (5): 1064–1071.
27. Гарин Э.Х., Olavarria F, Гарсия Ньето V, Валенсиано Б, Кампос А, Молодой Л. Клиническое значение первичного пузырно-мочеточникового рефлюкса и мочевой антибиотикопрофилактики после острого пиелонефрита: многоцентровое рандомизированное контролируемое исследование. Педиатрия . 2006. 117 (3): 626–632.
28. Wald ER. Пузырно-мочеточниковый рефлюкс: роль антибиотикопрофилактики. Педиатрия . 2006; 117 (3): 919–922.
29. Pennesi M, Траван Л, Ператонер L, и другие.; Профилактика Северо-Востока Италии в группе изучения VUR. Эффективна ли антибиотикопрофилактика у детей с пузырно-мочеточниковым рефлюксом для предотвращения пиелонефрита и почечных рубцов? Рандомизированное контролируемое исследование. Педиатрия . 2008; 121 (6): e1489 – e1494.
30. Лёнинг-Бауке В. Недержание мочи и инфекции мочевыводящих путей и их разрешение при лечении хронических запоров в детском возрасте. Педиатрия . 1997. 100 (2 pt 1): 228–232.
31. Jepson RG, Craig JC. Клюква для профилактики инфекций мочевыводящих путей. Кокрановская база данных Syst Rev . 2008; (1): CD001321.
32. Сингх-Гревал Д., Макдесси Дж., Крейг Дж.Обрезание для профилактики инфекции мочевыводящих путей у мальчиков. Арка Дис Детский . 2005. 90 (8): 853–858.
Инфекция мочевыводящих путей (ИМП) у детей
Инфекции мочевыводящих путей (ИМП) у детей довольно распространены, но обычно не являются серьезными. Их можно эффективно лечить антибиотиками.
UTI может быть классифицирован как:
- верхняя ИМП — если это инфекция почек или мочеточников, трубок, соединяющих почки с мочевым пузырем
- ИМП нижних отделов мочевого пузыря — если это инфекция мочевого пузыря (цистит) или инфекция уретры, трубка, по которой моча из мочевого пузыря выводится из организма
Когда обращаться за медицинской помощью
Если вы считаете, что ваш ребенок нездоров и может заболеть ИМП, как можно скорее обратитесь к терапевту.
Хотя ИМП обычно не является серьезным типом инфекции, их следует диагностировать и лечить быстро, чтобы снизить риск осложнений.
Симптомы ИМП у детей
Может быть трудно определить, есть ли у вашего ребенка ИМП, поскольку симптомы могут быть расплывчатыми, и маленькие дети не могут легко передать, что они чувствуют.
Общие признаки, которые могут указывать на плохое самочувствие вашего ребенка, включают:
- высокая температура (лихорадка)
- рвота
- Усталость и упадок сил (вялость)
- Раздражительность
- плохое кормление
- плохо набирает вес
- у детей раннего возраста пожелтение кожи и белков глаз (желтуха)
Более конкретные признаки того, что у вашего ребенка может быть ИМП, включают:
- Боль или жжение при мочеиспускании
- нужно часто писать
- намеренно держит в своей попке
- Изменение их обычных туалетных привычек, таких как мочиться или мочиться в постель
- Боль в животе, боку или пояснице
- моча с неприятным запахом
- кровь в моче
- мутная моча
Диагностика ИМП у детей
В большинстве случаев ваш терапевт может диагностировать ИМП, спросив о симптомах вашего ребенка, исследуя их и организовав анализ пробы его мочи.
Лечение обычно начинается вскоре после того, как был взят образец мочи, и вашему ребенку не потребуются дополнительные анализы.
В некоторых случаях могут потребоваться дополнительные тесты в больнице для выявления отклонений. Ваш терапевт может направить вас прямо в больницу, если ваш ребенок очень маленький.
Подробнее о диагностике ИМП у детей
Причины ИМП у детей
Большинство ИМП у детей вызываются бактериями из пищеварительной системы, попадающими в уретру.
Это может произойти разными способами, в том числе:
- Когда ребенок вытирает ягодицы и грязная туалетная бумага соприкасается с его гениталиями — это больше проблема для девочек, чем для мальчиков, потому что ягодицы девочек намного ближе к уретре
- Младенцы, испачкающие подгузники в уретре, попадают в уретру, особенно если они сильно извиваются, когда их меняют
Часто нет очевидной причины, по которой у одних детей развиваются ИМП, а у других — нет.
Однако некоторые дети могут быть более уязвимы к ИМП из-за проблем с опорожнением мочевого пузыря, например:
- Запор — иногда это может вызвать набухание части толстой кишки, что может оказывать давление на мочевой пузырь и препятствовать его нормальному опорожнению
- синдром дисфункционального исключения — относительно распространенное детское состояние, при котором ребенок «держится» за свою мочу, даже если у него есть желание пописать
- пузырно-мочеточниковый рефлюкс — необычное заболевание, при котором моча снова просачивается из мочевого пузыря в мочеточники и почки; это происходит в результате проблемы с клапанами в мочеточниках, где они входят в мочевой пузырь
Лечение ИМП у детей
Большинство детских ИМП проходят в течение 24–48 часов после лечения антибиотиками и не вызывают никаких долгосрочных проблем.
Во многих случаях лечение предполагает прием вашего ребенка курсом приема таблеток антибиотиков дома.
В качестве меры предосторожности младенцы в возрасте до трех месяцев и дети с более тяжелыми симптомами обычно помещаются в больницу на несколько дней для введения антибиотиков непосредственно в вену (внутривенные антибиотики).
Подробнее о лечении ИМП у детей
Профилактика ИМП у детей
Невозможно предотвратить все ИМП у детей, но есть несколько вещей, которые вы можете сделать, чтобы снизить риск их заражения у вашего ребенка.
Может помочь следующий совет:
- Если возможно, кормите ребенка исключительно грудью в течение первых шести месяцев после его рождения — это может помочь улучшить иммунную систему вашего ребенка и снизить риск запора
- побуждает девочек вытирать ягодицы спереди назад — это помогает минимизировать вероятность попадания бактерий в уретру
- Убедитесь, что ваш ребенок хорошо гидратирован и регулярно ходит в туалет — отсутствие регулярного мочеиспускания и задержка мочи могут облегчить бактериям инфицирование мочевыводящих путей.
- избегайте нейлона и других видов синтетического нижнего белья — они могут способствовать росту бактерий; следует надевать свободное хлопковое белье.
- Избегайте использования ароматизированного мыла или пенных ванн — они могут увеличить риск развития ИМП у вашего ребенка.
- примите меры, чтобы снизить риск запора у вашего ребенка — убедитесь, что он пьет достаточно, чтобы моча оставалась бледной и прозрачной в течение дня, и поговорите со своим терапевтом о лекарствах, которые могут помочь, если запор является постоянной проблемой
Некоторые люди считают, что употребление клюквенного сока или прием добавок клюквы может помочь снизить риск ИМП.
Однако недавнее качественное исследование этих утверждений не нашло доказательств того, что клюква оказывает значительное влияние на ваши шансы на развитие ИМП.
Рецидивирующие ИМП у детей
У небольшого числа детей рецидивирующие ИМП. Если у вашего ребенка раньше была ИМП, важно, чтобы вы оба наблюдали за возвращением любых сопутствующих симптомов.
Как можно скорее сообщите своему терапевту о любых симптомах, чтобы можно было подтвердить диагноз и начать лечение.
Если у вашего ребенка есть проблема, повышающая риск ИМП, например, неисправные клапаны, из-за которых моча может течь в неправильном направлении, ему могут назначить антибиотики в низких дозах в качестве долгосрочной меры для предотвращения дальнейших инфекций.
Симптомы, причины, лечение и диагностика
Дети заражаются множеством насекомых в первые несколько лет жизни. Простуда и другие респираторные инфекции — обычное явление. Но дети также могут заразиться инфекциями мочевыводящих путей (ИМП). До 8% девочек и 2% мальчиков заболевают ИМП к 5 годам.
Иногда симптомы этой инфекции у детей трудно обнаружить. Очень важно лечить ребенка, потому что ИМП может перерасти в более серьезную инфекцию почек. При правильном лечении ваш ребенок начнет чувствовать себя лучше всего через несколько дней.
Как дети заражаются ИМП?
Это происходит, когда бактерии из их кожи или фекалий попадают в мочевыводящие пути и размножаются. Эти вредные микробы могут вызывать инфекции в любом месте мочевыводящих путей, в состав которых входят:
- Почки, которые фильтруют отходы и лишнюю воду из крови, чтобы образовалась моча.
- Мочеточники, которые отправляют мочу из почек в мочевой пузырь
- Мочевой пузырь, в котором хранится моча
- Уретра, по которому моча выводится из мочевого пузыря из тела
Продолжение
Инфекция мочевого пузыря называется циститом.Инфекция почек называется пиелонефритом.
Девочки чаще заболевают ИМП, чем мальчики, потому что их уретра короче. Бактерии из заднего прохода могут легче попасть во влагалище и уретру.
У некоторых детей проблемы с мочевым пузырем или почками, из-за которых они с большей вероятностью могут заболеть ИМП. Сужение мочевыводящих путей может блокировать отток мочи и способствовать размножению микробов. Состояние, называемое пузырно-мочеточниковым рефлюксом (ПМР), может вызывать обратное поступление мочи из мочевого пузыря в мочеточники и почки.
Каковы признаки и симптомы?
У детей старшего возраста симптомы часто ясны. Основными симптомами являются боль в нижней части живота, спины или бока, а также острая потребность в мочеиспускании или чаще. Некоторые дети, которые уже приучены к туалету, теряют контроль над своим мочевым пузырем и могут мочиться в постель. Вы даже можете увидеть капли крови в моче и / или моча розового цвета.
Продолжение
С детьми младшего возраста вам, возможно, придется немного покопаться, чтобы выяснить, что не так.У младенцев могут быть более общие симптомы, такие как суетливость, малый интерес к еде или лихорадка.
Другие симптомы ИМП включают:
- Жжение или боль, когда ваш ребенок мочится
- Зловонная или мутная моча
- Срочно нужно пойти, а затем помочиться только несколько капель
- Лихорадка
- Тошнота или рвота
- Диарея
Как диагностировать?
Если у вашего ребенка симптомы ИМП, обратитесь к педиатру. Врач возьмет образец мочи и проверит ее на наличие бактерий.Они могут собирать мочу разными способами:
- Дети постарше могут писать в чашку (врачи называют это «чистым уловом»).
- Детям младшего возраста, которые не приучены пользоваться туалетом, будут надевать полиэтиленовый пакет на гениталии для сбора мочи.
- Детям, которые носят подгузники, можно вставить трубку (катетер) в уретру и мочевой пузырь для сбора образца.
- У младенцев врач может ввести иглу прямо в мочевой пузырь через желудок, чтобы взять образец.
Продолжение
В лаборатории технический специалист смотрит на образец под микроскопом, чтобы определить, есть ли микробы в моче. Его также можно культивировать — это означает, что лаборант помещает мочу в чашку, чтобы посмотреть, какие бактерии в ней растут. Это может помочь вашему врачу найти точные микробы, вызвавшие у вашего ребенка ИМП, чтобы он знал, какое лекарство нужно прописать для их уничтожения.
Если у вашего ребенка было несколько ИМП, ваш врач может направить вас к нефрологу (специалисту по почкам) и провести один или несколько из этих визуализационных тестов для выявления проблем в мочевыводящих путях:
- Ультразвук использует звуковые волны для выявления закупорки или других проблем в почках
- Цистоуретрограмма при мочеиспускании (VCUG) помещает жидкость в мочевой пузырь через трубку, чтобы показать любые проблемы в уретре или мочевом пузыре, когда ваш ребенок мочится
- Ядерное сканирование использует жидкости, содержащие небольшое количество радиоактивного материала, чтобы увидеть, насколько хорошо работают почки
- КТ или компьютерная томография, — это мощный рентгеновский снимок, который делает подробные снимки мочевого пузыря и почек
- МРТ или магнитно-резонансная томография, использует мощные магниты и радиоволны для создания снимков мочевого пузыря и почек
Какие методы лечения ИМП?
В основном антибиотики.Эти лекарства убивают бактерии. Дети обычно принимают их от 3 до 10 дней (чаще всего 7-10 дней). Ваш врач может сделать еще один анализ мочи после того, как ваш ребенок закончит прием лекарства, чтобы увидеть, исчезла ли инфекция.
Убедитесь, что ваш ребенок допил все свои лекарства, даже если он начнет чувствовать себя лучше. Слишком раннее прекращение может сделать микробы устойчивыми к антибиотикам и вызвать другую инфекцию.
Большинство ИМП проходят примерно за неделю. У некоторых детей симптомы сохраняются в течение нескольких недель.Позвоните своему врачу, если симптомы вашего ребенка не начнут улучшаться через 3 дня после начала приема антибиотиков или если они ухудшатся.
Как можно предотвратить ИМП в будущем?
Часто меняйте подгузники ребенка, чтобы предотвратить размножение бактерий. Когда ваш ребенок станет старше, приучайте его к правильным привычкам в ванной, чтобы предотвратить ИМП. Посоветуйте девочкам вытираться спереди назад. Это помогает предотвратить попадание бактерий из фекалий во влагалище и мочевыводящие пути. Поощряйте своих детей сходить в ванную, как только они почувствуют желание — не сдерживаться.
Продолжение
Девушкам следует избегать ванн с пеной и не использовать ароматизированное мыло. И им следует носить нижнее белье из хлопка, а не из нейлона, чтобы улучшить циркуляцию воздуха и предотвратить рост бактерий.
Пусть ваши дети пьют много воды, которая помогает выводить бактерии из мочевыводящих путей. Дополнительное количество воды также предотвращает запоры, которые могут вызвать закупорку мочевыводящих путей, что способствует размножению бактерий.
Лечение инфекций мочевыводящих путей у детей
Фарм США .2011; 36 (3): HS2-HS7.
Инфекции мочевыводящих путей (ИМП) ежегодно поражают примерно 2,4–2,8% детей в Соединенных Штатах, и на их долю ежегодно приходится около 1,1 миллиона посещений врачей. 1 Больничные расходы для педиатрических пациентов с пиелонефритом (инфекцией почек) составляют более 180 миллионов долларов в год в США. 1 Диагностика ИМП может быть затруднена, поскольку у маленьких детей часто наблюдаются неспецифические симптомы, такие как лихорадка, недостаточное пероральное потребление рвота или раздражительность.В отличие от взрослых, у детей может развиться почечное рубцевание и гипертония вследствие острой инфекции. Своевременное выявление и лечение первой или повторной инфекции играет важную роль в предотвращении последствий. Многих пациентов можно лечить пероральными антибиотиками; тем не менее, младенцы грудного возраста, тяжелобольные или те, кто не переносит пероральные препараты, должны проходить внутривенное лечение антибиотиками.
Эпидемиология
Истинную частоту ИМП у детей определить сложно, поскольку на диагноз влияют выбор пациента, метод сбора мочи и используемые лабораторные тесты.Наиболее важные переменные, влияющие на распространенность, включают возраст и пол пациента. У недоношенных детей и новорожденных с низкой массой тела частота ИМП выше, чем у доношенных. В течение первых 6 месяцев жизни у необрезанных мальчиков вероятность инфицирования в 10–12 раз выше; однако девочки более склонны к ИМП во всех других возрастных группах. 2,3 Дети в возрасте от 1 до 5 лет чаще всего испытывают первую симптоматическую инфекцию, при этом заболеваемость для девочек в этой возрастной группе колеблется от 1% до 3%.Девочки в возрасте от 6 до 16 лет в 10 раз чаще болеют ИМП, чем мальчики, а по мере того, как девочки достигают совершеннолетия, заболеваемость возрастает примерно до 10%. 2,3 Следует отметить, что у афроамериканских девочек частота ИМП ниже, чем у девушек других рас. 2
Рецидивирующие ИМП у молодых девушек — обычное дело, причем наибольший риск возникает в течение первых нескольких месяцев после заражения. Приблизительно 75% девушек школьного возраста европеоидной расы и 50% афроамериканцев будут испытывать рецидив ИМП в течение первых 3 лет после их первоначального инфицирования по сравнению с одной третью всех мужчин. 4
Патогены
Наиболее распространенным патогеном, вызывающим ИМП у детей, является Escherichia coli, приписываются почти 80% в целом и> 90% первых инфекций у амбулаторных пациентов. 5 Дополнительные патогены, такие как Pseudomonas aeruginosa, Klebsiella pneumoniae , Proteus видов (sp), Enterobacter sp и Enterococcus sp, как известно, вызывают ИМП. Среди пациентов с аномалиями мочевыводящих путей или ослабленной иммунной системой могут быть ответственны менее вирулентные организмы, такие как Staphylococcus epidermidis , Haemophilus influenzae и стрептококки группы B .Грибковые инфекции мочевыводящих путей чаще всего вызываются Candida albicans , , особенно у пациентов с недавно проведенным инструментарием мочевыводящих путей. 6 Большинство ИМП у сексуально активных женщин вызываются E coli или Staphylococcus saprophyticus . Наиболее распространенные нозокомиальные патогены включают E. coli, C albicans и P aeruginosa . 7 Извлечение Staphylococcus aureus из мочи обычно свидетельствует о гематогенном распространении инфекции, такой как абсцесс почек, остеомиелит или бактериемия.
Факторы риска
Способность опорожнять мочевой пузырь — самый важный механизм против инфекции; следовательно, препятствие нормальному оттоку мочи предрасполагает детей к ИМП. Дети с нейрогенным мочевым пузырем, детрузорно-сфинктерной диснергией и другими аномалиями мочевыводящих путей подвержены повышенному риску развития ИМП. Сахарный диабет, частые половые контакты, беременность или ослабленная иммунная система также предрасполагают людей к ИМП.Кроме того, исследования показывают, что недавний анамнез использования антибиотиков, наличие постоянного катетера или семейный анамнез рецидивов ИМП могут увеличить риск. Факторы риска, предрасполагающие к ИМП у мужчин, включают возраст <8 месяцев и необрезание. Было показано, что обрезание снижает частоту ИМП почти в 10 раз. 8 Пузырно-мочеточниковый рефлюкс (ПМР), обратный поток мочи из мочевого пузыря в мочеточник, может вызывать пиелонефрит и рубцевание почек из-за попадания инфицированной мочи в почки. 7
Классификация
Функциональная классификация классифицирует инфекцию как первичную или рецидивирующую. Рецидивирующие инфекции можно далее разделить на неразрешенную бактериурию (все культуры положительные на один и тот же организм), бактериальную стойкость (постоянные положительные и отрицательные культуры из одного и того же организма) и повторное инфицирование (положительные и отрицательные культуры из разных организмов). Большинство ИМП у детей проходят; однако несоответствующая терапия антибиотиками, несоблюдение режима лечения, мальабсорбция и резистентные организмы могут потенциально привести к нерешенной бактериурии.Устойчивость бактерий часто наблюдается у пациентов с анатомическими аномалиями или инородными телами, поскольку лечение стерилизует мочу, но последующие посевы по-прежнему будут происходить из того же организма. Реинфекция может быть вызвана периуретральной колонизацией или развитием свища мочевыводящих путей и желудочно-кишечного тракта. Иногда необходимо удаление инородного тела или хирургическое вмешательство для исправления аномалии, чтобы устранить сохранение бактерий или повторное инфицирование. 7
Клиническая презентация
ИМП — это наличие возбудителя в почках, мочеточнике, мочевом пузыре и / или уретре.У пациентов с циститом наблюдаются симптомы со стороны нижних мочевыводящих путей (позывы, дизурия и частота), вызванные воспалением слизистой оболочки мочевого пузыря. У пациентов с пиелонефритом наблюдаются симптомы со стороны верхних мочевыводящих путей (высокая температура, боль в животе и / или в боку), вызванные воспалением почечной паренхимы. 7
Дети с ИМП обычно не имеют классических признаков и симптомов, которые часто наблюдаются у взрослых, и они будут варьироваться в зависимости от возраста пациента. У младенцев младше 3 месяцев часто наблюдаются неспецифические симптомы, включая лихорадку, затрудненное кормление, рвоту, раздражительность, летаргию, мочу с неприятным запахом и желтуху. 9-11 Однако у детей в возрасте от 3 месяцев до 2 лет часто наблюдаются симптомы, более характерные для мочевыводящих путей, такие как мутная или зловонная моча, учащенное мочеиспускание или гематурия, с неспецифическими симптомами, включая лихорадку, рвоту, анорексию и др. неспособность развиваться. 7 Дети в возрасте от 2 до 5 лет чаще всего жалуются на боли в животе и жар. У детей старше 5 лет чаще появляются такие симптомы, как дизурия, учащенное мочеиспускание и позывы к мочеиспусканию. 12
Диагностика
Выделение возбудителя из посева мочи необходимо для окончательного диагноза ИМП. 13 Посев мочи должен быть получен до начала противомикробной терапии. Образец мочи можно собирать многими методами, в том числе чистым уловом в середине потока, надлобковой аспирацией, катетеризацией уретры и мешком для мочи. Хотя наименее травматичным методом является получение мочи через мешок для сбора мочи, важно отметить высокий уровень ложноположительных результатов, связанных с этим тестом. 11 Катетеризация уретры используется у детей младшего возраста, в то время как у детей старшего возраста чаще всего используется промежуточная ловушка. Хотя мочевой катетер более чувствителен, чем метод чистого улова или мешок для сбора мочи, его установка является инвазивной и может привести к попаданию организмов в мочевыводящие пути. Чтобы избежать риска заражения периуретральными организмами, следует выбросить начальную порцию мочи. Посев мочи, полученный катетеризацией уретры с количеством колоний> 10 5 , указывает на 95% вероятность инфекции.Единичный посев мочи, полученный методом чистого улова от пациентки с количеством колоний ³10 5 , указывает на 80% вероятность заражения. 11
К сожалению, результаты посева обычно не доступны менее чем за 24 часа; Следовательно, необходимы альтернативные методы тестирования для проведения эмпирической антимикробной терапии во время инкубации посева мочи. Результаты анализа мочи или микроскопии мочи часто используются для определения начального лечения. Серологические маркеры, такие как лейкоцитарная эстераза, нитриты и наличие лейкоцитов (лейкоцитов), помогут идентифицировать инфекцию.Активированные лейкоциты продуцируют лейкоцитарную эстеразу; однако продукция зависит от лейкоцитов, которые могут отсутствовать во время ИМП. Некоторые бактерии, особенно грамотрицательные организмы, восстанавливают нитраты до нитритов. Чувствительность и специфичность этих тестов различаются: лейкоцитарная эстераза является наиболее чувствительной (83%), а нитрит — наиболее специфичной (98%). 11 Хотя общий анализ мочи может помочь в лечении, посев мочи является обязательным для диагностики окончательной ИМП.
Лечение
Цели лечения острой ИМП — искоренить инфекцию, предотвратить уросепсис и снизить вероятность повреждения почек. 11 Инициирование эмпирического антибиотика основывается на наиболее вероятном патогене и корректируется после получения результатов посева мочи и восприимчивости. Пациентам с основной патологией мочевыводящих путей или сложным анамнезом рецидивирующих ИМП, необычных патогенов или иммунодефицита может потребоваться расширенная схема приема антибиотиков.
Амбулаторное лечение: Пероральные антибиотики эффективны при амбулаторном лечении ИМП, включая цистит и острый пиелонефрит ( ТАБЛИЦА 1 ).Своевременное лечение острого пиелонефрита, особенно у детей младшего возраста, необходимо для предотвращения повреждения почек и потенциального рубцевания. Использование пероральных цефалоспоринов может быть подходящим средством; однако клиницист должен признать их неэффективность при энтерококковой инфекции. Эмпирическое использование амоксициллина и триметоприма / сульфаметоксазола (TMP-SMX) имеет ограниченное применение из-за потенциальной устойчивости E. coli. FDA недавно одобрило ципрофлоксацин для лечения осложненных ИМП и пиелонефрита у детей. 14 Ципрофлоксацин не является препаратом первой линии в педиатрии из-за увеличения количества побочных эффектов, связанных с суставами и окружающими тканями.
Оптимальная продолжительность пероральной терапии для лечения ИМП не определена. Исследования доказали, что рецидивы ИМП выше при однократном или однодневном приеме по сравнению с 3-4-дневным режимом. 15 Детям с предполагаемым пиелонефритом, ПМР или другими аномалиями мочевыводящих путей рекомендуется в общей сложности не менее 10 дней антибактериальной терапии. 11
Стационарное лечение: Госпитализация для внутривенного введения антибиотиков может быть показана детям с подозрением на ИМП в зависимости от тяжести их симптомов ( ТАБЛИЦА 2 ). Следует рассмотреть возможность госпитализации очень маленьких младенцев, детей с токсическим видом, сильным обезвоживанием, рвотой или непереносимостью пероральных препаратов. Недавнее исследование, оценивающее продолжительность внутривенной терапии ИМП у госпитализированных пациентов в возрасте до 6 месяцев, показало, что не было никакой разницы в количестве неудач лечения у тех, кто получал 3 дня по сравнению с 4 днями. 16 Внутривенное введение антибиотиков следует продолжать как минимум в течение 3 дней, пока результаты посева крови не станут отрицательными, или как минимум в течение 24 часов после исчезновения симптомов. У большинства пациентов улучшение наступает в течение 24-48 часов после терапии, при которой лечение может быть изменено на пероральный антибиотик для завершения 7-14-дневного курса. 16
Эффективное лечение ИМП очень важно для предотвращения долгосрочных осложнений, поскольку острая ИМП у детей может привести к рубцеванию почек.Почечное рубцевание — известная причина гипертонии у детей; Таким образом, профилактические меры у пациентов из группы высокого риска, особенно у пациентов женского пола и с тяжелой ПМР в анамнезе, являются оправданными. 17 Радиографические исследования, такие как УЗИ почечного пузыря или цистоуретрография мочеиспускания, рекомендуются после разрешения инфекции или первой лихорадочной ИМП у пациента, чтобы оценить степень почечного рубцевания и исключить аномалии мочевыводящих путей.
Профилактика
Профилактическая антимикробная терапия ИМП направлена на стерилизацию мочи для предотвращения повреждения почек и рубцевания.Профилактическая доза противомикробных препаратов составляет от четверти до половины терапевтической дозы при острой инфекции (, ТАБЛИЦА 3, ). 7 Оптимальный агент вводится перорально и будет достигать терапевтической концентрации лекарства в моче при поддержании низких концентраций лекарства в кишечнике для предотвращения развития резистентной фекальной флоры. Оптимальный выбор профилактического средства должен основываться на местных моделях устойчивости к противомикробным препаратам.
Следует рассмотреть возможность профилактического лечения детей с рецидивирующими ИМП, ПМР, иммуносупрессией или частичной обструкцией мочевыводящих путей в анамнезе и продолжать до исчезновения основной предрасположенности. 18 Нет окончательных доказательств превосходства одного антибиотика в профилактике ИМП; тем не мение; цефалоспорины не следует применять для профилактики у пациентов с ПМР. Недавнее исследование показывает, что дети, получающие профилактику цефалоспорином, с большей вероятностью будут иметь прорыв ИМП от бактерий, продуцирующих бета-лактамазы, или уропатогена с множественной лекарственной устойчивостью. 19 TMP-SMX предпочтительнее для профилактики у пациентов с ПМР. Наконец, антибиотики, применяемые для лечения младенцев и новорожденных от их первой ИМП, не должны использоваться для профилактики.
ССЫЛКИ
1. Вольноотпущенник А.Л. Проект «Урологические заболевания в Северной Америке»: тенденции использования ресурсов при инфекциях мочевыводящих путей у детей. Дж Урол . 2005; 173: 949-954.
2. Гинзбург CM, McCracken GH мл. Инфекции мочевыводящих путей у младенцев. Педиатрия . 1982; 69: 409-412.
3. Фоксман Б. Эпидемиология инфекций мочевыводящих путей: заболеваемость, заболеваемость и экономические затраты. Ам Дж. Мед. .2002; 113 (доп. 1А): 5С-13С.
4. Винберг Дж., Андерсон Дж. Х., Бергстром Т. и др. Эпидемиология симптоматической инфекции мочевыводящих путей в детском возрасте. Acta Paediatr Scand Suppl . 1974; (252): 1-20.
5. Кунин СМ. Эпидемиология и естественное течение инфекции мочевыводящих путей у детей школьного возраста. Педиатр Клиника North Am . 1971; 18: 509-528.
6. Филипс Дж. Р., Карлоквиц М.Г. Распространенность видов Candida при внутрибольничных инфекциях мочевыводящих путей в отделении интенсивной терапии новорожденных. Педиатр Infect Dis J . 1997; 16: 190-194.
7. Фельд Л., Матоо Т.К. Инфекции мочевыводящих путей и пузырно-мочеточниковый рефлюкс у младенцев и детей. Педиатр Ред. . 2010; 31: 451-463.
8. Сингх-Гревал Д., Макдесси Дж., Крейг Дж. Обрезание для профилактики инфекции мочевыводящих путей у мальчиков: систематический обзор рандомизированных испытаний и обсервационных исследований. Арка Дис Детский . 2005; 90: 853-858.
9. Хонкинен О., Янукайнен Т., Мертсола Дж. И др. Бактериемическая инфекция мочевыводящих путей у детей. Педиатр Infect Dis J . 2000; 19: 630-634.
10. Garcia FJ, Nager AL. Желтуха как ранний диагностический признак инфекции мочевыводящих путей в младенчестве. Педиатрия . 2002; 109: 846-851.
11. Комитет по улучшению качества Американской академии педиатрии: Подкомитет по инфекциям мочевыводящих путей. Параметр практики: диагностика, лечение и оценка начальной инфекции мочевыводящих путей у младенцев и детей раннего возраста с лихорадкой. Педиатрия . 1999; 103: 843-852.
12. Смелли Дж. М., Ходсон С. Дж., Эдвардс Д., Норманд И. Клинико-рентгенологические особенности мочевой инфекции в детском возрасте. Br Med J . 1964; 2: 1222-1226.
13. Cheng YW, Wong SN. Диагностика симптоматических инфекций мочевыводящих путей у младенцев с помощью катетерного посева мочи. J Paediatr Child Health . 2005; 41: 437-440.
14. Ципро (ципрофлоксацин) лист-вкладыш. Уэйн, штат Нью-Джерси: Bayer HealthCare Pharmaceuticals Inc; Октябрь 2008 г.
15. Шапиро ЭД. Краткосрочное противомикробное лечение инфекций мочевыводящих путей у детей: критический анализ. Педиатр Инфекция Дис . 1982; 1: 294-297.
16. Brady PW, Conway PH, Goudie A. Продолжительность стационарной внутривенной антибиотикотерапии и неэффективность лечения у младенцев, госпитализированных с инфекциями мочевыводящих путей. Педиатрия . 2010; 126: 196-203.
17. Леонардо CR, Филгейрас MF, Vasconcelos MM, et al. Фактор риска почечного рубцевания у детей и подростков с дисфункцией нижних мочевыводящих путей. Педиатр Нефрол . 2007; 22: 1891-1896.
18. Chang SL, Shortliffe LD.Инфекции мочевыводящих путей у детей. Педиатр Клиника North Am . 2006; 53: 379-400.
19. Cheng CH, Tsai MH, Huang YC, et al. Паттерны антибиотикорезистентности внебольничных инфекций мочевыводящих путей у детей с пузырно-куртеральным рефлюксом, получающих профилактическую антибактериальную терапию. Педиатрия . 2008; 122: 1212-1217.
20. Джонсон К.Э., Кори Х.Э., старейшина Дж. С.. Инфекции мочевыводящих путей в детстве. Consensus Pediatr. 2003; 1: 1-28.
21. Детский медицинский центр. Справочник по детской дозировке . Хадсон, Огайо: Lexi-Comp; 2010-2011 гг.
Чтобы прокомментировать эту статью, свяжитесь с [email protected].
Инфекции мочевыводящих путей (ИМП) у детей
Что такое инфекция мочевыводящих путей (ИМП) у детей?
Инфекция мочевыводящих путей — это воспаление части системы, выводящей мочу из организма. Это вызвано бактериями. Мочевыводящие пути включают две почки. Они удаляют жидкие отходы из крови в виде мочи.Узкие трубки (мочеточники) переносят мочу из почек в мочевой пузырь. Моча хранится в мочевом пузыре. Когда мочевой пузырь опорожняется, моча проходит по трубке, называемой уретрой, и выходит из организма. Бактерии могут заразить любую часть этой системы.Что вызывает ИМП у ребенка?
Нормальная моча содержит воду, соли и продукты жизнедеятельности. Он не содержит микробов, таких как бактерии, вирусы и грибки. Инфекция возникает, когда микробы попадают в уретру, попадают в мочевой пузырь, мочеточники и почки и начинают расти.Большинство инфекций вызывается бактериями из пищеварительного тракта. Наиболее распространены бактерии Escherichia coli (E. coli). Обычно они живут в толстой кишке.Какие дети подвержены риску ИМП?
ИМП не встречается у детей младше 5 лет. ИМП гораздо чаще встречается у девочек. Это потому, что у них уретра короче. ИМП маловероятен у мальчиков любого возраста. Но это может произойти у мальчиков при закупорке части мочевыводящих путей. Необрезанные мальчики более подвержены риску ИМП, чем обрезанные мальчики.У ребенка с частичной или полной закупоркой мочевыводящих путей выше вероятность развития ИМП.Каковы симптомы ИМП у ребенка?
Симптомы могут проявляться у каждого ребенка по-разному.
Симптомы у младенцев могут включать:
- Лихорадка
- Моча с неприятным запахом
- Раздражительность
- Плач
- Суетливость
- Рвота
- Плохое питание
- Диарея
Симптомы у детей могут включать:
- Внезапная потребность в мочеиспускании
- Требуется частое мочеиспускание
- Потеря контроля над мочеиспусканием (недержание мочи)
- Боль при мочеиспускании
- Проблемы с мочеиспусканием
- Боль над лобковой костью
- Кровь в моче
- Моча с неприятным запахом
- Тошнота и рвота
- Лихорадка
- Озноб
- Боль в спине или сбоку ниже ребер
- Усталость
Симптомы ИМП могут походить на другие состояния здоровья.Убедитесь, что ваш ребенок посещает своего врача для постановки диагноза.
Как диагностируют ИМП у ребенка?
Медицинский работник спросит о симптомах и истории здоровья вашего ребенка. Врач проведет медицинский осмотр вашего ребенка. Ваш ребенок также может сдать анализы, например:
- Анализ мочи. Это также известно как анализ мочи. Мочу вашего ребенка отправляют в лабораторию для проверки на наличие эритроцитов, лейкоцитов, бактерий, белка и признаков инфекции.Мочу также отправят на посев и чувствительность. Это делается для того, чтобы выяснить, какой тип бактерий вызывает инфекцию и какое лекарство лучше всего подходит для лечения инфекции.
- УЗИ почек. Это безболезненный визуализирующий тест. Он использует звуковые волны и компьютер для создания изображений кровеносных сосудов, тканей и органов. Он может показать работу внутренних органов и оценить кровоток по сосудам. Этот тест может понадобиться мальчику с ИМП или девочке младше 5-6 лет.
- Цистоуретрограмма мочеиспускания (VCUG). Это разновидность рентгена мочевыводящих путей. В трубку вводится тонкая гибкая трубка (катетер), по которой моча выводится из мочевого пузыря за пределы тела (в уретру). Мочевой пузырь заполнен жидким красителем. Рентгеновские снимки делаются по мере наполнения и опорожнения мочевого пузыря. Изображения покажут, есть ли обратный поток мочи в мочеточники и почки.
Как лечить ИМП у ребенка?
Лечение будет зависеть от симптомов, возраста и общего состояния вашего ребенка.Это также будет зависеть от степени тяжести состояния. Лечение может включать:
- Антибиотик
- Грелка или лекарства для снятия боли
- Пить много воды
Лечащий врач вашего ребенка может захотеть снова увидеть вашего ребенка через несколько дней после начала лечения, чтобы увидеть, как лечение работает.
Обсудите с лечащим врачом вашего ребенка риски, преимущества и возможные побочные эффекты всех видов лечения.
Как я могу предотвратить инфекцию мочевых путей у моего ребенка?
Вы можете помочь предотвратить ИМП у своего ребенка, если вы:
- Убедитесь, что ваш ребенок пьет много жидкости
- Попросите ребенка полностью опорожнить мочевой пузырь во время мочеиспускания
- Научите девочек вытирать спереди назад после посещения туалета
- Сделайте так, чтобы у вашего ребенка не было запоров
Когда мне следует позвонить поставщику медицинских услуг для моего ребенка?
Позвоните поставщику медицинских услуг, если у вашего ребенка:
- Симптомы, которые не проходят или не ухудшаются
- Новые симптомы
Основные сведения об ИМП у детей
- Инфекция мочевыводящих путей — это воспаление части системы, выводящей мочу из организма.
- Большинство инфекций вызываются бактериями из пищеварительного тракта. Наиболее распространены бактерии Escherichia coli (E. coli). Обычно они живут в толстой кишке.
- ИМП не часто встречается у детей младше 5 лет. ИМП гораздо чаще встречается у девочек, поскольку у них уретра короче.
- ИМП маловероятен у мальчиков любого возраста, если только часть мочевыводящих путей не заблокирована. Необрезанные мальчики более подвержены риску ИМП, чем обрезанные мальчики.
- Симптомы различаются в зависимости от возраста и могут включать жар, частое мочеиспускание, боль и плач.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения лечащего врача вашего ребенка:
- Знайте причину визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые ваш поставщик дает вам для вашего ребенка.
- Узнайте, почему прописано новое лекарство или лечение и как они помогут вашему ребенку.Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить состояние вашего ребенка другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок не принимает лекарство, не проходит обследование или процедуру.
- Если вашему ребенку назначен повторный прием, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться с лечащим врачом ребенка в нерабочее время.Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
ИМП у детей ясельного возраста: причины, симптомы и лечение
Обзор
Что такое инфекция мочевыводящих путей (ИМП) у детей раннего возраста?
ИМП — это инфекция мочевыводящих путей вашего ребенка, которая включает его почки, мочеточники, соединяющие их с мочевым пузырем, и уретру, через которую моча выходит из организма.Бактерии (микробы) попадают в их мочевыводящие пути через кожу вокруг прямой кишки и гениталий или через кровоток из любой части их тела (что встречается гораздо реже).
Поскольку инфекция у ребенка может быть не очевидна, особенно если он еще слишком мал, чтобы озвучить свои симптомы, ИМП у детей иногда остаются незамеченными. Инфекции мочевыводящих путей необходимо лечить немедленно, чтобы предотвратить распространение инфекции и повреждение почек.
Какие типы инфекций мочевыводящих путей у детей ясельного возраста?
ИМП делятся на две категории:
- Нижние ИМП: Инфекция мочевого пузыря.
- Верхние ИМП: инфекция почек (одной или обеих).
Что такое мочевыводящие пути?
Мочевыводящие пути избавляются от лишней жидкости и шлаков. Почки, мочеточники, мочевой пузырь и уретра — это органы, из которых состоит тракт. Почки фильтруют кровь и вырабатывают мочу, моча проходит через мочеточники в мочевой пузырь, в котором хранится моча, а затем моча проходит через уретру и выходит из организма.
Насколько распространены ИМП у детей раннего возраста?
Инфекции мочевыводящих путей у детей — обычное явление.До семи лет одна из 12 девочек и один из 50 мальчиков заболеет ИМП.
В чем разница между инфекцией мочевыводящих путей и инфекцией мочевого пузыря у детей ясельного возраста?
Инфекция мочевого пузыря остается в мочевом пузыре, тогда как ИМП может инфицировать всю мочевыделительную систему. Многие симптомы схожи, но ребенок, скорее всего, будет выглядеть хуже, если у него инфекция выше мочевого пузыря.
Кто болеет ИМП? Какие дети и малыши подвержены риску?
ИМП чаще всего встречаются у детей с ослабленным иммунитетом (у детей со слабой иммунной системой) и у детей, которые долгое время принимали антибиотики по другим причинам.Если вашему ребенку недавно была сделана трансплантация органа, он также более уязвим для инфекции мочевыводящих путей. Дети также могут родиться с аномалиями мочевыводящих путей, которые повышают вероятность заражения инфекцией.
Взрослые также уязвимы к инфекциям мочевыводящих путей.
Заразны ли ИМП?
Нет. Инфекции мочевыводящих путей не передаются ни вам, ни кому-либо другому.
Может ли ИМП вызвать жар у моего ребенка?
Да. Лихорадка — это симптом ИМП.Повышенная температура не является обязательной для диагностики ИМП и чаще встречается при инфекциях вне мочевого пузыря.
Может ли ИМП вызвать у моего ребенка боли в спине?
Да. ИМП может вызвать боль в спине или боку у ребенка. Боль, как правило, локализуется ниже ребер и усиливается, когда что-то ударяет ребенка по спине, а затем когда он находится в состоянии покоя.
Может ли ИМП вызвать диарею у детей ясельного возраста?
Да. У детей с ИМП иногда может развиться диарея.
Если я дам своему ребенку клюквенный сок, поможет ли это его ИМП?
Слух о том, что клюквенный сок может помочь вылечить ИМП, имеет научные доказательства.Однако данные показывают, что в первую очередь он помогает женщинам с повторными ИМП, а не детям. Питьевая жидкость поможет избавиться от ИМП, поэтому большое количество воды или других напитков может быть очень полезным.
Симптомы и причины
Что вызывает инфекцию мочевыводящих путей (ИМП) у детей раннего возраста?
Нормальная моча стерильна (нет бактерий или других инфекционных организмов) и содержит жидкости, соли и продукты жизнедеятельности.Инфекция возникает, когда микроорганизмы цепляются за отверстие уретры (полая трубка, по которой моча выводится из мочевого пузыря за пределы тела) и начинают размножаться. Большинство инфекций возникает из-за бактерий Escherichia coli (E. coli), которые обычно живут в пищеварительном тракте.
Различные бактерии могут вызывать инфекцию мочевыводящих путей. К семи наиболее распространенным бактериям относятся следующие:
- Escherichia coli (E. coli), обнаруженная примерно в 85% случаев ИМП у детей.
- Klebsiella.
- Proteus.
- Энтеробактер.
- Citrobacter.
- Staphylococcus saprophyticus.
- Энтерококк.
Эти организмы обитают в кишечнике, репродуктивной системе вашего ребенка или на его коже.
Каковы признаки и симптомы ИМП у детей ясельного возраста? Каковы признаки и симптомы ИМП у детей старшего возраста?
Ниже приведены наиболее распространенные признаки и симптомы ИМП. Однако каждый ребенок может испытывать это по-разному.Признаки и симптомы у младенцев могут включать:
- Лихорадка.
- Боль или чувство распирания в животе.
- Моча с сильным зловонным запахом.
- Плохой рост. Неспособность развиваться.
- Снижение веса или неспособность набрать вес.
- Раздражительность.
- Рвота и диарея.
- Плохое кормление.
- Истощение.
- Желтуха.
Признаки и симптомы у детей старшего возраста могут включать:
- Частые, неотложные позывы к мочеиспусканию (необходимость «пойти»).Несмотря на то, что ваш ребенок чувствует позывы, часто выходит лишь небольшое количество мочи.
- Мокрость днем и / или ночью (после того, как вы полностью приучили себя к горшку).
- Болезненное или затрудненное мочеиспускание (дизурия).
- Дискомфорт над лобковой костью.
- Моча с неприятным запахом.
- Кровь в моче.
- Тошнота и / или рвота.
- Лихорадка, озноб.
- Боль в спине или боку (ниже ребер).
- Усталость.
Что ухудшает ИМП у детей ясельного возраста?
Это сложнее диагностировать, потому что симптомы менее специфичны, а слишком долгое ожидание лечения может привести к инфекции почек.
Является ли ИМП у малыша признаком проблем с мочевым пузырем или почками?
Не обязательно. У большинства детей с ИМП нет других проблем с мочевыводящими путями.
Диагностика и тесты
Как диагностируется инфекция мочевыводящих путей? Как медицинские работники проверяют ИМП у детей ясельного возраста?
После собеседования с вами об истории болезни вашего ребенка и проведения медицинского обследования поставщик медицинских услуг может назначить следующие тесты:
- Анализы мочи, такие как лейкоцитарная эстераза и посев мочи на наличие бактерий или лейкоцитов.
- Анализы крови на наличие инфекции или функции почек.
- УЗИ или КТ почек и мочевого пузыря.
- Цистоуретрограмма мочеиспускания (VCUG), которая оценивает мочевой пузырь и уретру для выявления пузырно-мочеточникового рефлюкса (когда моча возвращается к почкам, а не выходит через уретру).
Какие вопросы может задать врач моего малыша для диагностики ИМП?
- Какие симптомы у вашего ребенка?
- Как давно у вашего ребенка были эти симптомы?
- У вашего ребенка в анамнезе были урологические проблемы?
- Были ли в семье проблемы с урологией?
- Какие лекарства принимает ваш ребенок?
Ведение и лечение
Как лечить ИМП у детей?
Для лечения инфекции мочевыводящих путей необходимы антибиотики, которые можно вводить внутривенно (через иглу в вены вашего ребенка) или перорально (они проглатывают таблетки или жидкость).Их лечащий врач также может прописать лекарства от лихорадки и / или боли. Общие антибиотики включают:
- Амоксициллин / клавуланат (Аугментин®).
- Цефиксим (Супракс®).
- Цефподоксим.
- Цефпрозил (Cefzil®).
- Цефалексин (Keflex®).
- Триметоприм / сульфаметоксазол (Бактрим®, Септра®).
Кто будет лечить моего ребенка от ИМП? Следует ли моему ребенку обратиться к специалисту?
Лечащий врач вашего ребенка, скорее всего, сможет вылечить вашего ребенка от ИМП.Если возникнут какие-либо осложнения, вас могут направить к урологу или нефрологу (поставщикам медицинских услуг, специализирующимся на мочевыводящих путях).
Как скоро после лечения моему ребенку станет лучше? Сколько времени нужно, чтобы оправиться от инфекции мочевыводящих путей?
Они могут почувствовать себя лучше через день или два, а инфекция должна исчезнуть примерно через неделю.
Профилактика
Могу ли я предотвратить инфекцию мочевых путей у моего ребенка?
Делайте все возможное, чтобы участки кожи мочевыводящих путей вашего ребенка были очень чистыми, и приучайте их делать то же самое.Это особенно важно для девочек. Научите их протирать спереди назад, чтобы не загрязнить уретру и анальное отверстие.
Перспективы / Прогноз
Каковы перспективы для детей с инфекциями мочевыводящих путей?
Это временная инфекция с небольшим риском осложнений.При лечении ИМП у вашего ребенка должны длиться не более недели. Однако они могут снова заразиться инфекцией, даже если у них нормальные мочевыводящие пути.
Есть ли какие-либо долгосрочные осложнения ИМП у детей ясельного возраста?
Около 3% детей, заболевших инфекцией мочевыводящих путей, в будущем могут иметь проблемы с почками, включая рубцы. Осложнения рубцевания почек включают:
- Гипертония.
- Хроническая почечная (почечная) недостаточность.
- Токсикоз при беременности.
Жить с
Когда моему ребенку может потребоваться госпитализация по поводу ИМП?
Вашему ребенку может потребоваться госпитализация по следующим причинам:
- Если это младенец или ребенок.
- Если у них высокая температура.
- Если у них болит спина.
- Если они обезвожены (признаки обезвоживания — отсутствие мочеиспускания, сухость во рту и отсутствие слез во время плача).
- Если он или она не может переносить пероральные антибиотики.
- Когда есть опасения, что инфекция распространилась в кровоток.
Когда мне следует связаться с лечащим врачом моего ребенка?
Инфекции мочевыводящих путей требуют немедленного лечения. Позвоните поставщику медицинских услуг, если ваш ребенок:
- Обращает на себя внимание уменьшение количества пищи или воды.
- Не переносит домашние лекарства.
- Рвота.
- Повышается температура или боль.
- Становится более раздражительным или малоподвижным.
- Имеет какие-либо признаки или симптомы, которые вас беспокоят.
Быстрое лечение ИМП у вашего ребенка снижает риск проблем с почками и риск распространения инфекции.
Записка из клиники Кливленда
Хотя инфекция мочевыводящих путей не является опасным для жизни состоянием, она может привести к госпитализации или осложнениям, которые могут повлиять на качество жизни вашего ребенка.Обязательно покажите их врачу, как только у них появятся симптомы. Всегда следите за тем, чтобы ваш ребенок принимал все прописанные им лекарства. Даже если они кажутся лучше, вы все равно должны попросить их принять лекарство до завершения лечения.
.





 При выраженных болях в мочевом пузыре пациенткам назначаются обезболивающие и спазмолитические препараты.
При выраженных болях в мочевом пузыре пациенткам назначаются обезболивающие и спазмолитические препараты.
